Самопроизвольное вправление ущемленной грыжи
Хирургия грыж живота ¦ Самопроизвольное вправление ущемлённой грыжи
Пациент, у которого произошло самопроизвольное вправление ущемлённой грыжи живота, должен быть в экстренном порядке госпитализирован в хирургическое отделение. Опасность данной ситуации кроется в том, что вследствие возникших в нарушений кровообращения в ранее ущемлённой кишке последняя может послужить источником инфицирования брюшины с развитием перитонита и привести к внутрикишечному кровотечению.
Если на момент поступления в лечебное учреждение в ходе обследования больного выявляют данные осложнения, его необходимо срочно готовить к операции. Хирургическое вмешательство будет заключаться в проведении срединной лапаротомии, ревизии органов брюшной полости, остановке кровотечения, удалении источника перитонита, резекции патологически изменённого участка кишки до того уровня, где сохранено достаточное кровообращение в приводящей и отводящей кишечной петле.
Если же признаки перитонита и внутрикишечного кровотечения отсутствуют, пациента ни в коем случае не отпускают домой, а оформляют в хирургический стационар для того, чтобы осуществлять за ним динамическое наблюдение. Состоит оно в тщательном мониторировании жалоб (очень настораживает появление болей в животе и сухости во рту) и общего состояния: особое внимание обращается на влажность кожных покровов и их цвет, оцениваются показатели гемодинамики (частота сердечных сокращений, артериальное давление), измеряется пульс, подкрыльцовая и ректальная температура.
В ходе пальпаторного исследования живота проверяется напряжение мышц брюшной стенки и устанавливается локальная болезненность, если таковая имеется (она также может быть обнаружена при перкуссии). Во время аускультации выслушиваются кишечные шумы (настороженность вызывает их ослабление). Обязательно выполняется ректальное исследование (болезненность при надавливании на стенки прямой кишки, примесь крови в кале). Назначается анализ крови (особенно интересует количество эритро- и лейкоцитов и гематокрит) и мочи, измеряется диурез. При обзорной рентгеноскопии угрожающими симптомами считаются пневматоз кишечника (избыточное скопление газов в его просвете) и свободный газ в брюшной полости.
Ранние признаки перитонита — это постоянные боли в животе, усиливающиеся при кашле, ощущение сухости в ротовой полости, учащение пульса, болезненность при пальпации и перкуссии в области живота, появление лёгкого местного напряжения мышц передней брюшной стенки.
Первые симптомы внутрикишечного кровотечения: общая слабость, головокружение, тахикардия, бледность кожных покровов и видимых слизистых, снижение уровня гемоглобина и гематокрита, примесь крови в кале. При развитии подобной клиники пациента оперируют в ургентном порядке, дабы не допустить ухудшения его состояния.
Тех больных, у которых при динамическом наблюдении перечисленные признаки перитонита и внутрикишечного кровотечения не выявлены, готовят к плановому грыжесечению с пластикой грыжевых ворот.
К слову, насильственное вправление ущемлённой вентральной грыжи, производимое самим пациентом, в клинической практике наблюдается редко. При этом может повредиться и грыжевой мешок, и его содержимое, вплоть до разрыва кишки и/или её брыжейки, что опять же приведёт к вышеописанным осложнениям.
(495) 506-61-01 — где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
Источник
Хирургия абдоминальных грыж > Ущемлённая грыжа живота – Самопроизвольное вправление
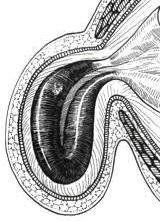
УЩЕМЛЁННАЯ ГРЫЖА (herniaincarcerata) — это сдавление грыжевого мешка в грыжевых воротах, вызывающее нарушение кровоснабжения и некроз образующих грыжевое содержимое органов.

Суть ущемления состоит в том, что органы, вышедшие в грыжевой мешок, подвергаются сдавлению в области шейки. При этом развиваются расстройства крово- и лимфообращения и существует реальная угроза омертвения ущемлённых органов. Ущемлённая грыжа — не локальный процесс. Являясь в большинстве случаев одной из форм кишечной непроходимости, она вызывает тяжёлые расстройства гомеостаза, выраженность которых теснейшим образом связана с длительностью ущемления.
Ущемлению могут подвергаться любые абдоминальные грыжи:паховые (60%), бедренные (25%), пупочные (10%), реже – грыжи белой линии, пищеводного отверстия диафрагмы, послеоперационные грыжи.
Ущемление грыжи связано с опасностью развития некроза сдавленных органов, кишечной непроходимости, перитонита.
Ущемление грыжи может быть первичным и вторичным.
Первичное ущемление встречается реже и возникает на фоне одномоментного чрезвычайного усилия, в результате которого происходит одновременное образование ранее не существовавшей грыжи и ее сдавление.
Вторичное ущемление происходит на фоне имевшейся ранее грыжи брюшной стенки.
На практике принято различать эластическое ущемление, возникающее на фоне внезапного сокращения мышц брюшного пресса (при кашле, натуживании, физической нагрузке и т.д.); каловое, сопряжённое с обильным поступлением химуса в петлю кишки, находящуюся в грыжевом мешке; пристеночное (Рихтеровское), когда происходит ущемление той части кишечной стенки, которая противоположна брыжейке, в небольших по размерам грыжевых воротах, и ретроградное, если в процесс вовлечена промежуточная петля, лежащая в брюшной полости и не видимая в грыжевом мешке, где при этом определяется две и более петли.
Каловое ущемление часто развивается при длительно существующих невправимых грыжах.
Ущемлению подвергаются кишечные петли, сальник, стенки грыжевого мешка, грыжевые оболочки, иногда лишь свободный край кишечной петли в виде «пристеночного» или «рихтеровского» ущемления.
Согласно статистике, чаще всего ущемляются именно кишки, на втором месте стоит сальник.
САМОПРОИЗВОЛЬНОЕ ВПРАВЛЕНИЕ УЩЕМЛЕННОЙ ГРЫЖИ может случится на любом этапе.
Пациент, у которого произошло самопроизвольное вправление ущемлённой грыжи живота, должен быть в экстренном порядке госпитализирован в хирургическое отделение.
Опасность данной ситуации кроется в том, что вследствие возникших в нарушений кровообращения в ранее ущемлённой кишке последняя может послужить источником инфицирования брюшины с развитием перитонита и привести к внутрикишечному кровотечению.
Хирургическое вмешательство будет заключаться в проведении срединной лапаротомии, ревизии органов брюшной полости, остановке кровотечения, удалении источника перитонита, резекции патологически изменённого участка кишки до того уровня, где сохранено достаточное кровообращение в приводящей и отводящей кишечной петле.
Если же после самопроизвольного вправления грыжи у больного исчезают боли и улучшается общее состояние, то тактика должна быть выжидательной. Такого больного следует оперировать или при появлении тревожных симптомов (интоксикация, боли в животе, симптомы раздражения брюшины, кровь в кале и т. д.), или в плановом порядке после полноценной предоперационной подготовки.
Если же признаки перитонита и внутрикишечного кровотечения отсутствуют, пациента ни в коем случае не отпускают домой, а оформляют в хирургический стационар для того, чтобы осуществлять за ним динамическое наблюдение.
Наблюдение состоит в тщательном мониторировании жалоб (очень настораживает появление болей в животе и сухости во рту) и общего состояния: особое внимание обращается на влажность кожных покровов и их цвет, оцениваются показатели гемодинамики (частота сердечных сокращений, артериальное давление), измеряется пульс, подкрыльцовая и ректальная температура.
В ходе пальпаторного исследования живота проверяется напряжение мышц брюшной стенки и устанавливается локальная болезненность, если таковая имеется (она также может быть обнаружена при перкуссии). Во время аускультации выслушиваются кишечные шумы (настороженность вызывает их ослабление).
Обязательно выполняется ректальное исследование (болезненность при надавливании на стенки прямой кишки, примесь крови в кале).
Назначается анализ крови (особенно интересует количество эритро- и лейкоцитов и гематокрит) и мочи, измеряется диурез.
При обзорной рентгеноскопии угрожающими симптомами считаются пневматоз кишечника (избыточное скопление газов в его просвете) и свободный газ в брюшной полости.
Ранние признаки перитонита — это постоянные боли в животе, усиливающиеся при кашле, ощущение сухости в ротовой полости, учащение пульса, болезненность при пальпации и перкуссии в области живота, появление лёгкого местного напряжения мышц передней брюшной стенки.
Первые симптомы внутрикишечного кровотечения: общая слабость, головокружение, тахикардия, бледность кожных покровов и видимых слизистых, снижение уровня гемоглобина и гематокрита, примесь крови в кале. При развитии подобной клиники пациента оперируют в ургентном порядке, дабы не допустить ухудшения его состояния.
Тех больных, у которых при динамическом наблюдении перечисленные признаки перитонита и внутрикишечного кровотечения не выявлены, готовят к плановому грыжесечению с пластикой грыжевых ворот.
Насильственное вправление ущемлённой вентральной грыжи, производимое самим пациентом, в клинической практике наблюдается редко. При этом может повредиться и грыжевой мешок, и его содержимое, вплоть до разрыва кишки и/или её брыжейки, что опять же приведёт к вышеописанным осложнениям.
+7 (495) 545-17-44 — эффективное лечение грыжи живота в Москве и за рубежом
Источник
Цели лечения
Устранение ущемления внутренних органов и его последствий, а также предотвращение повторного ущемления грыжи.
Показания к госпитализации
При ущемлении грыжи или подозрении на ущемление, даже при самопроизвольном вправлении грыжи, пациент подлежит экстренной госпитализации в хирургический стационар. Опасны и недопустимы попытки насильственного вправления ущемлённых грыж. Обезболивающие препараты, ванны, тепло или холод больным с ущемлёнными грыжами противопоказаны. Больного доставляют в стационар на носилках в положении лежа на спине.
Хирургическое лечение
Многолетний опыт хирургии однозначно указывает на необходимость незамедлительного оперативного лечения ущемлённой грыжи вне зависимости от вида грыжи и срока ущемления. Единственное противопоказание к операции — агональное состояние больного. Любая попытка вправления грыжи на догоспитальном этапе или в стационаре недопустима из-за опасности перемещения в брюшную полость органа, подвергшегося необратимой ишемии.
Иногда сами больные, обладающие некоторым опытом вправления грыжи, из-за боязни предстоящей операции производят неоднократные и нередко довольно грубые попытки вправления ущемлённой грыжи в домашних условиях. В результате может возникнуть состояние так называемого мнимого вправления — одно из крайне тяжёлых осложнений этого заболевания. Значительно реже мнимое вправление бывает результатом физического воздействия врача.
Варианты мнимого вправления
- В многокамерном грыжевом мешке возможно перемещение ущемлённых органов из одной камеры в другую, лежащую глубже, чаще всего в предбрюшинной клетчатке.
- Можно отделить весь грыжевой мешок от окружающих тканей и вправить его вместе с ущемлёнными органами в брюшную полость или предбрюшинную клетчатку.
- Известны случаи отрыва шейки грыжевого мешка от париетальной брюшины. При этом ущемлённые органы вправляют в брюшную полость или предбрюшинную клетчатку.
- Последствием грубого вправления может быть разрыв ущемлённого органа.
Типичные клинические симптомы ущемлённой грыжи после мнимого вправления перестают определяться. Между тем наличие резкой болезненности при исследовании живота в сочетании с анамнестическими сведениями об имевших место попытках насильственного вправления позволяют установить правильный диагноз и подвергнуть больного экстренному оперативному вмешательству.
В сомнительных случаях (невправимая, многокамерная послеоперационная грыжа) вопрос необходимо решать в пользу экстренной операции.
При синдроме ложного ущемления, вызванном другим острым хирургическим заболеванием органов брюшной полости у больных с грыжей, выполняют необходимую операцию (обычно путём лапаротомии), а затем — герниопластику (если нет перитонита и состояние пациента позволяет её произвести).
Хирургическая тактика при спонтанном вправлении ущемлённой грыжи
Если оно произошло до госпитализации (на дому, в машине «скорой помощи» по пути в больницу или в приёмном покое), то больного всё равно необходимо госпитализировать в хирургическое отделение.
Имеющийся факт ущемления длительностью свыше 2 ч, особенно при явлениях острой кишечной непроходимости, служит показанием к экстренной операции (проводимой путём срединной лапаротомии) или диагностической лапароскопии. Находят ущемлённый орган и оценивают его жизнеспособность.
Во всех остальных случаях спонтанного вправления: при сроке ущемления менее 2 ч, сомнении в достоверности имевшего место ущемления — необходимо динамическое наблюдение за состоянием больного. В тех ситуациях, когда состояние брюшной полости в ближайшие сутки после ущемления не вызывает тревоги (нет болей и признаков интоксикации), больного можно оставить в стационаре и после необходимого обследования провести плановое грыжесечение. Если у больного повышается температура тела, сохраняется болезненность в животе и появляются симптомы раздражения брюшины, производят экстренную срединную лапаротомию и резецируют орган, подвергшийся ущемлению и некрозу.
Спонтанное вправление грыжи может произойти по пути в операционную, во время вводного наркоза или начала местной анестезии. Несмотря на это, приступают к операции. После вскрытия грыжевого мешка (при необходимости выполняют герниолапаротомию), осматривают близлежащие органы. Обнаружив орган, подвергшийся ущемлению, извлекают его в рану и оценивают жизнеспособность. При затруднении в поисках ущемлённого органа прибегают к помощи лапароскопии через устье вскрытого грыжевого мешка. Далее операцию продолжают и заканчивают по общепринятым для ущемлённой грыжи правилам.
Предоперационная подготовка и обезболивание
Подготовка пациента перед хирургическим вмешательством, производимым по поводу ущемлённой грыжи, чаще всего минимальна: больного просят помочиться или выводят мочу с помощью катетера, бреют область операционного поля и осуществляют гигиеническую её подготовку. При необходимости опорожняют желудок с помощью зонда.
Больные с длительным ущемлением, с симптомами выраженной системной воспалительной реакции и тяжёлыми сопутствующими заболеваниями подлежат госпитализации в блок интенсивной терапии для соответствующей коррекции нарушенных показателей гомеостаза в течение 1,5-2 ч. Необходимые мероприятия можно провести в операционной, после чего начинают операцию. Вопрос о необходимости специальной подготовки больного к хирургическому вмешательству решают старший хирург и анестезиолог. Особое внимание следует уделять пациентам пожилого и старческого возраста с серьёзной патологией со стороны сердечно-сосудистой системы. Вне зависимости от характера подготовки операцию необходимо производить как можно быстрее (не позже первых 2 ч после госпитализации), так как с каждым последующим часом возрастает опасность некроза кишки. Задержка операции за счёт расширения объёма обследования больного недопустима.
Обезболивание
Многие хирурги отдают предпочтение местной анестезии. Считают, что она не приводит к нежелательному вправлению грыжи. Между тем опыт показывает, что эта опасность преувеличена. Предпочтение при любой локализации ущемлённой грыжи следует отдавать перидуральной (спинальной) анестезии либо комбинированному эндотрахеальному наркозу. Он настоятельно необходим при расширении объёма оперативного вмешательства в связи с кишечной непроходимостью или перитонитом.
Особенности проведения хирургического вмешательства
Экстренная операция при ущемлённой грыже имеет ряд принципиальных отличий от планового грыжесечения. Следует помнить, что первоочередная задача хирурга — быстро обнажить и зафиксировать ущемлённый орган для предотвращения его ускользания в брюшную полость при последующих манипуляциях в области грыжевых ворот и ликвидации ущемления. Разрез проводят непосредственно над грыжевым выпячиванием в соответствии с локализацией грыжи. Рассекают кожу, подкожную жировую клетчатку и, не выделяя полностью грыжевой мешок, рассекают его дно. Обычно при этом изливается желтоватого или тёмно-бурого цвета грыжевая вода. В связи с этим перед вскрытием грыжевого мешка необходимо изолировать рану марлевыми салфетками. Сразу же после вскрытия грыжевого мешка ассистент берёт ущемлённый орган (например, петлю тонкой кишки) и удерживает его в ране. После этого можно продолжить операцию и рассечь ущемляющее кольцо, то есть грыжевые ворота, ликвидируя тем самым ущемление. Это делают в наиболее безопасном направлении по отношению к окружающим органам и тканям. Освободить ущемлённый орган можно двумя способами. Рассечение апоневроза обычно начинают непосредственно со стороны грыжевых ворот (рис. 49-3).

Рис. 49-3. Рассечение ущемляющего кольца при паховой грыже.
Возможен другой вариант, при котором хирург рассекает апоневроз в противоположном направлении: от неизменённого апоневроза к Рубцовыми тканям ущемляющего кольца. В обоих случаях во избежание повреждения подлежащего органа рассечение апоневроза необходимо производить, подведя под него желобоватый зонд.
Освободив ущемлённую кишку, оценивают её жизнеспособность по следующим признакам:
- цвету — нормальная кишечная стенка имеет розовую окраску;
- наличию перистальтики;
- пульсации артерий брыжейки, вовлечённой в странгуляцию.
Отсутствие пульсации указывает на непроходимость сосудистого русла и необратимые изменения ущемлённого органа.
Ещё раз напомним о возможности ретроградного ущемления. В связи с этим, если в грыжевом мешке находятся две петли кишки или более, то необходимо извлечь, осмотреть и оценить жизнеспособность промежуточной петли, которая располагается в брюшной полости.
Если цвет кишечной петли не изменён, она перистальтирует и пульсация брыжеечных сосудов сохранена, её можно признать жизнеспособной и погрузить в брюшную полость. В сомнительных случаях в брыжейку вводят 100-150 мл 0,25% раствора новокаина и согревают ущемлённый участок в течение 10-15 мин салфетками, смоченными тёплым изотоническим раствором хлорида натрия. Если после этого отсутствует хотя бы один из перечисленных выше признаков и остаются сомнения в жизнеспособности кишки, то необходимо резекцировать её в пределах здоровых тканей через герниолапаротомный доступ.
Кроме ущемлённой петли необходимо удалить 30-40 см приводящего отдела кишки (выше странгуляции) и 15-20 см отводящего (ниже её). Чем длительнее ущемление, тем более обширной должна быть резекция. Это обусловлено тем, что при ущемлении приводящий отдел кишки, который находится выше препятствия, страдает в гораздо большей степени, чем отводящий. В связи с этим наложение кишечного анастомоза вблизи странгуляционной борозды связано с опасностью его несостоятельности и развития перитонита. Выполняя резекцию, необходимо помнить, что в ущемлённой кишечной петле, прежде всего, страдает слизистая оболочка и подслизистый слой, которые не видны со стороны серозной оболочки и о поражении которых можно судить лишь по косвенным признакам. В литературе описаны случаи изъязвления слизистой оболочки и перфорации язв тонкой кишки, подвергшейся ущемлению. Описано также рубцовое стенозирование тонкой кишки после ущемления, спаяние её с окружающими органами, что в последующем приводило к возникновению кишечной непроходимости.
Резекцию ущемлённой тонкой кишки производят согласно общим хирургическим правилам: вначале поэтапно рассекают брыжейку и накладывают лигатуры на её сосуды, а затем иссекают мобилизованную часть кишки. Анастомоз между приводящим и отводящим отделами предпочтительнее накладывать «конец в конец». При резком несоответствии диаметров приводящего и отводящего отделов кишки прибегают к формированию анастомоза «бок в бок». Если дистальная граница при резекции подвздошной кишки располагается менее чем в 10-15 см от слепой кишки, следует прибегнуть к наложению илеоасцендоанастомоза или илеотрансверзоанастомоза.
Иногда сама по себе ущемлённая кишка вполне жизнеспособна, но имеет резко выраженные странгуляционные борозды, на месте которых может развиться локальный некроз. В подобной ситуации прибегают к циркулярному погружению зон странгуляции узловыми серозно-мышечными швами при обязательном контроле проходимости кишки. При глубоких изменениях в области странгуляционной борозды следует резецировать кишку.
При некрозе ущемлённого сальника его некротизированную часть удаляют, а проксимальную часть вправляют в брюшную полость. При ущемлении жирового подвеска нарушается питание соответствующего участка кишки. Поэтому, резецируя его, необходимо тщательно осмотреть прилежащую кишечную стенку и оценить её жизнеспособность.
Тактика хирурга при ущемлении других органов (фаллопиевой трубы, червеобразного отростка) определяется выраженностью морфологических изменений со стороны этих анатомических образований. Например, оперируя больного с некрозом сигмовидной ободочной кишки, приходится существенно расширять объём оперативного вмешательства и выполнять операцию Хартманна из дополнительного срединного лапаротомного доступа.
Погрузив в брюшную полость жизнеспособный или резецированный орган, подвергшийся ущемлению, полностью выделяют из окружающей клетчатки грыжевой мешок, перевязывают его у шейки и иссекают. Грыжевой мешок не иссекают при обширных грыжах, у лиц пожилого и старческого возраста с сопутствующими заболеваниями. В этих случаях его только перевязывают и пересекают у шейки, а внутреннюю поверхность смазывают спиртом для адгезии брюшинных листков.
Далее, в зависимости от разновидности грыжи, приступают к пластике грыжевых ворот. С этого момента операция принципиально не отличается от планового грыжесечения, за исключением того, что при ущемлённой грыже необходимо использовать более простые, малотравматичные способы герниопластики, которые не осложняют и не утяжеляют оперативное вмешательство. Разработаны ненатяжные методы герниопластики с использованием различных аллотрансплантатов. В условиях экстренной хирургии их применяют редко, обычно у больных с ущемлёнными грыжами, которые имеют большие грыжевые ворота (рецидивные паховые, пупочные, послеоперационные).
Первичную пластику брюшной стенки нельзя производить при флегмоне грыжевого мешка и перитоните (из-за тяжести состояния больного и опасности гнойных осложнений), больших вентральных грыжах, существовавших у больных многие годы (возможно развитие компартмент-синдрома и тяжёлой дыхательной недостаточности). При этом грыжевой мешок иссекают частично, пластику грыжевых ворот не выполняют, накладывают швы на брюшину и кожу.
Объём и последовательность выполнения оперативного вмешательства по поводу ущемлённой грыжи, приведшей к развитию острой кишечной непроходимости, определяют исходя из особенностей и тяжести этого патологического состояния. При необходимости расширения объёма хирургического вмешательства и эвакуации токсичного содержимого из приводящих отделов кишечника прибегают к выполнению срединной лапаротомии.
Отдельно следует остановиться на принципах оперативного вмешательства при особых разновидностях ущемлённой грыжи. Обнаружив ущемление скользящей грыжи, хирург должен быть особенно внимателен при оценке жизнеспособности ущемлённого органа в той его части, которая не имеет серозного покрова. Чаще всего «соскальзывают» и ущемляются слепая кишка и мочевой пузырь. При некрозе кишечной стенки производят срединную лапаротомию и резекцию правой половины толстой кишки с наложением илеотрансверзоанастомоза. После окончания этого этапа операции приступают к пластическому закрытию грыжевых ворот. При некрозе стенки мочевого пузыря операция представляет не меньшую сложность, поскольку приходится резецировать этот орган с наложением эпицистостомы.
При ущемлённой грыже Литтре дивертикул Меккеля следует иссечь в любом случае, вне зависимости от того, восстановлена его жизнеспособность или нет. Необходимость удаления дивертикула вызвана тем, что этот рудимент лишен собственной брыжейки, исходит из свободного края тонкой кишки и плохо кровоснабжается. В связи с этим даже кратковременное его ущемление связано с опасностью некроза. Для удаления дивертикула используют лигатурно-кисетный способ, аналогичный аппендэктомии, или выполняют клиновидную резекцию кишки, включая основание дивертикула.
При флегмоне грыжевого мешка операцию проводят в два этапа. Сначала под наркозом проводят срединную лапаротомию. При этом осложнении ущемлённый орган настолько прочно спаян с грыжевыми воротами, что опасность его ускользания в брюшную полость практически отсутствует. В то же время гнойное воспаление в области грыжи создаёт опасность инфицирования брюшной полости, если операцию начать обычным способом (со вскрытия грыжевого мешка).
Произведя лапаротомию, подходят к ущемлённому органу изнутри. Если ущемлена кишка, то её мобилизуют в указанных выше пределах. Отсекают концы ущемлённой части кишки, подлежащей удалению, оставляя небольшие культи, которые ушивают наглухо. Между приводящим и отводящим отделами жизнеспособной кишки накладывают анастомоз однорядным внутриузелковым швом. Вопрос о способе завершения резекции толстой кишки решают индивидуально. Как правило, выполняют обструктивную резекцию с наложением колостомы.
После формирования межкишечного анастомоза накладывают кисетный шов на брюшину вокруг ущемлённого кольца (предварительно кишечные культи погружают под брюшину), отграничивая гнойник от брюшной полости. Далее ушивают лапаротомную рану и переходят ко второму этапу вмешательства непосредственно в области грыжевого выпячивания. Рассекают кожу, подкожную жировую клетчатку, вскрывают дно грыжевого мешка, надсекают грыжевые ворота ровно настолько, чтобы можно было извлечь и удалить ущемлённый орган, включая слепые концы кишки, оставленные вне брюшины. Удаляют некротизированный кишечник, дренируют и тампонируют полость гнойника. Пластику грыжевых ворот при этом не выполняют. Естественно, что отказ от пластики грыжевых ворот приводит к рецидиву грыжи, но всегда необходимо помнить, что первоочередная задача хирурга — сохранение жизни больного, а операцию по поводу рецидивной грыжи можно произвести позже в плановом порядке.
Указанную хирургическую тактику применяют почти во всех случаях флегмоны грыжевого мешка, за исключением гнойного воспаления ущемлённой пупочной грыжи, при котором применяют циркулярный сквозной способ грыжесечения.
А.А. Матюшенко, В.В. Андрияшкин, А.И. Кириенко
Источник
