Сердечная грыжа при инфаркте
Если случается сердечный приступ, дорога каждая минута. От того, получит ли пациент как можно быстрее первую медицинскую помощь зависит и его здоровье, и жизнь. Как действовать в подобных случаях?
Неотложная помощь при сердечном приступе
При появлении острой боли в сердце необходимо принять нитроглицерин и срочно вызвать бригаду скорой помощи.
Нитроглицерин в виде таблетки под язык или спрея можно принимать до трех раз с интервалом в 5 минут. При этом необходимо иметь в виду, что препарат может вызвать резкое снижение артериального давления вплоть до обморока, поэтому важно не превышать дозировку.
При отсутствии противопоказаний нужно принять ацетилсалициловую кислоту в дозе 150-300 мг, предварительно измельчив ее или разжевав.
Не следует пытаться самостоятельно добираться до клиники, даже если она находится рядом с домом. До приезда бригады неотложной помощи нужно обеспечить пациенту полный покой, придав максимально удобное положение, лучше всего полулежачее.
В комнате, в которой находится больной, должен быть обеспечен поток свежего воздуха. Необходимо открыть окно и расстегнуть одежду, препятствующую свободному дыханию (галстук, воротник, ремень и так далее).
Важно помнить, что первый час после начала сердечного приступа называют «золотым», поскольку именно от правильности действий в этот период во многом зависит прогноз заболевания.
Что происходит при инфаркте миокарда?
Наше сердце — неутомимый труженик. Чтобы обеспечить каждую клетку организма кислородом и питательными веществами, оно ежеминутно перекачивает более 5,5 литров крови и совершает около 100 тысяч ударов в день.
Однако иногда поток крови к сердцу блокируется. Чаще всего это происходит вследствие разрыва атеросклеротической бляшки, расположенной в артерии, питающей сердечную мышцу.
Атеросклеротические бляшки, представляющие собой плотные образования холестерина и фиброзной ткани, возвышаются над поверхностью внутренней оболочки сосудов и суживают их просвет. Их формирование — процесс медленный, который может продолжаться на протяжении десятилетий.
Острые осложнения атеросклероза, обусловленные разрывом бляшки и возникновением тромбов, сопровождаются выраженным кислородным голоданием тканей и органов, которые питает артерия. Если это произошло в коронарных артериях, повреждаются клетки сердечной мышцы — развивается инфаркт миокарда.
Ежегодно в РФ происходят около 520 тысяч случаев острого коронарного синдрома. Этот диагноз устанавливают при подозрении на то, что у пациента уже развивается или вскоре может развиться инфаркт миокарда.
Прогноз заболевания в большой степени зависит от размеров и тяжести поражения сердечной мышцы, а также от того, насколько быстро оказана первая помощь. Чтобы она пришла вовремя, важно сразу же после появления симптомов приступа начать действовать.
Первые признаки инфаркта миокарда
Своевременное оказание первой помощи при инфаркте миокарда дает шанс полностью восстановиться после него. К сожалению, многие люди колеблются, полагая, что ситуация под контролем. Зачастую это промедление становится критическим.
По данным исследований, промедление пациента в период между началом симптомов и вызовом бригады скорой помощи, — один из самых важных и частых факторов, которые приводят к более позднему началу лечения и значительному ухудшению прогноза.
Более того — оно может стоит больному жизни. Статистика свидетельствует, что примерно в 48% случаев сердечного приступа миокард погибает до прибытия бригады скорой помощи к больному. Эти цифры красноречиво демонстрируют: знать и помнить первые признаки инфаркта миокарда жизненно важно.
Классический симптом инфаркта миокарда — боль в груди, которая может отдавать (иррадиировать) в плечо, руку, спину, шею или челюсть. При типическом клиническом течении боль не зависит от позы, положения тела, движения, дыхания. Она не купируется после приема нитратов (например, нитроглицерина).
Особенность ангинозной боли — давящий, душащий, жгущий или раздирающий характер с локализацией за грудиной или во всей передней грудной стенке. Возможна иррадиация в плечи, шею, руки, спину, эпигастральную область. Часто боль сочетается с приступом потливости, резкой общей слабостью, бледностью кожи, возбуждением, страхом смерти, сильным беспокойством.
Однако болевой синдром совсем не обязательно бывает сильным, «кинжальным». Иногда человек испытывает незначительный дискомфорт, который к тому же имеет определенную периодичность: боль то появляется, то отступает. Известны и другие клинические варианты инфаркта миокарда.
Так, для абдоминального течения характерны боли в животе, тошнота, рвота, отрыжка, вздутие. При астматическом варианте единственным признаком может служить приступ одышки, а для аритмического течения заболевания свойственны нарушения ритма сердца, частое и нерегулярное сердцебиение.
Учитывая сходства инфаркта миокарда с симптомами других, неопасных заболеваний, особенно в первые минуты после начала приступа, важно внимательно относиться к своему состоянию. При появлении любых изменений, сигналов тревоги, лучше проявить чрезмерную бдительность, чем халатность.
Многие специалисты рекомендуют прислушаться к своим ощущениям, которые часто помогают понять, что разразилась беда, и необходима неотложная помощь.
Безболевая форма инфаркта миокарда
К сожалению, некоторые категории больных испытывают так называемый «тихий» сердечный приступ, который практически не сопровождается симптомами. Иногда люди переживают инфаркт миокарда и даже не знают об этом. Эти события вызывают необратимые повреждения сердечной мышцы и увеличивают риск сердечно-сосудистых событий в будущем.
«Тихие» сердечные приступы чаще встречаются среди больных диабетом, а также у людей с инфарктом миокарда в анамнезе.
На его развитие могут указывать ряд неспецифических симптомов, таких как:
- незначительный дискомфорт в груди, руках, челюсти, который исчезает после отдыха
- одышка, повышенная утомляемость
- снижение переносимости физической нагрузки
- снижение работоспособности.
Больным сахарным диабетом, а также пациентам, которые уже однажды переносили сердечный приступ, следует помнить о риске развития «тихого» приступа и внимательно контролировать свое состояние. Именно бдительность позволяет вовремя обратиться за первой помощью при инфаркте миокарда.
Оригинал статьи: https://helpheart.ru/infarkt/ob-infarkte-miokarda/pervaya-pomoshch/
Источник
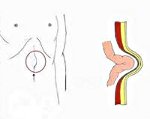
Болевой синдром в грудной клетке, преимущественно за грудиной, может возникать при диафрагмальной грыже. Последняя часто протекает бессимптомно, однако может симулировать стенокардию. В отличие от ИБС боли при грыже обычно появляются после приема пищи, в горизонтальном положении, а также в позах, вызывающих повышение внутрибрюшного давления (подтянутые к животу колени и т. п.).
Больная Ш., 52 года, жаловалась на периодические сжимающие боли в области сердца, иррадиирующие в левое плечо и лопатку. Больна 12 лет. Вначале боли появлялись только после ужина, в горизонтальном положении. Лечилась коронтином, интенкордином, но-шпой. Эффекта от лечения не отмечалось. В последние 2 года присоединились боли, возникающие после физической нагрузки. Купировались они нитроглицерином.
Объективно: состояние удовлетворительное, легкие без особенностей. Сердце: тоны приглушены, акцент II тона над аортой, пульс — 60 в минуту. АД — 110/70 мм рт. ст. Живот мягкий, печень не пальпируется. Общий анализ крови: эритроциты — 4 400 000, гемоглобин—14,9 г%, лейкоциты — 6000, СОЭ — 4 мм/ч, ACT —24—36 ед., АЛТ— 18—27 ед., общие липиды — 800 мг%, холестерин— 270 мг%, триглицериды — 83 мг%, β-липопротеины— 1280 мг%, IIA тип ГЛП. Содержание мочевой кислоты в плазме — 4,5 мг%, в эритроцитах — 9,5 мг%. ЭКГ: синусовая брадикардия, в отведении V4—5 снижен вольтаж зубца Т.
Диагностирована ИБС: стенокардия напряжения, атеросклероз коронарных артерий, атеросклеротический кардиосклероз, Н0- В связи с появлением болей в области сердца в покое при горизонтальном положении, особенно после приема пищи, обследован желудочно-кишечный тракт. Анализы желчи и желудочного сока без особенностей. Конкременты в желчном пузыре не выявлены. При рентгеноскопии желудка обнаружена параэзофагальная грыжа.
Таким образом, у больной с атеросклерозом коронарных артерий приступы болей в грудной клетке в покое при горизонтальном положении обусловливались скользящей грыжей пищеводного отверстия диафрагмы и перемещением кардиального отдела желудка в грудную полость. Это обстоятельство было причиной безуспешной коронаролитической терапии в первые годы заболевания.
Болевой синдром при стенокардии может быть очень слабым, иногда проявляется чувством неловкости, дискомфорта и т. д. Нечеткость локализации и характера болей является одной из типичных особенностей их. Боль обычно не связана с актом дыхания. Поэтому боль, возникающая в грудной клетке при дыхании, кашле, смехе, зевоте и других дыхательных движениях, скорее всего, не обусловлена стенокардией.
Наиболее важным диагностическим признаком стенокардии напряжения является возникновение болей при быстрой ходьбе, подъеме по лестнице или другом физическом напряжении. Иногда болевой приступ может отмечаться после еды, при вздутии живота. В этом случае отрыжка, прием соды или освобождение от сдавливающей одежды могут принести облегчение и одновременно быть причиной ошибочной диагностики. В то же время прием пищи может снимать приступ стенокардии. Основным фактором, способствующим возникновению болевого синдрома при этом, является гипогликемия.
При стенокардии напряжения болевой синдром, появившийся во время физической нагрузки, обычно прекращается в покое. Если во время ходьбы появились боли, достаточно остановиться, и болевой синдром уменьшится или прекратится. Коронаролитики типа нитроглицерина, как правило, быстро купируют болевой синдром. Для стенокардии напряжения характерно появление или усиление болевого синдрома в холодную ветреную погоду, когда приступы стенокардии возникают чаще, даже при меньшей физической нагрузке. Наиболее чувствительны к охлаждению передние поверхности предплечья, нос, грудь, живот. Отрицательное влияние на течение стенокардии оказывают и резкие перепады атмосферного давления, изменение ионного состава, влажности воздуха и т. д.
Патофизиологической основой приступов стенокардии является нарушение соотношения между потребностью мышцы сердца в кислороде и его поступлением через коронарные артерии к миокарду. Весьма важными критериями, отражающими такое соотношение, и, как следствие этого, в определенной степени показателями ишемии миокарда могут считаться частота сердечных сокращений, высота артериального давления и время изгнания крови из желудочков. При снижении температуры воздуха, особенно при охлаждении вышеуказанных участков тела, повышаются среднее артериальное давление и общее периферическое сопротивление, не отражаясь на частоте сердечных сокращений, минутном и ударном объеме сердца, венозном давлении. Следовательно, ведущим механизмом, обусловливающим возникновение приступов стенокардии при охлаждении, является повышение периферического сопротивления и артериального давления, что увеличивает потребность миокарда в кислороде. В то же время при сильном эмоциональном напряжении (возмущение, страх, гнев и т. п.) приступ стенокардии возникает на фоне существенного увеличения частоты сердечных сокращений, повышения систолического и диастолического давления. Механизм приступов стенокардии после приема пищи связан в основном с увеличением числа сердечных сокращений, а в некоторых случаях — с небольшим повышением артериального давления. Болевой синдром при этом обусловлен увеличением потребности миокарда в кислороде за счет повышения частоты сердечных сокращений при неизмененной доставке кислорода к сердечной мышце через коронарные артерии.
Источник