Скользящие и параэзофагеальные грыжи

Параэзофагеальные грыжи пищеводного отверстия диафрагмы. Операции при параэзофагеальных грыжах.Параэзофагеальные грыжи пищеводного отверстия диафрагмы встречаются реже. Они отличаются от скользящих грыж тем, что пищеводно-желуцочный переход остается фиксированным к преаортальной фасции и медиальной дугообразной связке ниже диафрагмы. При этих грыжах нет недостаточности кардии. Параэзофагеальные грыжи имеют перитонеальный мешок, окружающий желудок, мигрировавший в грудную клетку. Осложнения параэзофагеальных грыж исключительно механические, иногда очень серьезные. Желудок постепенно поднимается в грудную клетку сначала фундальным отделом, а затем и большой кривизной, которая, поднимаясь, поворачивается вверх, в то время как малая кривизна остается в нижнем положении. Со временем в грудную полость может мигрировать весь желудок, окутанный париетальной плеврой. Несмотря на миграцию всего желудка в грудную клетку вместе с миграцией других органов брюшной полости, пищеводно-желуцочный переход остается фиксированным в нормальной поддиафрагмальной позиции. В некоторых случаях пищеводно-желуцочный переход может также мигрировать в грудную клетку, тогда имеет место смешанная грыжа, при которой часто встречается недостаточность кардии.
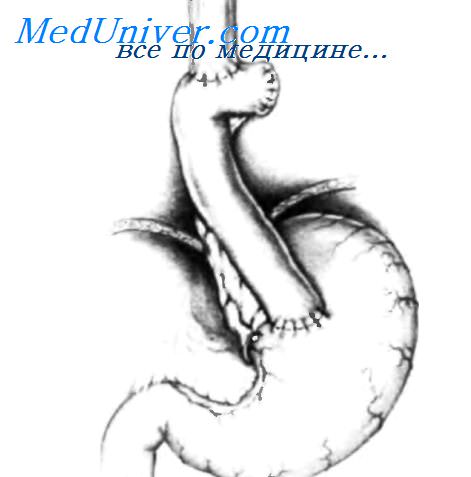
Смертность при осложнениях параэзофагеальных грыж высока, поэтому, хотя эти грыжи и протекают бессимптомно, желательно оперировать таких пациентов до возникновения осложнений, пока по общему состоянию они смогут перенести операцию. Показано, что пациентов следует оперировать, когда в грудную клетку мигрирует 60—70% желудка. Операция при параэзофагеальных грыжах пищеводного отверстия диафрагмы легче, чем при скользящей грыже, так как в большинстве случаев нет необходимости производить ангарефлюксную операцию. Низводят желудок и другие органы, мигрировавшие в грудную полость, резецируют грыжевой мешок и ушивают отверстие в диафрагме. Если пищеводно-желуцочный переход фиксирован ниже диафрагмы, необходимо принять меры предосторожности, чтобы не нарушить эту фиксацию. Антирефлюксную операцию следует производить только при смешанных грыжах. Некоторые авторы, однако, рекомендуют производить антирефлюксные операции во всех случаях параэзофагеальных грыж. Полное предоперационное обследование пациентов помогает решить вопрос о наличии сопутствующей скользящей грыжи срефлюксом. Хирургический доступ при параэзофагеальных грыжах не сложен, обычно операцию выполняют через брюшную полость. У пациентов с симптомами, свидетельствующими об осложнении грыжи заворотом, ущемлением, ишемией, гангреной или перфорацией, следует использовать торакальный или торакоабдоминальный доступ. Абдоминальный доступ автор использует в неосложненных случаях. При необходимости можно дополнить его торако-томией у пациентов, у которых грыжевой мешок сращен со средостением или желудок сращен с грыжевым мешком. Описываемый метод предложен Ellis исоавт.
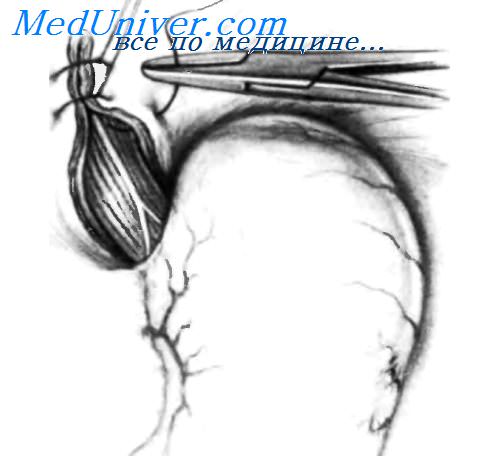
Произведена верхняя срединная лапаротомия. Если необходимо более широкое операционное поле, резецируют мечевидный отросток и продлевают разрез на 5 или 6 см ниже пупка. Вскрывают брюшину, вставляют большой самоудерживающийся ретрактор Balfour. Полезно иметь в распоряжении ручной ретрактор, чтобы приподнять нижнюю часть грудины и реберного края и облегчить осмотр пищеводного отверстия диафрагмы. На рисунке показано, что у пациента с бессимптомным течением заболевания в грудную клетку мигрировало более половины желудка. Ретрактором Harrington приподнимают левую долю печени. Как отмечалось ранее, для хорошей визуализации пищеводного отверстия диафрагмы не всегда необходимо пересекать левую треугольную связку печени. У некоторых пациентов желудок целиком поворачивается и поднимается в грудную клетку. Ротация желудка может увлекать большой сальник и поперечную ободочную кишку. В некоторых случаях петли тонкого кишечника также мигрируют в грудную клетку. С помощью осторожной тракции правой рукой желудок опускают в брюшную полость. То же самое делают, если в грудную клетку мигрировал другой орган. У некоторых пациентов имеются сращения желудка с грыжевым мешком. То же может быть и с другими мигрировавшими органами. В таких ситуациях иногда бывает очень трудно низвести орган с использованием лишь абдоминального доступа. Тогда разрез можно продлить на грудную клетку, но лучше ушить абдоминальный разрез, изменить положение пациента и далее оперировать параэзофагеальную грыжу торакальным доступом.
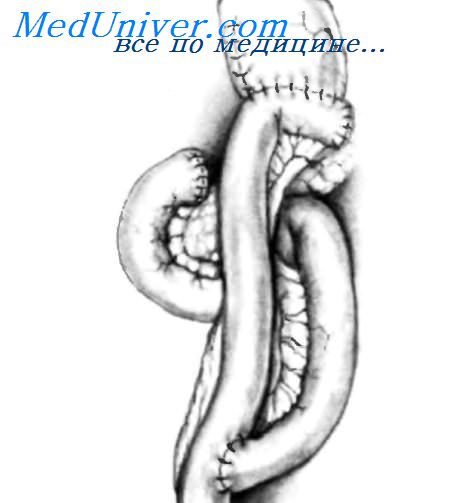
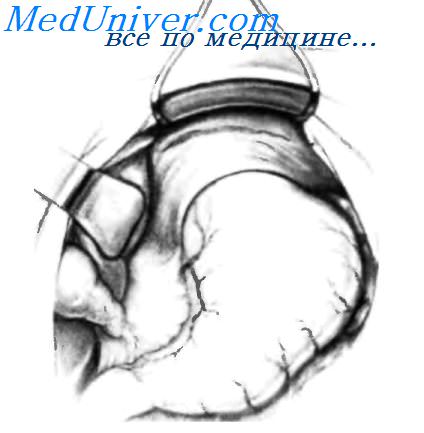
После низведения желудка резецируют грыжевой мешок, осуществляя тракцию вниз в брюшную полость зажимом Allis или Babcock и применяя тупое разделение тканей. Грыжевой мешок необходимо резецировать для предотвращения возможного рецидива грыжи. Желудок низведен в брюшную полость, и грыжевой мешок резецирован. Остальная часть операции состоит в ушивании пищеводного отверстия диафрагмы отдельными шелковыми и хлопковыми швами, как можно видеть на рисунке. Ушивание производят спереди желудка, а не сзади, как при скользящих грыжах пищеводного отверстия диафрагмы с рефлюксом, чтобы не нарушить нормальную фиксацию пищеводно-желудочного перехода к преаортальной фасции и медиальной дугообразной связке.
Ушивание пищеводного отверстия диафрагмы спереди желудка завершено; проверяют правильность наложения шва. Если кончик правого указательного пальца можно продвинуть между стенкой пищевода с назогастральным зондом (18 F) внутри и краем пищеводного отверстия, ушивание можно считать правильным. У пациентов, у которых большая часть желудка или весь желудок, так же как и другие органы брюшной полости, мигрировали в грудную клетку, целесообразно закончить операцию гастростомиеи, как показано на вставке. Гастростома фиксирует желудок к брюшной стенке, уменьшая вероятность рецидива путем миграции желудка в грудную клетку. — Также рекомендуем «Лапароскопические операции при грыжах пищеводного отверстия диафрагмы.» Оглавление темы «Резекция пищевода. Язвы желудка.»: |
Источник
Параэзофагеальной грыжей называется хроническое, неинфекционное заболевание, характеризующееся смещением нижней части пищевода, желудка или кишечника в грудную полость. В норме эти органы расположены под диафрагмой. Уровень заболеваемости выше в преклонном возрасте. Женщины сталкиваются с подобной проблемой чаще мужчин.

Параэзофагеальной грыжей называется хроническое, неинфекционное заболевание, характеризующееся смещением нижней части пищевода, желудка или кишечника в грудную полость.
Причины появления
Факторами риска развития диафрагмальной грыжи являются:
- Врожденные пороки развития.
- Слабость связок в области пищеводного отверстия диафрагмы.
- Низкая физическая активность.
- Нарушение развития соединительной ткани. Наблюдается при синдроме Марфана.
- Плоскостопие.
- Геморрой.
- Варикозное расширение вен.
- Хронический запор. Способствует повышению давления в брюшной и грудной полостях, что приводит к смещению органов. Возможен при хронических кишечных инфекциях.
- Тупые травмы живота.
- Поднятие тяжестей.
- Вздутие живота.
- Скопление жидкости в брюшной полости.
- Резкие наклоны туловища.
- Беременность.
- Интенсивный, приступообразный кашель. Наблюдается при бронхите и астме.
- Рефлюксная болезнь. Наблюдается при неправильном режиме питания. Данная патология становится причиной воспаления пищевода и образования рубцов, которые приводят к укорочению органа и грыже.
- Термические и химические ожоги слизистой.
- Эндокринная патология.
- Наличие вредных привычек.
- Тяжелые роды.
Симптомы
Клиническими признаками этой патологии являются:
- Боль. Ощущается в верхней части живота и распространяется по ходу пищеводной трубки. Она иррадиирует в спину и между лопатками. Данный симптом возникает после приема пищи или нагрузки и ослабевает при смене позы и после глубокого вдоха. Часто появляется чувство давления в грудной клетке (некоронарная кардиалгия). По своим характеристикам этот симптом напоминает стенокардию и инфаркт миокарда.
- Чувство перебоев в работе сердца. Наблюдается при нарушении сердечного ритма по типу тахикардии или экстрасистолии.
- Тошнота. Часто приводит ко рвоте.
- Рвота с примесью крови. Часто наблюдается при внутреннем кровотечении.
- Одышка.
- Бледная, с синюшным оттенком кожа.
- Падение артериального давления.
- Учащенное сердцебиение.
- Горькая или кислая отрыжка.
- Горький привкус во рту.
- Дисфагия (затруднение продвижения пищи по пищеводу). Является специфическим признаком грыжи. Дисфагия чаще развивается во время поспешной еды, употребления слишком горячей, холодной или жидкой пищи.
- Кашель и хрипы. Возникают при попадании кусочков пищи в дыхательные пути.
- Боль в языке.
- Охриплость голоса.
- Икота. Чаще наблюдается при аксиальной грыже. Икота может длиться несколько недель или месяцев.
- Изжога (жжение за грудиной).
Диагностика
При подозрении на скользящую грыжу пищеводного отверстия диафрагмы требуется обратиться к врачу (гастроэнтерологу). Для уточнения диагноза понадобятся:
- опрос;
- пальпация живота;
- перкуссия (простукивание);
- аускультация (выслушивание легких и сердца);
- ФЭГДС (осмотр пищевода и слизистой желудка с помощью зонда, оснащенного камерой);
- рентген с использованием бариевой смеси;
- УЗИ органов брюшной полости;
- измерение кислотности желудочного сока;
- эзофагеальная манометрия (измерение сократимости органа);
- электрокардиография;
- анализ рвотных масс и кала на скрытую кровь;
- биопсия с цитологическим анализом;
- электрофизиологическое исследование (импедансометрия).
Дифференциальная диагностика проводится со стенокардией, инфарктом миокарда, рефлюкс-эзофагитом, опухолями и желудочно-кишечной патологией.
Классификация
Выделяют следующие виды параэзофагеальных выпячиваний:
- фундальные (характеризуются смещением фундального отдела желудка вверх);
- антральные (отличаются смещением заднего отдела желудка, расположенного ближе к 12-типерстной кишке);
- ущемленные и неущемленные;
- фиксированные и нефиксированные.
Наряду с параэзофагеальными существуют также аксиальные и смешанные грыжи. Выделяют 3 степени тяжести данной патологии. При 1 степени брюшная часть пищеводной трубки располагается ниже диафрагмы, а кардиальный отдел желудка — на уровне дыхательной мышцы. При этом желудок прилежит к диафрагме.
При 2 степени грыжи кривизна желудка находится в области пищеводного отверстия, а абдоминальная часть пищевода определяется в грудной полости.
При 3 степени патологии пищеводная трубка и большая часть желудка мигрируют в грудную полость.

Образование параэзофагеальной грыжи.
Чем опасна подобная грыжа
При грыже диафрагмы (ГПОД) возможны следующие осложнения:
- Гастрит. Воспаляется часть желудка, которая непосредственно смещена. Характеризуется нарушением моторики органа.
- Анемия. Развивается вследствие внутреннего кровотечения. Проявляется головокружением, слабостью и бледностью кожи. Снижается уровень гемоглобина и эритроцитов.
- Выпадение слизистой желудка.
- Ущемление грыжи.
- Артериальная гипотензия.
- Аспирационная пневмония (воспаление легких). Возникает при рвоте.
- Трахеоброхит (сочетанное воспаление бронхов и трахеи).
- Образование пептической язвы.
- Укорочение пищеводной трубки.
- Сдавливание аорты.
- Дисфункция кардиального клапана.
- Инвагинация (врастание одного участка органа в другой).
- Перфорация стенки.
- Рубцовое сужение пищевода и как следствие — затруднение приема пищи.
- Пищеводное и желудочное кровотечение.
- Развитие эрозивного эзофагита.

При грыже диафрагмы (ГПОД) возможны осложнения, например, гастрит. Воспаляется часть желудка, которая непосредственно смещена. Характеризуется нарушением моторики органа.
Постоянный заброс желудочного сока в пищевод может стать причиной перерождения клеток (рака).
Неоперативное лечение
Вначале проводится консервативная терапия. Она включает в себя прием медикаментов, соблюдение диеты и режима питания, отказ от вредных привычек (курения и алкоголя) и ограничение физических нагрузок.
Медикаменты
При диафрагмальной грыже могут назначаться следующие лекарства:
- Антациды (Фосфалюгель, Алмагель, Гевискон, Ренни, Маалокс). Данные препараты нейтрализуют соляную кислоту, защищая слизистую. Эти медикаменты показаны при кислой отрыжке и изжоге на фоне грыжи.
- Блокаторы H2-гистаминовых рецепторов (Ранитидин-Акос, Зантак, Квамател, Фамотидин-Акос). Эти лекарства снижают кислотность желудка, помогая тем самым устранить болевой синдром.
- Блокаторы протонной помпы (Омез, Париет).
- Прокинетики (Итомед, Ганатон, Тримедат). Данные лекарства противопоказаны при желудочно-кишечных кровотечениях.
Народные средства
При данной патологии эффективны следующие народные средства:
- отвар на основе семян льна;
- чай на основе ромашки и ежевики;
- липовый чай с малиной и медом.
Необходимо придерживаться правильного питания. При грыже нужно:
- есть не позднее чем за 3 часа до сна;
- отказаться от алкоголя;
- исключить из меню кофе, шоколад, бобовые, капусту, кислые, жирные, острые и копченые продукты и блюда;
- не пить газированные напитки.
При данной патологии полезны кисломолочные продукты, негазированная вода, соки, морсы, постное мясо, крупы, сладкие фрукты и ягоды, постный сыр и яичные белки. Питаться необходимо понемногу 4-6 раз в день.
Лечебная физкультура
При грыже полезна гимнастика. Разрешены следующие упражнения:
- выпячивание живота на вдохе и расслабление на выдохе в положении лежа на боку с приподнятой головой;
- медленные наклоны туловища вперед;
- повороты туловища при неподвижном тазе;
- максимальное вытягивание свободной руки назад за спину в положении лежа на боку;
- задержка дыхания;
- движение локтями в сторону колен в положении лежа на спине с согнутыми коленями и скрещенными за головой руками.
Занятия должны проводиться в свободной одежде перед приемом пищи. Не рекомендуются резкие наклоны туловища ввиду того, что содержимое желудка может забрасываться в пищевод, вызывая изжогу и отрыжку. Комплекс упражнений подбирает врач по ЛФК.

При грыже полезна гимнастика. Комплекс упражнений подбирает врач по ЛФК.
Хирургическое вмешательство
Операция проводится при тяжелом протекании заболевания. Наиболее эффективны следующие вмешательства:
- Фундопликация по Ниссену. Она предполагает восстановление нужного угла между брюшным отделом пищеводной трубки и дном желудка. Из желудка готовится лоскут, который фиксируется в месте отверстия (расширения диафрагмы).
- Резекция. Проводится в случае рубцового сужения пищеводной трубки.
- Гастропексия (фиксация органов к структурам, расположенным под диафрагмой рядом с брюшной стенкой).
Операция чаще всего проводится в плановом порядке. Предварительно сдаются анализы и проводятся инструментальные исследования. Доступ к тканям может быть открытым (через разрез в брюшной стенке) или эндоскопическим.
Показания к операции
Показаниями к хирургическому лечению грыжи являются:
- безуспешность консервативной терапии;
- ущемление грыжевого содержимого;
- сужение пищевода;
- дисплазия тканей.

Операция проводится при тяжелом протекании заболевания.
Операция противопоказана при развитии острой инфекционной патологии, декомпенсированной сердечной и дыхательной недостаточности, нарушении свертывания крови, тяжелом поражении почек и печени, онкологической патологии и во время беременности
Лапароскопия
Хирургическое лечение больных может проводиться посредством лапароскопии (зондирования). Ее преимуществами являются меньшая травматичность ткани и простота. После предварительного обезболивания делается прокол, после чего вводится трубка с камерой. Хирург устраняет грыжу, глядя на экран монитора.
Профилактика
Параэзофагеальная грыжа пищеводного отверстия может развиться у молодых людей, поэтому профилактика должна проводиться с юного возраста. Нужно придерживаться следующих рекомендаций:
- своевременно лечить имеющиеся заболевания органов пищеварения (язву, гастрит, панкреатит, холецистит, энтероколит);
- не реже 1 раза в год посещать гастроэнтеролога и проходить ФЭГДС;
- не переедать;
- не есть на ночь;
- придерживаться диеты;
- предупреждать длительный кашель и запор;
- дозировать физическую нагрузку (не поднимать тяжести);
- не употреблять спиртные напитки;
- не курить;
- не делать резких наклонов туловища после приема пищи;
- заниматься спортом;
- больше двигаться;
- предупреждать травмы живота;
- исключить ожоги пищевода.
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=OTWZsh4A5ds&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0833354/data/www/vseogryzhe.ru/wp-content/plugins/morkovnaya_fotogalereya/morkovnaya_fotogalereya.php on line 104
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=wg72Qrm_DPM&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0833354/data/www/vseogryzhe.ru/wp-content/plugins/morkovnaya_fotogalereya/morkovnaya_fotogalereya.php on line 104
Специфическая профилактика грыжи отсутствует. С целью предупреждения осложнений необходимо своевременно обращаться к врачу и выполнять все его рекомендации.
Источник
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
РЕФЕРАТ
На тему:
«Скользящая, параэзофагеальная, комбинированная грыжа пищеводного отверстия диафрагмы»
МИНСК, 2008
Скользящая грыжа пищеводного отверстия диафрагмы
Начальной стадией скользящей хиатальной грыжи является так называемая пищеводная грыжа, которая характеризуется перемещением в средостение только абдоминальной части пищевода, в то время как пищеводно-желудочное соединение остается расположенным на уровне диафрагмы. Она рассматривается как пограничное состояние между нормой и патологией и нередко обнаруживается у лиц пожилого возраста, привлекая к себе внимание лишь при развитии рефлюкс-эзофагита. В дальнейшем возможно последовательное смещение пищеводно-желудочного соединения и кардиального отдела желудка вверх через пищеводное отверстие диафрагмы в заднее средостение, в результате чего образуется кардиальная грыжа. При этом происходит дальнейшее расширение внутренних ножек диафрагмы и ее пищеводного отверстия соответственно размеру пролабированного желудка. Именно этот тип хиатальной грыжи принято считать истинной скользящей грыжей, поскольку при выхождении внутрибрюшинного органа за пределы грыжевых ворот в средостение не формируется типичный грыжевой мешок и часть грыжевого содержимого (абдоминальный отдел пищевода) оказывается не покрыт висцеральным листком брюшины.
Пищеводно-желудочное соединение в зависимости от положения тела, наполнения желудка, давления в брюшной полости может в разные периоды времени совершать скользящие движения вверх и вниз по вертикальной оси, находясь при этом в грудной полости или в своем нормальном внутрибрюшном положении, что позволило назвать этот тип грыжи аксиальной или осевой скользящей хиатальной грыжей, составляющей около четверти всех скользящих брюшных грыж.
Параэзофагеальная грыжа является истинной грыжей и имеет грыжевой мешок, образованный изнутри перитонеальным и снаружи плевральным листками. Изолированная или «чистая» параэзофагеальная грыжа встречается крайне редко, она почти всегда комбинированная с некоторой степенью скользящей кардиальной грыжи.
Параэзофагеальная грыжа пищеводного отверстия диафрагмы
Параэзофагеальная грыжа встречается реже, чем скользящая, но потенциально более опасна. Полагают, что дефект диафрагмы начинает формироваться рядом с пищеводом вследствие возросшего интраабдоминального давления и ослабления окружающей мышечной и соединительной тканей в области пищеводного отверстия. Через это расширенное отверстие диафрагмы фундальная часть желудка может смещаться вверх под действием положительного интраабдоминального давления при отрицательном внутригрудном давлении. При большой параэзофагеалыгай грыже весь свод и тело желудка перемещаются в средостение, подтягивая за собой пилороантральный отдел, который оказывается в зоне пищеводного отверстия диафрагмы, тогда как пищеводно-желудочное соединение остается в нормальном положении под Диафрагмой. В крайних случаях весь желудок, как бы перевернутый вверх дном, может лежать в грудной полости впереди пищевода и позади перикарда. В грыжевом мешке могут оказаться другие органы (поперечно-ободочная и тонкая кишка, большой сальник, селезенка).
Согласно другому мнению, первоначально дефект в диафрагме образуется между мышечными волокнами ее внутренних ножек с последующим формированием парахиатальной грыжи. При этом дно желудка находится в грыжевом мешке, будучи отделенным от пищевода слоем мышечной ткани, которая при увеличении грыжи атрофируется и трудно различима во время операции.
Комбинированная грыжа пищеводного отверстия диафрагмы
Комбинированная (скользящая и параэзофагеальная) или кардиофундальная грыжа образуется в результате последовательного смещения вверх через пищеводное отверстие диафрагмы дна желудка при уже сформировавшейся скользящей грыже, или вследствие перемещения пищеводно-желудочного соединения и кардиального отдела желудка при параэзофагеальной грыже.
В случае скользящей и комбинированной грыж пищеводно-желудочное соединение может находиться высоко в средостении — в 5-15 см от пищеводного отверстия диафрагмы и оставаться вместе с желудком, фиксированным в грудной полости. У этих больных пищевод вторично укорочен, что в большинстве случаев связано с рефлюкс-эзофагитом и трансмуральными фиброзно-склеротическими изменениями его стенки или спазмом ее продольной мускулатуры. При коротком пищеводе при нахождении пищеводно-желудочного соединения более, чем 4-5 см от пищеводного отверстия диафрагмы, могут встречаться технические трудности при низведении его в брюшную полость без натяжения. У больных с длительно существующей большой хиатальной грыжей пищеводное отверстие диафрагмы становится широким — до четырех «поперечных» пальцев и более (в норме при на
хождении обычного зонда в пищеводе оно пропускает только кончик указательного пальца). Иногда в этой ситуации пищеводное отверстие диафрагмы сливается с аортальным отверстием диафрагмы и образуется единое пищеводно-аортальное отверстие. При этом сама грыжа может достигать больших размеров, до 10 см в диаметре и более, и занимать значительное пространство в грудной полости.
Хиатальные грыжи и гастроэзофагеальная рефлюксная болезнь
До сих пор существует мнение, что скользящая хиатальиая грыжа играет основную роль в развитии слабости нижнего пищеводного сфинктера (НПС) и расстройств моторики пищевода, ведущих к возникновению гастроэзофагеалыюй рефлюксной болезни (ГЭРБ). По данным рентгенологического и эндоскопического исследований, выполненных по другим показаниям, она обнаруживается приблизительно у 40-50% обследованных старше 50 лет. В то же время около 50% больных ГЭРБ имеют скользящую грыжу пищеводного отверстия диафрагмы. Примерно одна треть больных со скользящей грыжей пищеводного отверстия не имеют признаков несостоятельности НПС и патологического рефлюкса.
В 1940-50-х гг. многие считали, что наличие скользящей хиатальной грыжи является непременным условием рефлюкс-эзофагита. Однако эти представления оказались недостаточно убедительными, когда стало очевидным, что больные с хиатальной грыжей часто не имеют рефлюкс-эзофагита и соответствующих симптомов, в то время как другие больные имеют рефлюкс-эзофагит при отсутствии хиатальной грыжи.
В 1960-70-х гг. было доказано, что решающим фактором в развитии ГЭРБ является несостоятельность НПС, после чего не стали придавать большого значения скользящей хиатальной грыже при клинической оценке больных с рефлюкс-эзофагитом.
В настоящее время не вызывает сомнения факт, что скользящая хиатальная грыжа часто сопутствует рефлюкс-эзофагиту. Тяжелый рефлюкс-эзофагит редко наступает без сопутствующей скользящей хиатальной грыжи.
Большинство авторов, занимающихся этой проблемой, считают, что смещение абдоминальной части пищевода и пищеводно-желудочного соединения в грудную полость выше пищеводного отверстия диафрагмы лишает НПС наружной, в основном, диафрагмальной поддержки и ослабляет его тонус. Потеря фиксации нижней части пищевода приводит к нарушению его моторной функции и кислотного клиренса. Тракции НПС натянутой диафрагмально-пищеводной связкой также ослабляют его замыкательную функцию. Полагают, что наличие скользящей хиатальной грыжи стимулирует более частые эпизоды транзиторной релаксации НПС. Остается, однако, неясным, является ли скользящая хиатальная грыжа предрасполагающим или причинным фактором нарушения функции НПС? Чтобы объяснить связь между рефлюкс-эзофагитом и скользящей хиаталыюй грыжей, необходимы дальнейшие исследования.
Клиника ГПОД
Обычно сама скользящая грыжа пищеводного отверстия диафрагмы (ГПОД) не вызывает клинических симптомов, пока не наступит существенное увеличение ее размеров и компрессия соседних органов средостения. Симптомы появляются лишь при наличии патологического гастроэзофагеального рефлюкса с эзофагитом или певоспалительными изменениями пищевода.
«Чистая» параэзофагеальная грыжа часто протекает без клинических проявлений и в таких случаях диагностируется при рентгенологическом исследовании грудной клетки, выполненном по другим показаниям, в виде содержащего воздух затенения позади и справа от сердечной тени. Первыми клиническими проявлениями параэзофагеальной грыжи являются ощущение полноты, тяжести и вздутия живота в виде дискомфорта в эпигастральной области и за грудиной во время и после приема пищи, изредка сопровождающегося позывами к рвоте. Эти жалобы иногда игнорируются больным и врачом до тех пор, пока не станут более выраженными. Больные часто привыкают к ощущениям дискомфорта за грудиной и могут не обращать на них внимания. Однако после обильного приема пищи и особенно жидкости обычно наступает боль в области сердца и эпигастрия, а также одышка, связанные, прежде всего со сдавлением сердца и легких. Иногда может отмечаться икота и рвота, вызванные компрессией блуждающих нервов. Жалобы на перемежающуюся дисфагию могут быть связаны с перегибом и ротацией пищеводно-желудочного соединения. С увеличением размеров грыжи при интраторакальном положении желудка вследствие остро развившегося полного нарушения его проходимости в области кардии и пилоруса, вызванного его перегибом или заворотом, возникает постоянная интенсивная боль в эпигастральной области и за грудиной. Она обусловлена острым расширением и ишемией желудка. При этом отмечается одышка, цианоз, тахикардия и снижение артериального давления, как проявление сердечно-легочной недостаточности. Обнаруживается западение передней брюшной стенки в верхнем отделе живота, шум плеска в нижней части груди слева, что свидетельствует о нахождении желудка в грудной полости, его непроходимости и переполнении жидким содержимым.
Источник