Современные методы лечения наружных грыж живота реферат
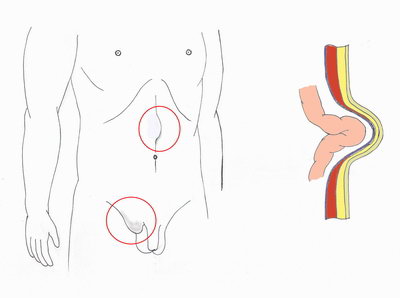
Грыжа — это патологическое выпячивание органа либо его части под кожу, во внутренние полости, межмышечные пространства через естественные (щели в белой линии живота, пупочное кольцо) или приобретённые отверстия в тех или иных анатомических образованиях (так называемые «слабые места»). Элементами наружной грыжи живота являются грыжевые ворота, грыжевой мешок и грыжевое содержимое.
Грыжевые ворота ограничивают собой грыжевой дефект и могут иметь размер от нескольких сантиметров в диаметре (в основном при грыжах белой линии живота и пупочных) до двадцати-тридцати сантиметров и даже более, что чаще всего встречается при послеоперационных грыжах и диастазе (расхождении) прямых мышц живота.
В основном в грыжевой мешок выходят подвижные органы брюшной полости, а именно: петли тонкой кишки (чаще всего), сальник (несколько реже), слепая кишка, аппендикс, поперечно-ободочная и сигмовидная кишка, меккелев дивертикул и т.д.
Особенностью внутренних грыж живота (лат. hernia abdominalis interna) является то, что в число их элементов не входит грыжевой мешок, он здесь попросту отсутствует. Выпячиваться через грыжевые ворота в подобных ситуациях могут быть не только вышеперечисленные органы, но также желудок, селезёнка, печень и почки.
Особенности оперативного лечения пупочных грыж
На сегодняшний день вылечить пупочную грыжу у взрослых пациентов можно лишь посредством хирургического вмешательства. Если нет ущемления образования, и оно свободно вправляется, можно ограничиться ушиванием пупочного кольца. При сильном расширении для закрытия используют пластику.
При развитом некротическом процессе, а именно, при омертвении тканей органа, замкнутого в грыжевом мешке, требуется больший объем оперативного вмешательства. В этом случае врач удаляет измененные участки.
Существует множество способов герниопластики: Сапежко, Мейо, Лекстеру и т. д. Различия, в основном, заключается в способе доступа, остальные этапы практически идентичные
Современные технологии лечения грыж живота
На современном этапе в герниологии для пластики дефектов брюшной стенки в подавляющем большинстве случаев применяются искусственные материалы.
Эндопротезы представляют собой мелкоячеистые сетчатые пластини. Крепятся они по типу заплаты специальными нитями, скобами или «липучками» в области грыжевых ворот. При этом дефект покрывается с избытком, вследствие чего предупреждается натяжение и повреждение окружающих тканей. Достаточно три-четыре недели после операции, чтобы сетчатый имплантат пророс соединительной тканью и стал надежной защитой для профилактики развития рецедива заболевания. Вариантов данной операции несколько. Это и способ Лихтенштейна (Lichtenstein), и Шоудайса (Shouldice), и лапароскопический подход – каждый из них имеет свои показания.
Суть метода заключается в выкраивании из специального материала индивидуального по своим размерам и форме лоскута, который затем надёжно фиксируется в виде заплаты к тканям брюшной стенки либо нерассасывающимися монофиламентными, проленовыми нитями достаточной толщины, либо танталовыми скрепками, накладывающимися специальным степлером. Помимо этого сейчас выпускаются сетки, изначально снабжённые особыми липучками для крепления – их не пришивают, а просто прижимают к окружающим тканям.
В работе используются ультрасовременные аллопластические материалы. Они позволяют значительно снизить риск повторного возникновения грыжи, он равен всего лишь 1%. Пластичный сетчатый имплантат берет на себя всю нагрузку. При этом ткани при его установке не стягиваются, благодаря чему уменьшается выраженность болевого синдрома. Ненатяжная герниопластика сводит к минимуму вероятность возникновения осложнений после операции и сокращает продолжительность реабилитации пациентов.
Также возможно проведение герниопластики местными тканями. Этот способ применяется только у молодых пациентов с неосложненными грыжами небольших размеров.
Лечение паховой грыжи
Развитие паховой грыжи может повлечь за собой опасные для жизни осложнения. Поэтому ее лечение не обходится без хирургического вмешательства. При этом совсем не важно, каков тип выпячивания и какого размера образование.
Существует два основных способа удаления паховой грыжи:
Открытый способ удаления грыжи
Открытый – это удаление грыжи проводится через наружный разрез брюшной стенки непосредственно в месте грыжевого выпячивания. Ранее такая операция называлась грыжесечением, что не совсем правильно – ведь грыжа не иссекается. Она вправляется на свое место. А основная цель операции – ушивание грыжевых ворот и укрепление (пластика) слабых мест. Поэтому сейчас все чаще применяется термин «герниопластика».
Лапароскопическая герниопластика
Лапароскопический – грыжа удаляется «изнутри», посредством лапароскопа, введенного через небольшие проколы в брюшную полость. Лапароскопические вмешательства производятся не через разрез, а через проколы брюшной стенки.
В современной медицине используют два варианта герниопластики: натяжную и ненатяжную. Первый предполагает закрытие дефекта брюшной стенки с помощью стягивания собственных тканей и сшивания их между собой. Второй подразумевает установку синтетического эндопротеза.
Имплантат изготавливается из высокотехнологичных полимерных материалов. Он обеспечивает сохранение естественных пропорций в паховом канале, исключает натяжение тканей и способствует уменьшению болевого синдрома. Восстановление пациентов при ненатяжной герниопластике происходит намного быстрее. К тому же имплантацию синтетического эндопротеза можно осуществлять и лапароскопическим способом.
Источник
Грыжа – заболевание, встречающееся у людей с самой зари человечества и описанное еще древними авторами. Ею страдает около 2,5%-8% населения. Она представляет собой заболевание, связанное с перемещением внутренних органов через «слабые» места в брюшной стенке. Принято различать врожденные и приобретенные грыжи, которые классифицируются по расположению грыжевого выпячивания (пупочная, паховая, бедренная, белой линии живота и т.д.).
Основным фактором формирования грыжевого выпячивания является расширение «слабых» мест передней брюшной стенки, возникающее в связи с анатомическими особенностями организма или связанное с воздействием патологических факторов (поднятие тяжестей, повышение внутрибрюшного давления, хронические запоры, кашель, ожирение).
Данное заболевание не только вызывает косметические дефекты, но и приводит к неприятным ощущениям в виде болей, усиливающихся при физической нагрузке, диспепсии, урчанию, что зачастую становится причиной снижения активности человека, уменьшения его трудоспособности, ухудшения качества жизни.
Основную опасность несут в себе осложнения, развивающиеся при грыжах. Это и развитие спаечного процесса в брюшной полости, невправимый характер грыжевого выпячивания и наиболее грозное осложнение – ущемление грыжевого выпячивания, которое может привести к омертвению ущемленного органа, развитию кишечной непроходимости, перитониту.
Данное осложнение влечет за собой экстренную операцию, ставя пациента и хирурга в затруднительное положение. Возникает вопрос: а стоит ли подвергать свою жизнь и здоровье опасности? Может быть, лучше провести лечение данного заболевания в плановых, «спокойных» условиях, заранее подготовившись к операции?
Хирургическое отделение медицинского центра «В надежных руках»
Существуют множество различных способов закрытия грыжевых дефектов. Условно их можно разделить на две большие группы: натяжная и ненатяжная герниопластика (ненатяжная пластика). Первая группа подразумевает под собой закрытие дефекта собственными тканями путем создания дубликатур с многослойным ушиванием дефекта. Такая методика травматична, сопровождается высоким процентом рецидивов (до 30%), что связано с невозможностью ликвидировать дефект передней брюшной стенки в связи со слабостью тканей. Вторая группа более современная, менее травматичная и более надежная, так как в ней используются сетчатые трансплантаты, и отсутствует эффект натяжения и без того ослабленных тканей. Именно этому методу (ненатяжной герниопластики) отдается предпочтение хирургами нашего медицинского центра.
 Наиболее часто встречающимися грыжами передней брюшной стенки являются пупочные, паховые грыжи, грыжи белой линии живота и послеоперационные грыжи.
Наиболее часто встречающимися грыжами передней брюшной стенки являются пупочные, паховые грыжи, грыжи белой линии живота и послеоперационные грыжи.
Пупочная грыжа – заболевание, развивающееся в связи с расширением пупочного кольца. Различают врожденные и приобретенные грыжи. На сегодняшний день самой распространенной и надежной пластикой пупочного кольца также считается ненатяжная пластика. По этому методу грыжевой мешок погружается в брюшную полость на апоневроз (участок мышцы, расположенный там, где мышечные волокна переходят в сухожильные), после чего укладывается полипропиленовая сетка, которая подшивается непрерывным швом по периметру грыжевых ворот.
Грыжа белой линии живота – данное заболевание связано со слабостью белой линии живота (апоневроза между прямыми мышцами живота), выхождением грыжевого выпячивания выше или ниже пупочного кольца. Операции при грыжах белой линии живота проводятся нашими специалистами методом ненатяжной герниопластики.
Послеоперационная вентральная грыжа – следствие выполненной ранее лапаротомии. Грыжевые ворота возникают в результате расхождения мышечно-апоневротического слоя вдоль разреза. «Золотым стандартом» оперативного лечения данного вида грыж на сегодняшний день является ненатяжная пластика, о которой мы уже писали выше, с использованием современного полипропиленового трансплантата, который укладывается как под, так и над апоневрозом передней брюшной стенки.
Паховая грыжа – заболевание, связанное с формированием грыжевого выпячивания, которое проходит через паховый канал, по причине расширения пахового кольца и слабости стенок пахового канала. Различают прямые и косые паховые грыжи согласно отношению грыжевого выпячивания к элементам семенного канатика. Существует множество различных «традиционных» методик укрепления передней и задней стенки пахового канала собственными тканями (методика Жирара-Спасокукоцкого, Кимбаровского, Бассини, Постемского и т.д.).
Современные же оперативные вмешательства при грыжах передней брюшной стенки (в большинстве случаев при паховых грыжах) можно разделить на следующие типы:
выполняемые традиционным доступом (пластика по «Лихтенштейну», методика «Траббуко»), (рис. 1);
вмешательства с использованием видеохирургических методик (лапароскопическая герниопластика).
Пластика по «Лихтенштейну» – укрепление задней стенки пахового канала с помощью сетчатого трансплантата без какого-либо натяжения тканей. Оперативное вмешательство, как правило, выполняется под местной и спиномозговой анестезией, что способствует ранней реабилитации и быстрому восстановлению в послеоперационном периоде (пациенты возвращаются домой уже на следующий день). Автором метода было выполнено более 1000 операций при паховых грыжах (1989 г.). Ни одного рецидива не было отмечено. Поэтому этот метод пластики получил наибольшее распространение в хирургии паховых грыж.
При методике «Трабукко» используется более жесткая сетка, в отличие от пластики по «Лихтенштейну» (например, сетка «Hertra» итальянского производства). Эта методика невшивного типа, когда жесткий трансплантат укладывается в тканях, закрывая и укрепляя грыжевые ворота. Характерно то, что при данной методике травматизация тканей также минимальна. Она применяется у больных как с прямыми, так и с косыми паховыми грыжами, пупочными грыжами, грыжами белой линии живота и является надежным, доступным методом лечения грыж, обеспечивающим отличные непосредственные и отдаленные результаты. В зависимости от показаний и объема оперативного вмешательства процесс проводится под местной, внутривенной (TIVA), спинномозговой или общей анестезией с искусственной вентиляцией легких (ИВЛ).
Современные материалы, применяемые в нашем медицинском центре при грыжах, не токсичны, эластичны, стерильны, не канцерогенны, биологически совместимы с тканями человека. Мы применяем как высококачественные отечественные, так и импортные материалы (ETHICON «Джонсон и Джонсон», HERNIA-MATE (Италия)).
Сроки выздоровления
Сроки выздоровления, реабилитация, частота рецидивов и осложнений значительно ниже, чем при использовании традиционных методик. По нашим данным процент осложнений и рецидивов составляет не более 1% наблюдений. Уже через 2-3 дня наш пациент возвращается к обычному образу жизни, занятия спортом возможны через 30 дней с момента операции, следы после оперативного вмешательства исчезают через 2-3 месяца, остается лишь тонкий косметический послеоперационный рубец.
Перед операцией
После консультации у специалиста нашего медицинского центра по поводу оперативного вмешательства при грыже пациенту назначается план обследования и дата операции.
План предоперационного обследования:
Консультация терапевта.
ЭКГ.
Общий анализ крови.
МОР.
Группа крови, резус-фактор.
Глюкоза крови.
Коагулограмма.
Маркеры гепатита В и С, ВИЧ.
Флюорография.
Биохимия крови (общий белок, общий билирубин, АЛТ, АСТ, креатинин, мочевина).
При необходимости больному будет назначено дообследование (дополнительная консультация узких специалистов). Пациенту следует обязательно сообщить лечащему врачу и анестезиологу о хронических заболеваниях, приеме лекарственных препаратов перед операцией.
Настоятельно не рекомендуется принимать алкогольные напитки, психотропные и наркотические препараты за 3-4 дня до операции. Последний прием пищи должен быть накануне перед операцией. Больной госпитализируется за несколько часов до операции. Пациенту предоставляется комфортабельная палата, предметы личной гигиены, полотенца, тапочки.
После операции:
После операции пациент находится под наблюдением лечащего врача и сестры-анестезистки.
После некоторых видов операций через 3-4 часа пациент сможет самостоятельно ходить.
Возможно возникновение небольшой боли в послеоперационной области, которая купируется введением обезболивающего препарата.
Пациенту проводится антибиотикопрофилактика, профилактика тромбообразования.
На следующий день после операции выполняется перевязка (используется современный перевязочный материал – «Cosmopor»), которую выполняет лечащий врач. Швы снимаются на 10-12 сутки.
Решение о ношении бандажа принимает лечащий врач.
При необходимости пациент всегда может связаться с лечащим врачом по телефону.
Почему стоит проходить лечение пупочной грыжи в медицинском центре «В надежных руках»:
В нашем медицинском центре работают опытные и высококвалифицированные врачи-хирурги и средний медицинский персонал, имеющие большой опыт в подобных операциях.
Опытные анестезиологи медицинского центра применяют современные методики обезболивания.
Специалисты клиники используют самые современные методики и материалы европейских производителей.
Все операции выполняются в стационаре кратковременного пребывания и не требуют длительного постельного режима.
На основании нашего опыта процент осложнений и рецидивов составляет не более 1%.
Всех пациентов мы встречаем с теплом и заботой и каждому назначаем индивидуального лечащего врача. Именно по всем этим причинам проходить лечение грыжи в Краснодаре в нашем медицинском центре – верное решение!
Источник
Ïðè÷èíû è ôàêòîðû ãðûæ ïåðåäíåé ñòåíêè æèâîòà, îñíîâíûå îñëîæíåíèÿ ïðè èõ âîçíèêíîâåíèè. Ñîâðåìåííûå ìåòîäû õèðóðãè÷åñêîãî âìåøàòåëüñòâà äëÿ ëå÷åíèÿ çàáîëåâàíèÿ: òðàíñàáäîìèíàëüíàÿ ïðåäáðþøèííàÿ ïëàñòèêà, òîòàëüíàÿ ýêñòðàïåðèòîíåàëüíàÿ ãåðíèîïëàñòèêà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ïîñëåîïåðàöèîííûå îñëîæíåíèÿ:
îñòðàÿ çàäåðæêà ìî÷è 1,0%; ìî÷åâàÿ èíôåêöèÿ 0,5%;
ðàíåâàÿ èíôåêöèÿ 0,58%; ãåìàòîìà â îáëàñòè ðàíû 0,43%; òðîìáîýìáîëèÿ ëåãî÷íîé àðòåðèè 0,07%; ïîñëåîïåðàöèîííîå êðîâîòå÷åíèå 0,02%; èøåìè÷åñêèé îðõèò 0,61%; àòðîôèÿ ÿè÷êà 0,34%.
Èøåìè÷åñêèé îðõèò ÿâëÿåòñÿ ñëåäñòâèåì òðîìáîçà âåí âåíîçíîãî ñïëåòåíèÿ ñåìåííîãî êàíàòèêà. Ðåçóëüòàòîì ÿâëÿåòñÿ âåíîçíûé çàñòîé â ÿè÷êå, êîòîðîå ñòàíîâèòñÿ óâåëè÷åííûì è áîëåçíåííûì â ñðîê îò 2 äî 5 äíåé ïîñëå îïåðàöèè. Ïðîöåññ ïðîäîëæàåòñÿ â òå÷åíèè 6-12 íåäåëü è îáû÷íî çàêàí÷èâàåòñÿ àòðîôèåé ÿè÷êà. ×àñòîòà èøåìè÷åñêîãî îðõèòà ìîæåò áûòü ñíèæåíà çà ñ÷åò îòêàçà îò íåíóæíîé ïðåïàðîâêè ýëåìåíòîâ ñåìåííîãî êàíàòèêà è îòêàçà îò èññå÷åíèÿ äèñòàëüíîé ÷àñòè ãðûæåâîãî ìåøêà ïðè áîëüøîì ãðûæåâîì ìåøêå.
Çàêëþ÷åíèå
 çàêëþ÷åíèè õîòåëîñü áû îòìåòèòü, òî ÷òî íîâåéøèå ïåðåäîâûå òåõíîëîãèè, äåëàþò âñå âîçìîæíîå, ÷òîáû óìåíüøèòü ðèñê âîçíèêíîâåíèÿ ãðûæ. Õèðóðãè÷åñêîå ëå÷åíèå ãðûæ íåñìîòðÿ íà äëèòåëüíóþ èñòîðèþ èçó÷åíèÿ è ðàçðàáîòêè ìåòîäîâ îïåðàòèâíîãî ëå÷åíèÿ îñòàåòñÿ ïî-ïðåæíåìó àêòóàëüíîé ïðîáëåìîé. Åñëè ëåòàëüíîñòü ïðè ïëàíîâîì ãðûæå ñå÷åíèÿ áëèçêà ê íóëþ, òî ïðè îñëîæíåíèÿõ ãðûæè îíà îñòàåòñÿ äîñòàòî÷íî âûñîêîé. Ðåçåðâîì óìåíüøåíèÿ ëåòàëüíîñòè, ïðåæäå âñåãî, ÿâëÿåòñÿ ñ îäíîé ñòîðîíû, ïðîïàãàíäà ïëàíîâîãî ãðûæå ñå÷åíèÿ äî ðàçâèòèÿ îñëîæíåíèé, ôàêòè÷åñêè ñðàçó ïîñëå óñòàíîâëåíèÿ äèàãíîçà, ñ äðóãîé ñòîðîíû, ðàííÿÿ äèàãíîñòèêà îñëîæíåíèé è êàê ìîæíî áîëåå ðàííåå íàïðàâëåíèå áîëüíîãî â õèðóðãè÷åñêèé ñòàöèîíàð. Äðóãîé çíà÷èìîé ïðîáëåìîé ÿâëÿåòñÿ ðåöèäèâ ãðûæ ïîñëå õèðóðãè÷åñêîãî ëå÷åíèÿ, êîòîðûé äîëæåí áûòü ñâåäåí äî ìèíèìóìà. Ïðîöåíò ðåöèäèâîâ ìîæíî ñíèçèòü áîëåå øèðîêèì ïðèìåíåíèåì íåíàòÿæíûõ ìåòîäîâ ïëàñòèêè â ïðîòèâîïîëîæíîñòü òðàäèöèîííûì íàòÿæíûì ñïîñîáàì, ïîñêîëüêó íàòÿæåíèå òêàíåé ïðîòèâîðå÷èò îñíîâíûì õèðóðãè÷åñêèì ïðèíöèïàì.
Ñ âíåäðåíèåì â êëèíè÷åñêóþ ïðàêòèêó àëëîïëàñòè÷åñêèõ ñïîñîáîâ çàêðûòèÿ ãðûæåâûõ äåôåêòîâ îòêðûëèñü ïåðñïåêòèâû äëÿ ñíèæåíèÿ ÷èñëà ðåöèäèâîâ è ïîâûøåíèÿ ðàäèêàëüíîñòè ëå÷åíèÿ ñëîæíûõ ôîðì áîëüøèõ è ãèãàíòñêèõ ïîñëåîïåðàöèîííûõ ãðûæ. Ñîâðåìåííàÿ òåõíîëîãèÿ ïðîèçâîäñòâà âûñîêîìîëåêóëÿðíûõ ïîëèìåðîâ îòêðûëà íîâûå âîçìîæíîñòè äëÿ õèðóðãè÷åñêîãî ëå÷åíèÿ ãðûæ â ïëàíå óìåíüøåíèÿ ÷èñëà ïîñëåîïåðàöèîííûõ îñëîæíåíèé. Íàêîïëåííûé ê íàñòîÿùåìó âðåìåíè îïûò ïî èñïîëüçîâàíèþ íîâûõ ñèíòåòè÷åñêèõ ìàòåðèàëîâ â îïåðàòèâíîé ãåðíèîëîãèè ïîçâîëÿåò ñäåëàòü âûâîä îá èõ âûñîêîé ýôôåêòèâíîñòè ïðè ïëàñòèêå äåôåêòîâ áðþøíîé ñòåíêè.
Ñïèñîê ëèòåðàòóðû
1. Õèðóðãè÷åñêèå áîëåçíè, ò.1. Ïîä ðåä Â.Ñ. Ñàâåëüåâà, À.È. Êèðèåíêî, Ì., 2010.
2. Õèðóðãè÷åñêèå áîëåçíè. Ó÷åáíèê./Ïîä ðåä.Ì.È. Êóçèíà.-Èçä.3-å-Ì., 2012
3. Õèðóðãè÷åñêèå áîëåçíè. Ó÷åáíèê./Ïîä ðåä. Â.Ñ. Ñàâåëüåâà, À.È. Êèðèåíêî.-Ì.,2011.-ò.1,2
4. Ëåêöèÿ «Ãðûæè». Â.Â.Øèìêî, ÊÔÕ,2011/
5. Êîìïëåêñíîå ó÷åáíîå ïîñîáèå «Ãðûæè». Â.Â. Øèìêî, ÊÔÕ, 2012.
6. Âîéëåíêî Â.Í., Ìåäåëÿí À.È., Îìåëü÷åíêî Â.Ì. Àòëàñ îïåðàöèé íà
áðþøíîé ñòåíêå è îðãàíàõ áðþøíîé ïîëîñòè. Ì., 2010.
7. Åãèåâ Â.Í. ñ ñîàâò. Àòëàñ îïåðàòèâíîé õèðóðãèè ãðûæ. Ì., 2013.
8. Æåáðîâñêèé Â.Â., Ìîõàììåä Òîì Ýëüáàøèð. Õèðóðãèÿ ãðûæ æèâîòà
è ýâåíòåðàöèé. Ñèìôåðîïîëü,2012.
9. Ãðèãîðüåâ Ñ.Ã. ñ ñîàâò. Õèðóðãè÷åñêîå ëå÷åíèå ãðûæ æèâîòà è èõ
îñëîæíåíèé. Ñàìàðà, 2012.
10. Òîñêèí Ê.Ä., Æåáðîâñêèé Â.Â. Ãðûæè áðþøíîé ñòåíêè, Ì., 2009
Ïðèëîæåíèå 1
×àñòîòà âîçíèêíîâåíèÿ ãðûæ
Ïðèëîæåíèå 2
Êëàññèôèêàöèÿ ïóïî÷íûõ ãðûæ
Êëàññèôèêàöèÿ áîëåçíè
I. Ïî ïðîèñõîæäåíèþ: | 1.1 âðîæäåííàÿ; 1.2 ïðèîáðåòåííàÿ. |
II. Ïî êëèíè÷åñêîìó òå÷åíèþ: | 2.1 ïåðâè÷íàÿ; 2.2 ðåöèäèâíàÿ; 2.3. ïîñëåîïåðàöèîííàÿ. |
III. Ïî íàëè÷èþ îñëîæíåíèé: | 3.1 îñëîæíåííàÿ; 3.2 íåîñëîæíåííàÿ. |
IV. Ïî ñïîñîáó ëå÷åíèÿ: | 4.1 âïðàâëÿåìàÿ; 4.2 íåâïðàâëÿåìàÿ. |
Ðàçìåùåíî íà Allbest.ru
Источник


