Спайка кишок после операции грыжи
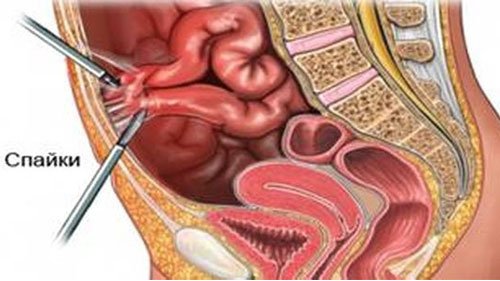
Что происходит с нашим телом во время операций? Сначала ткани разрезают, затем соединяют, и они вынуждены срастаться вновь. Считается, что лапароскопическая операция, которая проводится через несколько небольших разрезов («проколов»), гораздо менее травматична, поскольку поверхность операционного поля существенно меньше, чем при обычной полосной «открытой» операции.
Во время лапароскопии на тонкой оболочке, покрывающей внутреннюю поверхность брюшной стенки, образуются повреждения в местах прохождения инструментов, разрезов или наложения клипс. После удаления инструмента этот участок поврежденной оболочки (она называется серозной) заживает самостоятельно.
Однако у наших тканей есть одно естественное не отменяемое свойство – они стремятся защитить наше тело. И иногда выработка так называемых защитных факторов после повреждения происходит усиленно – с запасом.
Что же такое Лечение спаек после операции?
На практике же это выглядит так: в местах повреждений серозной оболочки усиленно вырабатываются коллагеновые и эластичные волокна и клетки соединительной ткани. Если в это время какой-нибудь внутренний орган (например, петля кишки) прикасается к участку поврежденной серозы, он поневоле вовлекается в этот процесс. Образуется тяж из соединительной ткани, который ведет от стенки внутренних органов к внутренней поверхности брюшной стенки. Это и называется спайкой.
Спайки могут соединять и внутренние органы друг с другом. Каждый из них также покрывает серозная оболочка. Во время операции не исключены ее микро-надрывы. И эти места микротравм также могут впоследствии стать источником формирования спаек между этим органом и органами прилегающими к нему.
Также на участке соприкосновения и заживления тканей после их рассечения или разрыва может образоваться рубец, при котором обычная ткань заменяется более жесткой и неэластичной соединительной. Рубцы могут быть на коже, а могут быть и на внутренних органах.
Чем плохи спайки?
Природа позаботилась о том, чтобы в нашем гармоничном теле органы были укомплектованы и уложены четко и правильно, как в тетрисе. Они занимают все внутреннее пространство и соприкасаются друг с другом подходящими сторонами, как тщательно подогнанный паззл. Если рассматривать все органы отдельно от тела, можно поразиться, сколько же места они занимают и как же умещаются внутри нас! Именно потому, что послеоперационные рубцы и спайки нарушают эту изначальную гармонию, они и влияют на наш организм.
В чем заключается негативное влияние спаек. Они:
- нарушают подвижность органа, что сказывается на его функции. Причем страдает как внешняя, зависящая от движений диафрагмы подвижность, так и внутренняя – активная и от движения диафрагмы не зависящая;
- нарушают кровообращение в пострадавшем органе;
- нарушают иннервацию органа;
- способствуют возникновению в органе болезненных ощущений и спазмов.
Иногда спайка настолько мощная, что может нарушить анатомически правильное положение органа. Все перечисленные причины приводят к другим нарушениям в теле. Причем таки, которые на первый взгляд и не связаны с пострадавшей областью. Спайки и рубцы, возникшие после операций на брюшной полости, могут «отдаваться» болями в различных отделах позвоночника, суставах, приводить к изменению осанки и нарушению положения тела в пространстве, и т.п.
Как лечат спайки
По срокам формирования спаек различают:
- 7-14 день после операции – фаза молодых сращений, когда спайки еще очень рыхлые и легко рвутся;
- 14-30 день после операции — фаза зрелых сращений, когда спайки уплотняются и становятся прочными.
Начиная с 30-го дня после операции и далее, в течение нескольких лет, происходит процесс перестройки и формирования рубцов и спаек. Процесс индивидуален, многое зависит от свойств самого организма, его анатомического строения, функционирования внутренних органов.
Врач может заподозрить наличие спаечного процесса в брюшной полости по клиническим данным, сбору анамнеза и по результатам таких исследований, как УЗИ, КТ, колоноскопия. Спаечный процесс в брюшной полости и полости малого таза можно лечить медикаментозно или оперативно. При операции спайки разделяют, но к этому методу стоит прибегать только в крайних случаях, если тяжи настолько толстые и грубые, что сильно нарушают функцию органа, а более лояльное и щадящее лечение не помогает.
Как остеопатия воздействует на спайки
Врач –остеопат способен почувствовать руками, где расположены спайки и куда они ведут, где крепятся и что пережимают. Он также способен ослабить их натяжение за несколько сеансов, может восстановить, уравновесить и сбалансировать поврежденные органы, а значит и восстановить их функцию в полном возможном объеме.
Также в силах врача-остеопата прервать цепи повреждений и болезненных ощущений в, казалось бы, не связанных с прооперированной зоной отделах организма. Ведь наше тело – это целостная система, где все взаимосвязано. Остеопат воздействует на спайку непосредственно, без нарушения целостности тканей организма, а значит, без дополнительного фактора, стимулирующего образование соединительной ткани. Восстанавливая и гармонизируя функцию страдающего органа, организм высвобождает энергию для запуска полного восстановления в возможных индивидуальных условиях для всего организма.
Любое оперативное вмешательство, каким бы минимальным щадящим оно ни было, оставляет после себя множество негативных изменений, травм и стресса, с которыми организм вынужден бороться в одиночку. Что предпримет тело для своего лечения, чем оно пожертвует, как ограничит себя – всегда индивидуально. Но в рамках самосохранения это всегда выражается в потере функции в той или иной степени, а значит, и последующим страданием всего организма с потерей компенсации и затратой гораздо больших сил на обычное функционирование в течение жизни.
Поэтому в случае, если в жизни у вас случались оперативные вмешательства на органах брюшной полости, обратитесь к врачу-остеопату. Неважно, была операция обычной или проводилась щадящим лапароскопическим методом. У любого дискомфорта есть причина, а значит есть возможность ее решить.
Врач-остеопат может использовать пульсовую диагностику определения значимости спайки или рубца на организм. Это значит, что если при надавливании на послеоперационный рубец свойства вашего пульса меняются, то эта зона важна и значима для всего организма, и с этой спайкой или рубцом надо работать.
Спайки и рубцы имеют следующую значимость и распространенность влияния:
- локальную (влияние ограничено зоной расположения рубца или спайки);
- региональную (влияние распространяется на всю грудную или брюшную область, где расположена спайка);
- глобальную (влияет на весь организм, вплоть до нарушения его положения в пространстве).
Как долго длится остеопатическое лечение
Если пациент перенес оперативное вмешательство, то тактически врач-остеопат будет действовать следующим образом. Спустя 10 дней после операции, когда снимут швы, врач будет послойно работать с самим рубцом, работать с тканями непосредственно вокруг самого рубца и восстанавливать ту самостоятельную подвижность органа, которая не зависит от движения диафрагмы. Этот период работы укладывается в сроки от 10 дней до 3-х месяцев после операции.
Если длительность после операции составляет 3 и более месяцев, тогда врач будет уделять внимание всем окружающим органам и тканям в зоне операции, влиять на подвижность всех внутренних органов в целом и непосредственно на места локализации самих спаек.
Информация подготовлена ведущим специалистом клиники остеопатии и семейной медицины Osteo Poly Clinic Гульянц Марией Александровной, врач-остеопат, мануальный терапевт, хирург-эндоскопист.
Источник
Спаечная болезнь брюшной полости – это заболевание, связанное с появлением соединительнотканных тяжей между внутренними органами и листками брюшины. Патология возникает после перенесенного хирургического вмешательства, реже – на фоне воспалительных процессов. Лечение направлено на купирование негативной симптоматики и профилактику осложнений. В тяжелых ситуациях показана операция.
Симптомы
Симптоматика патологии зависит от локализации спаек, их распространенности и длительности болезни. В начальных стадиях патологии отмечаются только признаки поражения пищеварительного тракта. В запущенных ситуациях и при длительном течение болезни наблюдаются внекишечные проявления.
Желудочно-кишечные проявления
Выделяют четыре варианта спаечной болезни:
- Латентная форма.
- Спаечная болезнь с преобладанием болевого синдрома.
- Спаечная болезнь с преобладанием диспепсических нарушений.
- Спаечная непроходимость кишечника.
Латентная форма
Латентная форма предшествует всем остальным вариантам течения болезни. Патология не проявляет себя клинически. После истощения компенсаторных возможностей организма болезнь переходит в следующую стадию.
Спаечная болезнь с преобладанием болевого синдрома
-
 Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.
Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма. - Усиление болей после физической нагрузки, погрешностей в питании, пищевой токсикоинфекции. Регулярное воздействие негативных факторов перегружает пищеварительный тракт, исчерпывает его компенсаторные возможности и ведет к развитию кишечной непроходимости.
- Умеренные диспепсические явления: тошнота, изжога, нарушение стула.
Спаечная болезнь с преобладанием диспепсических нарушений
- снижение аппетита;
- тошнота, возможна рвота;
- изжога;
- вздутие живота;
- задержка отхождения газов;
- нарушение стула (запор).
Отмечается периодическое появление схваткообразных болей в животе. Боль непостоянная и возникает на высоте диспепсических явлений.
Спаечная непроходимость кишечника
-
 резкие внезапные схваткообразные боли внизу живота;
резкие внезапные схваткообразные боли внизу живота; - тошнота и рвота;
- отсутствие стула и газов;
- выраженная слабость, нарушение общего состояния.
Непроходимость кишечника возникает в результате перекрытия просвета спайками или при нарушении кровоснабжения в определенной зоне. Без лечения интоксикация нарастает, отмечается ухудшение общего состояния, потеря сознания, повышение температуры тела.
Спаечная непроходимость кишечника – явление, опасное для жизни. Требуется экстренное хирургическое вмешательство.
Внекишечные проявления
При длительном течении спаечной болезни отмечаются такие признаки:
-
 изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;
изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность; - нарушение функции почек и развитие отеков;
- признаки авитаминоза за счет недостаточного поступления и всасывания питательных веществ;
- сбой в работе сердечно-сосудистой системы: нарушения сердечного ритма.
Сопутствующая внекишечная симптоматика уходит после купирования основного заболевания и нормализации работы пищеварительного тракта.
Причины
-
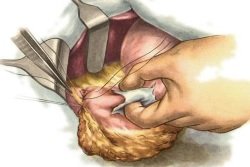 Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.
Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже. - Воспалительные процессы в органах брюшной полости. Поражение кишечника, желчного пузыря, поджелудочной железы грозит появлением спаек.
- Пороки развития органов пищеварительного тракта. Появление дополнительных связок, фиксация и перегиб петель кишечника ведут к развитию воспаления и спаечной болезни.
- Ушибы мягких тканей живота. В результате травмы идет кровоизлияние в брюшную полость, развивается воспаление, застой крови и лимфы, и формируются спайки.
По статистике, в преобладающем большинстве случаев причиной образования спаек является перенесенное оперативное вмешательство. У женщин речь идет не только об операциях на органах брюшной полости, но и структурах малого таза. Заболевание встречается в любом возрасте.
Схема диагностики
Для выявления спаечной болезни брюшной полости применяются такие методы:
Лечение
Консервативная терапия малоэффективна в лечении спаечной болезни. Применение медикаментов оправдано только для профилактики образования спаек после перенесенной операции, при воспалении органов брюшной полости и иных состояниях. Убрать уже сформировавшиеся спайки лекарствами практически невозможно. Медикаменты назначаются в комплексной терапии заболевания и служат для снятия симптомов и облегчения состояния пациента.
Хирургическая терапия
Показания для операции:
-
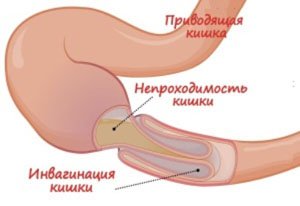 кишечная непроходимость на фоне спаечной болезни;
кишечная непроходимость на фоне спаечной болезни; - хронический болевой синдром;
- выраженные диспепсические нарушения;
- бесплодие (у женщин).
Хирургические операции при спаечной болезни сложны и многочисленны. Выбор конкретной методики будет зависеть от тяжести и распространенности процесса:
- При незначительном числе спаек проводится их постепенное иссечение и отделение от органов брюшной полости и брюшины. Операция выполняется преимущественно лапароскопическим доступом с использованием атравматичного инструмента.
- При выраженном поражении участка кишки, развитии ее перекрута и некроза показана резекция органа. Часть кишечника удаляется, оставшиеся участки сшиваются между собой. Если сопоставить петли кишечника не удается, формируется стома – искусственное отверстие, соединяющее орган с кожными покровами. Временная стома остается до восстановления жизнеспособности кишечника. Постоянная стома сохраняется на всю жизнь.
- При обширном поражении кишки и развитии непроходимости может потребоваться наложение анастомозов. Обходные пути служат для восстановления пассажа пищи и каловых масс.
Хирургические операции в 20% случаев приводят к повторному появлению спаек, поэтому важно соблюдать правила их профилактики.
Восстановление после операции
В послеоперационном периоде практикуется ранняя активизация больного. Для профилактики рецидива болезни рекомендуется вставать спустя 6 часов после лапароскопии. При полостной операции сроки будут зависеть от скорости восстановления. Избыточная физическая активность не рекомендуется. Поначалу больному достаточно встать с постели, дойти до туалета и обратно. Далее объем движений постепенно расширяется.
Препараты
Для профилактики осложнений в послеоперационном периоде назначаются:
-
 Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек.
Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек. - Антибактериальные средства для профилактики инфекционных осложнений.
- Гемостатические препараты для остановки кровотечения (по показаниям).
- Обезболивающие и противовоспалительные средства.
- Препараты для стимуляции перистальтики кишечника.
Физиотерапия
Хороший эффект замечен при использовании методов физиотерапии:
- ультразвук;
- магнитотерапия;
- электрофорез.
Лечебная гимнастика
Приступать к тренировкам можно спустя 3 дня после лапароскопии и через 7-10 дней после лапаротомии (при отсутствии осложнений). Подборка упражнений направлена на усиление двигательной активности и стимуляцию работы мышц брюшной стенки. Уточнить схему тренировок следует у лечащего врача.
Питание
Питание – важный аспект восстановления после перенесенной операции. Общие принципы диеты включают:
-
 частое дробное питание (5-6 раз в сутки);
частое дробное питание (5-6 раз в сутки); - уменьшение объема порций;
- отказ от пищи, стимулирующей газообразование в кишечнике и выработку желудочного сока;
- соблюдение питьевого режима: рекомендуется выпивать до 1,5 литров жидкости в сутки (вода, травяные отвары, компот).
В первые сутки после операции разрешается только некрепкий бульон. На вторые сутки допускается легкая пюреобразная пища. Далее рацион постепенно расширяется за счет протертых овощей, отварного мяса, каши. В течение месяца рекомендуется придерживаться особой диеты. Список разрешенных и запрещенных продуктов представлен ниже.
| Разрешенные продукты | Запрещенные продукты |
|
|
Образ жизни
Образ жизни после операции меняется. Накладываются определенные ограничения:
- запрет на половую жизнь;
- запрет на поднятие тяжестей;
- отказ от тепловых процедур: не рекомендуется загорать на пляже, посещать солярий, сауну, принимать горячую ванну;
- запрет на прием алкоголя;
- ограничение физической нагрузки и отказ от занятий спортом.
Спустя 1 месяц после контрольного осмотра врача все запреты могут быть сняты. При развитии осложнений восстановительный период затягивается.
Возможные осложнения и прогноз для жизни
Прогноз при спаечной болезни определяется длительностью ее течения и распространенностью процесса. При своевременно оказанной помощи можно избежать развития осложнений и нормализовать течение жизни.
Отказ от лечения грозит развитием кишечной непроходимости. У женщин спаечная болезнь, распространившаяся до органов таза, является одной из ведущих причин бесплодия.
Профилактика
Рекомендации по предупреждению спаечной болезни:
-
 Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.
Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения. - Правильное ведение послеоперационного периода. Рекомендуется ранняя активизация больного, лечебная гимнастика, соблюдение диеты и прием ферментных препаратов, способствующих рассасыванию тонких спаек.
- Своевременное лечение заболеваний брюшной полости. Важно не допустить прогрессирования воспаления.
Источник
После экстренного хирургического вмешательства нередко возникает процесс разрастания соединительной ткани в брюшной полости. Разросшаяся фибра зачастую доставляет массу неудобств, начиная от дискомфортных ощущений и заканчивая грозным осложнением – женским бесплодием. Рассмотрим, как убрать спайки в кишечнике после операции и какие методы лечения применяются.
Что такое спайки
Спайки – это разросшаяся соединительная ткань, образующаяся внутри органов и между ними. Возникает спаечный процесс в результате ранее перенесенного воспаления в органах либо после разрезов в ходе проведения хирургических манипуляций. Во втором случае спайки возникают чаще.
Спайки кишечника: фото
Опасность разрастания соединительной ткани заключается в том, что она занимает свободное место в других органах, что может вызвать ряд проблем. Наиболее распространенный пример – бесплодие у женщин. Разросшаяся фибра преграждает путь сперматозоидам в фаллопиевых трубах, из-за чего зачатие технически становится невозможным.
В более тяжелых ситуациях образования перекрывают просвет кишечника, что создает частичную или полную кишечную непроходимость.
Важно! Полное закрытие кишечного просвета – опасное состояние, требующее срочной госпитализации. Если не помочь пациенту вовремя, он умрет от заражения крови.
Если тканевых соединений становится слишком много, повышается риск склеивания внутренних органов, что тоже очень опасно. При появлении недомогания не следует откладывать визит к врачу.
Причины образования спаечного процесса после операций
Фиброзное разрастание – результат защитной реакции организма на иссечение органов или брюшной стенки. При глубоком повреждении в спайках формируются коллагеновые и нервные волокна с образованием венозных анастомоз. Нарастание фиброзных нитей возможно в ответ на воспалительное поражение органа. По этой причине важно вовремя лечить болезни, передающиеся половым путем, и инфекционные заболевания.
Другие причины появления – химические ожоги, травматические повреждения. Вызвать спаечный процесс в послеоперационный период могут не только разрезы брюшной полости, но и длительное использование гормональной контрацепции (постановка внутриматочной спирали, проведение аборта, разрастание эндометрия – внутреннего слоя матки).
Читайте также:
Особенности лечения спаечной кишечной непроходимости
Лучшие рецепты народных средств для лечения спаек
Из-за чего появляется и чем опасна кишечная непроходимость
Механизм развития патологии и клиническая картина
Поначалу соединительная фибра слабая и тонкая, на первых стадиях заболевания ее легко рассоединить. Со временем пленка утолщается, возможно даже образование окостенения. На поздних стадиях фиброзные ткани иссекаются только хирургическим путем.
Клиническая картина устанавливается на основе двух критериев: силы поражения (количество нарастаний) и места локализации. Больного часто мучают симптомы, напоминающие прогрессирование болезней кишечника или поражение желудочно-кишечного тракта. Часто негативному состоянию предшествует бессимптомный период, когда заболевание находится на начальной стадии.
Симптомы и первые признаки
Пока соединительная ткань еще мягкая и не успела разрастись либо склеиться, никаких негативных проявлений не возникает. Со временем появляется дискомфорт в животе. Если болезненность игнорируется либо списывается на другие неблагоприятные состояния, спаек становится еще больше и они твердеют.
Чаще всего появляются такие признаки неблагоприятного состояния:
- Тянущая боль в эпигастральной области, которая усиливается после физического труда.
- Признаки диспепсии: вздутие живота, метеоризм и понос.
- Хронические запоры, спровоцированные частичным закрытием просвета тонкого кишечника, из-за чего каловые массы продвигаются тяжело.
- В тяжелых случаях – полная непроходимость кишечника.
- У женщин, если фибра разрослась в области половых органов, – бесплодие неясного генеза (гормональный фон в норме, физиологических отклонений нет).
Внимание! Полное перекрытие просвета кишечника – самое опасное осложнение, требующее срочной госпитализации. В данном случае лечение проводится оперативным путем.
Диагностика
Диагностика начинается со сбора анамнеза. Больной подробно описывает характер болевых ощущений. Врач должен обязательно уточнить, была ли ранее проведена полостная операция, какие имеются (или имелись ранее) воспалительные процессы. Для подтверждения диагноза потребуется пройти УЗИ-диагностику, рентген или магнитно-резонансную томографию.
Наиболее точный и одновременно лечебный способ – проведение лапароскопии. Это малоинвазивное вмешательство, в ходе которого хирург видит все мельчайшие детали внутри брюшной полости. Если будет обнаружен спаечный процесс, специалист может сразу провести иссечение разросшейся фиброзной ткани.
Обязательно проводятся лабораторные исследования: забор крови и мочи для проведения общеклинических и биохимических анализов.
О кишечной непроходимости:
Что делать при непроходимости у пожилых людей
Основные диеты при кишечной непроходимости
Методы терапии
Многих пациентов интересует: существует ли способ устранения спаек без оперативного вмешательства. Такой вариант возможен в случае раннего обнаружения изменений, когда спайки представляют собой только образовавшуюся пленку. Слабая соединительная ткань легко разрывается без операции.
Оперативное вмешательство необходимо, если образований много, они уже начали склеивать внутренности, а также в опасных случаях: при непроходимости кишечника либо если бесплодие не поддается лечению консервативными методами. Иссечение проводится лапароскопическим методом.
Послеоперационный период после лапароскопии протекает намного легче, нежели после проведения полостной операции хирургическим путем. В течение первых двух суток пациент приходит в себя после наркоза, ему нельзя употреблять пищу и пить воду. Разрешается только смачивать губы и полоскать рот при сильной жажде. Чтобы предотвратить появление фибры, врачи по показаниям используют раствор гепарина и выписывают ферментные средства (например, «Лонгидазу»).
Консервативные методы терапии направлены на нормализацию функций организма и устранение воспалительного процесса. Иногда назначаются НПВС, обладающие противовоспалительными и обезболивающими свойствами. Если возникают проблемы с желудком, могут потребоваться слабительные и ферментные препараты. Реже назначаются успокоительные средства.
При недавно образовавшихся спаечных соединениях хорошо помогает дыхательная гимнастика. Самый простой вариант: положить большой палец правой руки над пупком, а большой палец левой руки – под ним, на вдохе пальцы натягивают кожу друг к другу, а на выдохе они проделывают обратное движение. Так нужно повторять ежедневно, по несколько раз в день. Если образования уже затвердевшие, массаж будет малоэффективен.
Из методов физиотерапии на начальных стадиях развития используются электрофорез и накладывание озокерита. Следует пройти полный курс процедур. Физиотерапия хороша тем, что она не вызывает побочных эффектов, улучшает репаративные процессы в органах и тканях, устраняет воспалительный процесс.
Диета
Правильное питание – залог здоровья и долголетия. Этот принцип актуален и для терапии разросшейся фиброзной ткани. Исключение вредной пищи из рациона облегчает работу кишечника. Из меню убираются продукты, провоцирующие запоры: рис, сваренные вкрутую яйца, черный шоколад. Также не следует употреблять газообразующие продукты: бобовые, сладости и виноград.
Обязательно исключается жирная и жареная пища, полуфабрикаты. Предпочтение отдается кашам, нежирным сортам рыбы, постному мясу (курица, индейка), овощам и фруктам.
Лечение при беременности и грудном вскармливании
Во время вынашивания ребенка и кормления грудью предпочтительны неинвазивные методы терапии, направленные на облегчение состояния женщины и предотвращение усиления воспалительного процесса.
Назначаются физиотерапия, гимнастика или специальный массаж, правильное питание. При этом пациентка проходит регулярные медицинские обследования. Оперативное вмешательство показано в крайних случаях.
Заключение
В большинстве случаев спаечный процесс возникает после иссечения органов брюшной полости или перенесенных воспалений. Консервативный метод лечения включает комплексный подход с диетой, приемом лекарств и гимнастикой. Операция требуется, когда болезнь угрожает жизни пациента.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Источник


