Спайки после удаления межпозвонковой грыжи

Оперативное вмешательство в работу позвоночника – очень серьезный процесс. Прежде чем направить «под нож», врачи стараются сделать все возможное, чтобы излечить заболевание консервативным путем.
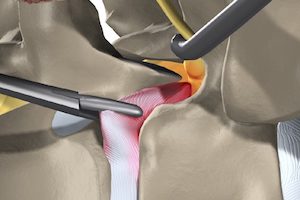
В ход идут медикаменты, физиопроцедуры и прочие щадящие методы. Да и успешная операция еще не говорит о том, что пациент раз и навсегда забудет о грыже, которая так долго его мучила.
Такое неприятное послеоперационное явление, как спайкообразование, в разной мере сопутствует любой операции. Насколько сильно проявятся после удаления межпозвонковой грыжи спайки и рубцы, зависит от конкретного пациента и мастерства оперирующего врача.
Последствия отдаленные и не очень
Негативные последствия от хирургического вмешательства встречаются довольно часто. Не всегда это происходит сразу, порой проходит какое-то время, прежде чем появляются болевой синдром и дискомфорт в движении.
Вмешательство в работу позвоночника травмирует его в любом случае, и пораженный сегмент перестает активно участвовать в работе.
Если дело касается продольных связок позвоночника, которые расположены спереди и сзади, то после операционного воздействия они начинают расти.
Процесс этот связан с тем, что защитные силы организма стараются поддержать свою «крепость», дополнительно усиливая пораженную часть. Такая же ситуация происходит при любом костном переломе. Спайки выполняют соединительную роль.
Организм защищается, а позвоночный канал вновь становится узким из-за нароста, и оболочка спинного мозга отправляет болевые сигналы в центр. Боль возобновляется, пациент страдает и идет на прием к курирующему врачу.
Причины рецидива
Операция, как и сама грыжа позвоночника, разделяет работу позвоночника на «до» и «после». Он перестает работать так же четко и безоговорочно, как во времена, предшествующие появлению грыжи и тем более операции.
Поэтому после хирургического вмешательства любая физическая нагрузка и резкие неловкие движения могут стать причиной возвращения болезненных ощущений. К повторному обращению к врачам могут привести и полученные травмы.
Среди причин возвращения в медицинский кабинет – встречающиеся не так часто индивидуальные изменения:
- особенности ткани, соединяющей прооперированный участок;
- структура межпозвоночных дисков.
Как минимизировать риск осложнений
Процесс роста спаек должен наблюдать лечащий врач. Именно специалист назначит своевременную помощь и определит, чем и как лечить, чтобы избежать последствий, которые могут в еще большей степени навредить пациенту.
Пациент, в свою очередь, должен проходить дополнительные обследования организма, ведь выявление осложнений на ранней стадии поможет ему решить проблему без дополнительных вмешательств хирурга.
Есть несколько способов проведения анализов для исследования места удаления грыжи. Для этого используются:

- МРТ (магнитно-резонансная томография),
- рентгенография,
- КТ (компьютерная томография),
- УЗИ (ультразвуковое исследование).
УЗИ для работы с грыжами позвоночника используется крайне редко в связи с плохим изображением краев больной области. Рентген отлично справляется со случаями травматического появления грыжи, с его помощью определяют наличие переломов и трещин и исключают другие причины возникновения боли.
Использование только КТ часто бывает недостаточно информативно, потому что это исследование не дает точных картинок тканей. Поэтому его сочетают с миелографией (это рентген с вводом в позвоночный канал контрастного вещества для более четкой картины заболевания).
Этот способ уступил место более безопасному для пациента обследованию – МРТ. Используется магнитная томография намного чаще, так как именно с ее помощью возможно выявить осложнения не только костной, но и мягких тканей, причем спустя разные сроки.
Лучшее лечение последствий – их недопущение
Кроме появления рубцов и спаек после операции по удалению грыжи, могут проявиться и другие неприятные последствия, такие как:
- изменение работы органов малого таза;
- вторичный стеноз позвоночника;
- инфекции и воспаления в спинном мозге (эпидурит);
- менингит с гноем;
- остеохондроз и его усугубление;
- спондилит и остеомиелит;
- парез стопы (мышечная слабость в стопах);
- повторная грыжа.
Если часть этих проблем можно решить с помощью медикаментозного лечения и специальных процедур в физиокабинете, то рецидив грыжи можно удалить только путем еще одной операции.
Врачи рекомендуют сразу после хирургического вмешательства пройти специальную терапию, способную уменьшить проявление спаек после удаления послеоперационной грыжи, в которую включаются:

- посещение физиокабинета;
- лечение на курортах и в санаториях;
- послеоперационная гимнастика;
- массаж;
- частый отдых;
- отказ от лишней нагрузки.
- употребление здоровой пищи и соблюдение диет;
Если осложнения уже наступили, убрать их можно только путем повторной операции.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Источник
Äðåíèðîâàíèå è ïëàñòèêà ýïèäóðàëüíîãî ïðîñòðàíñòâà íå âëèÿþò íà îòäàëåííûå ðåçóëüòàòû ïîÿñíè÷íûõ äèñêýêòîìèé ðåçóëüòàòû ïðîñïåêòèâíîãî èçó÷åíèÿ 228 ñëó÷àåâ.
Ãîðîäñêàÿ ìíîãîïðîôèëüíàÿ áîëüíèöà ¹2 (ãëàâ. âðà÷ È.Ñ.Ôèãóðèí), Ñàíêò-Ïåòåðáóðã
Ïîÿñíè÷íàÿ äèñêýêòîìèÿ â íàñòîÿùåå âðåìÿ ÿâëÿåòñÿ îäíîé èç ñàìûõ ÷àñòî âûïîëíÿåìûõ ñïèíàëüíûõ îïåðàöèé ñ ó÷åòîì ðàñïðîñòðàíåííîñòè äåãåíåðàòèâíî-äèñòðîôè÷åñêèõ çàáîëåâàíèé ïîçâîíî÷íèêà. Öåëüþ îïåðàöèè ÿâëÿåòñÿ óñòðàíåíèå êîìïðåññèè íåðâíî-ñîñóäèñòûõ îáðàçîâàíèé, êóïèðîâàíèå áîëåâîãî ñèíäðîìà è ñîçäàíèå óñëîâèé äëÿ íîðìàëüíîãî ôóíêöèîíèðîâàíèÿ íåðâíîé òêàíè [1,6]. Îäíîé èç ïðè÷èí ðàçâèòèÿ òàê íàçûâàåìîãî «ñèíäðîìà íåóäà÷íûõ îïåðàöèé íà ïîçâîíî÷íèêå» (FBSS failed back surgery syndrome), óõóäøàþùåãî ðåçóëüòàòû îïåðàöèè ñ÷èòàåòñÿ ýïèäóðàëüíûé ôèáðîç — íåèçáåæíûé ðóáöîâî-ñïàå÷íûé ïðîöåññ ïî õîäó õèðóðãè÷åñêîãî äîñòóïà, ñ âîçìîæíûì êîíôëèêòîì ôèáðîçíîé òêàíè è êîðåøêà[2,3,4,11]. Òàêèì îáðàçîì, îäíèì èç íàïðàâëåíèé óëó÷øåíèÿ ðåçóëüòàòîâ õèðóðãè÷åñêîãî ëå÷åíèÿ ÿâëÿåòñÿ ïðîôèëàêòèêà ðàçâèòèÿ ýïèäóðàëüíîãî ôèáðîçà ïóòåì êîíòðîëÿ íàä ïðîöåññîì îáðàçîâàíèÿ ñîåäèíèòåëüíîé òêàíè èëè ïóòåì çàùèòû íåðâíî-ñîñóäèñòûõ ñòðóêòóð îò âîâëå÷åíèÿ â ðóáåö. Ñ÷èòàëîñü, ÷òî ôèáðîçíàÿ òêàíü ïðîðàñòàåò â ýïèäóðàëüíîå ïðîñòðàíñòâî èç ïîâðåæäåííîãî äèñêà, îäíàêî èññëåäîâàíèÿ Laroca è Macnab ïîêàçàëè, ÷òî ôèáðîáëàñòû, â îñíîâíîì, ìèãðèðóþò èç ïîâðåæäåííîé ïàðàñïèíàëüíîé ìóñêóëàòóðû [12]. Ïðîäóêòû ðàñïàäà êðîâè, ïî ìíåíèþ ìíîãèõ èññëåäîâàòåëåé ñòèìóëèðóþò ðàçâèòèå ñîåäèíèòåëüíîé òêàíè, îáÿçàòåëüíîñòü äðåíèðîâàíèÿ ïîñëåîïåðàöèîííîé ðàíû äàæå â ñëó÷àå òùàòåëüíîãî ãåìîñòàçà äëÿ ïðîôèëàêòèêè îáðàçîâàíèÿ ãåìàòîì ñëóæèò ïðåäìåòîì îáñóæäåíèé [13,16,18]. Ïîïûòêè çàìåäëèòü ôóíêöèþ ôèáðîáëàñòîâ (èíòðàîïåðàöèîííîå ìåñòíîå ïðèìåíåíèå óðîêèíàçû, ìèòîìèöèíà-Ñ, òêàíåâîãî àêòèâàòîðà ïëàçìèíîãåíà, ãèàëóðîíîâîé êèñëîòû, ãëþêîêîðòèêîñòåðîèäîâ, ëó÷åâàÿ òåðàïèÿ) êëèíè÷åñêîãî óñïåõà íå äîñòèãëè [10,11]. Ñîçäàíèå åñòåñòâåííîãî (æèðîâàÿ òêàíü) èëè èñêóññòâåííîãî (ìåìáðàíû è ãåëè) áàðüåðà â ýïèäóðàëüíîì ïðîñòðàíñòâå àêòèâíî ðàçâèâàåòñÿ è îáñóæäàåòñÿ [5,9,13,14,15].
Öåëüþ íàøåãî èññëåäîâàíèÿ ÿâëÿëîñü îïðåäåëåíèå âëèÿíèÿ èñïîëüçîâàíèÿ ðàçëè÷íûõ âàðèàíòîâ ïëàñòèêè ýïèäóðàëüíîãî ïðîñòðàíñòâà, äðåíèðîâàíèÿ ïîñëåîïåðàöèîííîé ðàíû íà áëèæàéøèå è îòäàëåííûå ðåçóëüòàòû ïîÿñíè÷íîé äèñêýêòîìèè.
Ìàòåðèàë è ìåòîäû. Íàìè ïðîàíàëèçèðîâàíû îòäàëåííûå ïîñëåäñòâèÿ ïîÿñíè÷íîé äèñêýêòîìèè ó 228 ïàöèåíòîâ â âîçðàñòå îò 22 äî 73 ëåò, ïðîîïåðèðîâàííûõ â ÍÕÎ ¹2 ÃÌÏÁ¹2 ñ 2003 ïî 2006 ãîä.  èññëåäîâàíèå âêëþ÷åíû òîëüêî ïåðâè÷íûå îäíîóðîâíåâûå îïåðàöèè ïî ïîâîäó ñåêâåñòðèðîâàííîé ãðûæè ìåæïîçâîíêîâîãî äèñêà. Âñåì ïàöèåíòàì âûïîëíÿëàñü èíòåðëàìèíàðíàÿ äèñêýêòîìèÿ ñ ïðèìåíåíèåì ìèêðîõèðóðãè÷åñêîé òåõíèêè è îïòè÷åñêîãî óâåëè÷åíèÿ. Âñå áîëüíûå ïðîõîäèëè êëèíèêî-íåâðîëîãè÷åñêîå îáñëåäîâàíèå äî îïåðàöèè, íà ñëåäóþùèé äåíü ïîñëå îïåðàöèè, ÷åðåç 2-3 ìåñÿöà ïîñëå îïåðàöèè, à òàêæå â îòäàëåííîì ïåðèîäå — áîëåå 1 ãîäà. Îöåíèâàëèñü óðîâåíü áîëåâîãî ñèíäðîìà (ïî âèçóàëüíî-àíàëîãîâîé øêàëå áîëè — VAS), íàðóøåíèÿ ÷óâñòâèòåëüíîñòè è äâèãàòåëüíîé ñôåðû, íàðóøåíèÿ æèçíåäåÿòåëüíîñòè — ñ èñïîëüçîâàíèåì îïðîñíèêà ODI (îñâåñòðîâñêèé îïðîñíèê íàðóøåíèÿ æèçíåäåÿòåëüíîñòè).  çàâèñèìîñòè îò èñïîëüçîâàíèÿ ìåòîäà ïðîôèëàêòèêè ñïàå÷íîãî ïðîöåññà áîëüíûå áûëè ðàçäåëåíû íà 6 ãðóïï. Äàííûå ïðåäñòàâëåíû â òàáëèöå ¹1.
Òàáëèöà ¹1. Ðàñïðåäåëåíèå äàííûõ êëèíèêî-íåâðîëîãè÷åñêîãî îáñëåäîâàíèÿ ïî ãðóïïàì äî îïåðàöèè.
n ( VAS ñð. Íàðóøåíèÿ ÷óâñòâèòåëüíîñòè Ïàðåç ODI ñð.
äðåíàæ 53 (23,2 6,6 45 (84,9)% 18 (33,9 66,75
æèð 32 (14%) 5,9 28 (87,5 9 (28,1 63,4
òåôëîí 37 (16,2 6,4 35 (94,5 9 (24,3 68,1
íåéðîïàò÷ 38 (16,6 7,2 32 (84,2 13 (34,2 70,4
ãîðòåêñ 25 (11%) 6,7 21(84%) 6 (24 62,3
êîíòðîëü 43 (19%) 5,8 38 (88,3 10 (23%) 58,8
âñåãî 228 (100%) 6,4 199 (87,3 56(24,6 64,9
Ñòàòèñòè÷åñêèé àíàëèç ïðîâîäèëñÿ ïðè ïîìîùè ìåòîäà «õè-êâàäðàò». Èññëåäîâàëîñü íàëè÷èå ñâÿçè ìåæäó èñïîëüçóåìûìè îñîáåííîñòÿìè õèðóðãè÷åñêîé òàêòèêè (äðåíèðîâàíèå èëè âàðèàíòû ïëàñòèêè ýïèäóðàëüíîãî ïðîñòðàíñòâà) ñ ïîñëåîïåðàöèîííîé äèíàìèêîé íåâðîëîãè÷åñêîé êàðòèíû è áîëåâîãî ñèíäðîìà, ñâÿçü ñ èçìåíåíèÿìè æèçíåäåÿòåëüíîñòè.
Ïàðàëëåëüíî ïðîàíàëèçèðîâàíû ðåçóëüòàòû êîíòðîëüíûõ ÌÐÒ ÷åðåç ãîä è áîëåå ñ ìîìåíòà îïåðàöèè ó 58 ïàöèåíòîâ ïðîîïåðèðîâàííûõ ñ 2003 ïî 2006 ãîä â ÍÕι2 ÃÌÏÁ¹2 (34 ÷åëîâåêà) è äðóãèõ ñòàöèîíàðàõ (24 ÷åëîâåêà). Ó âñåõ ïàöèåíòîâ îòìå÷àëñÿ êîðåøêîâûé áîëåâîé ñèíäðîì è íåâðîëîãè÷åñêèé äåôèöèò ðàçëè÷íîé ñòåïåíè âûðàæåííîñòè, ÷òî è ïîñëóæèëî ïîâîäîì äëÿ âûïîëíåíèÿ êîíòðîëüíîãî ÌÐÒ. Îöåíèâàëîñü íàëè÷èå ðàçëè÷íûõ ñóáñòðàòîâ êîìïðåññèè è èõ óäåëüíûé âåñ äëÿ îïðåäåëåíèÿ ðîëè ýïèäóðàëüíîãî ôèáðîçà â ðàçâèòèè ðàäèêóëîïàòèè â ïîñëåîïåðàöèîííîì ïåðèîäå.
Òàêæå âûïîëíåíî 7 ðåâèçèîííûõ âìåøàòåëüñòâ ó ïàöèåíòîâ ñ ðåöèäèâíûìè ñåêâåñòðèðîâàííûìè ãðûæàìè ìåæïîçâîíêîâûõ äèñêîâ, ó êîòîðûõ ïðè ïåðâè÷íîì âìåøàòåëüñòâå áûëà âûïîëíåíà ïëàñòèêà ýïèäóðàëüíîãî ïðîñòðàíñòâà, ÷òî ïîçâîëèëî in vivo îöåíèòü õàðàêòåð èçìåíåíèé â ýïèäóðàëüíîì ïðîñòðàíñòâå.
Ðåçóëüòàòû è îáñóæäåíèå. Èçìåíåíèÿ áîëåâîãî ñèíäðîìà, íåâðîëîãè÷åñêîãî äåôèöèòà è æèçíåäåÿòåëüíîñòè â áëèæàéøåì è îòäàëåííîì ïîñëåîïåðàöèîííîì ïåðèîäå ïðåäñòàâëåíû â òàáëèöàõ ¹2 è ¹3.
Òàáëèöà ¹2. Áëèæàéøèå ðåçóëüòàòû õèðóðãè÷åñêîãî ëå÷åíèÿ (äî 3-õ ìåñÿöåâ ïîñëå îïåðàöèè)
VAS ñð. Óëó÷øåíèå ÷óâñòâèòåëüíîñòè Óìåíüøåíèå ïàðåçîâ ODI
ñð.
äðåíàæ 1,2 39 (86,6)% (n=45) 11 (61,1 (n=1 5,75
æèð 2,1 26 (92,8 (n=2 6 (66,7 (n=9) 3,4
òåôëîí 2,4 28 (80%) (n=35) 7 (77,8 (n=9) 8,1
íåéðîïàò÷ 1,1 25 (78,1 (n=32) 10 (76,9 (n=13) 15,4
ãîðòåêñ 2,7 17(81%) (n=21) 4 (66,7 (n=6) 12,3
êîíòðîëü 1,7 35 (92,1 (n=3 6 (60%) (n=6) 8,4
Òàáëèöà ¹3. Îòäàëåííûå ðåçóëüòàòû õèðóðãè÷åñêîãî ëå÷åíèÿ (áîëåå ãîäà ïîñëå îïåðàöèè).
n ( VAS ñð. Íàðóøåíèÿ ÷óâñòâèòåëüíîñòè Ïàðåç ODI ñð.
äðåíàæ 53 (23,2 1,6 37 (70)% 8 (15,7 11,55
æèð 32 (14%) 2,1 25 (78,1 7(21,9 9,2
òåôëîí 37 (16,2 2,1 23 (62,1 9 (24,3 14,1
íåéðîïàò÷ 38 (16,6 1,2 28 (73,7 10 (26,3 10,5
ãîðòåêñ 25 (11%) 2,7 19(76%) 6 (24 12,7
êîíòðîëü 43 (19%) 1,8 31 (72,1 7 (16,2 3,8
âñåãî 228 (100%) 1,9 199 (71,5 56 (20,6 10,3
Ïîëó÷åííûå äàííûå ñîãëàñóþòñÿ ñ äðóãèìè ðàáîòàìè è ïîêàçûâàþò âûñîêóþ ýôôåêòèâíîñòü äèñêýêòîìèè äëÿ óñòðàíåíèÿ äèñêî-ðàäèêóëÿðíîãî êîíôëèêòà, êóïèðîâàíèÿ áîëåâîãî ñèíäðîìà è óìåíüøåíèÿ íåâðîëîãè÷åñêîãî äåôèöèòà. Ñòàòèñòè÷åñêè äîñòîâåðíûõ ðàçëè÷èé â ãðóïïàõ ïî èññëåäóåìûì ïðèçíàêàì âûÿâëåíî íå áûëî, çàâèñèìîñòè ìåæäó âàðèàíòàìè ïðîôèëàêòèêè ýïèäóðàëüíîãî ôèáðîçà ñ äèíàìèêîé íåâðîëîãè÷åñêèõ èçìåíåíèé, óðîâíåì áîëåâîãî ñèíäðîìà, íàðóøåíèÿìè æèçíåäåÿòåëüíîñòè â ðàçíûå ñðîêè ïîñëå îïåðàöèè íåò.
Ïî ëèòåðàòóðíûì äàííûì, èññëåäîâàòåëè, àïïåëèðóþùèå ê äàííûì íåéðîâèçóàëèçàöèè èëè ãèñòîëîãèè îòìå÷àþò äîñòîâåðíîå ñíèæåíèå îáðàçîâàíèÿ ãåìàòîì, ôîðìèðîâàíèÿ ýïèäóðàëüíûõ ñðàùåíèé ïðè èñïîëüçîâàíèè äðåíèðîâàíèÿ èëè ïëàñòèêè ýïèäóðàëüíîãî ïðîñòðàíñòâà [10,13,18]. Ãèñòîëîãè÷åñêèå èññëåäîâàíèÿ è èíòðàîïåðàöèîííûå íàõîäêè ïîêàçûâàþò, ÷òî ïðè èñïîëüçîâàíèè òåõ èëè èíûõ ìåòîäîâ «ïëàñòè÷åñêèõ» ìåòîäîâ äåéñòâèòåëüíî ïðîèñõîäèò îòãðàíè÷åíèå ðóáöîâîé òêàíè îò êîðåøêîâîãî íåðâà è äóðàëüíîãî ìåøêà [13,14]. Íàøè íàáëþäåíèÿ ïðè ðåâèçèîííûõ âìåøàòåëüñòâàõ ïîêàçàëè ïðîöåññ äèññåêöèè è âûäåëåíèÿ êîðåøêîâîãî íåðâà è äóðàëüíîãî ìåøêà èäåò çíà÷èòåëüíî ëåã÷å. Îäíàêî ïðè èññëåäîâàíèè îòäàëåííûõ ïîñëåäñòâèÿ îïåðàöèé íà îñíîâå ñîâðåìåííûõ ñèñòåì øêàë òåñòîâ è îïðîñíèêîâ â áîëüøèíñòâå ñëó÷àåâ äîñòîâåðíûõ ðàçëè÷èé ïî ñðàâíåíèþ ñ êîíòðîëüíîé ãðóïïîé íåò [9,11,14,15], êàê è ïî íàøèì äàííûì. Ïðèìåðîì ìîæåò ïîñëóæèòü ïóáëèêàöèÿ Murzai [16], ãäå ïîêàçàíà ðîëü äðåíèðîâàíèÿ â óìåíüøåíèè ôîðìèðîâàíèÿ ãåìàòîì ïî äàííûì ÌÐÒ, íî êà÷åñòâî æèçíè ïàöèåíòîâ îò ýòîãî íå èçìåíèëîñü.
Ñ ó÷åòîì âûøåñêàçàííîãî âñòàåò âîïðîñ î ðåàëüíîé ñâÿçè ýïèäóðàëüíîãî ôèáðîçà ñ êëèíè÷åñêîé ñèìïòîìàòèêîé.  ýòîì àñïåêòå èíòåðåñíû ðÿä ðàáîò [7,8,17], â êîòîðûõ íå âûÿâëåíî ñòàòèñòè÷åñêè äîñòîâåðíîé ñâÿçè ìåæäó ñòåïåíüþ âûðàæåííîñòè ýïèäóðàëüíîãî ôèáðîçà ïî ÌÐÒ è êëèíè÷åñêîé êàðòèíîé. Íàøè äàííûå àíàëèçà êîíòðîëüíûõ ÌÐÒ ïðåäñòàâëåíû â òàáëèöå ¹4.
Òàáëèöà ¹4. Äàííûå àíàëèçà êîíòðîëüíûõ ÌÐÒ.
Èçîëèðîâàííûå ïðèçíàêè ýïèäóðàëüíîãî ôèáðîçà 5 (8,7
Íå óñòðàíåííàÿ ïåðåäíÿÿ êîìïðåññèÿ ì/ï äèñêîì èëè îñòåîôèòàìè 5 (8,7
Íå óñòðàíåííûé ëàòåðàëüíûé èëè ôîðàìèíàëüíûé ñòåíîç ïîçâîíî÷íîãî êàíàëà 6 (10,3
Ðåöèäèâíûå ãðûæè ì/ï äèñêîâ 22 (37,9
Ðàçâèòèå ñòåíîçà ïîçâîíî÷íîãî êàíàëà íà óðîâíå îïåðàöèè 15 (25,9
Ãðûæè ì/ï äèñêîâ íà äðóãîì óðîâíå 3 (5,1
Ñòåíîç ïîçâîíî÷íîãî êàíàëà íà äðóãîì óðîâíå 2 (3,4
Âñåãî 58 (100%)
Ó âñåõ 58 ïàöèåíòîâ íà êîíòðîëüíûõ ÌÐÒ â ðàçíûå îáíàðóæåíû ïðèçíàêè ýïèäóðàëüíîãî ôèáðîçà, îäíàêî òîëüêî ó 5 (8,7 îíè áûëè åäèíñòâåííîé íàõîäêîé è, ñîîòâåòñòâåííî, ìîãóò áûòü ñâÿçàíû ñ èìåþùåéñÿ ðàäèêóëîïàòèåé. Ó îñòàëüíûõ ïàöèåíòîâ èìåëî ìåñòî íàëè÷èå äðóãèõ, áîëåå çíà÷èìûõ ñóáñòðàòîâ êîìïðåññèè, ïîýòîìó îöåíèòü ðîëü ðóáöîâîãî ýïèäóðèòà íå ïðåäñòàâëÿëîñü âîçìîæíûì.
Òàêèì îáðàçîì, íà îñíîâàíèè ïîëó÷åííûõ äàííûõ ìîæíî ñäåëàòü ñëåäóþùèå âûâîäû:
1. Èñïîëüçîâàíèå ìåòîäîâ õèðóðãè÷åñêîé ïðîôèëàêòèêè ýïèäóðàëüíîãî ôèáðîçà ïîñëå äèñêýêòîìèè â âèäå äðåíèðîâàíèÿ ïîñëåîïåðàöèîííîé ðàíû èëè ïëàñòèêè ýïèäóðàëüíîãî ïðîñòðàíñòâà íà áëèæàéøèå è îòäàëåííûå ðåçóëüòàòû îïåðàöèè âëèÿíèå íå îêàçûâàåò.
2. Óäåëüíûé âåñ ýïèäóðàëüíîãî ôèáðîçà êàê ïðè÷èíû ñîõðàíåíèÿ èëè óñèëåíèÿ ðàäèêóëîïàòèè â ïîñëåîïåðàöèîííîì ïåðèîäå íåçíà÷èòåëåí.
3. Ïëàñòèêà ýïèäóðàëüíîãî ïðîñòðàíñòâà îáëåã÷àåò ðàáîòó õèðóðãà ïðè ðåâèçèîííûõ âìåøàòåëüñòâàõ.
ËÈÒÅÐÀÒÓÐÀ
1. Âåðõîâñêèé À.È. Êëèíèêà è õèðóðãè÷åñêîå ëå÷åíèå ðåöèäèâèðóþùèõ ïîÿñíè÷íî-êðåñòöîâûõ ðàäèêóëèòîâ: Àâòîðåô. äèñ. … êàíä. ìåä. íàóê. — Ë., 1983. — 23 ñ.
2. Ãåëüôåíáåéí Ì.Ñ. Ìåæäóíàðîäíûé êîíãðåññ, ïîñâåùåííûé ëå÷åíèþ õðîíè÷åñêîãî áîëåâîãî ñèíäðîìà ïîñëå îïåðàöèé íà ïîÿñíè÷íîì îòäåëå ïîçâîíî÷íèêà «Pain Managment 98» // Íåéðîõèðóðãèÿ. — 2000. — ¹ 1/2 — Ñ. 65-66.
3. Åïèôàíöåâ À., Ëóöèê À., ×èæèêîâà Ò. è äð. Failed back surgery syndrome ïðè ïîÿñíè÷íîì îñòåîõîíäðîçå // «IV ñúåçä íåéðîõèðóðãîâ Ðîññèè».: Ìàòåðèàëû ñúåçäà. — Ìîñêâà., 2006. — Ñ. 40.
4. Èñòðåëîâ À.Ê. Ðåöèäèâ áîëåâîãî ñèíäðîìà ïîñëå óäàëåíèÿ ãðûæ ïîÿñíè÷íûõ ìåæïîçâîíêîâûõ äèñêîâ: Àâòîðåô. äèñ. … êàíä. ìåä. íàóê. — Í. Íîâãîðîä, 1998. — 26 ñ.
5. Ëèòâèíþê À., Àíòîíîâ Ã., Îïûò ïðèìåíåíèÿ ìåìáðàíû Gore-tex êàê ñïîñîá ïðåäóïðåæäåíèÿ è õèðóðãè÷åñêîãî ëå÷åíèÿ ðóáöîâîãî ñïèíàëüíîãî ýïèäóðèòà // «IV ñúåçä íåéðîõèðóðãîâ Ðîññèè».: Ìàòåðèàëû ñúåçäà. — Ìîñêâà., 2006. — Ñ. 68.
6. Òîïòûãèí Ñ.Â. Ñîâðåìåííûé àëãîðèòì äèàãíîñòèêè è äèôôåðåíöèðîâàííîãî ìèêðîõèðóðãè÷åñêîãî ëå÷åíèÿ ïåðâè÷íûõ è ðåöèäèâèðóþùèõ ãðûæ ïîÿñíè÷íûõ ìåæïîçâîíîêîâûõ äèñêîâ: Àâòîðåô. äèñ. … êàíä. ìåä. íàóê. — ÑÏá., 2004. — 20 ñ.
7. Annertz M, Jonsson B, Stromqvist B, et al: No relationship between epidural fibrosis and sciatica in the lumbar postdiscectomy syndrome. A study with contrast-enhanced magnetic resonance imaging in symptomatic and asymptomatic patients Spine 20:449453, 1995
8. BenDebba M, Augustus van Alphen H, Long DM: Association between peridural scar and activity-related pain after lumbar discectomy. Neurol Res 21 (Suppl 1):S37S42, 1999
9. Bernsmann K, Kramer J, Ziozios I, et al: Lumbar micro disc surgery with and without autologous fat graft. A prospective randomized trial evaluated with reference to clinical and social factors // Arch Orthop Trauma Surg 121:476480, 2001
10. Bora H, Aykol SV, Akyurek N, et al: Inhibition of epidural scar tissue formation after spinal surgery: external radiation vs. spinal membrane application. Int J Radiat Oncol Biol Phys 51:507513, 2001
11. Brotchi J, Pirotte B, De Witte O, et al: Prevention of epidural fibrosis in a prospective series of 100 primary lumbo-sacral diskectomy patients: follow-up assessment at re-operation Neurol Res 21 (Suppl 1):S47S50, 1999
12. Larocca H, Macnab I: The laminectomy membrane. Studies in its evolution, characteristics, effects, and prophylaxis in dogs // J Bone Joint Surg Br 56B:545550, 1974
13. Lee JY, Ebel H, Friese M, et al: Influence of TachoComb in comparison to local hemostyptic agents on epidural fibrosis in a rat laminectomy model. Minim Invasive Neurosurg 46:106109, 2003
14. Llado A, Guimera J, Garcia F, et al: Expanded polytetrafluoroethylene membrane for the prevention of peridural fibrosis after spinal surgery: an experimental study. Eur Spine J 8: 138143, 1999
15. MacKay MA, Fischgrund JS, Herkowitz HN, et al: The effect of interposition membrane on the outcome of lumbar laminectomy and discectomy // Spine 20:17931796, 1995
16. Mirzai H, Eminoglu M, Orguc S: Are drains useful for lumbar disc surgery? A prospective, randomized clinical study // J Spinal Disord Tech. 2006 May;19(3):171-7.
17. Nygaard OP, Kloster R, Dullerud R, et al: No association between peridural scar and outcome after lumbar microdiscectomy //Acta Neurochir 139:10951100, 1997
18. Sen O, Kizilkilic O, Aydin MV, et al: The role of closed-suction drainage in preventing epidural fibrosis and its correlation with a new grading system of epidural fibrosis on the basis of MRI // Eur Spine J. 2005 May;14(4):409-14.
Источник
Актуальность. Рубцово-спаечный эпидурит (РСЭ) в нейрохирургической практике на сегодняшний день остается широко распространенным явлением. Количество рецидивов болевого корешкового синдрома после удаления грыж межпозвонковых дисков (МПД) на поясничном уровне не сокращается и достигает 5 — 20%. Анализ этой тяжелой категории больных показал, что около 1/3 рецидивов связаны с повторной секвестрацией элементов пульпозного ядра, а у оставшихся 2/3 больных корешковые боли возникали за счет формирования грубого рубцово-спаечного процесса в зоне проведенной операции, получившего название рубцово-спаечного эпидурита (РСЭ) или эпидурального фиброза [ЭФ] (частота встречаемости РСЭ в структуре прочих причин так называемого «синдрома неудачно проведенной операции» [failed back surgery syndrome] достигает 8 — 70%).
Дефиниция. Послеоперационный РСЭ — полиэтиологичный и мультифакторный патологический процесс, в результате которого в послеоперационном периоде формируется ЭФ вокруг дурального мешка и сосудисто-нервных образований позвоночного канала.
Патогенез. Причины чрезмерного образования соединительной (фиброзной) ткани в эпидуральном пространстве после оперативного вмешательства до конца еще не изучены. Считается, что основной причиной развития послеоперационного РСЭ является взаимодействие компонентов разрушенного МПД, обладающих антигенной природой, с иммунной системой, которая запускает механизмы антиген-зависимой реакции, приводящей к развитию рубцово-спаечного процесса (на фоне хронического воспаления в нервных корешках, оболочках спинного мозга, эпидуральной клетчатке). Немаловажное значение имеет и локальное расстройство крово- и ликворообращения, которое приводит к нарушению питания и накоплению продуктов распада. Все это в комплексе и обуславливает развитие хронического воспаления и замещение органоспецифических компонентов фиброзной тканью. [!!!!] Остается дискуссионным вопрос о связи между выраженностью ЭФ и методом дискэктомии.
Клиника. Для раннего послеоперационного периода не характерно наличие болевого синдрома, обусловленного развитием ЭФ, и лишь через 2 — 18 месяцев после проведенной дискэктомии отмечается ухудшение качества жизни пациентов вследствие стойкого болевого синдрома, обусловленного фиброзными изменениями в эпидуральном пространстве. Наиболее распространенной жалобой больного с [компрессионным] РСЭ (осложнившимся стенозом позвоночного канала поясничной локализации), является хронически-ремиттирующая боль в пояснице разной степени выраженности, которая чаще носит непостоянный характер (у многих больных продолжительность болевого синдрома к моменту поступления в стационар составляет более 3 месяцев), с иррадиацией в одну или обе ноги, при этом часто больные отмечают ощущение прохождения электрического тока по ноге [нейропатический компонент боли] (следует помнить, что послеоперационный РСЭ зачастую является одной из предпосылок формирования стенозирующего процесса позвоночного и/или корешкового(ых) каналов). Боли преимущественно постурального характера, сопровождающиеся дизестезиями и парастезиями (иногда с дерматомным распространением), чувством жара или холода. У некоторых больных отмечаются молниеносные стреляющие боли в ногах, преходящая кратковременная слабость в них. Со временем присоединяется синдром односторонней или двусторонней перемежающейся хромоты. Постоянно определяется ограничение подвижности позвоночника, особенно в утренние часы. Больные не могут спать в положении лежа на животе. Рефлекторно-миотонические реакции при рубцово-спаечном процессе обычно слабо выражены, грубые нарушения сухожильных рефлексов отсутствуют, симптом Ласега слабоположительный или отрицательный. Однако определяются симптомы повышенной чувствительности пораженных корешков: симптом «звонка», симптом «кашлевого толчка». Асимметричные гипотрофии мышц, гипорефлексия, гипестезия полирадикулярного или псевдополиневритического типа появляются через несколько лет от начала заболевания. При локальном РСЭ с компрессией корешка наблюдается монорадикулярный синдром, который трудно отличить от такового при латеральной грыже диска. В поздней стадии заболевания изредка отмечается недержание мочи и кала при физическом напряжении.
Диагностика. Для верификации послеоперационного РСЭ основными диагностическими методами являются: [1] клинико-неврологическое обследование, включающие анамнестические данные и местный статус, и [2] нейровизуализационные методы. Наиболее востребованным и информативным методом визуализации служит магнитно-резонансная томография (МРТ), результативность которой увеличивается при использовании контраста (препараты Магневист, Gd-DTPA), что позволяет достоверно отличить послеоперационный РСЭ от рецидива грыжи МПД (по следующим критериям: рубцовая ткань контрастируется через 6 — 10 минут, а грыжа МПД — через 30 — 45 минут, к тому же интенсивность контрастирования намного меньше по сравнению с рубцовой тканью). Не менее информативны [3] электрофизиологические методы исследования (соматосенсорные вызванные потенциалы, электронейромиография, тепловидение). Благодаря последним работам удалось определить некоторые иммунологические параметры, являющиеся факторами риска развития РСЭ у пациентов. К ним относятся высокие концентрации интерлейкина-1, ФНО (фактора некроза опухоли), повышенное содержание ТФР (трансформирующего фактора роста) и сывороточных IgM и IgА, наличие IgM и IgА, сенсибилизации к хондроитинсульфату
Лечение. Несмотря на довольно большое количество методов лечения ЭФ после микродискэктомий, большинство авторов отмечают присущую им всем недостаточную клиническую эффективность (ЭФ — это неблагоприятное осложнение, трудно поддающееся как консервативным, так и хирургическим способам лечения). В общей схеме лечения в качестве базиса необходимо использовать общие принципы терапии вертеброгенной патологии, включающие комплексность и этапность лечебных воздействий, их патогенетическую направленность, щадящий характер, учет индивидуальных особенностей пациента (нестероидные противовоспалительные средства, эпидуральное введение глюкокортикостероидов [хороший краткосрочный эффект, но без стойкого длительного эффекта], физиотерапевтическое лечение [амплипульс, магнитотерапия, электрофорез с карипазимом] и др.). По мнению ряда авторов, наибольшего успеха можно добиться при подведении лекарственных средств непосредственно к патологическому очагу. Существует методика чрескожного или эпидурального адгезиолизиса, которая представляет собой механическое устранение рубцово-спаечной ткани в эпидуральном пространстве с последующим введением лекарственных средств. Данная техника позволяет добиться более выраженного и стойкого устранения болевого синдрома.
Отсутствие эффекта консервативной терапии заставляет прибегать к повторным оперативным вмешательствам, целью которых является разделение спаек и сращений, декомпрессия спинного мозга и нервных корешков. Существуют различные методики — от малоинвазивных с использованием лазера, видеоассистенции и эпидуроскопов до расширенной ламинэктомии в сочетании с фасетэктомией.
Обратите внимание! Тактика послеоперационных реабилитационных мероприятий должна быть выработана еще до операции. Как показывает опыт, неправильный выбор хирургом операционного доступа, способа и объема хирургического вмешательства и, главное, методов профилактики РСЭ является главной причиной неудовлетворительных результатов операции. Также условием успешного реабилитационного процесса является проведение дифференциальной диагностики между РСЭ и рецидивом грыжи МПД.
Профилактика. Существующие методы профилактики ЭФ являются недостаточно изученными. Ряд авторов указывают на то, что достижение снижения частоты развития послеоперационного РСЭ при малоинвазивных вмешательствах возможно при применении гелевых материалов и изолирующих мембран, различных методиках операции с сохранением желтой связки, интраоперационном орошении нервных образований стероидными и нестероидными противовоспалительными препаратами. В последние несколько лет появились публикации о профилактике ЭФ следующим образом: пораженный корешок и дуральный мешок в зоне хирургической травмы окутывают жиром, инъецированным раствором метилпреднизолона.
Литература:
статья «Профилактика и лечение послеоперационного рубцово-спаечного эпидурита» Д.М. Завьялов, А.В. Перетечиков; ФГКУ «1469-й Военно-морской клинический госпиталь» МО России, Североморск, Россия (журнал «Вопросы нейрохирургии» №6, 2016) [читать];
статья «Современные представления об эпидуральном фиброзе (обзор литературы)» Животенко А.П., Сороковиков В.А., Кошкарёва З.В., Негреева М.Б., Потапов В.Э., Горбунов А.В.; ФГБНУ «Иркутский научный центр хирургии и травматологии»; Иркутская государственная медицинская академия последипломного образования — филиал ФГБОУ «Российская медицинская академия непрерывного профессионального образования» Минздрава России (журнал «Acta biomedica scientifica», №6, 2017) [читать];
статья «Механизмы развития эпидурального фиброза и методы профилактики (обзор литературы)» Назаров А.С., Орлов А.Ю.; РНХИ им. проф. А.Л. Поленова — филиал НМИЦ им. В.А. Алмазова, Санкт-Петербург (Российский нейрохирургический журнал им. проф. А.Л. Поленова, №1, 2018) [читать];
статья «Послеоперационный рубцово-спаечный эпидурит (обзор литературы)» К.Ц. Эрдынеев, В.А. Сороковиков, С.Н. Ларионов; Научный центр реконструктивной и восстановительной хирургии СО РАМН (Иркутск); Иркутский государственный институт усовершенствования врачей; Иркутская областная детская клиническая больница (журнал «Бюллетень ВСНЦ СО РАМН» №1, 2011) [читать];
статья «Использование ЭНМГ-показателей для выбора тактики лечения больных с послеоперационным рубцово-спаечным эпидуритом» Е.Г. Ипполитова, О.В. Скляренко; ГУ НЦ реконструктивной и восстановительной хирургии ВСНЦ СО РАМН, Иркутск (журнал «Бюллетень ВСНЦ СО РАМН» №4, 2008) [читать];
статья «Иммунологические параметры ликвора при формировании эпидурального фиброза в поясничном отделе позвоночника» П.Г. Грузин, В.А. Сороковиков; ГУЗ «Иркутская государственная областная детская клиническая больница; Научный центр реконструктивной и восстановительной хирургии СО РАМН (Иркутск); ГБОУ ДПО «Иркутская государственная медицинская академия последипломного образования» Минздравсоцразвития РФ (журнал «Бюллетень ВСНЦ СО РАМН» №4, 2012) [читать];
статья «Клиника, дифференциальная диагностика и патогенез развития компрессионного рубцово-спаечного эпидурита в послеоперационном периоде после удаления грыжи дисков поясничного отдела позвоночника» Кардаш А.М., Черновский В.И., Васильев С.В., Козинский А.В., Васильева Е.Л.; Донецкий национальный медицинский университет им. М. Горького; Донецкое областное клиническое территориально-медицинское объединение (Международный неврологический журнал, №2, 2011) [читать]
Источник
