Спазм икроножной мышцы при грыже
Различные боли в ногах довольно часто сопровождают протрузии, и особенно грыжи поясничного отдела позвоночника. Лечение этих отдаленных болей в ногах при межпозвонковых грыжах существенно улучшает качество жизни. Особенно это лечение важно в зрелом и пожилом возрасте. Ведь боли в ногах при межпозвонковых грыжах, в основном, возникают именно у пожилых. Каковы возрастные и анатомические предпосылки к тому?
Предпосылки болевого синдрома
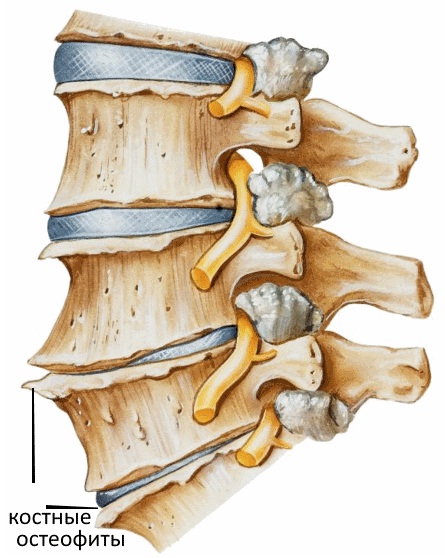
В возрасте суставные отростки позвонков, как медиальные, так и латеральные, становятся источниками роста остеофитов.
Это приводит к уменьшению размеров межпозвонковых отверстий. Жировая ткань, которая поддерживает корешок со всех сторон, подвергается постепенной атрофии, а паутинная оболочка спинного мозга, которая окутывает корешок, также изменяется, постепенно атрофируется. Сами нервные корешки постепенно все хуже проводят импульсы, как сами волокна, так и ганглии. Всё это приводит к недостаточности межпозвонкового отверстия, корешок не становится источником серьезной боли только лишь при условии покоя. Как только возникают какие-либо нагрузки на позвоночный столб, то такие условия покоя нарушаются, возникает выраженный болевой синдром.
Остеофиты на рентгене
Многочисленные физиологические исследования показали, что уменьшение высоты межпозвонкового диска приводят к приближению тел соседних позвонков друг к другу. Соответствующие отверстия между позвонками также уменьшаются в размерах. Если возникает движение разгибания в пояснице, то часто верхний позвонок немного соскальзывает относительно нижнего. И если это соскальзывание происходит при нестабильности, уменьшенном размере межпозвонковых отверстий, то часто возникает компрессия нервов, даже процесс воспалительного асептического эпидурита.
В межпозвонковых отверстиях корешки перестают залегать нормально, они смещаются вверх, перерастягиваются. Когда возраст пациента приближается к 50 годам, то эта симптоматика, связанная с отдаленной болью в ноге проявляется довольно ясно.
Кстати, когда корешок сдавливается в межпозвонковом отверстии, то поражается корешок по уровню верхнего позвонка. Так, если у пациента имеется грыжа L5-S1, то речь идет о поражение корешка L5, а при возникновении грыжи L4-L5 симптомы соответствует поражению корешка L4.
Наиболее характерным является течение болей при наличии фораминальных грыж, которые появляются вовсе не с ноющей боли в пояснице, а со стойких, стреляющих корешковых болей. Особенно эти боли выражены при наклоне пациента в больную сторону, при малейшем сотрясении корешка. Это кашель, чихание, смех, натуживание в туалете. При этом развивается характерная клиническая картина с появлением боли в соответствующей конечности, боль в ноге отдает по всей её длине, вплоть до большого пальца.
Самая неблагоприятная ситуация возникает при наличии секвестрированной грыжи, если секвестр смещается книзу и происходит раздражение нервов конского хвоста. Соответствующие симптомы описаны ниже. Кроме грыжи диска, корешок может быть компремирован другими структурами, которые тоже нужно учитывать. Это:
- сдавление корешка в боковом кармане позвонков;
- частое образование спаек, в том числе после операции;
- анатомические особенности строения суставных отростков позвонков, которые приводят к удлинению корешка, огибании им корня дужки позвонка;
- компрессия воспалённой, утолщенной жёлтой связкой и остеофитами.
Рассмотрим, как может болеть нога в зависимости от локализации грыжи.
Симптомы и локализация болей в ноге
Важно помнить, что при патологических изменениях в сегментарных корешках не всегда возникают классические, яркие признаки раздражения или выпадение функций, как в учебнике. Границы сегментарных дерматомов «в жизни» не такие чёткие, как на картинках. Зоны поражения могут быть расплывчатыми: то шире, то уже. Это также связано со степенью корешковой компрессии. Рассмотрим вкратце основные локализации при протрузиях и грыжах поясничного отдела позвоночника, вызывающие симптомы болей в ноге.
L5-S1
Это самая «нежная» пара корешков, последняя в поясничном отделе между нижним поясничным позвонком и кольцом таза. Именно на этот позвоночный сегмент приходится самая большая нагрузка. И тот же сегмент является самым подвижным, имеющим высокий риск спондилолистеза. Если между третьим и четвертым поясничным позвонком подвижность составляет 12 градусов относительно плоскостей межпозвонковых дисков, между четвёртым и пятым — 16°, то на этом уровне она достигает 20° и выше. Поэтому данный диск быстрее изнашивается.
Чаще всего на этом уровне возникает так называемая заднебоковая локализация грыж. Это возможно потому, что здесь внизу задняя продольная связка не полностью закрывает стенку позвоночного канала, а только на 75%. Поэтому в случае выпадения грыж, по бокам оказывается свободное пространство от этой связки, и грыжам «удобно» выпадать назад, вбок. В вышележащих отделах грыжи чаще бывают срединными, или парамедианными. Такая особая локализация грыжи воздействует на корешок L5. Это приводит к тому, что корешок L5, как верхний, ущемляется грыжей значительно чаще, чем первая пара нижних крестцовых корешков, несмотря на их излишнюю натянутость.
Тяжелее всего протекает секвестрированная грыжа, когда выпавший секвестр смещается к отверстию первого крестового сегмента. Симптомами компрессии будут сильные иррадиирующие боли, которые распространяются вниз от поясницы и большой ягодичной мышцы. Они распространяются по заднему краю бедра снаружи, по краю голени также снаружи, до наружного края стопы. Очень часто боли иррадиируют до пальцев, до мизинца, но весьма редко доходят до большого пальца. Иногда боль распространяется лишь до пятки, но тоже по её наружной стороне.
Очень характерным следует назвать покалывание, парестезии и ползание мурашек, то есть расстройства чувствительности в этих зонах. Если у пациента острая или подострая стадия, то при кашле и чихании, при сильном нажатии в области крестцовых отверстий возникает резкое усиление боли по типу корешковой, и она отдает в ногу. В этом же сегменте при тщательном исследовании отмечается гипалгезия, то есть снижение болевой и тактильной чувствительности. Невролог может обнаружить снижение силы трехглавой мышцы голени на стороне поражения, иногда – низкий тонус и гипотрофию икроножной мышцы, падает сила пальцев стопы, особенно наружного края, то есть мизинца. Больному трудно стоять на носках с пораженной стороны. При исследовании рефлексов отмечается уменьшение ахиллова рефлекса или его полное отсутствие на стороне поражения.
Удивительно, но иногда вместо гипотрофии мышц голени иногда она парадоксально увеличиваются в размерах, Но это вовсе не стоит приписывать увеличению силы мышцы, поскольку такая псевдогипертрофия возникает за счёт вегетативно-трофических нарушений, связанных с расстройством иннервации. Причина здесь — мышечное воспаление, или миозит, а также венозный застой.
Следует особо сказать, что нижележащий корешок, S1 можно отличить от поражения корешка L5 наличием выраженных вегетативных нарушений, изменением сосудистой гемодинамики, расстройствами микроциркуляции, и другими симптомами, которые можно увидеть. Это изменения температуры и цвета кожи, похолодание стопы или избыточной горячностью. Возникает мраморный оттенок кожных покровов, а также изменение данных при УЗИ сосудов нижних конечностей.
Из всех операций по протрузиям и грыжам на поясничном отделе позвоночника пациенты с поражением корешка L5 составляют третью часть от всех оперативных вмешательств. Если имеется грыжа диска L5-S1, то этот корешок будет страдать в 95% случаев, и очень редко поражается изолированный корешок S1. Если же речь идет о грыжах на один сегмент выше, уровень 4-5, то практически у всех пациентов возникает вовлечение этого корешка в воспалительный процесс.
L4
Этот спинномозговой корешок выходит под более пологим углом, чем нижележащие корешки. Он немного меньше их, короче их, и поэтому ущемляется реже. Другой особенностью этого корешка можно считать своеобразное строение корня дужки его позвонка со своеобразной вырезкой. Она довольно высокая, и «щадит» корешок, поэтому его ущемление возникает не в области своей дужки, а в эпидуральном пространстве.
Поэтому четвёртый поясничный корешок поражается довольно редко, и грыжи компремируют его примерно в 7 – 10% всех случаев. Но вот клинические проявления поражения этого корешка встречаются часто, хотя пациенты оперируются всего лишь в 17-20% всех случаев. Чаще поражается правый корешок.
Как же проявляется поражение этого корешка? Это нерезкие боли, обычно с вегетативным компонентом. Это ощущение распирания, жжения, мозжащая боль. Такая неприятная, трудноощущаемая боль обычно отдает в бедро, до колена, и очень редко ниже. Иррадиация, или распространение боли отмечается по передневнутренней стороне бедра. В этом же районе возникают парестезии, или нарушение чувствительности.
При поражении этого корешка расстройства чувствительности обычно заканчиваются на уровне колена, и до стопы не распространяются. Примерно такая же картина, с выраженным вегетативным компонентом, а также поражением чувствительности возникает при компрессии трех верхних поясничных корешков.
Расстройства двигательной функции при патологии L4 связаны с нарушением функции очень крупной, четырёхглавой мышцы бедра. Квадрицепс бедра распрямляет согнутую ногу, и позволяет нам подниматься по ступенькам. Поэтому вот у таких пациентов возникает слабость в бедре при подъеме на лестнице, но при изолированном поражении 4 корешка сохраняется коленный рефлекс. Если же он выпадает на стороне поражения, то это связано с тем, что кроме 4 корешка поражаются ещё и верхние, то есть L3. После удаления протрузии или грыжи, после микродискэктомии, этот корешок восстанавливается быстрее, чем на других уровнях. Кстати, дуга коленного рефлекса как раз замыкается на этом корешке.
L1-L3
Эти корешки относятся к верхнепоясничным, и грыжи, оперированные по поводу корешковой компрессии на этом уровне, встречаются довольно редко. Это 3-4% случаев от всех оперированных пациентов. Этих корешки поражаются обычно у лиц старше 50 лет, и клиническая картина на этом уровне уже вызвана не только сдавливанием верхних корешков, но и структур конского хвоста. Грыжа, расположенная в этом отделе также влияет и на конус спинного мозга – ведь на этом уровне еще заканчивается спинной мозг. Период корешковых болей проявляется снижением, выпадением чувствительности, и боли проходят по коже внутреннего и переднего участка бедра. Если грыжа имеет серединную локализацию, то возникают симптомы конского хвоста, о чем будет сказано ниже. Если верхнепоясничная грыжа растягивает твердую мозговую оболочку, то могут присоединяться и признаки поражения нижних поясничных корешков, потому что в нижнем отделе также будет натянута мозговая оболочка. В некоторых случаях такие симптомы поражения нижележащих сегментов даже выходят на первый план, кажутся основными, и это при незначительной разрешающей способности томографа может привести к ошибкам.
Очень важной особенностью протрузий и грыж с поражением корешков верхнепоясничного отдела позвоночника будет особый, мучительный оттенок болей, с оттенком гиперпатии, или повышенной раздражительности и избыточной болевой чувствительности. Возникают парестезии, довольно часто в области колен пациент ощущает зябкость и онемение, которое распространяется как выше, так и ниже по внутренней поверхности бедра, ногу «тянет». Это связано с поражением внутреннего кожного нерва бедра, что особенно характерно для мужчин пожилого возраста после резкого движения.
Боли и нарушение чувствительности при поражении верхних корешков возникают и в пояснице, они периодически отдают по передней поверхности бедра при ходьбе. При этом может быть слабость, гипотрофия и сниженный тонус квадрицепса бедра, уменьшение или полное исчезновение коленного рефлекса, а также снижение чувствительности в соответствующих дерматомах.
Синдром конуса и эпиконуса
В конце спинного мозга есть две структуры: конус и эпиконус. Конус соответствует нижним крестцовым сегментам, и структурам копчикового отдела. Он обеспечивает вегетативную иннервацию органов малого таза, но для ног двигательных веточек он не отдает. Эпиконус, который расположен выше, «заведует» сегментами от L4 до S2, там содержатся нейроны, которые иннервируют мышцы, от седалищного нерва.
Если поражается эпиконус спинного мозга, то будет вялый паралич стопы и ягодицы, будет отсутствовать ахиллов рефлекс. Чувствительные нарушения будут в аногенитальной области, при этом в случае строгого поражения только конуса будет задета только аногенитальная зона. Поражение эпиконуса будет более широким, в форме так называемых «штанов наездника». Если будет вовлечен конус, то у пациента появляется недержание мочи и кала, причём истинного характера. Если же добавится поражение эпиконуса, то тогда проводниковые расстройства будут формировать и типичную задержку мочи. Классический синдром конского хвоста проявляется резкими, сильными стреляющими болями в бедра и промежность, часто возникают односторонние нарушения болевой и температурной чувствительности в ногах, иногда появляются тазовые расстройства и онемение промежности, у мужчин развивается импотенция.
Отчего появляются боли при позвоночной грыже
Из вышесказанного понятно, что боли при наличии деструкции межпозвонкового диска формируются не только от того, что сам разрушенный хрящ непосредственно сдавливает нервные корешки. Это могут делать фасции и связки, причём натянутые от грыжи на достаточном удалении. Болевой компонент связан с различными вариантами боли по окраске, появлением чувствительных и вегетативных расстройств, с нарушением вегетативно-сосудистой иннервации, венозным расстройством и отёком мышц.
Наконец, нельзя не вспомнить о компоненте вторичного мышечного спазма, который возникает как диффузная боль низкой интенсивности в спине и пояснице, беспокоит в течение недель и месяцев. В некоторых случаях мышцы, будучи подвержена спазму, формируют локальный стойкий болевой синдром, например, грушевидной мышцы. Неврологу необходим точный топический диагноз, связанный с правильной локализацией очага поражения.
Возможные осложнения
Сама по себе выраженная болезненность в пояснице с иррадиацией в ногу является фактором, значительно ухудшающим качество жизни. При продолжительности болей свыше 2 месяцев, которые невозможно купировать консервативными способами, показано оперативное вмешательство. Если боль сопровождается:
- двигательными расстройствами;
- прогрессирующей слабостью в мышцах конечностей;
- расширением зоны нарушений чувствительности;
- прогрессирующей гипотрофией мышц;
- угнетением сухожильных рефлексов;
- появлением тазовых расстройств.
То тогда решение об оперативном вмешательстве необходимо принимать максимально быстро.
Осложнением отдельных видов межпозвонковых грыж будет стойкое нарушение функции тазовых органов, императивные позывы к мочеиспусканию, затем истинное недержание мочи и кала, стреляющие боли в ноги, а также прогрессирование паралича.
Наконец, при поражении верхних поясничных сегментов с феноменом компрессии дурального мешка и спинного мозга может развиться миелопатия, которая будет уже иметь не односторонний характер. Прогрессирование двустороннего периферического паралича в сочетании с нарушением функции тазовых органов будет превращать пациента в глубокого инвалида, который будет перемещаться на инвалидном кресле. Учитывая, что это во многих случаях можно избежать, необходимо как можно быстрее проводить точную инструментальную диагностику, и выбирать способ лечения.
Основные принципы лечения
Говоря о лечении любых грыж межпозвоночных дисков, нужно помнить, что единственным способом радикального избавления от страданий, является современное малоинвазивное оперативное вмешательство. Только в случае эндоскопической микродискэктомии, лазерной вапоризации и других способов можно радикально освободиться от грыжевого выпячивания.
В том случае, если вы можете выбрать место лечения, есть возможность пролечиться платно, то рекомендуем обратить внимание на чешских нейрохирургов. Отличие чешской системы здравоохранения от стран — лидеров в медицине состоит в том, что в Чехии на законодательном уровне закреплена необходимость реабилитационного этапа, который привязан к той клинике, в которой делается оперативное вмешательство. Это значит, что при необходимости пациенту не придётся искать специалистов по физической реабилитации, инструкторов лечебной физкультуры и специалистов физиоотделений. Вся программа лечения, от диагностики, собственно операции и необходимой реабилитации, будет проведена в одном и том же лечебном учреждении, и по приемлемым ценам.
Все способы консервативной терапии (НПВС) — нестероидные противовоспалительные препараты, применение миорелаксантов центрального действия, симптоматическая терапия, обезболивающие препараты — помогают только лишь ликвидировать последствия грыжи, то есть снять воспаление, убрать отёк, восстановить нарушенные функции нервных корешков и разрешить мышечный спазм. Спустя несколько месяцев после лечения обычно все симптомы возвращаются, а иногда и многократно усиливаются. Это связано с прогрессированием грыжи, увеличением её размеров, появлением грыж других локализаций.
Само собой разумеется, любые народные препараты, такие как мази из меда и прополиса, компрессы из хрена, и другие сомнительные способы лечения позволяют лишь ненадолго снять боль, избавиться от симптомов, или даже просто отвлечь внимание пациента.
Общий минус консервативной терапии в том, что при улучшении самочувствия люди считают, что это — заслуга лекарств, и что грыжа исчезла безвозвратно. Это большая ошибка, грыжа никуда не исчезает, и при малейшем нарушении режима, при переохлаждении поясницы, при подъёме тяжести, при резком движении, — все симптомы возвращаются.
Поэтому если у вас или ваших близких имеются вышеописанные жалобы и симптомы, такие, как:
- стреляющие боли в ногах;
- онемение кожи бедра и стопы;
- слабость в мышцах стопы или бедра;
- трудность при вставании на пятки и носки;
- слабость в ноге при подъеме по лестнице, —
То не обязательно ждать осложнений и инвалидности. Как избавиться от межпозвоночной грыжи? Нужно в плановом порядке выполнить МРТ с разрешением не менее 1,5 Тл, и проконсультироваться у невролога или нейрохирурга, чтобы как можно быстрее выполнить операцию. Это радикально избавит от грыжи, и улучшит качество жизни и свободы движения.
Источник
Героем этой публикации будет икроножная мышца, которая, поражаясь триггерными точками, может вызывать боль по задней поверхности бедра, коленного сустава, голени и в стопе, а также может являться причиной ночных судорог и перемежающей хромоты.
Ниже мы подробно разберём её анатомию, функции и лечебные упражнения, которыми можно самостоятельно помочь себе в домашних условиях.
Обязательно посмотрите это видео!
Анатомия икроножной мышцы
Икроножная мышца — наиболее поверхностно расположенная мышца голени, которая пересекает 2 сустава: коленный и голеностопный. Она, как и бицепс плеча, состоит из двух головок: медиальной (расположенной ближе к внутренней части голени) и латеральной (расположенной ближе к наружной части голени).
Медиальная головка икроножной мышцы более массивная и её мышечные волокна опускаются ниже латеральной головки.
Вверху каждая из головок прикрепляется к соответствующему (медиальному и латеральному) мыщелкам бедренной кости при помощи прочного сухожилия, а также к капсуле коленного сустава.
Внизу обе головки мышцы объединяются в общее сухожилие, которое сливается с сухожилием камбаловидной мышцы, расположенной под икроножной мышцей, и продолжается дальше в пяточное (ахиллово) сухожилие, фиксирующееся к задней поверхности пяточной кости.
Следует отметить интересный факт, что примерно у 5,5% японцев и около 3% людей других национальностей может встречаться 3-я головка икроножной мышцы, которая прикрепляется сверху между местами фиксации медиальной и латеральной головок, а снизу может соединяться либо с латеральной головкой (реже), либо с медиальной головкой (чаще).
Обе головки икроножной мышцы иннервируются ветвями большеберцового нерва, который является продолжением седалищного нерва с корнем в первом (S1) и втором (S2) корешках крестцовых нервов.
Функции икроножной мышцы
Икроножная мышца принимает участие в подошвенном сгибании стопы, которое происходит во время ходьбы, бега или езды на велосипеде.
Она также активизируется во время сгибания ноги в коленном суставе
и участвует в супинации стопы, т.е. в её вращении наружу.
Икроножная мышца вносит значительный вклад в стабилизацию коленного и голеностопного суставов, а также в вертикальном положении тела помогает удерживать равновесие.
Интересен тот факт, что икроножная и камбаловидная мышца, находятся под наименьшим двигательным контролем по сравнению с другими мышцами тела. Если обычно в скелетных мышцах коэффициент иннервации двигательной единицы составляет 500 мышечных волокон на один двигательный аксон нерва, то в этих двух мышцах данный коэффициент достигает почти 2000 мышечных волокон на один двигательный аксон.
Триггерные точки икроножной мышцы
Триггерные точки икроножной мышцы чаще всего группируются в четырёх анатомических областях на задней поверхности голени.
Одна пара триггерных точек (ТТ1 и ТТ2) располагаются чуть выше средних частей медиальной и латеральной головок. Другая пара триггерные точек (ТТ3 и ТТ4) находятся выше, на уровне задней поверхности коленного сустава ближе к местам прикрепления мышцы к бедренной кости. Т.е. в каждой головке икроножной мышцы может быть по две триггерные точки: в медиальной — ТТ1 и ТТ3, в латеральной — ТТ2 и ТТ4.
Первая триггерная точка (ТТ1) встречается наиболее часто и отражает боль в тыльную поверхность стопы, уходя вверх и захватывая задневнутреннюю поверхность голени, заднюю поверхность коленного сустава и задненижнюю поверхность бедра.
Вторая триггерная точка (ТТ2) встречается реже, чем первая. Она отражает боль непосредственно в месте своего расположения, захватывая задненаружную область голени.
Третья триггерная точка (ТТ3) также отражает боль в непосредственной близости от себя, распространяющуюся на заднюю и задне-внутреннюю поверхность коленного сустава.
Четвёртая триггерная точка (ТТ4) вызывает похожий паттерн боли, по сравнению с третьей триггерной точкой, который захватывает задненаружную область коленного сустава.
Чаще всего третья и четвёртая триггерные точки формируются как следствие длительного существования первой и второй триггерных точек, расположенных в центральных областях мышцы.
Ещё одним распространённым симптомом поражения икроножной мышцы триггерными точками являются болевые ощущения по задней поверхности коленного сустава при физических усилиях во время подъёма в гору или по неровной дороге, а также боль в самих икроножных мышцах после длительной ходьбы. Последнее состояние обозначается термином “перемежающаяся хромота”.
Триггерные точки икроножных мышц часто активируются в результате охлаждения, перегрузки или нарушения кровообращения мышцы. Спровоцировать активацию триггеров могут подъём по лестнице, восхождение по крутому склону,
езда на велосипеде с низко расположенным седлом и любая другая форма физической активности, в результате которой увеличивается нагрузка на мышцы, сгибающие коленный сустав, например, бег, игра в футбол и другие.
Часто активацию триггерных точек могут запускать переломы костей голени и долговременная неподвижность нижней конечности.
Длительное вертикальное положение, например, работа стоя за компьютером стоя приводят к постоянному тоническом напряжению икроножной мышцы и могут также являться причиной возникновения боли.
Ношение длинных носков с тугими эластичными резинками, сидение на кресле с приподнятым передним краем, который передавливает заднюю поверхность бедра, а также любая другая причина, приводящая к нарушению кровообращения может также усиливать болезненность икроножных мышц. Любовь к высоким каблукам в большом количестве случаев будет провоцировать боль, ввиду того, что также приводит к длительному укорочению икроножной мышцы.
Люди с миофасциальными триггерными точками в икроножной мышце часто подвержены плоскостопию, у них возникают затруднения при длительной ходьбе и прогулках по пересечённой местности. Ввиду того, что икроножная мышца укорочена, возникает трудность с полным разгибанием колена в положении стоя с пяткой, прижатой к полу.
Триггерные точки в икроножной мышце могут вызывать появление триггеров в камбаловидной мышце,
а также в мышцах-сгибателях голени.
Лечебные упражнения для икроножной мышцы
Самостоятельно обнаружить триггерные точки и зоны уплотнения в икроножной мышце можно путём её пальпации, а также во время выполнения упражнений на массажном ролле.
При работе в домашних условиях для устранения триггерных точек в икроножной мышце и вызываемой ими боли необходимо оказать сильное механическое воздействие на область триггера с последующим вытяжением мышцы.
Выполняя упражнения на массажном ролле, сначала окажите разогревающее массажное воздействие на мышцу и окружающую её фасцию, осуществив движения вперёд-назад в течение 1-2 минут.
Затем окажите интенсивное давление на область триггерной точки в течение 30 секунд — 1 минуты, после чего выполните ещё несколько раз перекаты на массажном ролле вперёд-назад.
Поработав точно так же вторую ногу, осуществите вытяжение мышцы любым из перечисленных ниже способом.
Мы помним, что основной функцией икроножной мышцы является подошвенное сгибание стопы, а также сгибание ноги в коленном суставе, поэтому, чтобы добиться её вытяжения, необходимо осуществить тыльное сгибание стопы при выпрямленном колене.
Самым простым упражнением для пассивного растягивания икроножной мышцы является следующее. Станьте возле стены, оперевшись на неё руками. Одну ногу уведите назад, полностью выпрямив её в коленном суставе, и прижмите пятку к полу. Стопа направлена строго вперёд. Сгибая переднюю ногу в коленном суставе, смещайте таз вперёд, увеличивая натяжение задней поверхности голени.
Сохраняйте конечное положение в течение 1-2 минут, после чего выполните упражнение на другую ногу.
Можно ещё больше увеличить силу вытяжения икроножной мышцы задней ноги, если поднять переднюю часть стопы, подложив под неё любой клиновидный предмет, например, тонкую книжку или журнал.
Ещё одним простым упражнением является положение сидя возле стены с прямыми ногами. Возьмите полотенце или шарф и, захватив его руками, накиньте на стопу. Осуществляя лёгкое натяжение стопы полотенцем, сопротивляйтесь ему и на вдохе тяните носок от себя в течение пяти секунд, сокращая икроножную мышцу. Затем расслабьте её и с медленным полным выдохом согните руки, натягивая стопу на себя.
Повторите упражнение 3-4 раза, либо пока не достигнете растяжения мышцы на полную длину и сделайте его на вторую ногу.
Людям, практикующим комплексы хатха-йоги для вытяжения икроножных мышц можно использовать такие упражнения, как собака мордой вниз (адхо-мукха-шванасана), наклон сидя к прямым ногам с натянутыми на себя носками (пасчимоттанасна) и любые родственные им упражнения.
Ночные судороги в икроножных мышцах
Икроножная мышца часто подвержена непроизвольным судорогам, особенно в результате её активности или во время сна. Наиболее частой причиной таких судорог являются первая и вторая триггерные точки, реже — третья и четвёртая.
Одним из важных симптомов присутствия неактивных триггерных точек в икроножной мышце является наличие судорог. Когда триггерные точки становятся активными, то возникают болевые симптомы, описанные выше.
Судороги часто возникают после длительного неподвижного сидения, когда стопа стоит на полу и наблюдается укорочение икроножной мышцы. Чтобы вернуть икроножным мышцам необходимую длину во время сидения, рекомендую использовать специальную подставку под ноги, которая осуществляет тыльное сгибание стопы. Я во время длительной работы за компьютером использую именно такую подставку.
Многие люди, у которых возникают ночные судороги, сразу встают с кровати и начинают ходить, чтобы предотвратить острое сокращение икроножных мышц. Однако, показанные выше упражнения, в которых происходит пассивное растягивание мышцы, помогают быстрее устранить судороги.
Если не предпринимать никаких шагов во время возникновения судорог, то есть вероятность, что они буду продолжаться в течение 30 минут и дольше, после чего икры будут оставаться болезненными в течение 1-2 дней.
Людям, склонным к возникновению ночных судорог во время сна, следует следить за тем, чтобы ноги были в тепле, а также в положении лёжа на спине можно придать стопе нейтральное положение, подложив в ножной конец кровати тугую подушку, тем самым предотвращая подошвенное сгибание стопы, которое может возникать под тяжестью одеяла.
Рекомендую к просмотру
Источник
