Спинномозговые грыжи у детей презентация


Причины возникновения спинномозговых грыж как врожденного порока развития позвоночника и спинного мозга. Классификация спинномозговых грыж новорожденных, их анатомические формы и основные симптомы. Пренатальная диагностика патологии развития плода.
Подобные документы
Сочленения шейных, верхнегрудных, нижнегрудных, верхнепоясничных, нижнепоясничных позвонков. Механизмы травмы. Клинические формы. Изолированное повреждение связочного аппарата. Повреждения спинного мозга. Клиника и диагностика. Догоспитальная помощь.
презентация, добавлен 19.12.2013
Механизмы боли при дегенерации межпозвонковых дисков. Причины и симптомы грыжи диска, ее формы и фазы образования. Клинические проявления диско-радикулярного конфликта. Диагностика заболеваний позвоночника, выбор метода их хирургического лечения.
реферат, добавлен 22.05.2012
Причины врождённой черепно-мозговой грыжи, которая является пороком развития головного мозга, твёрдой мозговой оболочки и черепа. Описание костных изменений при грыжах. Наиболее частые осложнения в послеоперационном периоде, методы их предупреждения.
презентация, добавлен 19.02.2017
Изучение анатомии спинного мозга как отдела центральной нервной системы. Описание системы кровоснабжения спинного мозга. Состав клинико-нозологических вариантов сирингомиелитического синдрома. Дифференциальная диагностика различных травм позвоночника.
презентация, добавлен 20.06.2013
Травма позвоночника и спинного мозга, включающая их механическое повреждение, травму других образований позвоночного канала: оболочек, сосудов, нервных корешков. Клинические симптомы травм, диагностика степени повреждения, их последствия и осложнения.
презентация, добавлен 22.11.2015
Врожденные и приобретенные грыжи. Неосложненные, свободные и осложненные грыжи. Операции сужения пахового канала без его раскрытия. Осложнения интраоперационного и раннего послеоперционного периода. Локализация диафрагмальных грыж, классификация.
лекция, добавлен 29.10.2014
Осложнения при операциях по поводу паховых и бедренных грыж: невправимость, ущемление, воспаление, трaвматические повреждения. Копростаз в грыже или хроническая кишечная непроходимость. Опухоли грыжевого мешка и его содержимого. Лечение ущемленых грыж.
презентация, добавлен 02.11.2015
Причины заболеваний нервной системы у детей. Травматические и токсические заболевания. Сосудистые заболевания головного и спинного мозга. Приобретенные и врожденные аномалии развития нервной системы. Черепно-мозговые и спинномозговые грыжи. Микроцефалия.
презентация, добавлен 28.05.2016
Определение, классификация, причины развития, этиология и патогенез грыж передней брюшной стенки. Обследование и лечение больных с грыжами живота. Техника выполнения лапароскопической пластики с использованием швов и имплантатов, возможные осложнения.
презентация, добавлен 15.12.2015
Комплексно изучен антенатальный период развития системы кровообращения. Факторы риска развития врожденного порока развития сердца. Доказано, что первые три месяца развития эмбриона являются наиболее критичными для развития, прежде всего сердца.
презентация, добавлен 14.06.2019
- главная
- рубрики
- по алфавиту
- вернуться в начало страницы
- вернуться к подобным работам
Источник
Спинномозговые грыжи у детей Куратор : асс. к. м. н. Ткачева Н. В. Докладчик: интерн Мурадханова М. К
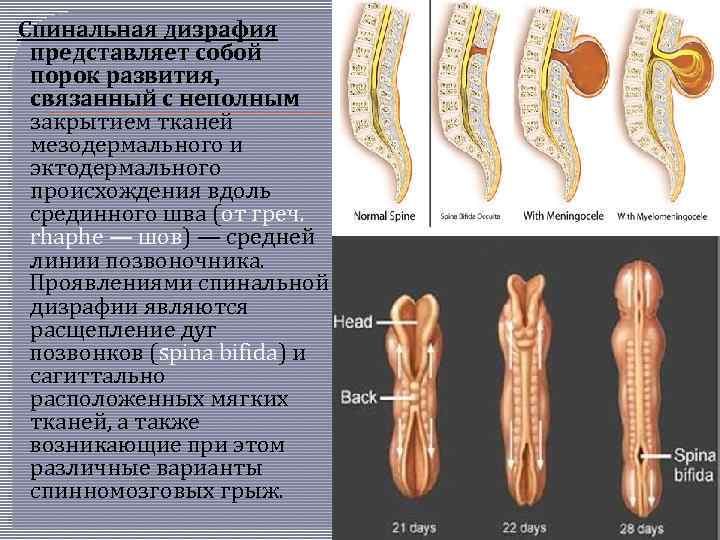
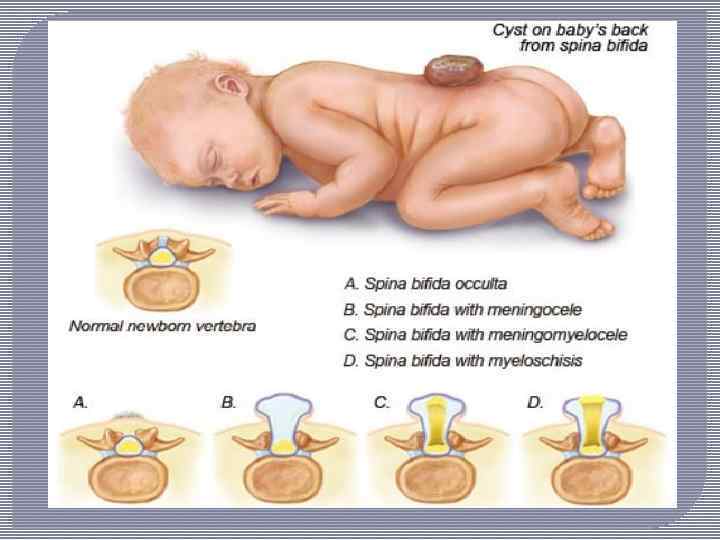
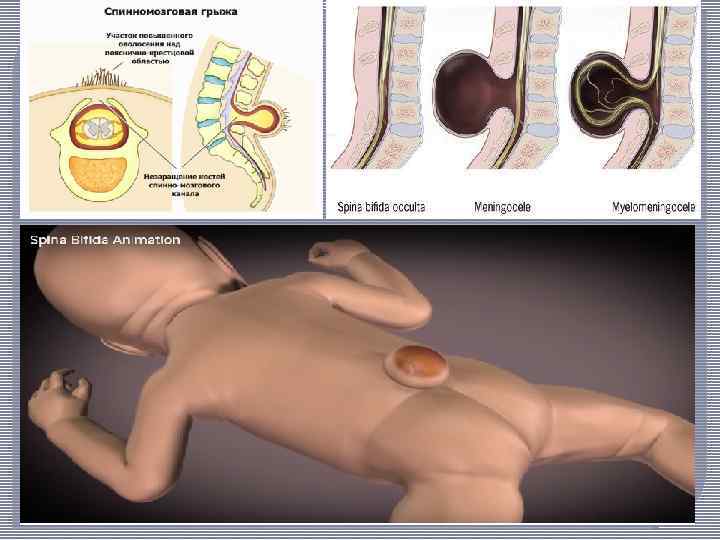
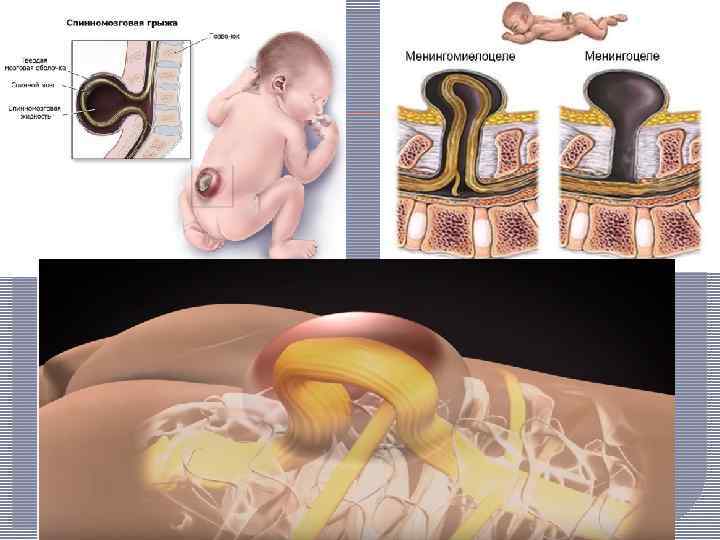
Спинальная дизрафия представляет собой порок развития, связанный с неполным закрытием тканей мезодермального и эктодермального происхождения вдоль срединного шва (от греч. rhaphe — шов) — средней линии позвоночника. Проявлениями спинальной дизрафии являются расщепление дуг позвонков (spina bifida) и сагиттально расположенных мягких тканей, а также возникающие при этом различные варианты спинномозговых грыж.

Спинномозговая грыжа — тяжелый порок развития, характеризующийся врожденным незаращением позвоночника с одновременным грыжевым выпячиванием твердой мозговой оболочки, покрытой кожей. Спинномозговые грыжи являются тяжелым пороком развития ЦНС и в большинстве случаев приводят к инвалидизации детей.
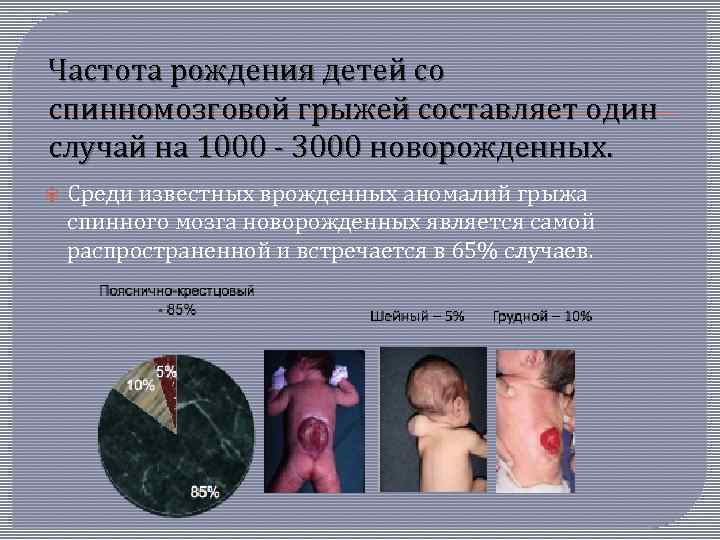
Частота рождения детей со спинномозговой грыжей составляет один случай на 1000 3000 новорожденных. Среди известных врожденных аномалий грыжа спинного мозга новорожденных является самой распространенной и встречается в 65% случаев.

Точные причины спинномозговой грыжи неизвестны, однако установлено, что специфические факторы повышают риск ее развития: Наследственные генетические аномалии Инфекции, перенесенные матерью во время беременности Молодой (подростковый) возраст беременной женщины Употребление матерью во время беременности алкоголя, лекарств, контакт с химическими веществами Недостаток витаминов и питательных веществ в рационе беременной женщины (в особенности фолиевой кислоты)
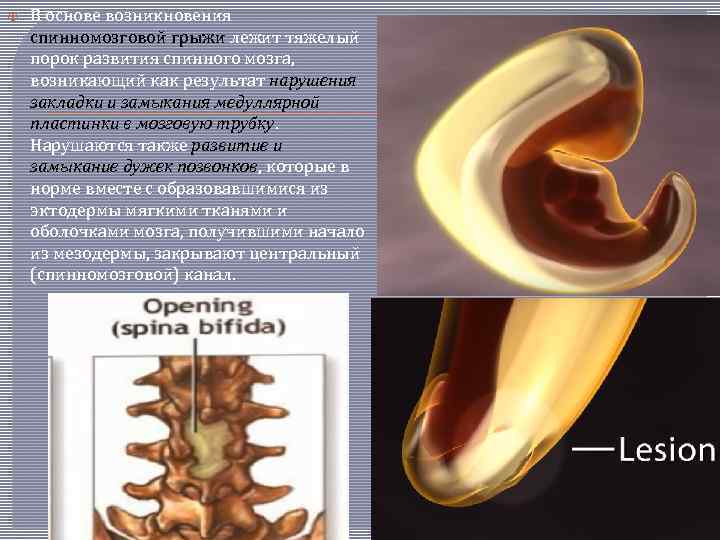
В основе возникновения спинномозговой грыжи лежит тяжелый порок развития спинного мозга, возникающий как результат нарушения закладки и замыкания медуллярной пластинки в мозговую трубку. Нарушаются также развитие и замыкание дужек позвонков, которые в норме вместе с образовавшимися из эктодермы мягкими тканями и оболочками мозга, получившими начало из мезодермы, закрывают центральный (спинномозговой) канал.
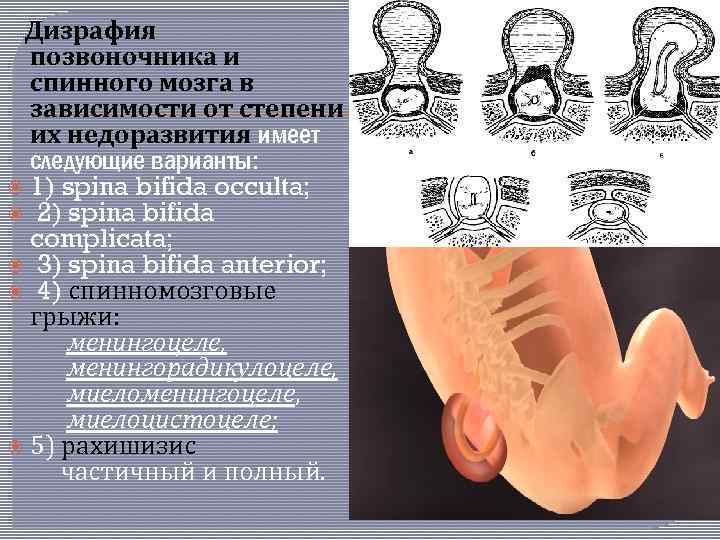
Дизрафия позвоночника и спинного мозга в зависимости от степени их недоразвития имеет следующие варианты: 1) spina bifida occulta; 2) spina bifida complicata; 3) spina bifida anterior; 4) спинномозговые грыжи: менингоцеле, менингорадикулоцеле, миеломенингоцеле, миелоцистоцеле; 5) рахишизис частичный и полный.

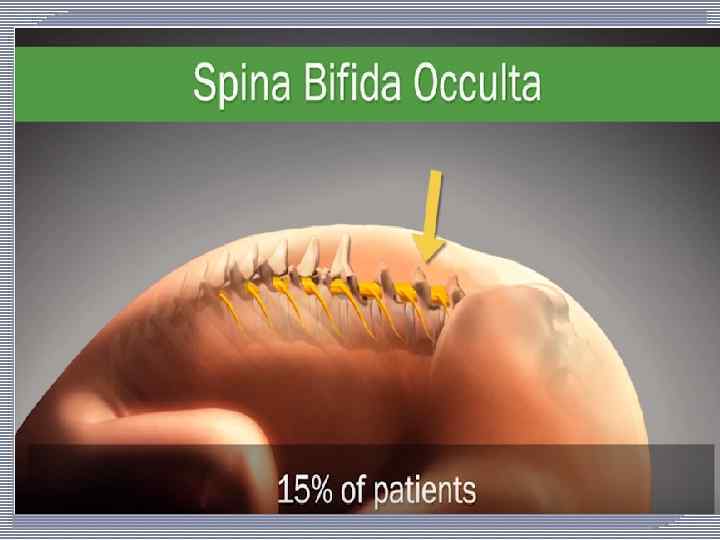
Скрытая расщелина позвоночника — spina bifida occulta (от лат. spina —ость, bifidus — надвое разделенный). Наиболее частая форма аномалии позвоночника — расщепление дуг позвонков. Незаращенными могут быть 1— 2 позвонка, но иногда и большее их количество. Концы незаращенных дуг нередко вдавливаются в просвет позвоночного канала и вызывают компрессию твердой мозговой оболочки, субдурального пространства и корешков конского хвоста. При этом костный дефект прикрыт неизмененными мягкими тканями. Такая форма аномалии выявляется при спондилографии, чаше на нижнепоясничном — верхнекрестцовом уровнях. В зоне расщепления дуги или нескольких дуг позвонков иногда отмечается втянутость и атрофия кожи или же припухлость тканей, рубцы, пигментация, возможен гипертрихоз — симптом Фавна. Наличие spina bifida occulta может предрасполагать к развитию болевого синдрома, иногда — синдрома Лермитта, сопровождающегося ощущением по типу прохождения электрического тока вдоль позвоночника при постукивании по остистому отростку аномального или поврежденного позвонка.
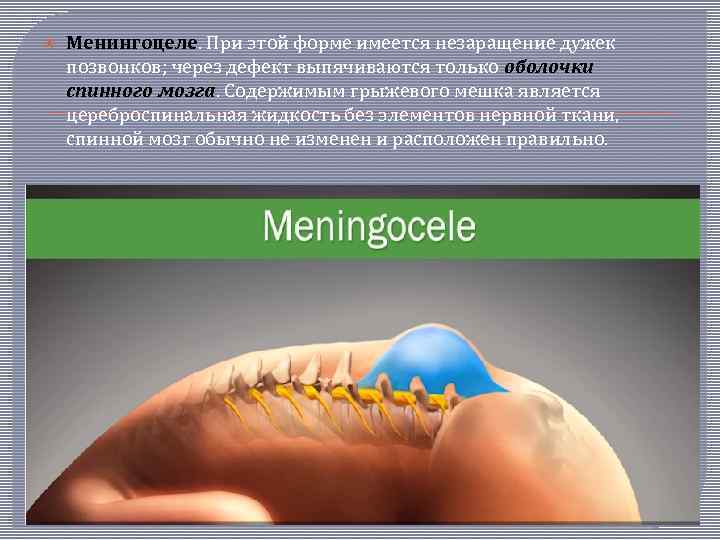
Менингоцеле. При этой форме имеется незаращение дужек позвонков; через дефект выпячиваются только оболочки спинного мозга. Содержимым грыжевого мешка является цереброспинальная жидкость без элементов нервной ткани, спинной мозг обычно не изменен и расположен правильно.
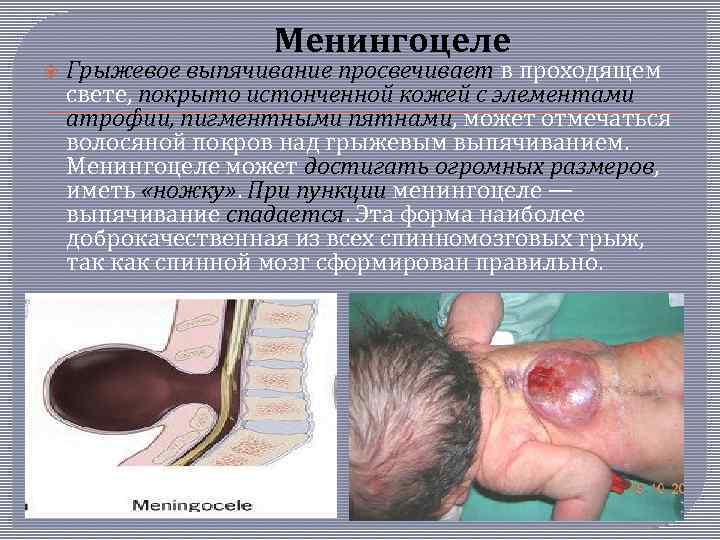
Менингоцеле Грыжевое выпячивание просвечивает в проходящем свете, покрыто истонченной кожей с элементами атрофии, пигментными пятнами, может отмечаться волосяной покров над грыжевым выпячиванием. Менингоцеле может достигать огромных размеров, иметь «ножку» . При пункции менингоцеле — выпячивание спадается. Эта форма наиболее доброкачественная из всех спинномозговых грыж, так как спинной мозг сформирован правильно.
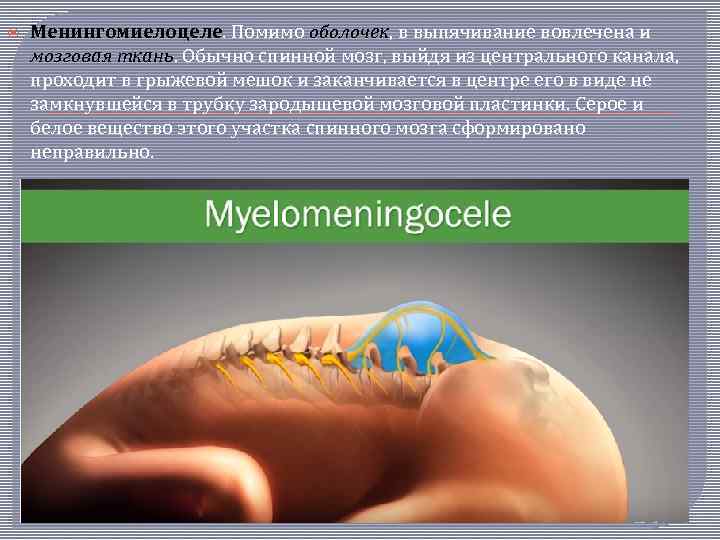
Менингомиелоцеле. Помимо оболочек, в выпячивание вовлечена и мозговая ткань. Обычно спинной мозг, выйдя из центрального канала, проходит в грыжевой мешок и заканчивается в центре его в виде не замкнувшейся в трубку зародышевой мозговой пластинки. Серое и белое вещество этого участка спинного мозга сформировано неправильно.
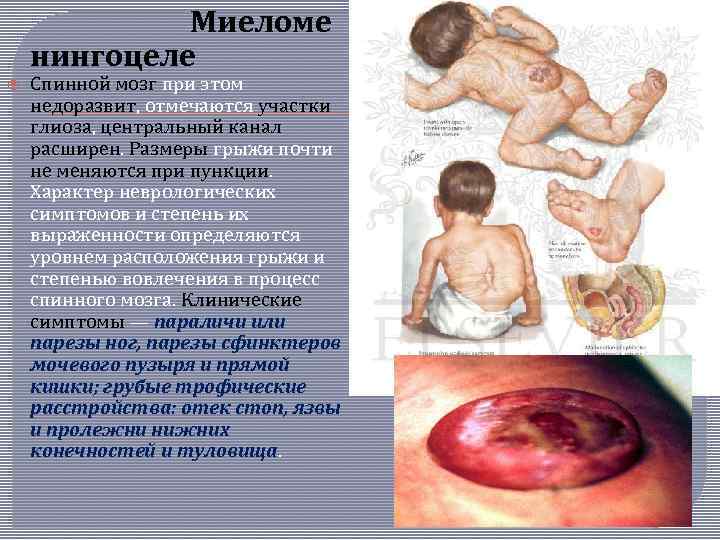
Миеломе нингоцеле Спинной мозг при этом недоразвит, отмечаются участки глиоза, центральный канал расширен. Размеры грыжи почти не меняются при пункции. Характер неврологических симптомов и степень их выраженности определяются уровнем расположения грыжи и степенью вовлечения в процесс спинного мозга. Клинические симптомы — параличи или парезы ног, парезы сфинктеров мочевого пузыря и прямой кишки; грубые трофические расстройства: отек стоп, язвы и пролежни нижних конечностей и туловища.
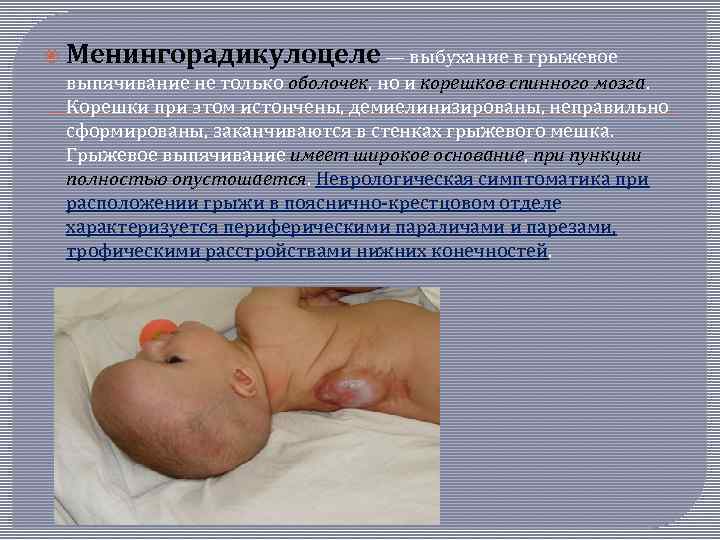
Менингорадикулоцеле — выбухание в грыжевое выпячивание не только оболочек, но и корешков спинного мозга. Корешки при этом истончены, демиелинизированы, неправильно сформированы, заканчиваются в стенках грыжевого мешка. Грыжевое выпячивание имеет широкое основание, при пункции полностью опустошается. Неврологическая симптоматика при расположении грыжи в пояснично крестцовом отделе характеризуется периферическими параличами и парезами, трофическими расстройствами нижних конечностей.

Рахишизис. При этой патологии происходит полное расщепление мягких тканей, позвоночника, оболочек и спинного мозга. Спинной мозг, не сомкнувшийся в трубку, лежит в расщепленном центральном канале в виде бархатистой массы красного цвета; состоит из расширенных сосудов и элементов мозговой ткани. Задний рахишизис нередко сочетается с передним (когда расщеплены не только дужки, но и тела позвонков). Наиболее часто рахишизис встречается в поясничной области. Дети с этой формой порока развития нежизнеспособны.
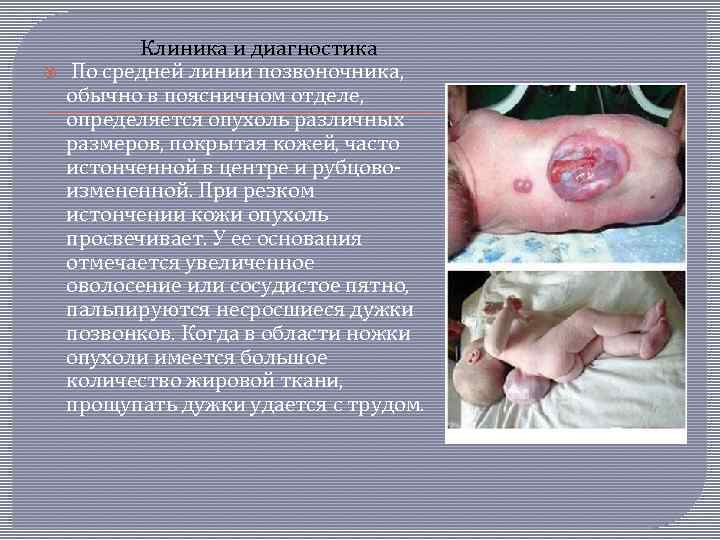
Клиника и диагностика По средней линии позвоночника, обычно в поясничном отделе, определяется опухоль различных размеров, покрытая кожей, часто истонченной в центре и рубцово измененной. При резком истончении кожи опухоль просвечивает. У ее основания отмечается увеличенное оволосение или сосудистое пятно, пальпируются несросшиеся дужки позвонков. Когда в области ножки опухоли имеется большое количество жировой ткани, прощупать дужки удается с трудом.
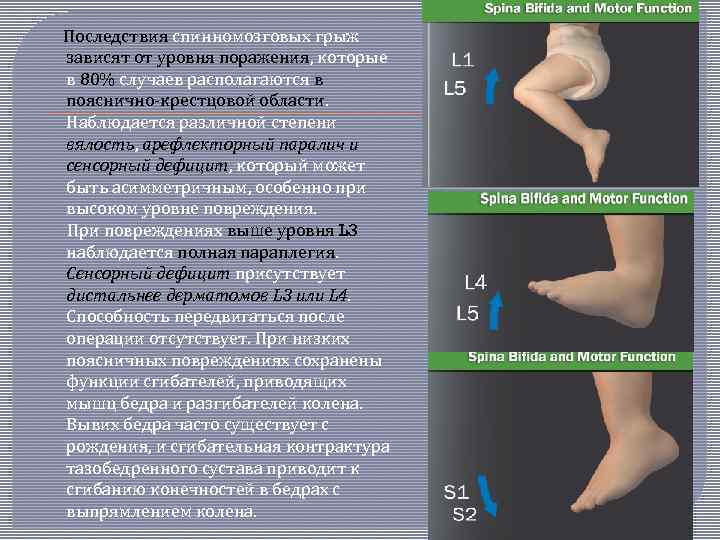
Последствия спинномозговых грыж зависят от уровня поражения, которые в 80% случаев располагаются в пояснично крестцовой области. Наблюдается различной степени вялость, арефлекторный паралич и сенсорный дефицит, который может быть асимметричным, особенно при высоком уровне повреждения. При повреждениях выше уровня L 3 наблюдается полная параплегия. Сенсорный дефицит присутствует дистальнее дерматомов L 3 или L 4. Способность передвигаться после операции отсутствует. При низких поясничных повреждениях сохранены функции сгибателей, приводящих мышц бедра и разгибателей колена. Вывих бедра часто существует с рождения, и сгибательная контрактура тазобедренного сустава приводит к сгибанию конечностей в бедрах с выпрямлением колена.

При повреждении верхних крестцовых корешков передвижение возможно при минимальной помощи или самостоятельно. Степень поражения стоп различна, но в большинстве случаев присутствует определенная деформация. Дисфункция сфинктера. При поражении ниже уровня S 3 мочевой пузырь и анальный сфинктер парализованы с утратой чувствительности в прямой кишке и нижних отделах мочевыводящих путей. У трети пациентов появляется подтекание. Чувствительность мочевого пузыря непостоянна. Это приводит к высокому уровню внутрипузырного давления с образованием трабекул и в конечном счете к расширению верхних отделов мочевыводящих путей. Бактериурия наблюдается у 50% двухлетних детей; инфекция мочевыводящих путей приводит к хроническому пиелонефриту, что является самой частой причиной смертности и заболеваемости таких пациентов. Гидроцефалия является основным осложнением.
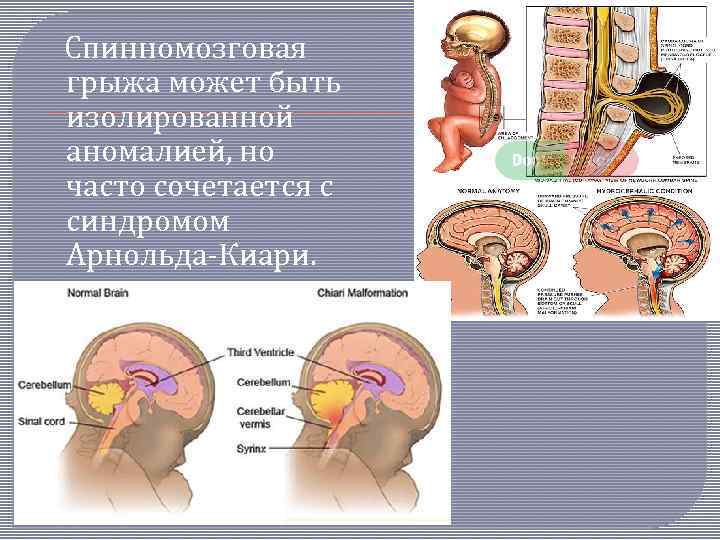
Спинномозговая грыжа может быть изолированной аномалией, но часто сочетается с синдромом Арнольда Киари.


Все варианты спинномозговой грыжи могут сочетаться с пороками развития головного или спинного мозга на другом уровне, поэтому у данной категории больных следует выполнять рентгенографию всего позвоночника. Наряду с этим рекомендуются ультразвуковое сканирование и компьютерная томография, которые позволяют определить диастематомиелию (нарушение формирования позвоночного канала с образованием костных перегородок и расщеплением спинного мозга), туморозные образования типа липом, фибром, тератом, что вносит изменения в тактику лечения.

Пороки развития позвоночника и спинного мозга поддаются пренатальной диагностике. Анализ крови на зародышевый белок (альфа фетопротеин). Высокая концентрация альфа фетопротеина в крови матери может свидетельствовать об открытом дефекте нервной трубки у плода. Анализ выполняют на 15 20 неделе беременности. Его результаты не являются однозначным подтверждением диагноза, но свидетельствуют о повышенном риске. УЗИ. Пренатальное УЗИ плода помогает выявить аномалии развития центральной нервной системы и позвоночника. Амниоцентез. При подозрении на спинномозговую грыжу производят амниоцентез — пункцию плодного пузыря. Полученный образец околоплодных вод исследуют на наличие признаков открытого дефекта нервной трубки.
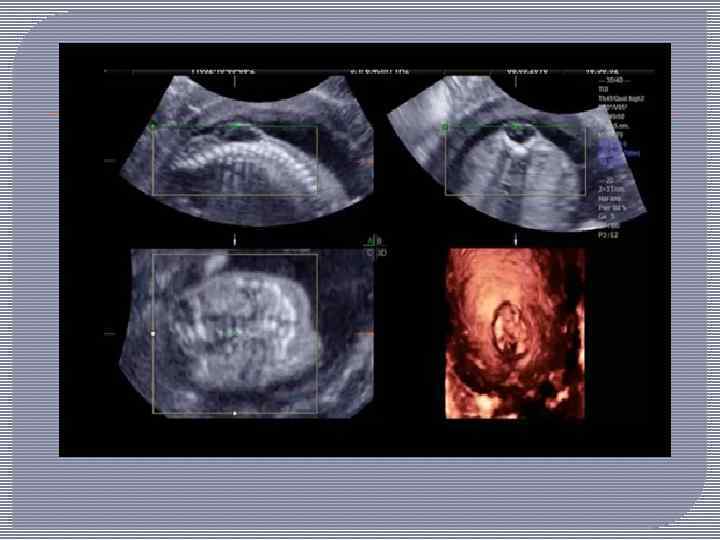
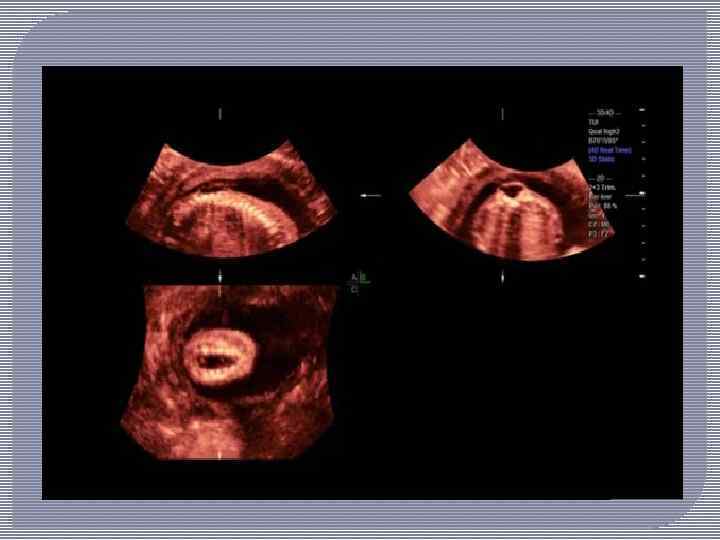
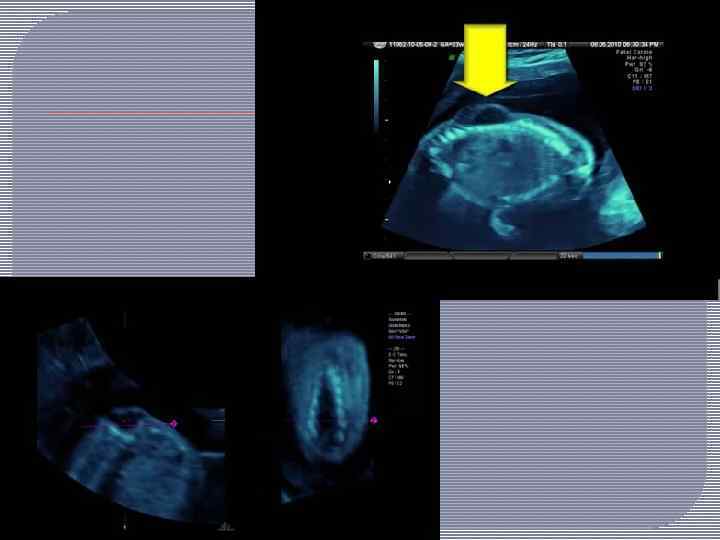
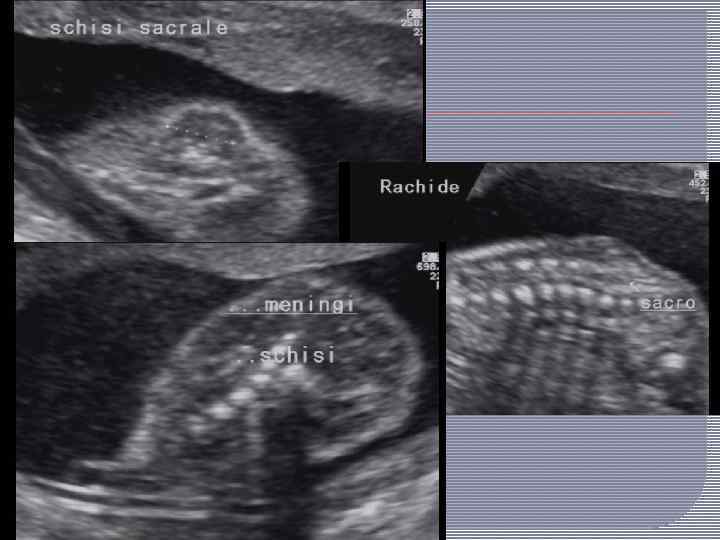

Дифференциальную диагностику проводят главным образом с тератомами крестцово копчиковой области, для которых характерны дольчатость строения, наличие плотных включений и асимметричное расположение опухоли. часто прорастает в таз и прощупывается при исследовании через прямую кишку. При пальпации опухоли выявляется ее неоднородность. Рентгенологическое исследование помогает диагностике. В отдельных случаях клинически невозможно разграничить эти пороки развития, и диагноз устанавливают окончательно только при гистологическом исследовании удаленной опухоли.
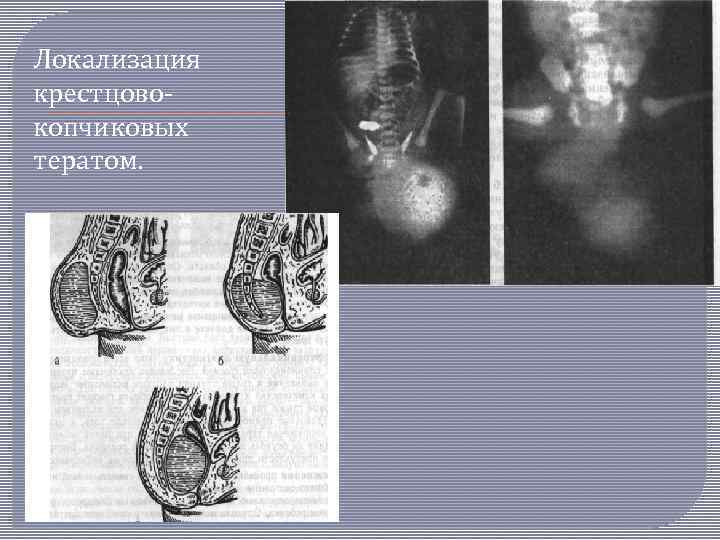
Локализация крестцово копчиковых тератом.

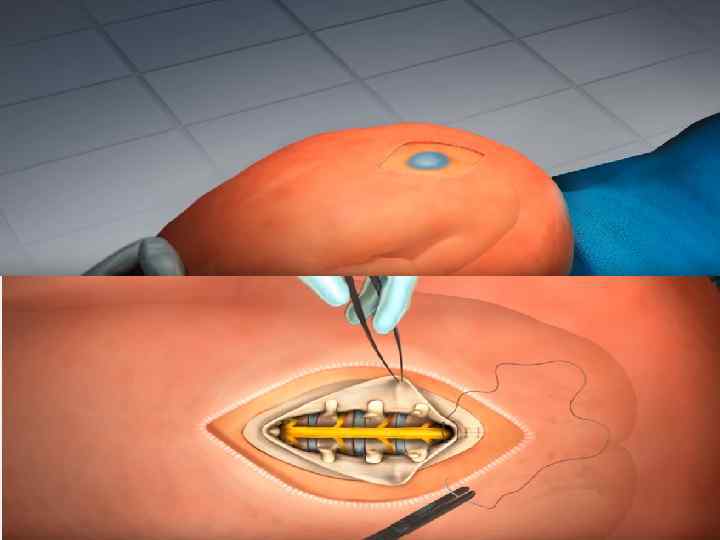
Лечение Единственно правильным и радикальным является хирургическое лечение. Оно показано сразу по установлении диагноза. При небольших грыжах с хорошим кожным покровом, если отсутствуют нарушения функции тазовых органов и нижних конечностей, к решению вопроса об операции нужно подходить очень осторожно, так как в результате травматизации интимно припаянных к грыжевому мешку элементов спинного мозга после операции могут наблюдаться неврологические нарушения

Сущность операции состоит в удалении грыжевого мешка и пластике дефекта в дужках позвонков. Сложность хирургической тактики заключается в том, что устранением спинномозговой грыжи оперативное лечение у большинства детей не заканчивается Необходимый эффект дает только комплексное, многоэтапное лечение с привлечением специалистов разного профиля : уролога , нейрохирурга , ортопеда. Ряд детей нуждаются в лечении у психоневролога. Прогноз во многом зависит от формы спинномозговой грыжи.
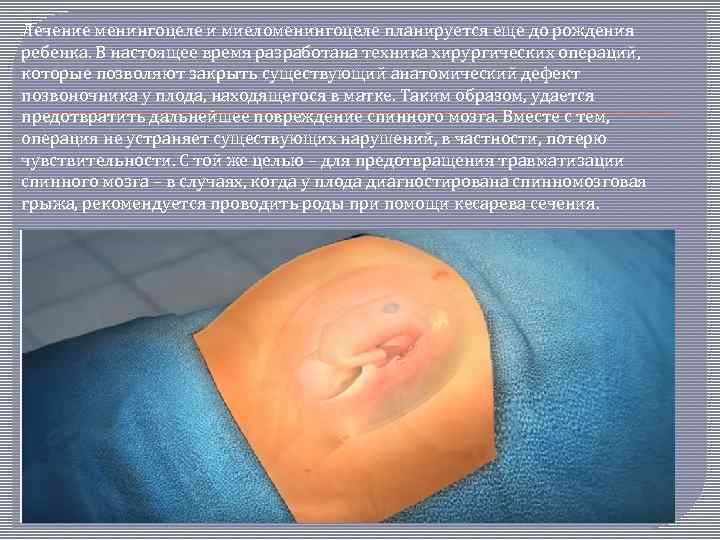
Лечение менингоцеле и миеломенингоцеле планируется еще до рождения ребенка. В настоящее время разработана техника хирургических операций, которые позволяют закрыть существующий анатомический дефект позвоночника у плода, находящегося в матке. Таким образом, удается предотвратить дальнейшее повреждение спинного мозга. Вместе с тем, операция не устраняет существующих нарушений, в частности, потерю чувствительности. С той же целью – для предотвращения травматизации спинного мозга – в случаях, когда у плода диагностирована спинномозговая грыжа, рекомендуется проводить роды при помощи кесарева сечения.
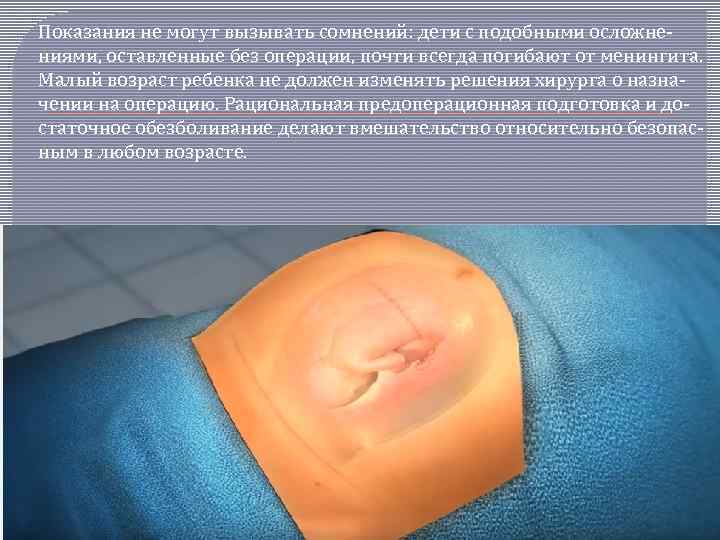
Показания не могут вызывать сомнений: дети с подобными осложне ниями, оставленные без операции, почти всегда погибают от менингита. Малый возраст ребенка не должен изменять решения хирурга о назна чении на операцию. Рациональная предоперационная подготовка и до статочное обезболивание делают вмешательство относительно безопас ным в любом возрасте.

Послеоперационные осложнения: Сдавление реконструированного арахноидального пространства Ограничение спинного мозга рубцами Гидросирингомиелия Сегментарные инфаркты мозга Сдавление мозга кистами или липомами.
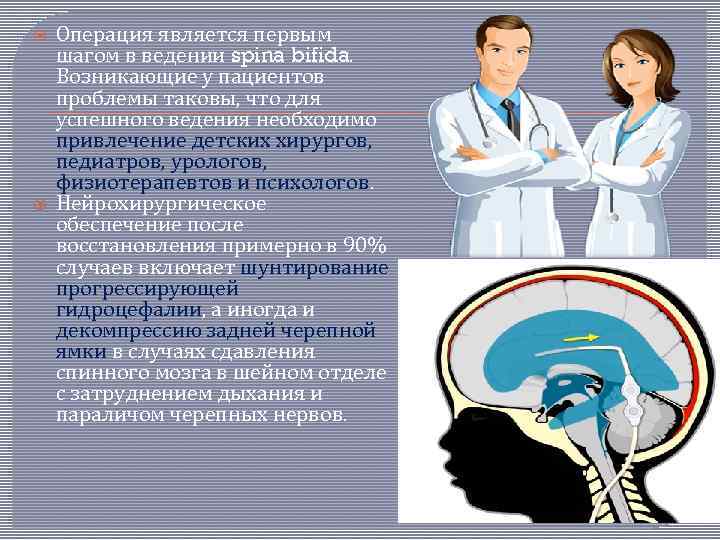
Операция является первым шагом в ведении spina bifida. Возникающие у пациентов проблемы таковы, что для успешного ведения необходимо привлечение детских хирургов, педиатров, урологов, физиотерапевтов и психологов. Нейрохирургическое обеспечение после восстановления примерно в 90% случаев включает шунтирование прогрессирующей гидроцефалии, а иногда и декомпрессию задней черепной ямки в случаях сдавления спинного мозга в шейном отделе с затруднением дыхания и параличом черепных нервов.
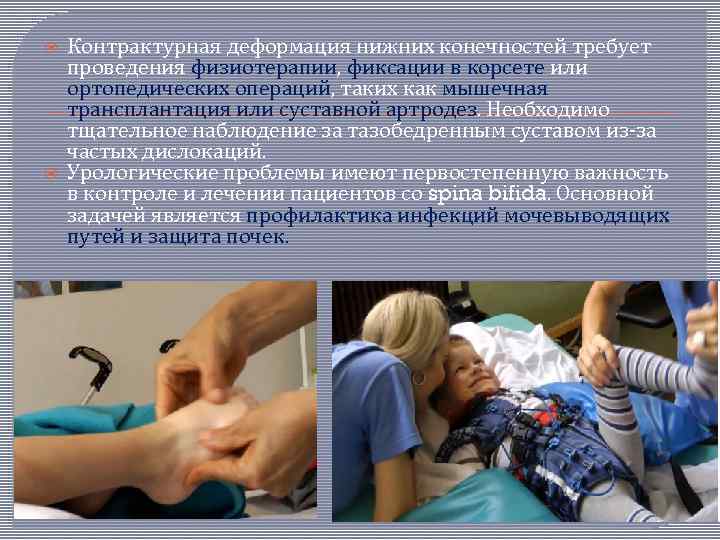
Контрактурная деформация нижних конечностей требует проведения физиотерапии, фиксации в корсете или ортопедических операций, таких как мышечная трансплантация или суставной артродез. Необходимо тщательное наблюдение за тазобедренным суставом из за частых дислокаций. Урологические проблемы имеют первостепенную важность в контроле и лечении пациентов со spina bifida. Основной задачей является профилактика инфекций мочевыводящих путей и защита почек.


СПАСИБО ЗА ВНИМАНИЕ!
Источник
1. Опыт нашего центра в оперативном лечении спинномозговых грыж.
Ветеринарный врач клиники «БАРК»:
Чечулин Александр Владимирович
2. Добрый день УВАЖАЕМЫЕ коллеги!!!
Рад Вас приветствовать на
Первой Поморской
ветеринарной конференции!!!
Qui bene diagnoscit – bene curat.
3. Анатомия:
Отделы:
1. Шейный (7 позвонков).
2. Грудной (13 – позвонков).
3. Поясничный ( 7 позвонков).
4. Крестцовый ( 3 позвонка).
5. Хвостовой (23 позвонка).
4. Анатомия:
5. Анатомия:
6. Анатомия:
7. Анатомия:
8. Анатомия:
9. Анатомия:
10. Анатомия:
11. Анатомия:
12. Анатомия:
13. Анатомия:
14. Анатомия:
15. Анатомия:
16. Классификация грыж МПД
По характеру дегенеративного процесса, и как следствие, по
патогенезу грыжеобразования и проявлению клинических
признаков, выделено 3 типа грыж (Hansen, 1952.):
• Тип 1: характеризуется разрывом
фиброзного кольца и выпадением
(пролапсом) детрита в спинномозговой
канал. Этот тип грыж МПД встречается у
хондродистрофических пород и
проявляется остро (1-5 дней), животные с
данным типом грыж зачастую нуждаются в
хирургическом лечении;
17.
18.
• Тип 2: связан с возрастной дегенерацией
элементов диска. Данный тип грыж МПД
патогенетически характеризуется в
большинстве случаев постепенным
выпячиванием в спинномозговой канал
дегенерированного фиброзного кольца,
иногда с экструдированными
(выдавленными) элементами пульпозного
ядра через трещины фиброзного кольца.
Этот тип грыж МПД встречается (в
большинстве случаев) у
нехондродистрофических пород и
проявляется хронически с постепенным
нарастанием неврологического дефицита
(атаксии конечностей).
19.
20.
• Тип 3: встречается довольно редко, в
большинстве случаев: борзых,
ротвейлеров, доберманов и др. Как
правило, во время нагрузки (бег,
прыжки) происходит разрыв
фиброзного кольца и пульпозное ядро
или его элементы выстреливаются в
спинномозговой канал с огромной
скоростью, вызывая сильную
контузию, либо аксональный разрыв
спинного мозга. Прогноз при этом
типе грыж часто неблагоприятный.
21. Анатомо-морфологическое строение грыж МПД (Э.В. Ульрих, А.Ю. Мушкин, 2006.)
Анатомо-морфологическое
строение грыж МПД (Э.В. Ульрих, А.Ю. Мушкин, 2006.)
• экструзия — выбухание в позвоночный канал
элементов фиброзного кольца и
дегенерированного пульпозного ядра;
• протрузия диска — смещение в сторону
позвоночного канала пульпозного ядра и
выбухание в позвоночный канал элементов
фиброзного кольца межпозвонкового диска
без нарушения целостности последнего;
• пролапс — выпадение в позвоночный канал
через дефекты фиброзного кольца фрагментов
дегенерированного пульпозного ядра,
сохраняющих связь с диском;
• секвестрация — смещение по позвоночному
каналу выпавших фрагментов
дегенерированного пульпозного ядра.
22.
23. Клиническая картина.
Болевой синдром: животное не может запрыгнуть на
возвышающиеся предметы, малоподвижно, вялое,
скованное. Одним из главных признаков наличия
грыжи в грудопоясничном отделе является
гиперестезия, гипертонус мышц спины и брюшной
стенки, сгорбленная спина (вынужденный кифоз). А
в шейном отделе -непривычное вынужденное
положение шеи (голова в полуопущенном
положении) и резкие боли с взвизгиванием;
Снижение проприоцептивной чувствительности,
атаксия, дисметрия, парезы, однако животное
может самостоятельно вставать и передвигаться.
Может проявляться с болезненностью или без
нее;
24.
Парез выраженный, животное
самостоятельно не может встать и
передвигаться, однако
чувствительность полностью
сохранена;
Паралич — произвольные движения
отсутствуют, поверхностные
болевые реакции снижены или
отсутствуют, сознательная реакция
на глубокую боль сохранена.
Возможна «тюленья» постановка
конечностей;
25.
Паралич выраженный (плегия) поверхностная и глубокая болевые
реакции отсутствуют. «Тюленья»
постановка конечностей;
26.
27.
28. Диагностика. Алгоритм действий при возникновении неврологического синдрома, вызванного грыжей МПД.
Магнитно-резонансная
томография (МРТ).
Компьютерная
рентгеновская
томография (КТ).
29. Миелография.
30.
31. Лечение.
1-2 степень неврологического дефицита (животное
может самостоятельно передвигаться):
в случае нарастания неврологического дефицита до 3-4-5
степени в течение 12-24 часов на фоне терапии
рекомендуется обследование (КТ, МРТ) с последующим
оперативным вмешательством;
в случае улучшения неврологического состояния в
течение 12-24 часов на фоне противовоспалительной
терапии мы продолжаем наблюдать за животным в
течение 5-7 суток. Затем отменяем
противовоспалительную терапию и проводим
неврологический осмотр через 24-48 часов. Если вновь
возникает болевой синдром и неврологический дефицит
— проводим КТ или МРТ обследование. Далее,
основываясь на классификации грыж, можно сделать
вывод о необходимости медикаментозного или
хирургического лечения.
32. Лечение.
3 степень неврологического дефицита (животное не может
самостоятельно передвигаться, однако сохранены
поверхностная и глубокая болевые чувствительности):
в случае нарастания неврологического дефицита до 4-5
степени в течение 12-24 часов на фоне терапии или
сохранения данной степени в течение 24-48 часов
рекомендуется обследование (КТ, МРТ) с последующим
оперативным вмешательством;
в случае улучшения неврологического состояния в течение
12-24 часов на фоне противовоспалительной терапии мы
продолжаем наблюдать за животным в течение 3-5-7 суток
(зависит от динамики восстановления). Затем отменяем
противовоспалительную терапию и проводим
неврологический осмотр через 24-48 часов. Если вновь
возникает болевой синдром и неврологический дефицит проводим КТ или МРТ обследование с последующим
оперативным вмешательством;
33. Лечение.
4-5 степень неврологического дефицита (потеря
поверхностной и, или глубокой чувствительности):
в течение 12-24 часов или немедленное (5 степень) КТ,
МРТ обследование животного с последующим
оперативным вмешательством.
34. Ламинэктомия.
Оперативное лечение.
Гемиламинэктомия
Ламинэктомия.
35.
36.
37. Консервативное лечение.
• ГКС (дексаметазон, гидрокортизон, метипред и
др.), или НПВП.
• Витамины группы В (мильгамма, комплигам,
нейромультивит и др.).
• Н2-блокаторы или ингибиторы помпы.
• Слабительные.
• Иногда оправданы а/б и мочегонные.
• Контроль мочеиспускания!!!
38. Вопросы!?
39.
Всем большое
спасибо за
внимание!!!
Источник


