Способ кукуджанова при паховых грыжах схема
Последовательность операции по поводу паховой грыжи однотипна при различных методах и состоит из следующих этапов:
Первый этап формирование доступа к паховому каналу. Обнажение пахового канала достигается разрезом кожи, производимой параллельно паховой связке и выше ее на 2 см длиной около 1012 см. Соответственно ране рассекается апоневроз наружной косой мышцы живота и обнажается пупартова связка.
Второй этап выделение из окружающих тканей и удаление грыжевого мешка. Прошивание шейки мешка перед его отсечением производят или снаружи, или изнутри кисетным швом, но обязательно под контролем глаза.
Третий этап ушивание глубокого пахового отверстия до нор мальных размеров (0,60,8 см) при его расширении или разрушении.
Четвертый этап операции пластика пахового канала.
Способ Кукуджанова . При этом способе операции укрепление задней стенки пахового канала производится: а) в медиальном отделе пахового промежутка путем подшивания наружного края влагалища прямой мышцы живота к верхней лобковой (Куперовой) связке 34 швами; б) в латеральном отделе к паховой связке подшивают соединенное сухожилие внутренней косой и поперечной мышц живота вместе с краями рассеченной поперечной фасции. Апоневроз наружной косой мышцы живота сшивают дупликатурой над семенным канатиком. Достоинством этой операции является не только механическое укрепление задней стенки пахового канала, но и уменьшение пахового промежутка с восстановлением клапанной функции пахового канала.
Способ Мартынова. Этапы операции такие же, как при способе Жирара. Пластику производят путем подшивания внутреннего листка апоневроза косой мышцы живота к пупартовой связке с последующим формированием дупликатуры из апоневроза.
Бедренными называют грыжи, которые выходят через бедренный канал. По частоте образования они составля ют 58% от всех грыж живота. Бедренные грыжи чаще наблюдаются у женщин (5:1), что обусловлено анатомическими особенностями строения таза у них. Врожденных бедренных грыж не бывает, так как бедренного канала как анатомического образования, в отличие от пахового канала, не существует.
По расположению бедренной грыжи различают следующие ее разновидности: мышечнолакунарную, предсосудистую, сосудисто лакунарную, гребешковую. Наиболее частой, типичной, является сосудистолакунарная ее разновидность, при которой грыжа выходит из брюшной полости между жимбернатовой связкой и бедренными сосудами. Грыжевой мешок, выйдя изпод пупартовой связки, располагается в овальной ямке кнутри от бедренной вены и кпереди от горизонтальной ветви лобковой кости.
Клиника и диагностика. Бедренные грыжи чаще, чем паховые, представляют трудности для диагностики, чаще ущемляются и имеют более коварное течение.
Грыжи этой локализации характеризуются небольшой (размерами с орех) припухлостью, расположенной ниже пупартовой связки в зоне овальной ямки бедра. Больные обычно жалуются на боли в паху с иррадиацией в ногу, диспептические расстройства. При скользящих грыжах мочевого пузыря могут отмечаться дизурические расстройства. Нередко первым клиническим проявлением бедренной грыжи является ее ущемление.
Дифференциальная диагностика. Бедренную грыжу дифференцируют с паховой грыжей, липомой, располагающейся под пупартовой связкой, лимфаденитом, метастазами опухоли в лимфатические узлы, натечным абсцессом при туберкулезе позвоночника, варикозным узлом большой подкожной вены в овальной ямке, аневризмой бедренных сосудов.
Лечение. Склонность бедренной грыжи к ущемлению диктует необходимость ее оперативного лечения возможно раньше. Предложено более 100 способов операций для устранения бедренных грыж, которые в зависимости от доступа к грыжевым воротам делят на две группы: бедренные и паховые.
Бедренные способы. Эти способы характеризуются подходом к бедренному каналу со стороны его наружного отверстия. Преимуществом этого доступа является наименьшая травматичность и быстрота выполнения операции, недостатком наибольшее число рецидивов.
Способ Локвуда. Разрез делают над грыжевым выпя чиванием параллельно и ниже паховой связки. После удаления грыжевого мешка грыжевые ворота закрывают путем подшивания 34 швами пупартовой связки в области внутреннего бедренного кольца к надкостнице лонной кости.
Способ Бассини. Пластику осуществляют, как и при предыдущем способе, сшивая пупартову связку с надкостницей лонной кости. Первый шов накладывают рядом с лонным бугорком, последний на 1 см кнутри от бедренной вены. Затем накладывают дополнительный ряд швов между серповидным краем широкой фасции бедра и гребешковой фасцией, с тем чтобы укрепить наружное отверстие бедренного канала.
Паховые способы. Преимуществами паховых способов являются возможность максимально высокой перевязки и отсечения грыжевого мешка, а также удобное и надежное ушивание внутреннего отверстия бедренного канала. Операции паховым доступом дают меньше рецидивов. К недостаткам их можно отнести большую длительность и техническую сложность выполнения.
Способ Руджи. Разрез делают, как при паховой грыже. Вскрывают паховый канал, поперечную фасцию и в забрюшинной клетчатке, у внутреннего отверстия бедренного канала, тупо выделяют шейку грыжевого мешка. Последний выводят из бедренного канала в рану, вскрывают, прошивают у шейки и удаляют. Грыжевые ворота закрывают путем подшивания паховой связки к куперовской связке. Операция заканчивается восстановлением пахового канала.
Способ Парлавеччио. Этапы операции, как и при способе Руджи. Пластика грыжевых ворот производится путем наложения швов между лонной и паховой связками. Вторым рядом швов подшивают внутреннюю косую и поперечную мышцы к паховой связке.
Источник
Оглавление темы «Топография ободочной кишки. Операция при грыже живота.»:
1. Правый изгиб ободочной кишки. Топография правого изгиба ободочной кишки. Синтопия правого изгиба ободочной кишки. Кровоснабжение правого изгиба ободочной кишки.
2. Поперечная ободочная кишка. Топография поперечной ободочной кишки. Кровоснабжение поперечной ободочной кишки.
3. Левый изгиб ободочной кишки. Топография левого изгиба ободочной кишки. Кровоснабжение левого изгиба ободочной кишки.
4. Нисходящая ободочная кишка. Топография нисходящей ободочной кишки. Кровоснабжение нисходящей ободочной кишки.
5. Сигмовидная ободочная кишка. Топография сигмовидной ободочной кишки. Кровоснабжение сигмовидной ободочной кишки.
6. Венозный отток от толстой кишки. Лимфоотток от толстой кишки. Иннервация толстой кишки.
7. Операция при грыже живота. Принципы операций при грыжах. Этапы операции при грыже.
8. Техника операций при косых паховых грыжах. Принципы операций при косых паховых грыжах. Этапы операции при косых паховых грыжах.
9. Пластика пахового канала при косых паховых грыжах. Принципы операций пластики пахового канала при косых паховых грыжах.
10. Пластика пахового канала при прямых паховых грыжах. Принципы операций пластики пахового канала при прямых паховых грыжах.
Пластика пахового канала при прямых паховых грыжах. Принципы операций пластики пахового канала при прямых паховых грыжах.
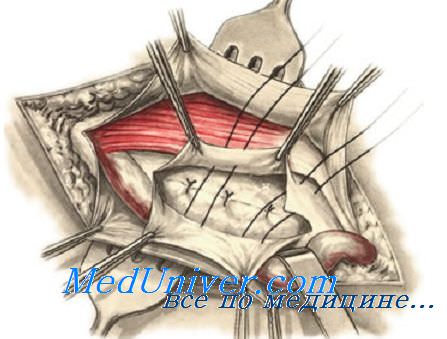
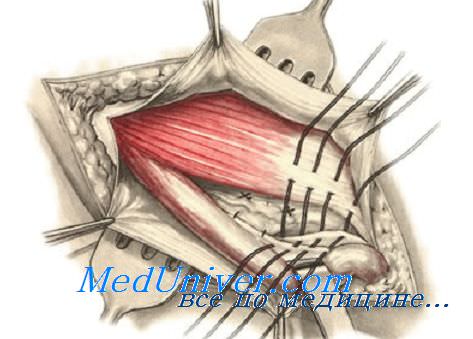
При прямых паховых грыжах наиболее слабым местом является медиальный отдел задней стенки пахового канала. В связи с этим для его пластики используют все перечисленные способы укрепления задней стенки (способы Бассини, Постемпского и др.). Однако наибольшее укрепление медиального отдела задней стенки достигается способом Кукуджанова: 3—4 швами сшивают заднюю стенку влагалища прямой мышцы живота с гребенчатой связкой на протяжении 3 см от лобкового бугорка. Латеральнее наложенных швов, приподняв крючком внутреннюю косую мышцу живота, сшивают поперечную мышцу живота вместе с рассеченной поперечной фасцией с латеральной частью паховой связки и нижним лоскутом поперечной фасции. Накладывают 3—5 таких швов.

Семенной канатик укладывают на вновь сформированную заднюю стенку пахового канала, поверх которого сшивают дупликатурой апоневроз наружной косой мышцы живота.
Долго предпринимали попытки использовать для пластики пахового канала сетки из искусственных материалов. Часто это заканчивалось неудачей из-за осложнений, связанных с высокой реактогенностью примененных материалов. Лишь недавно, когда были созданы сетки из полипропилена, результаты такой пластики стали несравненно лучше. Сейчас такие операции под названием способ Лихтенштейна (I.L. Lichtenstein) выполняются все чаще и с большим успехом.
Заслуживают внимания и быстро развивающиеся способы лапароскопической герниопластики. Чаще всего ослабленные паховые промежутки укрепляют полипропиленовой сеткой из внутрибрюшинного или предбрюшинного доступа. Подкупают малая травматичность операции и очень короткий послеоперационный период (2—3 дня). Уже через неделю пациент может вернуться к работе. Однако высокая стоимость операций и пока еще большое количество противопоказаний вызывают определенную сдержанность хирургов в оценке этих способов.
— Вернуться в оглавление раздела «Топографическая анатомия и оперативная хирургия.»
Источник
Способ Бассини. Перемещают семенной канатик книзу и кнаружи. К паховой связке подшивают нижние свободные края внутренней косой и поперечной мышц живота вместе с подлежащей рассеченной поперечной фасцией. Последним швом в медиальном углу раны подшивают край апоневроза прямой мышцы живота к лонному бугорку и паховой связке, благодаря чему края широких мышц низводятся к паховой связке без лишнего натяжения. Семенной канатик укладывается на вновь созданную заднюю стенку и поверх его сшивают края апоневроза наружной косой мышцы живота.
Пластика по Кукуджанову предложена для сложных форм паховых грыж. После вскрытия пахового канала и выделения задней стенки продольно рассекают поперечную фасцию. Поперечную фасцию отделяют от предбрюшинной клетчатки. Выделяют связку Купера (плотная фиброзная структура, покрывающая сверху и сзади верхнюю ветвь лобковой кости). После рассечения грыжевого мешка его высоко перевязывают и отсекают. Иссекают ослабленную, разволокнённую часть поперечной фасции, после чего её ушивают. В медиальном отделе пахового промежутка подшивают край глубокого листка влагалища прямой мышцы живота и соединённое сухожилие мышц к куперовой связке от лонного бугорка до фасциального футляра, содержащего подвздошные сосуды. В латеральном отделе пахового промежутка подшивают апоневроз поперечной мышцы вместе с краем поперечной фасции к подвздошно-лобковому тяжу.
Последний шов накладывают у медиального края глубокого отверстия пахового канала в виде кисета, захватывая сверху и снизу укреплённые отделы поперечной фасции, снаружи — оболочки семенного канатика. Этим швом формируют внутреннее отверстие пахового канала. Для снятия натяжения проводят послабляющий разрез влагалища прямой мышцы живота. Поверх семенного канатика сшивают дупликатурой апоневроз наружной косой мышцы живота.
Топография клетчаточных пространств шеи. Техника вскрытия флегмон шеи. Возможные ошибки и осложнения.
Проникающие и непроникающие раны грудной клетки. Первичная хирургическая обработка ран грудной стенки. Инструментарий.
Различают проникающие и непроникающие ранения грудной клетки.
Непроникающие ранения груди – это ранения, при которых не нарушается целостность пристеночной плевры. Если нет обширных разрушений кожи, мышц, костей, то такие ранения обычно лёгкие. При непроникающих ранениях возможны повреждения межреберных мышц.
Клиническая картина. Боль в области раны, кровотечение из неё. Отсутствие симптома присасывания воздуха в ране при глубоком вдохе, выдохе, кашле. Общее состояние больного удовлетворительное, поведение активное.
Первая медицинская помощь:
Ø Наложение асептической давящей повязки.
Ø Введение болеутоляющих, сердечно-сосудистых средств.
Ø Введение противостолбнячной сыворотки, столбнячного анатоксина, антибиотиков.
Проникающие ранения груди сопровождаются повреждением пристеночной плевры, что создает сообщение между плевральной полостью и внешней средой. Чаще эти ранения сопровождаются повреждением, легкого, реже сердца и пищевода. Проникающие ранения груди относятся к тяжелым повреждениям и обычно приводят к плевропульмональному шоку и острой дыхательной недостаточности.
Клиническая картина и течение проникающих ранений лёгкого зависят от характера пневмоторакса и величины гемоторакса.
Клиническая картина ранения сердца. Они могут быть закрытые (непроникающие в полость сердца) и открытые (проникающие в полость сердца).
Непроникающие ранения. Если повреждения незначительны, то чаще всего определённо не проявляются. Когда повреждения тяжёлые, то отмечается тахикардия со значительной артериальной гипотензией, которая не коррегируется медикаментами. Тоны сердца глухие, границы расширены.
Симптоматика проникающих ранений сердца зависит от ширины раневого канала.
• При широком раневом канале в грудной стенке наблюдается обильное кровотечение из сердца наружу.
• При узком раневом канале грудной стенки возможно сильное внутреннее кровотечение в полость плевры или перикарда. В этом случае кровь скапливается в околосердечной сумке и сдавливает сердце, что быстро приводит к гибели больного от остановки сердца (наступает так называемая тампонада сердца). Признаки тампонады сердца: резкое увеличение границ сердца, резкая тупость, полное исчезновение тонов сердца, слабый и частый пульс, низкое артериальное давление. Раненые бледны, дыхание у них частое, поверхностное.
Раненные в сердце обычно в первое время после ранения находятся в тяжелом состоянии. У многих отмечается потеря сознания. Исход зависит от своевременности доставки в больницу и скорости выполнения операции.
Первая медицинская помощь:
Ø Наложение асептической давящей повязки.
Ø Введение болеутоляющих средств.
Ø Срочная эвакуация в хирургическое отделение больницы.
Осложнения при повреждении грудной клетки:
• Плевропульмональный шок является разновидностью травматического шока. Развивается при переломах нескольких рёбер, когда образовавшиеся отломки свободно перемещаясь при дыхании, раздражают плевру и лёгкое.
• Пневмоторакс – скопление воздуха в плевральной полости. Воздух может проникать в плевральную полость как при закрытых повреждениях, когда разрывается легочная ткань, так и при открытых через рану грудной стенки. Вследствие проникновения воздуха в плевральную полость легкое спадается. Различают закрытый, открытый и клапанный пневмоторакс.
Понятие о трансплантации почки, пластических операциях на мочеточниках.
Пересадка почки является методом выбора для лечения больных с почечной недостаточностью, хотя гемодиализ и перитонеальный диализ служат адекватной заменой этой операции для большинства пациентов. Сахарный диабет сегодня относится к наиболее частой причине почечной недостаточности в США: примерно 30% всех пересадок почек производится по поводу почечной недостаточности, связанной с диабетической нефропатией.
Пересадка почек, при ее успешном осуществлении, сопровождается большим реабилитационным эффектом у больных с уремией, чем гемодиализ или перитонеальный диализ. Большинство пациентов, перенесших пересадку почек, даже если она оказалась и неудачной, предпочитают жизнь с пересаженными почками жизни на хроническом диализе.
Подготовка к пересадке. Должны быть обследованы мочевыводящие пути на предмет отсутствия препятствий для оттока мочи и отсутствия уретеровезикального рефлюкса. Обычно для этого бывает достаточно выполнить цистоуретерографию во время мочеиспускания.
Подбор донора. С точки зрения реципиента, в целом предпочтительнее, чтобы донором был кровный родственник. Даже без антигенного подбора почки от доноров, являющихся родными братьями, сестрами или родителями реципиента, выживают и функционируют после пересадки лучше и дольше, чем тщательно подобранные трупные почки.
Подбор трупных донорских почек.В настоящее время почки могут сохраняться путем гипотермической перфузии более 48 ч. Использование для этих целей специальных аппаратов увеличило доступность для пересадки трупных почек, поскольку при этом они могут транспортироваться на дальние расстояния.
Оперативная техника при пересадке почек стала стандартной. Возможна ортотопическая аллотрансплантация почки и гетеротопическая – в подвздошную ямку. Для подхода к подвздошным сосудам используется ретроперитонеальный доступ и создаются анастомозы между почечными и подвздошными сосудами, мочеточником и мочевым пузырем.
Моча обычно появляется после завершения наложения сосудистых анастомозов, что служит хорошим признаком отсутствия каких-либо серьезных технических недостатков.
Осложнения.Недостаточность функции почки лучше всего оценивается в связи со временем, прошедшим после ее пересадки. Почка может:
1. вообще не начать функционировать;
2. начать функционировать с запозданием;
3. перестать функционировать через некоторое время;
4. постепенно утрачивать свою функцию.
Рядом исследований показано, что вторая и третья пересадки почки оказываются менее успешными, чем первая. Особенно это справедливо, если трансплантат отторгся вскоре после пересадки. Первое отторжение трансплантата может сенсибилизировать пациента к ряду более слабых антигенов гистосовместимости, которые не были определены при антигенном подборе.
Операции мочеточника! При массивном кровотечении мочеточник часто перевязывают вместе с маточными артериями. Удалять лигатуру надо очень осто-рожно, чтобы избежать повторного кровотечения. Как правило, после кратковременного лигирования мочеточников тяжелых осложнений не наступает, хотя впоследствии могут развиться структуры. Во избежание таких осложнений в мочеточники вводят катетеры, которые оставляют в среднем на 4–5 сут. Если мочеточник был сдавлен мягким зажимом не более 10 мин, следует с помощью катетеризационного цистоскопа ввести в просвет его катетер и оставить на 4–5 сут. При более длительном сдавлении мочеточника травмированный участок подлежит резекции с после-дующим соединением разъединенных концов.
При острой травме мочеточников часто выполняют уретеро-уретероанастомоз. Предложены различные виды анастомоза конец-в-конец.
Операция показана при ранении мочеточника в верхнем тазовом отделе: у верхней части широкой связки матки, в месте пере-креста с подвздошными сосудами. Это не сложная операция и в большинстве случаев обеспечивает нормальную функцию мочеточ-ника.
При рассечении мочеточника почечный конец его можно найти с помощью внутривенного введения индигокармина. Обнаружить пузырный конец труднее. Иногда он просечивает через листок брюшины, но более надежный способ-это катетеризация его при помощи цистоскопа.
Уретероцистоанастомоз. Операцией выбора при травме интрамурального или юкставезикального отдела мочеточника является уретероцистоанастомоз. Впервые навел «мост» между поч-кой и мочевым пузырем Tauffier в 1877 г. Удаляя интралигаментарную кисту яичника, он случайно ранил мочеточник, который немедленно имплантировал в мочевой пузырь, но исход операции оказался неблагоприятным.
Уретероцистоанастомоз анатомически и физиологически вполне обоснован, так как эпителиальный покров мочеточника и мочевого пузыря сходен по строению. Выполняют эту операцию в основном трансабдоминальным, реже трансвагинальным доступом.
Трансабдоминальный доступ неизбежно приходится применять при случайных или вынужденных повреждениях ди-стального отдела мочеточника в ходе лапаротшши. Этот доступ облегчает идентификацию мочеточника и дозволяет при билатеральной травме одновременно выполнить операцию на обеих сторонах. Показания к применению трансвагинального доступа весьма ограничены: он используется главным образом при «свежих» повреждениях мочеточника во время влагалищной экс-тирпации матки.
Операция Боарине относится к разряду очень трудных оперативных пособий. Здесь уместно остановиться только на узловых моментах. Так же как и при прямом уретероцистоанастомозе, проксимальный конец травмированного мочеточника, как правило, отыскать нетрудно. Сначала мобилизуют мочевой пузырь и из его переднебоковой стенки выкраивают лоскут на ножке шириной 2- 2,5 см и длиной 10–12 см. Затем лоскут сшивают в трубку узло-выми кетгутовыми швами. После этого концы мочеточника и сформированной трубки соединяют конец-в-конец или путем инвагина-ции. Как правило, результаты этой операции вполне удовлетворительные.
Восстановить целость тазового отдела мочеточника можно с помощью других пластических операций — изолированным кишеч-ным сегментом или синтетическим протезом. Первая является довольно трудной и продолжительной по времени операцией, ее можно рекомендовать в плановой хирургии. О замене части моче-точника синтетическим протезом еще нет окончательного сужде-ния, так как клинический опыт в настоящее время недостаточен.
Если ранен верхнетазовый отдел мочеточника — уретеро-уретероанастомоз; если ранен интрамуральный или юкставезикальный отдел — уретероцистоанастомоз; если в патологический процесс вовлечен весь тазовый отдел — операция Боари. Более того, всегда, а особенно при острой травме следует выбирать наиболее простые в техническом отношении и в то же время наиболее надежные операции, способные обеспечить нормальный отток мочи и тем самым создать оптимальные условия для функции травмирован-ного мочеточника и почки.
В исключительно редких случаях при травме мочеточников производят энтеропластику мочеточника — операцию, требующую много времени и достаточного опыта. Безусловно, ее лучше выпол-нять в плановом порядке, а в создавшейся ситуации следует ограничиться имплантацией мочеточников в кожу.
Уретерокутанеостомия. Показания к ней возникают в случаях острой травмы мочеточника, когда состояние больной тяжелое или бригада хирургов не готова выполнить реконструк-тивную операцию. Эта операция технически очень проста и для ее выполнения не требуется много времени.
Почечный отрезок мочеточника вшивают в кожу подвздошно-паховой области, причем свободный его конец должен выстоять на 2–2,5 см над поверхностью кожи. Эта техническая деталь об-легчает уход за оперированными больными в дальнейшем. Если возникает необходимость быстро закончить операцию, тогда можно выполнить уретеростомию in situ.
К нефро- или пиелостомии в острых случаях прибегают очень редко, так как для этого требуется смена положения больной и новый операционный доступ. Эти способы деривации мочи пока-заны при тазовой дистонии почки.
Разумеется, показания к паллиативным операциям отведения мочи в настоящее время значительно сужены. И все-таки они имеют несомненное преимущество перед нефрэктомией, так как позволяют со временем выполнить пластические операции на мочеточнике и сохранить функционирующую почку.
Источник


