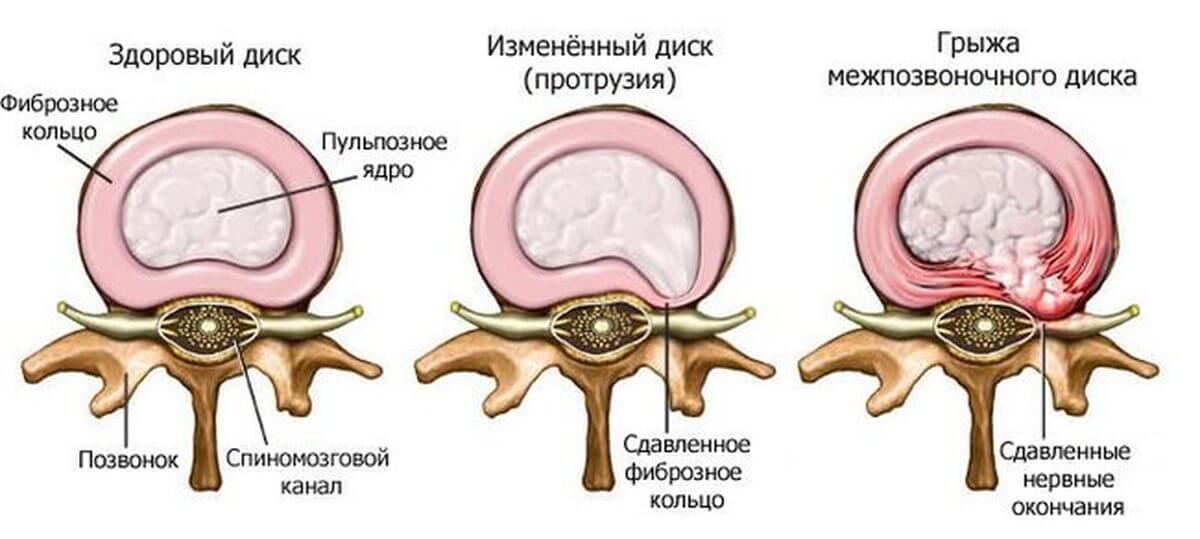
Транслигаментозное удаление грыжи что это

Библиографическое описание:
Жучков, Н. А. Взгляд на проблему оперативного лечения межпозвоночных грыж / Н. А. Жучков, В. А. Куташов. — Текст : непосредственный, электронный // Молодой ученый. — 2015. — № 20 (100). — С. 122-125. — URL: https://moluch.ru/archive/100/22279/ (дата обращения: 03.05.2020).
В последние десятилетия достигнут значительный прогресс в лечении дегенеративных заболеваний позвоночника, прежде всего, потому, что методы хирургического лечения постоянно совершенствуются, становясь все более высокотехнологичными и узкоспецифичными. Данная проблема не утрачивает своей актуальности, поскольку распространенность дегенеративных заболеваний позвоночника не предполагает тенденции к уменьшению.
Как известно, на остеохондроз позвоночника, поражающего людей наиболее активной социальной группы, приходится от 20 до 80 % случаев временной нетрудоспособности. Боль в спине является второй по частоте причиной обращения к врачу и третьей по частоте причиной госпитализации после респираторных заболеваний. В структуре заболеваемости взрослого населения нашей страны поясничный остеохондроз составляет 48–52 %, занимая первое место, в том числе и по числу дней нетрудоспособности. Временная утрата трудоспособности при 40 % неврологических заболеваний обусловлена люмбоишиалгическими синдромами. В общей структуре инвалидности от заболеваний костно-суставной системы дегенеративно-дистрофические заболевания позвоночника составляют 20,4 %. [2,3] Наиболее частой причиной компрессионного болевого синдрома является грыжа межпозвоночного диска, которая может сдавливать корешки спинного мозга или сам спинной мозг, а также его конечный отдел, именуемый конским хвостом. [1]Хотя за последние 20 лет число визитов к врачам по поводу патологии позвоночника изменилось незначительно, количество осложнений увеличилось. К примеру, внедрение современных конструкций и инструментов привело к росту хирургической активности, но не к улучшению результатов операций. [5]
Ключевые слова: межпозвоночная грыжа, остеохондроз, оперативное лечение.
Взгляд на показания и ограничения к проведению хирургического метода.
Более чем у 85 % пациентов с острой поясничной болью, причиной которой является грыжа межпозвоночного диска, улучшение наступит без операции в среднем в течение 6 недель (у 70 % в течение 4 недель). При острой шейной радикулопатии улучшение при использовании консервативных методов наблюдается более чем в 90 % случаев. [4]
Несмотря на многочисленные попытки определить, у кого из пациентов наступит самостоятельное улучшение, а кого стоит оперировать раньше, установить это пока не удалось. К сожалению, однозначного алгоритма принятия решения о проведении операции нет. В каждом конкретном случае нейрохирург должен руководствоваться не только результатами диагностики, но и личным опытом, пониманием причины заболевания.
Показаниями к оперативным вмешательствам при дискогенных пояснично-крестцовых радикулитах являются:
наличие стойкого дискогенного болевого синдрома с нарушением статики и биомеханики позвоночника, не поддающегося консервативному лечению в течение 1–2 месяцев после развития последнего обострения заболевания;
наличие дискогенной пояснично-крестцовой радикулоишемии и(или) радикуломиелоишемии, включая синдром компрессии конского хвоста и прогрессирующие двигательные нарушения
рецидив стойкого болевого синдрома или усугубление неврологических расстройств после ранее проведенной операции.
операция может быть показана для пациентов, у которых боль остается непереносимой несмотря на достаточное количество наркотических препаратов
Противопоказания к хирургическому лечению межпозвоночной грыжи:
острые инфекционные процессы;
выраженная сердечная, почечная или дыхательная недостаточность;
острый период инфаркта миокарда или инсульта;
беременность и т. д.
В ряде случаев малоинвазивные хирургические методики проведения рассматриваемой операции являются более экономичной альтернативой длительному консервативному лечению. Группой ученых был проведен статистический анализ данных, полученных при обработке архивов и прочих литературных источников. Результатом стало доказательство того, что операция, проводимая после 6 недель безуспешного терапевтического лечения, представляет собой более экономичный вариант для пациентов, страдающих от симптомов поясничной радикулопатии. При этом исследовании был также учтен уровень удовлетворенности пациентов результатами лечения, а также использовался статистический инструмент, известный как «показатель продолжительности жизни, соотнесенный с ее качеством» (QALY — quality adjusted life years). Пациенты с ярко выраженным болевым синдромом весьма высоко оценили процедуру, что компенсировало затраты на операцию.
Виды хирургических вмешательств. Варианты хирургических вмешательств при поясничной радикулопатии:
- трансканальный доступ
- стандартная открытая ламинэктомия и дискэктомия
- «микродискэктомия»: сходна со стандартной операцией, но используется меньший разрез. Ее преимущества: косметический эффект, меньший срок нахождения в стационаре, меньшая кровопотеря. Могут быть большие трудности при удалении некоторых фрагментов. Эффективность такая же, как и при стандартной дискэктомии.
- внутридисковые вмешательства
- хемонуклеолиз: с использованием химопапаина
- автоматическая чрескожная поясничная дискэктомия: с использованием нуклеотома
- чрескожная эндоскопическая дискэктомия
- лазерная декомпрессия диска
Целью операции, проводимой при поясничной грыже, является удаление той части диска, которая оказывает давление на нервные корешки (как правило, это 5–10 % от всего диска).
Наиболее распространенными вмешательствами являются задние декомпрессирующие операции (дискэктомия), различающиеся между собой объемом операционного доступа. К ним относятся ламинэктомия (удаление грыжи диска путем резекции дужки поясничного позвонка); гемиламинэктомия (удаление половины дужки позвонка с одной стороны); задний интерламинарный или транслигаментозный доступ — удаление грыжи диска между дужками соседних позвонков после удаления желтой связки (флавэктомии) и расширенный интерламинарный (транслигаментозный) доступ с аркотомией (частичная резекция одного или обоих краев смежных дуг).
В последнее десятилетие все нейрохирургические вмешательства осуществляют с применением микрохирургической техники. Она обеспечивается применением бинокулярной лупы или операционного микроскопа, проведением оперативного пособия с использованием микроинструментария, позволяющего обеспечить минимальную травматизацию мягких тканей и костных структур. Предпочтение отдают микрохирургическим доступам, к которым из перечисленных выше относятся транслигаментозный (интерламинарный) и расширенный транслигаментозный доступ с аркотомией, а также (в исключительных случаях) гемиламинэктомия. Микрохирургическая дискэктомия является золотым стандартом лечения.
Попытки нейрохирургов уменьшить травматичность дискэктомии, число интра- и послеоперационных осложнений, а также количество рецидивов заболевания способствовали внедрению видеоэндоскопической техники для оптимизации хода операции. Подавляющее большинство методик этого вида предусматривают применение пункционной перкутанной спинальной эндоскопии: перкутанная эндоскопическая дискэктомия, трансфораминальная эндоскопическая микродискэктомия, лапароскопическая дискэктомия трансперитонеальным и ретроперитонеальным способами. [4]
Взгляд на внутридисковые вмешательства. Внутридисковые вмешательства относятся к числу самых противоречивых операций в спинальной хирургии. Теоретическим обоснованием является то, что не образуется эпидуральной рубцовой ткани, а также то, что используется очень небольшой разрез или даже только пункция. Это способствует уменьшению послеоперационной боли и продолжительности нахождения в стационаре (часто производятся амбулаторно). Концептуальной проблемой с внутридисковыми операциями является то, что они направлены на удаление вещества диска из центральной его части (которая сама не вызывает никаких симптомов) в расчете на уменьшение внутридискового давления для декомпрессии нервного корешка выпятившейся частью диска. Только 10–15 % пациентов, которых рассматривают в качестве кандидатов на хирургическое лечение по поводу различных поражений дисков могут быть кандидатами на внутридисковое вмешательство
Результаты: частота «успешных» операций (отсутствие боли и возвращение к работе в приемлемый срок) составляет 37–75 %.
Хемонуклеолиз — приемлемый способ лечения, но менее эффективный, чем обычная дискэктомия или микродискэктомия. Производится внутридисковое введение химопапаина (Chymodiactin®), который растворяет ткани ме5жпозвоночного диска.
Автоматическая чрескожная поясничная дискэктомия: для удаление центральной части диска используется нуклеотом. Значительно менее эффективное вмешательство по сравнению с химопапаином, успешные результаты составляют 37 % (по сравнению с 66 % при хемонуклеолизе).
Лазерная декомпрессия диска: в диск вводят иглу и подключают к ней фиброволоконный кабель, который позволяет лазеру выжигать центральную часть диска. Различные технологии с применением лазера не обладают какими-либо дополнительными преимуществами по сравнению с традиционными методами удаления грыжи межпозвоночного диска, вызывающей компрессию нервных корешков.
Чрескожная эндоскопическая поясничная дискэктомия: главное применение этого эндоскопического вмешательства при ограниченной грыже диска, хотя можно также удалить и небольшие выпавшие фрагменты.
Анализ исходов хирургических вмешательств, а также накопленный опыт пред- и интраоперационной диагностики позволили сформулировать показания к дифференцированному выбору хирургического доступа при срединных, парамедианных, заднебоковых, фораминальных грыжах.
Взгляд на осложнения оперативного лечения. При выборе оперативного метода лечения необходимо помнить о возможности следующих осложнений:
Типичные осложнения
- Поверхностная раневая инфекция: 0,9–5 %
- Усугубление двигательных нарушений: 1–8 %
- Неумышленная «случайная» дуротомия: частота 0,3–13 % (возрастает до 18 % при повторных операциях).
А. Ликворная фистула (наружная ликворея): 10/10.000 случаев
В. Псевдоменингоцеле: 0,7–2 %
- Повторная ГПД (на том же уровне с любой стороны): 4 %
Редкие осложнения
- Прямое повреждение нервных структур.
- Повреждение структур, расположенных впереди от тел позвонков:
А. крупных сосудов: аорты, общих подвздошных артерий, нижней полой вены,
Б. общих подвздошных вен;
В. мочеточников;
Г. кишечника;
Д. симпатического ствола.
- Редкие инфекционные осложнения:
А менингит
Б. глубокая раневая инфекция: <1 %. Включает: дисцит: 0,5 %, спинальный эпидуральный абсцесс: 0,67 %
- синдром конского хвоста: может быть вызван послеоперационной спинальной эпидуральной гематомой 0,21 %
- арахноидит
- тромбофлебит и тромбоз глубоких вен с риском ТЭЛА
В 1992 году Н. А. Wilkinson ввел термин «синдром неудавшейся операции на позвоночнике». Под этим термином автор подразумевает сохраняющийся болевой синдром после операций на позвоночнике по поводу грыж межпозвонковых дисков, ламинэктомий по поводу стеноза, когда у больных не наступает улучшения состояния. Эти пациенты часто нуждаются в обезболивающих препаратах и не могут вернуться к своей деятельности. Вероятность неудач при поясничных дискэктомиях обеспечить длительное стойкое облегчение боли составляет 8–25 %. [3]
Рецидив грыжи диска, как причина болевого синдрома, встречается по различным данным только в 5 -12 % наблюдений. В некоторых отечественных источниках эта цифра больше, а иногда и значительно, достигая 52,8 % случаев рецидива болевого синдрома после удаления грыжи диска. Эти данные свидетельствуют о значительном резерве для улучшения результатов микродискэктомии, требующей и обновления самой техники вмешательства, и привлечения минимально инвазивных методик после операции, и более дифференцированного отбора больных на те или иные способы лечения болевого синдрома. [4]
Взгляд на исходы хирургического лечения. В серии из 100 больных после дискэктомии через 1 год после операции полное исчезновение боли в ноге было у 73 % пациентов, а поясничная боль — у 63 %. Через 5–10 лет эти показатели составили 62 % для обоих видов боли. Через 5–10 лет только 14 % пациентов жаловались на такую же или более интенсивную боль, как и до операции (т. е. 86 % пациентов чувствовали улучшение, а 5 % считали, что операция была неудачной — наблюдался синдром неудачных операций на позвоночнике
В единственном рандомизированном испытании, сравнивавшем результаты стандартной дискэктомии и консервативного лечения, были 2 группы по 60 больных, у которых были подтверждены грыжа межпозвоночного диска и у которых улучшение не наступило через 2 недели пребывания в покое. Среди них не было пациентов с такими состояниями, как синдром конского хвоста или непереносимая боль, которые могли потребовать более ранних вмешательств. Больные были рандомизированы в соответствии с видом дальнейшего лечения (операция или продолжение консервативного лечения). При этом 25 % пациентов из консервативной группы перешли в дальнейшем в хирургическую в связи с продолжением или усугублением боли. Через 1 год исходы в хирургической группе были намного лучше, однако, через 4 года разница была незначительной, а через 10 лет вообще никто не жаловался на ишиас или боль в области поясницы. При этом надо иметь ввиду, что тем пациентам, у которых не наступало улучшения на фоне консервативного лечения, были проведены операции. [4]
Выводы. На основании анализа вышеуказанных данных можно придти к следующим выводам:
- Преимуществами оперативного лечения грыж позвоночника над консервативными методами являются:
быстрая ликвидация причины болевого синдрома, то есть компрессии корешков спинного мозга,
короткий срок пребывания в стационаре (2–3 дня),
короткий период реабилитации после операции, что обеспечивает сравнительно быстрое восстановление работоспособности
отсутствие побочного эффекта длительного приема лекарственных средств,
— более низкая общая цена лечения
- Недостатками оперативного метода будут являться:
вероятность послеоперационных осложнений
риск рецидива грыж позвоночника, так как операция не затрагивает механизмов их образования, патогенеза остеохондроза в целом
возможность нарушения биомеханики позвоночника
очень высокие требования к квалификации хирурга
дорогостоящее оборудование
- К сожалению, современная медицина не обладает универсальными и идеальными методами лечения грыж позвоночника, однако хирургическое удаление межпозвонковой грыжи при строгом учёте всех показаний и противопоказаний, а также дифференцированном подходе к каждому пациенту является эффективным методом.
На заре 21-го века спинальная хирургия несёт мало сходства с тем, что практиковалось сто лет назад. Изменения за последние 25 лет были особенно основательными. Во многих сферах медицины шаг перемен продолжает ускоряться, и сложно предвидеть инновации, развитие которых произойдет в следующей четверти века. Важными задачами будут более глубокое понимание дегенеративных процессов позвоночника, механизмов развития поясничной боли и роли хирургического вмешательства. Биологические, нехирургические методы решения проблемы терапии остеохондроза позволят пересмотреть некоторые аспекты лечения, а малоинвазивные методы достигнут еще более высокого уровня. [6, 7]
Литература:
- А. С. Никифоров, Е. И. Гусев. Частная неврология: учебное пособие. — М.: ГЭОТАР-Медиа, 2013. — 768 с.
- Байков Е. С. Прогнозирование результатов хирургического лечения грыж поясничных межпозвонковых дисков: Автореф. дисс. канд. мед. наук. — Новосибирск, 2014. 212 стр
- Боков, А. Е. Минимально инвазивные методы в дифференцированном лечении болевых синдромов, обусловленных дегенеративными заболеваниями позвоночника: Автореф. дисс. канд. мед. наук. — Москва, 2011. 201 с.
- Марк С. Гринберг. Нейрохирургия: Практическое руководство. — МЕДпресс-информ, 2015. — 1008 с.
- Черепанов Е. А., Гладков А. В. Распространенность заблуждений о болях в спине в медицинской среде//Травматология и ортопедия России. — 2012, — 3 (65)- стр. 111–117
- H. Richard Winn — Youmans Neurological Surgery (6th ed., Vol. 3) — Elsevier, 2011
- P. Menchetti. Minimally Invasive Surgery of the Lumbar Spine. — Springer-Verlag London, 2014. — 354p.
Основные термины (генерируются автоматически): операция, пациент, болевой синдром, конский хвост, межпозвоночный диск, консервативное лечение, вмешательство, хирургическое лечение, осложнение, удаление грыжи диска.
Источник
Изобретение относится к области медицины, а именно к нейрохирургии. Осуществляют интраламинарный доступ. Проводят пункцию грыжевого выпячивания через заднюю продольную связку иглой и вводят через ее просвет световод. Удаляют грыжу диска и вещество пульпозного ядра пункционно путем поэтапной лазерной вапоризации, продвигая иглу от грыжевого выпячивания к центру диска. Затем подводят на дорзальную поверхность корешка и дурального мешка фрагмент подкожно-жировой клетчатки на питающей ножке. Способ позволяет повысить эффективность профилактики развития рубцово-спаечного процесса за счет сохранения анатомического барьера между полостью межпозвонкового диска и эпидуральным пространством и надежного гемостаза.
Изобретение относится к медицине, а именно к нейрохирургии, к разделу хирургии межпозвонковых дисков поясничного отдела позвоночника.
Рецидивы болевого корешкового синдрома после удаления грыж межпозвонковых дисков поясничного отдела позвоночника по данным разных авторов составляет от 6% до 15% (R.Davis 1994 г., R.Hoffab et.al., 1993 г., Лабаш А.Т. 1992 г., Олешкевич Ф.В. 2006 г.) оперированных больных. Из них у 2/3 больных корешковые боли возникают из-за рубцово-спаечного процесса в зоне проведенной операции.
Известны различные способы профилактики развития рубцово-спаечного процесса в эпидуральном пространстве.
Тщательный гемостаз во время операции без внедрения мышечных лоскутов в позвоночный канал (Самотокин Б.Н., Верховский А.И. Послеоперационные рецидивы неврологических синдромов поясничного остеохондроза и их хирургическое лечение. // Вопросы нейрохирургии, №6, Москва, 1983 г., 30-33 с.). Следует отметить, что тщательный гемостаз к моменту окончания операции не исключает подтекание крови в эпидуральное пространство в раннем послеоперационном периоде.
Активное дренирование операционной раны (Лебедев А.С.Отдаленные результаты хирургического лечения грыж поясничных межпозвонковых дисков и пути их улучшения: Автореферат дис. канд. мед. наук, СПб, 2002 г., 10 с.). Дренаж ставится на скелетированные дуги и остистые отростки позвонков и дренирует кровь, накопившуюся на дорзальной части дурального мешка и корешка. На вентральной части корешка и дурального мешка кровь продолжает накапливаться, продукты распада которой являются основным фактором спаечного процесса.
Введение в эпидуральное пространство растворов стероидных противовоспалительных средств (Мусихин В.Н. Клиника, диагностика и лечение дискогенных пояснично-крестцовых эпидуритов:
Дис., канд. мед. наук. — Л., 1978 г. — 11 с.). Стероидные противовоспалительные препараты применяют с целью затормозить миграцию лимфоцитов, макрофагов и гранулоцитов в эпидуральное пространство. Глюкокортикостероиды в силу своей фармокинетики влияют на развившийся рубцово-спаечный процесс, однако не предупреждают его развитие.
Пластика интерламинарного промежутка с помощью межмышечного жира (Лебедев А.С. Отдаленные результаты хирургического лечения грыж межпозвонковых дисков и пути их улучшения: Автореферат дис. канд. мед. наук, СПб, 2002 г., 10 с.). Межмышечного жира как такового не существует (Синельников Р.Д. Атлас анатомии человека, — М., 1963 г., Т1). Известно, что при повторных операциях выделить невральные структуры на фоне имплантированной жировой ткани не легче, чем у больных без имплантации жировых фрагментов. Кроме того, сообщается о случаях развития синдрома компрессии конского хвоста после пересадки жировой ткани.
Тем не менее удельный вес рубцово-спаечного процесса среди причин рецидивов болевого корешкового синдрома продолжает оставаться высоким, до 50% (Холодов С.А. Микрохирургическое лечение многоуровневых дискогенных поражений поясничного отдела позвоночника. // Вопросы нейрохирургии №3, Москва 2001 г., с 9).
Наиболее близким к заявляемому способу является способ профилактики развития рубцово-спаечного процесса в эпидуральном пространстве после удаления грыж межпозвонковых дисков на поясничном уровне (патент РФ №2243727, 2005), принятый за прототип. Осуществляют интраламинарное удаление грыжи. При этом после кюретажа полости диска на дефект задней продольной связки накладывают пластину Тахо-комба, а на дорзальную поверхность корешка и дурального мешка подводят фрагмент подкожно-жировой клетчатки на питающей ножке.
Однако прототип недостаточно эффективен, так как:
— при сохранной задней продольной связке производят ее механическую перфорацию над грыжевым выпячиванием с образованием значительного дефекта для введения инструмента в полость диска с целью удаления ткани пульпозного ядра, тем самым разрушается естественный анатомический барьер между различными средами — полостью диска и эпидуральным пространством;
— механическое удаление элементов пульпозного ядра сопряжено с возможным кровотечением из полости диска и подтеканием крови в эпидуральное пространство при неполной герметизации полости диска пластиной Тахо-комба и образованием рубцово-спаечного фиброза;
— имплантация в эпидуральное пространство такой субстанции как пластина Тахо-комба несет определенный риск, так как дальнейшая деградация любого инородного материала до конца не изучена.
Изобретение направлено на создание способа профилактики развития рубцово-спаечного процесса в эпидуральном пространстве после удаления грыжи межпозвонкового диска на поясничном уровне, обеспечивающего повышение эффективности способа за счет сохранения анатомического барьера между полостью диска и эпидуральным пространством и надежного гемостаза.
Указанный технический результат при реализации изобретения достигается тем, что в известном способе профилактики развития рубцово-спаечного процесса в эпидуральном пространстве после удаления грыжи межпозвонкового диска на поясничном уровне, включающем интраламинарный доступ, удаление грыжи и подведение на дорзальную поверхность корешка и дурального мешка фрагмента подкожно-жировой клетчатки на питающей ножке, особенность заключается в том, что осуществляют пункцию грыжевого выпячивания через заднюю продольную связку иглой и вводят через ее просвет световод, а удаление грыжи диска и вещества пульпозного ядра производят пункционно путем поэтапной лазерной вапоризации, продвигая иглу от грыжевого выпячивания к центру диска.
Удаление фрагментов поврежденного диска происходит пункционно, без образования дефекта в задней продольной связке, а сама вапоризация исключает кровотечение в полости диска за счет термического воздействия на ткани. Тем самым обеспечивается надежная защита вентральной части дурального мешка и корешка от развития рубцово-спаечного процесса, так как они продолжают лежать на сохраненном естественном анатомическом образовании — задней продольной связке. Исключены факторы рубцеобразования: как подтекание крови в эпидуральное пространство из полости удаленного диска при возможном смещении пластины Тахо-Комба и разгерметизации полости диска, так и соприкосновение корешка и дурального мешка с зоной дефекта в задней продольной связке или инородным материалом (Тахо-Комбом). Кроме того, происходит уплотнение оставшегося пульпозного ядра, что принципиально снижает вероятность появления возвратных грыжевых выпячиваний и послеоперационных болей. Способ осуществляется следующим образом. Производят интраламинарный доступ к грыже межпозвонкового диска поясничного отдела позвоночника. После медиального смещения корешка и дурального мешка с грыжевого выпячивания выполняют пункцию грыжи диска через неповрежденную заднюю продольную связку иглой 18g. После чего в иглу вводят кварцевое волокно диаметром 600 нм, передающее в импульсном режиме световую энергию лазера. Источником лазерной энергии является диодный лазер АТКУС-15. Иглу продвигают от грыжевого выпячивания к центру диска. Суммарную мощность световой энергии определяют достижением эффекта уплотнения вещества диска и «вправления» грыжи диска. На последних импульсах «запечатывают» место прокола. Грыжевое выпячивание задней продольной связки исчезает. Корешок и дуральный мешок возвращают в анатомическое латеральное положение на заднюю продольную связку, где находилось грыжевое выпячивание. Затем выкраивают и подводят на дорзальную поверхность корешка и дурального мешка фрагмент подкожно-жировой клетчатки на питающей ножке. После этого к зоне хирургического вмешательства над дужками ставят активный дренаж и производят послойное зашивание операционной раны.
Приводим пример — выписку из истории болезни №34679. Больной С., 35 лет, находился на лечении в Александровской больнице Санкт-Петербурга, на нейрохирургическом отделении №3 с 02.07.07 по 14.07.07. Диагноз: Остеохондроз пояснично-крестцового отдела позвоночника, грыжи межпозвонковых дисков L4/L5, L5/S1 со стойким болевым корешковым синдромом L5, S1 слева. Грыжи дисков были верифицированы при магнитно-резонансной томографии пояснично-крестцового отдела позвоночника. На уровне L5/S1 определялась секвестрированная грыжа диска с крупным эпидуральным секвестром. В промежутке L4/L5 имелась грыжа диска до 6 мм, компремирующая корешок. Консервативное лечение в течение 3 месяцев без эффекта.
03.07.07. больному выполнена операция — транслигаментозное (интерламинарное) удаление секвестрированной грыжи диска L5/S1 слева — удален эпидуральный секвестр, затем через имевшийся дефект в задней продольной связке выполнен кюретаж полости диска L5/S1. Согласно заявляемому способу осуществлен интерламинарный доступ к промежутку L4/L5 слева. Выявлена подсвязочная грыжа диска L4/L5. Задняя продольная связка цела. L5 корешок смещен шпателем, с грыжевого выпячивания, медиально. Выполнена пункция полости диска L4/L5 через грыжевое выпячивание иглой, по которой в диск введен световод. Произведена открытая поэтапная вапоризация грыжи диска L4/L5 диодным лазером АТКУС-15. Игла продвигалась от грыжевого выпячивания к центру диска. Мощность световой энергии составила 600 Дж. При этом произошло «вправление» грыжи диска. На последних импульсах с извлечением световода произошло «запечатывание» места прокола. L5 корешок возвращен в латеральное положение, уложен на заднюю продольную связку, где до этого выбухала грыжа диска. L5 корешок лежит свободно, без какой-либо компрессии на него. Выкроен и уложен на дорзальную поверхность корешка и дурального мешка участок подкожно-жировой клетчатки на сосудистой ножке. Поставлен активный дренаж в зоне операции над дужками позвонков. Послойный шов раны.
Через 5 месяцев с момента операции больному выполнена контрольная магнитно-резонансная томография с контрастированием. Выявлены признаки рубцового процесса на уровне L5/S1. Данных за рецидив грыж дисков на уровне L4/L5, L5/S1 нет. Данных за рубцово-спаечный процесс на уровне L4/L5 не получено. Больной в удовлетворительном состоянии, болевой синдром по L5 корешку не беспокоит, чувствительных расстройств нет, симптомы натяжения отрицательные, регресс вертебрального синдрома. Сохраняется гипестезия и эпизодические боли по ходу S1 корешка со снижением ахиллова рефлекса слева.
Способ обеспечивает удаление грыжи диска с сохранением задней продольной связки — естественного анатомического барьера между двумя средами — полостью диска и эпидуральным пространством; эффективный гемостаз (остановка кровотечения из полости удаленного диска происходит за счет термического воздействия); отсутствует дефект в задней продольной связке, после завершения процедуры происходит «запаивание» места прокола задней продольной связки и фиброзной капсулы, тем самым обеспечивается надежная герметизация полости удаленного диска и предохранение вентральной части дурального мешка и корешка от развития рубцовых изменений. Кроме того, добиваемся фибротизации (уплотнения) оставшегося вещества межпозвонкового диска и возможных неудаленных фрагментов диска, что принципиально снижает вероятность появления возвратных грыжевых выпячиваний и послеоперационных болей.
Способ профилактики развития рубцово-спаечного процесса в эпидуральном пространстве после удаления грыжи межпозвонкового диска на поясничном уровне, включающий интраламинарный доступ, удаление грыжи и подведение на дорзальную поверхность корешка и дурального мешка фрагмента подкожно-жировой клетчатки на питающей ножке, отличающийся тем, что осуществляют пункцию грыжевого выпячивания через заднюю продольную связку иглой и вводят через ее просвет световод, а удаление грыжи диска и вещества пульпозного ядра производят пункционно путем поэтапной лазерной вапоризации, продвигая иглу от грыжевого выпячивания к центру диска.
Источник