Внутренние органы человека грыжа
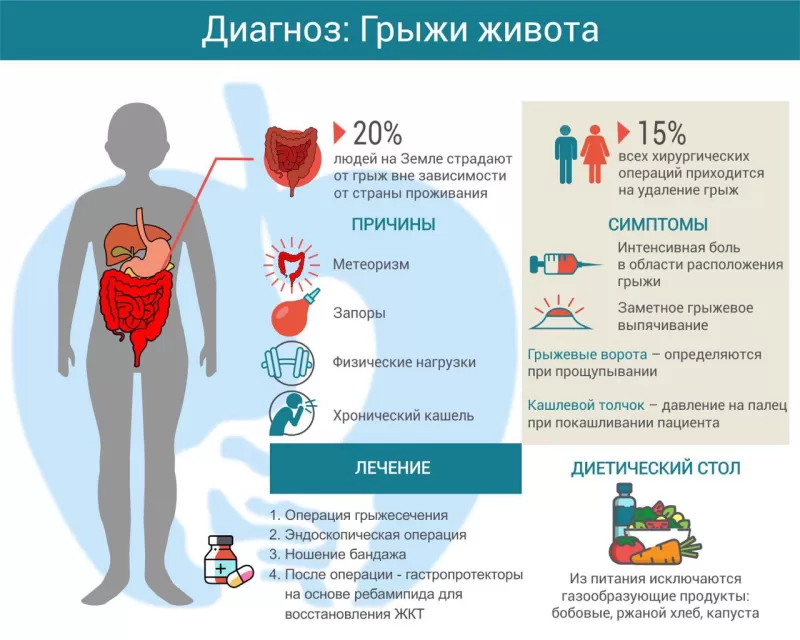
Грыжа живота — это смещение окруженного брюшиной внутреннего органа или его части в естественные или искусственно созданные слабые места брюшной стенки. От этой патологии страдает каждый пятый человек на Земле1. Операции грыжесечения (удаления грыжи) составляют до 15% всех оперативных вмешательств. Чаще болеют дети дошкольного возраста и взрослые старше 50 лет, преимущественно мужчины.
Общая информация и классификация
Отверстие, через которое выпячивается часть внутреннего органа, называется грыжевыми воротами. Ими могут стать:
- пупочное кольцо;
- паховый канал (анатомическое образование, в котором проходят сосуды и нервы, у женщин — круглая связка матки, у мужчин — семенной канатик);
- бедренный канал;
- рубец после операции на брюшной стенке.
Участок брюшины, прошедший сквозь грыжевые ворота, называется грыжевым мешком. Органы (или части органов), которые в него попали, — это грыжевое содержимое. Им могут быть петли кишечника, аппендикс, у женщин — яичник или отрезок маточной трубы.
Исходя из того, какое анатомическое образование поражено грыжей, она может быть:
- паховой — около 75%;
- бедренной — 10%;
- пупочной — 5-7%;
- послеоперационной — 8-10 %,
- поясничной, седалищной, промежностной и др.
По состоянию грыжевого мешка:
- свободная (грыжу можно легко «вправить» рукой);
- хронически осложненная (невправимая);
- остро осложненная (ущемление грыжи, кишечная непроходимость из-за копростаза, воспаление грыжевых оболочек).
По количеству грыжи могут быть одинокими и множественными.

Причины грыжи живота
Основная причина грыж живота — повышенное внутрибрюшное давление, которое и заставляет внутренние органы выпячиваться через слабые места. Слабыми местами называют участки, где нет мышц, а есть только соединительная ткань, способная растягиваться, но не сокращаться.
Способствуют этому многие факторы:
- постоянные физические нагрузки;
- запор;
- метеоризм;
- хронический кашель;
- повторные тяжелые роды;
- асцит (растяжение передней брюшной стенки).
Под действием длительной постоянной нагрузки «слабые места» передней брюшной стенки начинают растягиваться, между волокнами соединительной ткани появляются щели, которые и становятся грыжевыми воротами. В них выпячивается участок брюшины, покрывающий стенку живота, а следом — и часть внутреннего органа.
Симптомы грыжи живота
Пациенты чаще всего жалуются на не очень интенсивную боль в области расположения грыжи. Иногда боль бывает «отраженной»: так, на начальных этапах развития паховой грыжи могут быть жалобы на боль в яичке или половой губе, при пупочной грыже — в эпигастрии («под ложечкой»). По мере роста грыжи интенсивность боли снижается.
Если в грыжевой мешок попала часть мочевого пузыря, могут быть жалобы на боли и дискомфорт при мочеиспускании, чувство неполного опорожнения.
При осмотре заметно грыжевое выпячивание, размеры которого у разных пациентов варьируют от небольших до гигантских. Прощупывая его, можно определить грыжевые ворота и «вправить» в них участок органа, что ненадолго уменьшает размер грыжевого выпячивания. Если попросить пациента покашлять, введенный в грыжевой канал палец ощутит повышенное давление (симптом кашлевого толчка).

Основной симптом грыжи живота — эластичное безболезненное выпячивание
Самое опасное осложнение грыжи — ущемление. Оно может возникать в следующих случаях:
- спастически сжимаются ткани, окружающие грыжевой мешок;
- переполняется попавшая в него петля кишечника;
- часть петли возвращается в брюшную полость и «застревает» в грыжевых воротах.
При ущемленной грыже живота нарушается кровообращение попавшего в грыжевой мешок органа, что ведет к его некрозу (отмиранию). По статистике, ущемлением осложняется до 30% грыж.
Боль из умеренной становится сильной, спастической. При каловом ущемлении интенсивность боли может нарастать постепенно на фоне запора, при других формах она усиливается резко, внезапно. Максимальные болевые ощущения приходятся на область грыжевых ворот. Грыжевое выпячивание из мягкого становится напряженным, болезненным. За счет воспалительного экссудата оно увеличивается в размерах. Кашлевой толчок не передается, вправление грыжи невозможно.
Если больной медлит с обращением к врачу, со временем боль уменьшается. Но это не признак облегчения, а грозный симптом некроза органа, ущемленного в грыжевом мешке. Через некоторое время боль возвращается, уже как симптом острого перитонита.
Ущемление — показание к немедленной операции!
Диагностика грыжи живота
Обычно для диагностики грыжи живота бывает достаточно осмотра хирурга. Но для того, чтобы выбрать наилучшую хирургическую тактику, врачу нужно оценить состояние органов, попавших в грыжевой мешок. Для этого назначают:
- УЗИ органов брюшной полости;
- обзорную рентгенографию брюшной полости;
- серию рентгенограмм, показывающих движение бария по тонкому кишечнику.
Для оценки общего состояния пациента перед операцией назначают клинический анализ крови и мочи, ЭКГ, биохимическое исследование крови, консультации узких специалистов (в зависимости от имеющихся хронических заболеваний).
Лечение грыжи живота

Единственный эффективный метод лечения грыжи — операция
Единственный эффективный метод лечения грыжи — операция. Грыжевой мешок вскрывают, содержимое вправляют в брюшную полость, грыжевые ворота ушивают. В рамках традиционных методик область грыжевых ворот укрепляют собственными тканями пациента. Более современные методы предполагают наложение синтетического сетчатого протеза, который препятствует рецидиву грыжи живота.
В традиционном варианте операцию грыжесечения делают под местной анестезией, но сейчас, заботясь о комфорте пациента, нередко используют общий наркоз.
В последние годы для лечения грыжи живота начинают активно применять малотравматичные эндоскопические методики. При эндоскопической операции грыжевые ворота закрывают сетчатым протезом. Вмешательство проводят под общим наркозом.
Если по какой-то причине оперативное лечение грыжи живота невозможно, назначают ношение специального бандажа.
Показания для ношения бандажа:
- грыжи у очень маленьких детей;
- острые и хронические инфекции до их ликвидации;
- вторая половина беременности;
- первые полгода после инфаркта, инсульта;
- декомпенсация тяжелых хронических заболеваний, при которых пациент может не перенести операцию.
Бандаж не считается адекватным методом лечения грыжи, так как он травмирует её и может превратить в невправимую.
Прогноз и профилактика грыжи живота
При условии вовремя сделанной операции прогноз, как правило, благоприятен. К сожалению, примерно у 10% пациентов после операции случаются рецидивы. Тем не менее, неосложненная грыжа не угрожает жизни. При осложнении прогноз резко ухудшается.
Специфической профилактики грыжи живота не существует. Чтобы снизить вероятность её появления, нужно своевременно лечить заболевания, повышающие внутрибрюшное давление: колиты, хронические болезни лёгких, сопровождающиеся постоянным кашлем.
[1] Шимко В.В., Сысолятин А.А. Грыжи живота: учебное пособие. — Благовещенск: Амурск. гос. мед. академия, 2010
Источник
Общие сведения
Растяжение сухожильного апоневроза прямых мышц, расположенного по средней линии живота, отмечается у 1% населения. Физиологический диастаз брюшной мускулатуры наблюдается у младенцев и у 66-100% беременных в 3 триместре гестационного периода. Стойкому выраженному расхождению мышц более подвержены женщины субтильного телосложения, выносившие больше одного ребенка, мужчины среднего и старшего возраста, страдающие абдоминальным ожирением.
Причины диастаза
Возникновению заболевания способствует длительное повышение внутрибрюшного давления в сочетании с нарушением структуры волокон, формирующих срединную сухожильную мембрану передней брюшной стенки. По мнению специалистов в сфере пластической и абдоминальной хирургии, наиболее распространенными причинами расхождения прямых мышц являются:
Беременность. Рост матки приводит к значительному растяжению стенки живота и увеличению брюшного давления. Ситуация усугубляется расслабляющим действием релаксина, который угнетает синтез коллагеновых волокон и стимулирует их распад, вследствие чего соединительная ткань становится более эластичной. Мышечный диастаз более выражен при многоплодии, многоводии, вынашивании крупного плода, ранее перенесенных кесаревых сечениях, раннем начале физических тренировок после родов.
Несостоятельность мышечно-сухожильных структур. Недоразвитие мускульных волокон стенки живота провоцирует физиологическое расхождение пучков прямых мышц у новорожденных. Младенческий абдоминальный диастаз чаще наблюдается при недоношенности детей. Расширение белой линии вследствие дистрофических изменений тканей у взрослых женщин и мужчин встречается редко.
К числу факторов, потенцирующих расхождение брюшной мускулатуры, принадлежат ожирение, стремительное похудение, значительные физические нагрузки, запоры, хронические заболевания органов дыхания с надсадным кашлем, которые играют ведущую роль в развитии патологии у пациентов мужского пола. В группу риска также входят больные с врожденной дисплазией соединительной ткани, диастаз часто ассоциирован с наследственными коллагенопатиями — грыжами разной локализациями, варикозной болезнью, миопией, сколиозом, плоскостопием с вальгусной деформацией, частыми подвывихами лодыжек, геморроем.
Патогенез
Пусковым моментом формирования диастаза прямых мышц живота становится длительное растяжение брюшной стенки, обусловленное ростом матки, большим объемом висцерального жира, нарушениями пищеварения при употреблении новорожденным продуктов, вызывающих метеоризм. Под действием распирающих нагрузок прямые мышцы расходятся, а соединяющая их белая линия растягивается.
Усугубляющим фактором становится ослабление межмышечного апоневроза вследствие несостоятельности волокон при коллагенопатиях, разрыхлении соединительной ткани.
Восстановление размеров межмышечного апоневроза может нарушаться при ранних интенсивных тренировках для восстановления физической формы, поскольку сокращение прямых мышц пресса с одновременным повышением внутрибрюшного давления фиксирует белую линию в растянутом состоянии. Аналогичный эффект оказывает тяжелая физическая работа, расстройства, при которых кратковременно интенсивно напрягается брюшной пресс (запор, кашель). Сохранение диастаза при резком похудении обусловлено более медленным сокращением сухожильных волокон, которые не успевают подтянуться за уменьшающимся в объеме животом.
Классификация
Систематизация форм абдоминального диастаза проводится с учетом локализации участка растяжения и расстояния между внутренними краями прямых мышц. Такой подход позволяет определиться с тактикой ведения пациента и объемом хирургического вмешательства (при его необходимости). Пластические и абдоминальные хирурги различают следующие виды и степени растяжения белой линии:
По локализации диастаза. Выделяют надпупковый, подпупковый, смешанный варианты (с одновременным расхождением прямых мышц выше и ниже пупка). Растяжение апоневроза в области эпигастрия чаще диагностируется у мужчин, в мезогастральной и гипогастральной области — у женщин после перенесенных родов.
По выраженности диастаза. При расхождении I степени расстояние между краями прямых абдоминальных мышц составляет от 2 до 5 см, при II степени — от 5 до 7 см, при III степени — больше 7 см. Чем более выражено растяжение, тем тяжелее клиническая симптоматика и сложнее предполагаемая операция.
Классификация вариантов болезни, используемая в пластической хирургии, учитывает состояние как прямых, так и других групп мышц живота. Соответственно выделяют диастазы типа А — классический послеродовый, B — с расслаблением нижней части и боковых отделов живота, C —распространяющийся до реберных дуг и мечевидного отростка, D — сочетающийся с отсутствием талии.
Симптомы диастаза
Клиническая картина болезни напрямую зависит от степени растяжения сухожильного апоневроза. На начальном этапе единственным проявлением диастаза является косметический дефект в виде выпячивания живота по белой линии. При напряжении пресса можно увидеть «желобок», разделяющий края прямых мышц. Расхождение может сопровождаться дискомфортом, умеренной болезненностью в эпигастрии, околопупочной области во время физических нагрузок, болью в пояснице, затруднениями при ходьбе.
При прогрессировании заболевания отмечаются нарушения моторики кишечника (метеоризм, запоры), тошнота. У 66% женщин с послеродовым растяжением апоневроза наблюдается дисфункция мышц диафрагмы таза, которая клинически проявляется недержанием мочи в момент кашля, чихания. При выраженном диастазе могут выявляться признаки атрофии мускулатуры живота, венозного застоя в сосудах нижних конечностей.
Осложнения
При значительном расхождении краев прямых мышц (7 см и более) у пациентов нередко формируются грыжи пупочного кольца и белой линии живота, которые обусловлены наличием дефектов апоневроза и выходом органов брюшной полости вместе с брюшиной под кожу. Частым осложнением заболевания является спланхноптоз — опущение внутренних органов вследствие ослабления мускулатуры живота, что клинически проявляется хроническими запорами вплоть до развития кишечной непроходимости, тошнотой, тахикардией, головокружениями. При дискоординации работы мышц возникает чрезмерная нагрузка на позвоночник, которая может привести к постоянным болям в спине, нарушению осанки.
Диагностика
Постановка диагноза не представляет затруднений, поскольку диастаз прямых мышц живота всегда сопровождается характерной клинической картиной. Диагностический поиск при тяжелой стадии заболевания направлен на выявление возможных осложнений и нарушений в работе внутренних органов. План обследования пациента включает следующие физикальные и инструментальные методы:
Пальпация живота. Определить наличие диастаза позволяет тест: больного просят лечь на спину, согнув ноги в коленях, и напрячь брюшной пресс. При этом врач может пропальпировать выступающие валики по краям прямых мышц и оценить ширину расхождения. Метод недостаточно эффективен у пациентов с избыточной массой тела вследствие затруднений при проведении пальпации.
УЗИ брюшной стенки. Сонография – доступное неинвазивное исследование, с его помощью визуализируют растяжение и истончение белой линии, которым сопровождается увеличение расстояния между прямыми мышцами. При использовании ультразвукового метода можно определить наличие таких осложнений, как грыжи передней стенки живота, опущение брюшных органов.
Рентгенография. Обзорная рентгенография ОБП дает возможность оценить размеры и взаимное расположение внутренних органов. У 84% пациентов наблюдается гастроптоз различной степени выраженности. Метод также помогает дифференцировать диастаз с другими патологическими состояниями, сопровождающимися сходной клинической картиной.
В стандартных лабораторных исследованиях (клиническом анализе крови, мочи, копрограмме) при неосложненном расхождении прямых мышц отклонения от нормы не обнаруживаются. Для комплексной оценки состояния внутренних органов пациентам, у которых возникли осложнения заболевания, могут рекомендоваться КТ, МСКТ брюшной полости, измерение кислотности желудочного сока, УЗИ органов малого таза.
Дифференциальная диагностика диастаза выполняется с врожденными аномалиями развития соединительной ткани, грыжами белой линии и пупочного кольца, хроническими заболеваниями пищеварительного тракта (гастритами, энтероколитами), болезнями мочеполовой системы. Кроме осмотра абдоминального и пластического хирурга пациенту рекомендованы консультации гастроэнтеролога, уролога, гинеколога, младенцам — неонатолога или педиатра.
Лечение диастаза прямых мышц живота
Тактика ведения пациента определяется длительностью существования апоневротического растяжения, его степенью и типом. При развитии диастаза на фоне желудочно-кишечных, бронхолегочных и других заболеваний обязательно назначается лечение основной патологии. В младенческом возрасте используется выжидательный подход с принятием решения об оперативном укреплении брюшной стенки после 6 месяцев при наличии сопутствующих грыж и после 12 месяцев при сохранении диастаза и выраженной клинической симптоматике.
Период наблюдения за женщиной после родов обычно составляет не менее года, при этом физиологическим считается растяжение апоневроза мышц живота до 2,0-2,5 см, сохраняющееся в течение первых 6-8 послеродовых недель. Женщинам с расхождением абдоминальных мышц показано ношение бандажа на протяжении 2-4 месяцев после родов, отказ от использования слингов, коррекция питания для обеспечения нормальной дефекации, поддерживание живота при кашле и чихании.
Оперативное лечение диастаза проводится при расхождении мышц живота 2-3 степени, наличии сопутствующей пупочной грыжи. У женщин хирургическое вмешательство выполняется не ранее, чем спустя год после родов при отсутствии планов на новую беременность и хорошем состоянии брюшной мускулатуры. С учетом степени и характера растяжения, состояния окружающих тканей применяются различные виды операций:
Эндоскопическая абдоминопластика. Во время вмешательства может устанавливаться сетчатый аллотрансплантат, сшиваться краевые участки прямых мышц, укрепляться грыжевой сеткой потенциально слабые зоны апоневроза. Возможно одновременное проведение герниопластики. Преимуществом малоинвазивной операции является минимальный косметический дефект, однако этот метод неприменим при необходимости иссечения избыточной ткани.
Пластика диастаза через разрез или проколы. Традиционное ушивание диастаза(использование сетчатого имплантата) рекомендовано при наличии дряблых и растянутых участков кожи, которые планируется удалить в процессе операции. В ходе герниопластики используется сетчатый имплантат и накладываться швы на влагалища прямых мышц. При значительных отложениях подкожного жира проводится абдоминопластика.
Прогноз
Прогноз заболевания благоприятный.
Источник
Опытные хирурги знают, как проводится удаление грыжи живота. Это патологическое состояние, при котором внутренние органы (чаще всего желудок и петли кишок) выходят под кожу. Причины — слабость связочного аппарата и дефект в области мышц, окружающих орган. Данная патология диагностируется преимущественно у взрослых и требует оперативного вмешательства.
Механизм образования
Грыжа живота – частичное или полное вываливание органа, который обволакивает растянувшаяся брюшина. Выпуклость проникает под кожные покровы, растягивая апоневроз (пластину, сформированную сухожильными волокнами).
Грыжевое выпячивание похоже на опухоль с четкими очертаниями. Оно выходит под кожу, не повреждая ее. Грыжа образована следующими элементами:
- мешком, сформировавшимся из растянувшейся брюшины;
- содержимым – органами, заполнившими мешок;
- воротами, появляющимися в сухожилии или мышечной ткани живота.
Грыжевой мешок выпячивается через ослабленные участки брюшной (абдоминальной) стенки. Дефекты образуются в паху, рядом с пупочной ямкой, по бокам живота и на его центральной линии.
Причины
Стенка живота сформирована мышц пресса и соединительной ткани (апоневрозов).
Ее задача – удерживать внутренние органы в полости живота. В норме внутрибрюшное давление и сопротивление брюшной стенки уравновешены.
Но, при определенных условиях этот баланс нарушается. Давление повышается, и внутренние органы раздвигают ослабленные ткани и выпячиваются до подкожной клетчатки.
Причина происхождения (этиология) грыжи:
- генетическая и приобретенная слабость тканей живота;
- болезни соединительных тканей;
- дефекты соединительной ткани, обусловленные возрастными изменениями;
- продолжительное голодание;
- ожирение;
- асцит (глобальный отек) брюшной полости;
- беременность;
- роды;
- чрезмерное напряжение, возникающее при физических нагрузках, подъеме тяжелых предметов;
- травмы;
- надсадный кашель;
- запоры.
Причиной развития грыжи становятся оперативные вмешательства в области живота. Послеоперационные рубцы, не выдерживают нагрузки, расходятся, позволяя выйти грыже в подкожный слой. Возникновение внутренних грыжевых образований провоцируют патологии эмбрионального развития.
Профилактика
Прогноз при неосложненной грыже живота условно-благоприятный: при своевременном хирургическом лечении трудоспособность восстанавливается полностью. Рецидивы после грыжесечения наблюдаются лишь в 3-5% случаев. При ущемлении прогноз зависит от состояния органов в грыжевом мешке, своевременности проведения операции. Если пациент с ущемленной грыжей живота длительно не обращается за медицинской помощью, наступают необратимые изменения во внутренних органах, и жизнь больного не всегда удается спасти.
Профилактика образования грыж живота – умеренные физические нагрузки, позволяющие укрепить мышечный корсет и предотвратить ослабление передней брюшной стенки. Следует избегать свершающих факторов: для этого необходимо правильно питаться (включать в рацион достаточное количество клетчатки, воды), следить за регулярным опорожнением кишечника.
Профилактика грыжи живота состоит из нескольких моментов.
1. Соблюдение определенных правил питания:
- дробное питание;
- полное исключение копченостей и колбас из рациона;
- не допускается переедание;
- рекомендуется ограничить употребление сахара;
- рацион, обогащенный овощами и рыбой.
Состояние организма напрямую зависит от употребляемой пищи, поэтому крайне важно придерживаться диеты.
2. Прием необходимых витаминов. В целях профилактики грыжи также рекомендуется принимать витаминные комплексы, которые позволяют поддерживать здоровое состояние организма, укрепляют его и восстанавливают. Прием следующих витаминов позволит снизить риск возникновения грыжи живота:
- магний (гречневая крупа, орехи и сыры);
- витамин С (цитрусовые, киви, зелень);
- витамин B (яйца, горох, фасоль);
- витамин A (морковь, рыба, дыня, персики).
3. Физические упражнения. Регулярное выполнение определенных физических упражнений позволит предотвратить истощение стенок живота, что, в свою очередь, снизит вероятность возникновения грыжи:
- подтягивания из положения лежа на спине, сгибая ноги в коленях;
- скручивания пресса, также необходимо принять положение лежа, коснувшись колен локтями, вернуться в исходное положение;
- поочередное выпрямление ног из положения лежа, предварительно ноги сгибаются в коленях.
Чтобы предотвратить операцию грыжи живота, необходимо соблюдать вышеперечисленные меры и постоянно следить за состоянием здоровья.
Разновидности
Классификация грыж по месту локализации:
- Паховая. Косая – грыжевой мешок продавливается через наружное кольцо пахового канала. В нем расположен семенной канатик. При дальнейшем прогрессировании петли кишечника опускается в мошонку – там может формироваться гигантская грыжа, по-народному, кила. Прямая – выпячивание образуется в области внутреннего кольца на передней брюшной стенке – грыжа выдавливается через паховый канал, не попадая внутрь него.
- Белой линии живота. Через апоневроз срединной линии брюшной полости выпячивается подкожная жировая клетчатка и нижний край сальника. Выпячивания располагаются на сухожильной полосе: от грудной клетки до лонного бугорка.
- Пупочные. Грыжевые образования выходят за границы пупочного кольца. Чаще всего поражается пупок у женщины или грудничка.
Обзор
Грыжа — это выпячивание органа или его части через отверстие в окружающих тканях.
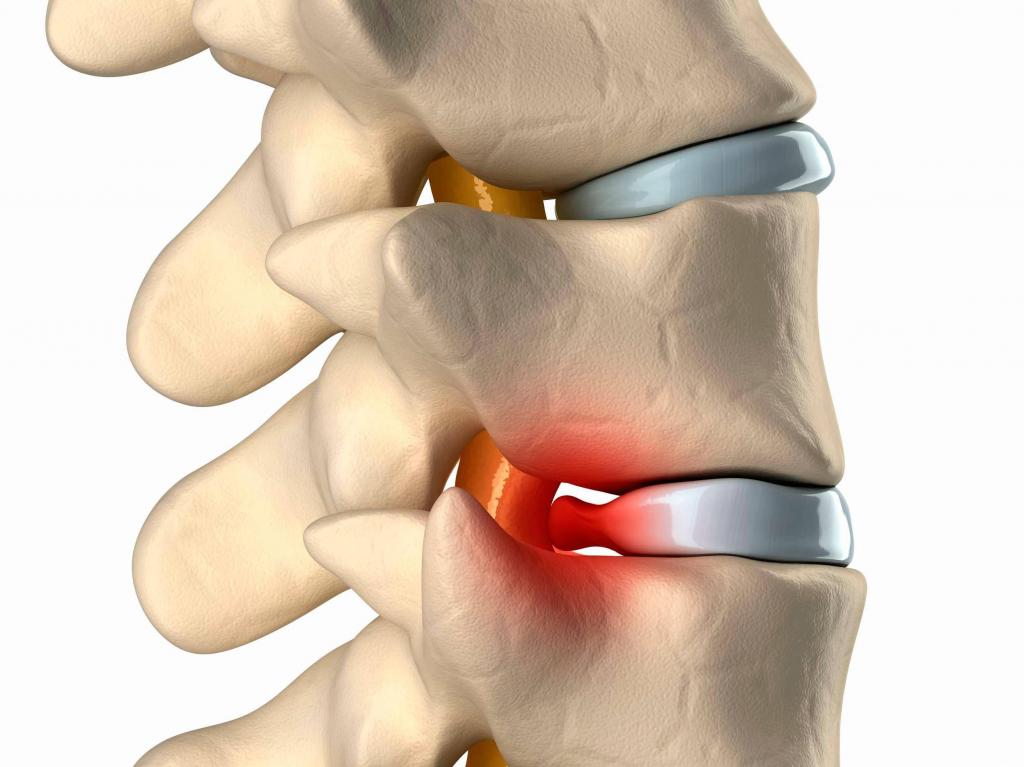
Грыжа позвоночника (межпозвоночная грыжа, грыжа диска) — это распространенное заболевание, которое чаще развивается на фоне остеохондроза. В результате износа межпозвонковых хрящей, под действием нагрузки, плотное хрящевой кольцо межпозвоночного диска лопается, и его эластичное содержимое — ядро, смещается в сторону, образуя грыжу.
https://www.youtube.com/watch{q}v=7m6DgfqrGAQ
Грыжа позвоночника может проявляться болями в спине и нарушением чувствительности, но нередко протекает бессимптомно, обнаруживаясь как случайная находка при проведении МРТ. Для лечения и диагностики грыжи диска нужно обратиться к неврологу.
В этой статье мы более подробно расскажем о грыжах передней стенки живота. Грыжа живота — это выпячивание внутреннего органа из брюшной полости через дефект в передней стенке живота. Грыжи создают эстетический и психический дискомфорт, нередко сопровождаются болевыми ощущениями, а в случае ущемления могут представлять угрозу для жизни. Среди грыж выделяют:
- Наружные грыжи живота — самый частый вариант болезни. В этом случае внутренний орган через слабые места в передней брюшной стенке выпячивается под кожу живота и заметен на глаз.
- Внутренние грыжи живота — редкое заболевание, когда орган или его часть выходят за пределы своей анатомической области в соседнюю, например, в грудную полость через диафрагму. Такие грыжи невозможно определить самостоятельно, их находят только во время медицинского обследования.
Наружные грыжи живота — очень распространённое заболевание, которое является причиной 10–15% всех хирургических операций в мире. В России диагноз грыжи ставится около 220 тысяч раз в год. Заболеваемость грыжей возрастает после 50 лет, несколько чаще болеют мужчины, чем у женщины. Бывают случаи врожденных грыж у новорожденных детей.
Среди наружных грыж чаще всего встречаются:
- паховые грыжи — составляют 70–80% всех наружных грыж, чаще встречаются у мужчин; выпячивание располагается в области паха, иногда спускается в мошонку или ткани большой половой губы у женщин;
- бедренные грыжи — встречаются в 5–6% всех наружных грыж, чаще у женщин в пожилом возрасте; по внешнему виду напоминают паховую грыжу, иногда могут приводит к отеку ноги, в результате сдавления бедренных кровеносных сосудов;
- пупочная грыжа диагностируется в 3–5% наружных грыж, чаще встречается у полных женщин старше 30 лет; грыжевое выпячивание находится в области пупка.
Значительно более редкими являются грыжи белой линии живота, боковые грыжи, поясничные грыжи, тазовые и другие, а также грыжи послеоперационного рубца. Месторасположение грыжи зависит от её причины.
Иногда грыжи протекают бессимптомно, особенно на начальных стадиях. Наиболее частыми проявлениями грыжи являются заметное на глаз выпячивание и тянущие боли в области грыжи, в животе, паху, области таза.
Самоизлечение возможно только у детей при некоторых видах грыж. В большинстве случаев, лечение грыжи живота — хирургическое. Техника операции зависит от размеров и расположения грыжи. В случае наличия противопоказаний к операции (плохое общее состояние пациента, наличие тяжёлых хронических заболеваний), назначается консервативная терапия — ношение бандажа, специальная диета, профилактика запоров.
Симптомы
Проявления заболевания у взрослых мужчин зависят от стадии и тяжести заболевания. Сразу после образования грыжи болезнь не проявляется ничем, кроме выбухания на передней стенке живота. По мере увеличения размеров грыжевого образования появляются боль тупого характера, усиливающаяся при физической нагрузке. На ранних стадиях грыжа самостоятельно вправляется.
Позднее, когда в грыжевой мешок попадает кишечная петля, пациенту причиняют страдания:
- начинает болеть низ живота;
- отрыжка;
- метеоризм;
- тошнота, переходящая в рвоту;
- кишечная непроходимость, запоры;
Округлая выпуклость, ощущающаяся в момент покашливания под рукой, которая расположена на брюшной стенке, указывает на грыжу белой линии живота. Опухолевое образование и болевые ощущения в правом паху или слева, по сути, проявления паховой грыжи.
В тяжелых случаях проявляются симптомы ущемленной грыжи. Боли усиливаются, грыжевое выпячивание затвердевает до каменистой плотности. Защемленная выпуклость не вправляется.
В грыжевом мешке развивается отмирание (некроз) тканей, которое является ведущим фактором в патогенезе перитонита – вначале локального, а затем разлитого гнойного поражения всей брюшной полости. Без неотложной медицинской помощи – экстренного оперативного вмешательства больной погибает.
Признаки паховой выпуклости
Примерно в 75% случаев выпячивания внутренних органов локализуется в паховой области. Зачастую такая патология диагностируется у мужчин и редко наблюдается у женщин. Симптомы проявляются на участке перехода туловища в бедро. Известно несколько разновидностей подобных образований, которые различаются механизмами образования.
Изначально в паховой области появляется припухлость небольших размеров. По мере развития она увеличивается, иногда меняет форму и характер выпячивания. На начальном этапе такая припухлость не вызывает боли, поэтому многие пациенты затягивают с посещением врача. Большинство больных ощущают жжение, которое становится сильнее после физических нагрузок.
Дополнительными симптомами являются:
- чувство давления в нижней части живота, которое усиливается перед посещением туалета;
- повышение температуры тела и лихорадка при сильном воспалительном процессе;
- учащение сердцебиения;
- боль, отдающая в половые органы и поясничный отдел;
- тошнота и рвота – при отсутствии лечения длительное время.
Когда выпячивание захватывает мочевой пузырь, больного беспокоит частое мочеиспускание. В некоторых случаях возникают нарушения пищеварения, которые проявляются в виде запора либо диареи. Иногда у мужчин наблюдается увеличение мошонки, когда патологический процесс затрагивает данный орган.
Диагностика
Больные с признаками грыжи живота подлежат комплексному обследованию. Оно включает следующие методы:
- рентгенографию брюшной полости – на предмет выявления кишечной непроходимости
- УЗИ позволяет распознать невправимые выпуклости от новообразований и лимфатических узлов в паху, проанализировать анатомию брюшной полости, месторасположения мешка, выбрать оптимальный метод удаления грыжи.
- Компьютерная томография позволяет определить величину патологического образования, даже способного блуждать по брюшной полости.
Как определить грыжу позвоночника
Заболевания позвоночника, развитые в той или иной степени, сейчас встречаются практически у каждого человека старше 30 лет. Однако в последнее время они «молодеют» и вопрос сохранения здоровья опорно-двигательной системы остается актуальным для людей любого возраста. Одно из наиболее опасных и нередко встречающихся заболеваний – межпозвоночная грыжа. Она способна сильно изменить жизнь человека в худшую сторону. Но если лечение начато вовремя, то прогнозы могут быть относительно благоприятными. Определение наличия этого заболевания возможно только при правильной и своевременной диагностике. Как определить грыжу позвоночника у себя?
Осложнения
Ущемление грыжевого мешка – основная опасность патологии, которая возникает при сокращении мускулатуры живота. Грыжевое кольцо при сдавливании мешка уменьшается, что приводит к нарушению кровообращения органов грыжи. Ткани, лишенные кровоснабжения, отмирают, вызывая некроз пережатых кишечных петель и перитонит брюшной полости.
К тяжелым последствиям грыжи живота относят:
- отравление организма;
- кишечную непроходимость;
- перитонит – гнойное воспаление в полости живота;
- нарушение функций печени и почек.
Дифференциальный диагноз при ущемлении грыжи проводят с прободной язвой желудка, острым аппендицитом.
Осложненная грыжа
Ущемление проявляется резкой болью, увеличением выпуклости, повышением температуры, тахикардией. Такое состояние может длиться несколько часов, после чего назначают срочную операцию. Без лечения защемленная грыжа приводит к внутреннему кровотечению, воспалению, перитониту, потому чем раньше будет проведена диагностика, тем лучше прогноз.
Осложнения и их признаки:
- Защемление с некрозом, воспаление внутренних органов: проявляется интоксикация, тошнота, рвота, повышается температура, выступает холодный пот, кожа бледнеет, живот становится твердым;
- Затрудненное прохождение каловых масс по кишечнику или полная непроходимость: хирургическое осложнение, требующее удаление каловых масс путем разреза кишки. Проявляется увеличением объема живота, отсутствием стула несколько дней при условии нормального питания;
- Флегмона защемленного органа: происходит гнойный процесс, отравление организма, распространение инфекции, может закончиться сепсисом;
Паховая грыжа у мужчин осложняется варикоцеле, а в процессе проведения операции есть риск повреждение семенного канатика, что ведет к бесплодию.
Как вылечить
Патологию невозможно вылечить методами консервативной терапии, средствами народной медицины в домашних условиях.
Хирургическое лечение – единственный действе?