Внутренняя грыжа с права

Грыжа живота – довольно распространенная болезнь, которая может появиться у любого человека. Она подразделяется на множество видов, которые имеют различные симптомы, местоположение, причины развития и тактики лечения. Недуг приносит в жизнь человека много дискомфорта, поэтому важно знать, что такое грыжа живота.
Понятие и классификация
Грыжа на животе — это болезнь, характеризующаяся вылезанием органов брюшной полости на поверхность живота либо направлением их через грыжевые ворота внутрь брюшной полости. Грыжевые ворота представляют собой прогалины, возникшие в стенке живота. Этот дефект имеет естественное происхождение либо может образоваться из-за травмы или хирургического вмешательства.
Как показывает статистика, разными видами грыж в животе мучаются примерно 5% населения. Подавляющее большинство из них (80%) составляют мужчины, а оставшиеся 20% — представительницы прекрасного пола и дети. Как правило, брюшная грыжа диагностируется у дошкольников и людей старше 50 лет.
Болезни имеют виды, в том числе и грыжи живота. Классификация очень обширная и включает огромное количество подвидов. Для наглядности составим таблицу.
| Признаки | Виды грыж |
| Местонахождение |
|
| Локализация |
|
| Ущемление грыжи |
|
| Объем |
|
| Особые виды |
|
Внутренние грыжи живота диагностируются в 25% случаях. Во всех других ситуациях больные страдают наружными видами. Также особого внимания заслуживает вентральная грыжа. В последнее время она начала встречаться наиболее часто. Вентральная грыжа возникает после проведения операций.
Причины и симптомы
Грыжа брюшной полости спонтанно не появляется. Для его возникновения нужно время и несколько патологических факторов. Причины делятся на 2 вида: располагающие и свершающие.
К располагающим относятся:
- наследственный фактор;
- врожденные слабые мышцы;
- полученные изменения вследствие травм, хирургических вмешательств, истощения, после которых появляются слабые точки на теле.
Свершающие причины провоцируют повышение внутрибрюшного давления и развитие грыжи передней брюшной стенки в слабых точках. Среди них выделяют:
- регулярные тяжелые физические нагрузки;
- лишний вес;
- опухоли органов, находящиеся в брюшной полости;
- постоянный кашель, возникающий при хронических заболеваниях легких;
- нарушенное мочеиспускание;
- постоянные запоры;
- беременность, тяжелые роды;
- некоторые болезни (туберкулез, цирроз, увеличенная простата, паралич ног, полиомиелит и др.).
Все перечисленные причины, обуславливающие появление патологии, должны продолжаться длительное время. Только тогда формируется грыжа передней брюшной стенки.
Симптомы грыжи живота проявляются по-разному.
Для всех видов характерны ощущение дискомфорта, болезненность и выпячивание, которое проходит в горизонтальном положении. При наблюдении данных симптомов следует показаться хирургу. Он проведет необходимые обследования и поставит правильный диагноз.
Когда образуется грыжа в брюшной полости, симптомы зависят от его местоположения и степени тяжести. Признаки грыжи живота таковы:
- Выпячивание в виде опухоли, появляющееся при каком-либо физическом напряжении.
- Ноющие и тянущие боли в области грыжи.
- Расстройства мочеиспускания.
- Различные расстройства пищеварения – вздутие живота, понос, запор, рвотные позывы, тошнота, постоянная отрыжка.
Диагностика болезни
При подозрении на патологию «грыжа живота», симптомы соответствующие наблюдаются, то нужно обратиться к специалисту для комплексного обследования организма.
Если опухоль образуется на привычных для грыж местах (области паха, пупка и бедра), болезнь диагностируется легко. Вентральная грыжа узнается по «кашлевому толчку». Надо положить руку на выпячивание и попросить больного покашлять, при этом должны ощущаться четкие толчки. К способам диагностики относится пальпация грыжевых ворот, ощупывание и постукивание опухоли.
При некоторых видах грыж передней брюшной стенки используются дополнительные методы:
- гастроскопия;
- рентгенография;
- герниография (при данной процедуре в брюшную полость вводится контрастное вещество, которое позволяет исследовать грыжу);
- УЗИ самого выпячивания.

Способы лечения
Очень редко вентральная грыжа живота исчезает благодаря консервативному лечению. Почти всегда требуется хирургическое вмешательство. Если произошло ущемление внутренних органов, то операция проводится в срочном порядке. Ниже более детально рассмотрим все способы лечения.
Консервативные методы
Консервативное лечение грыжи живота назначают в целях предотвращения осложнений, роста опухоли и смягчения симптомов. Применяется по отношению к больным, которым оперативное вмешательство противопоказано в силу возраста, беременности, тяжелой болезни.
К консервативным методам относится:
- медикаментозная терапия;
- устранение причин, которые повышают внутрибрюшное давление;
- соблюдение диеты;
- гимнастика;
- ношение специального бандажа;
- массаж.
Оперативное лечение
Единственный способ справиться с патологией – удаление грыжи живота путем проведения операции.
Лишь один вид грыжи может исчезнуть самостоятельно – это пупочная у детей до 5 лет. Другие виды, в том числе и вентральная грыжа, сами не исчезнут, более того со временем они будут увеличиваться в размере и создадут серьезную угрозу для здоровья человека.
С проявлением первых симптомов необходимо сразу же обратиться к хирургу. Своевременно проведенная операция дает больше шансов на быстрое восстановление без различных осложнений. Перед операцией пациент должен пройти обследование и сдать все необходимые анализы. Анализ здоровья больного позволит хирургу назначить подходящий вариант лечения.
Как правило, грыжу живота удаляют с помощью проведения герниопластики. Всего выделяют 3 способа её проведения:
- Натяжная (отверстие на месте удаленной грыжи затягивается собственными тканями).
- Без натяжения (чтобы закрыть отверстие, применяют имплантаты из полипропиленовой сетки).
- Комбинированная (применяют и сетку, и собственные ткани).
Обычно прибегают ко второму способу. Он не растягивает ткани, а сетка из полипропилена обеспечивает надежную защиту, способную выдержать значительные нагрузки.
Также операцию по удалению грыжи можно провести открытым, лапароскопическим и эндоскопическим способами:
- Открытая операция считается классической и проводится путем проведения разреза брюшины, осмотра, непосредственного устранения либо вправления грыжи, установления сетки и зашивания.
- Эндоскопический и лапароскопический способы проведения операции не требуют выполнения разрезов больших размеров. Делается несколько небольших проколов (5 мм). Чтобы образовать рабочее пространство, в брюшину вводится углекислый газ. Затем вводится прибор с фонариком и видеокамерой и специальные манипуляторы, с помощью которых выполняют операцию.

Послеоперационное восстановление
Реабилитация заключается в восстановлении сил организма пациента. Рекомендации зависят от способа проведения операции, их должен назначить врач. После осмотра пациента он назначает диету, послеоперационную терапию и определяет интенсивность упражнений.
10 дней пациент должен ходить больницу, чтобы выполнить перевязки. Кроме того, назначается медикаментозное лечение обезболивающими лекарствами и антибиотиками. Физиотерапевтические курсы помогут ускорить процесс восстановления.
Несколько месяцев нельзя заниматься спортом. Также надо придерживаться правильного питания. В первые дни после операции необходимо есть жидкую пищу: бульоны, легкие супы, кисели. Постепенно в рацион надо добавить каши, нежирные сорта мяса и рыбы, яйца, овощи, фрукты, морепродукты. Необходимо отказаться от соленых и острых блюд, курения, употребления алкогольных напитков.
Швы снимают через неделю. После этого рекомендовано носить бандаж, чтобы вернуть тонус мышцам живота. Через 3 месяца можно заняться легкой физкультурой, при этом бандаж нельзя снимать. Быстрому выздоровлению способствуют дыхательная гимнастика и регулярный массаж.
Грыжа живота — серьезное заболевание, требующее лечения. В противном случае могут возникнуть серьезные осложнения в виде перитонита, непроходимости кишечника, интоксикации.
Источник
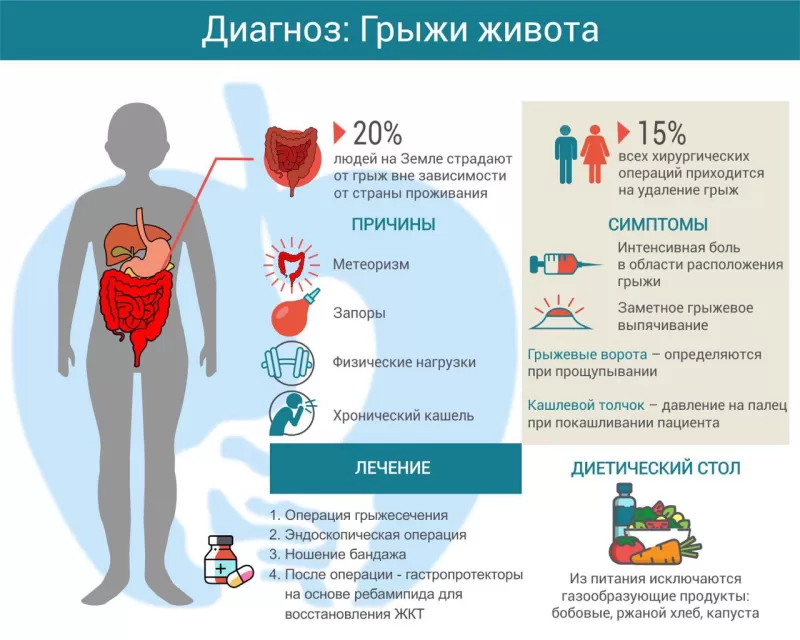
Грыжа живота — это смещение окруженного брюшиной внутреннего органа или его части в естественные или искусственно созданные слабые места брюшной стенки. От этой патологии страдает каждый пятый человек на Земле1. Операции грыжесечения (удаления грыжи) составляют до 15% всех оперативных вмешательств. Чаще болеют дети дошкольного возраста и взрослые старше 50 лет, преимущественно мужчины.
Общая информация и классификация
Отверстие, через которое выпячивается часть внутреннего органа, называется грыжевыми воротами. Ими могут стать:
- пупочное кольцо;
- паховый канал (анатомическое образование, в котором проходят сосуды и нервы, у женщин — круглая связка матки, у мужчин — семенной канатик);
- бедренный канал;
- рубец после операции на брюшной стенке.
Участок брюшины, прошедший сквозь грыжевые ворота, называется грыжевым мешком. Органы (или части органов), которые в него попали, — это грыжевое содержимое. Им могут быть петли кишечника, аппендикс, у женщин — яичник или отрезок маточной трубы.
Исходя из того, какое анатомическое образование поражено грыжей, она может быть:
- паховой — около 75%;
- бедренной — 10%;
- пупочной — 5-7%;
- послеоперационной — 8-10 %,
- поясничной, седалищной, промежностной и др.
По состоянию грыжевого мешка:
- свободная (грыжу можно легко «вправить» рукой);
- хронически осложненная (невправимая);
- остро осложненная (ущемление грыжи, кишечная непроходимость из-за копростаза, воспаление грыжевых оболочек).
По количеству грыжи могут быть одинокими и множественными.
Причины грыжи живота
Основная причина грыж живота — повышенное внутрибрюшное давление, которое и заставляет внутренние органы выпячиваться через слабые места. Слабыми местами называют участки, где нет мышц, а есть только соединительная ткань, способная растягиваться, но не сокращаться.
Способствуют этому многие факторы:
- постоянные физические нагрузки;
- запор;
- метеоризм;
- хронический кашель;
- повторные тяжелые роды;
- асцит (растяжение передней брюшной стенки).
Под действием длительной постоянной нагрузки «слабые места» передней брюшной стенки начинают растягиваться, между волокнами соединительной ткани появляются щели, которые и становятся грыжевыми воротами. В них выпячивается участок брюшины, покрывающий стенку живота, а следом — и часть внутреннего органа.
Симптомы грыжи живота
Пациенты чаще всего жалуются на не очень интенсивную боль в области расположения грыжи. Иногда боль бывает «отраженной»: так, на начальных этапах развития паховой грыжи могут быть жалобы на боль в яичке или половой губе, при пупочной грыже — в эпигастрии («под ложечкой»). По мере роста грыжи интенсивность боли снижается.
Если в грыжевой мешок попала часть мочевого пузыря, могут быть жалобы на боли и дискомфорт при мочеиспускании, чувство неполного опорожнения.
При осмотре заметно грыжевое выпячивание, размеры которого у разных пациентов варьируют от небольших до гигантских. Прощупывая его, можно определить грыжевые ворота и «вправить» в них участок органа, что ненадолго уменьшает размер грыжевого выпячивания. Если попросить пациента покашлять, введенный в грыжевой канал палец ощутит повышенное давление (симптом кашлевого толчка).

Основной симптом грыжи живота — эластичное безболезненное выпячивание
Самое опасное осложнение грыжи — ущемление. Оно может возникать в следующих случаях:
- спастически сжимаются ткани, окружающие грыжевой мешок;
- переполняется попавшая в него петля кишечника;
- часть петли возвращается в брюшную полость и «застревает» в грыжевых воротах.
При ущемленной грыже живота нарушается кровообращение попавшего в грыжевой мешок органа, что ведет к его некрозу (отмиранию). По статистике, ущемлением осложняется до 30% грыж.
Боль из умеренной становится сильной, спастической. При каловом ущемлении интенсивность боли может нарастать постепенно на фоне запора, при других формах она усиливается резко, внезапно. Максимальные болевые ощущения приходятся на область грыжевых ворот. Грыжевое выпячивание из мягкого становится напряженным, болезненным. За счет воспалительного экссудата оно увеличивается в размерах. Кашлевой толчок не передается, вправление грыжи невозможно.
Если больной медлит с обращением к врачу, со временем боль уменьшается. Но это не признак облегчения, а грозный симптом некроза органа, ущемленного в грыжевом мешке. Через некоторое время боль возвращается, уже как симптом острого перитонита.
Ущемление — показание к немедленной операции!
Диагностика грыжи живота
Обычно для диагностики грыжи живота бывает достаточно осмотра хирурга. Но для того, чтобы выбрать наилучшую хирургическую тактику, врачу нужно оценить состояние органов, попавших в грыжевой мешок. Для этого назначают:
- УЗИ органов брюшной полости;
- обзорную рентгенографию брюшной полости;
- серию рентгенограмм, показывающих движение бария по тонкому кишечнику.
Для оценки общего состояния пациента перед операцией назначают клинический анализ крови и мочи, ЭКГ, биохимическое исследование крови, консультации узких специалистов (в зависимости от имеющихся хронических заболеваний).
Лечение грыжи живота

Единственный эффективный метод лечения грыжи — операция
Единственный эффективный метод лечения грыжи — операция. Грыжевой мешок вскрывают, содержимое вправляют в брюшную полость, грыжевые ворота ушивают. В рамках традиционных методик область грыжевых ворот укрепляют собственными тканями пациента. Более современные методы предполагают наложение синтетического сетчатого протеза, который препятствует рецидиву грыжи живота.
В традиционном варианте операцию грыжесечения делают под местной анестезией, но сейчас, заботясь о комфорте пациента, нередко используют общий наркоз.
В последние годы для лечения грыжи живота начинают активно применять малотравматичные эндоскопические методики. При эндоскопической операции грыжевые ворота закрывают сетчатым протезом. Вмешательство проводят под общим наркозом.
Если по какой-то причине оперативное лечение грыжи живота невозможно, назначают ношение специального бандажа.
Показания для ношения бандажа:
- грыжи у очень маленьких детей;
- острые и хронические инфекции до их ликвидации;
- вторая половина беременности;
- первые полгода после инфаркта, инсульта;
- декомпенсация тяжелых хронических заболеваний, при которых пациент может не перенести операцию.
Бандаж не считается адекватным методом лечения грыжи, так как он травмирует её и может превратить в невправимую.
Прогноз и профилактика грыжи живота
При условии вовремя сделанной операции прогноз, как правило, благоприятен. К сожалению, примерно у 10% пациентов после операции случаются рецидивы. Тем не менее, неосложненная грыжа не угрожает жизни. При осложнении прогноз резко ухудшается.
Специфической профилактики грыжи живота не существует. Чтобы снизить вероятность её появления, нужно своевременно лечить заболевания, повышающие внутрибрюшное давление: колиты, хронические болезни лёгких, сопровождающиеся постоянным кашлем.
[1] Шимко В.В., Сысолятин А.А. Грыжи живота: учебное пособие. — Благовещенск: Амурск. гос. мед. академия, 2010
Источник
Правосторонняя грыжа (hernia dextra) — это грыжа с правой стороны тела человека. Данная патология является одной из наиболее распространенных в хирургии. Все грыжи условно можно разделить на грыжи живота и межпозвоночные грыжи.
Виды правосторонних грыж
Фото: паховая грыжа справа
К правосторонним грыжам позвоночника относят:
- правостороннюю парамедианную грыжу диска;
- правостороннюю фораминальную грыжу.
К правосторонним грыжам живота можно отнести:
- правостороннюю паховую грыжу;
- правостороннюю диафрагмальную грыжу.
Правосторонняя паховая грыжа
Правосторонняя паховая грыжа — это патологическое выхождение брюшины и внутренних органов (мочевой пузырь, большой сальник, яичники у женщин, кишечник) в паховый канал с правой стороны. Встречается чаще, чем левосторонняя.
Правосторонняя диафрагмальная грыжа
Правосторонняя диафрагмальная грыжа — это перемещение органов из полости живота в грудную полость сквозь пищеводное отверстие в диафрагме.
Диафрагмальные грыжи могут быть:
- травматическими (повреждения возникают в результате ранения, аварии, падения с высоты, требуется неотложная операция);
- нетравматические (истинные грыжи слабых зон диафрагмы, грыжи естественных отверстий диафрагмы, ложные врожденные грыжи).
Наибольшее распространение (более 90% от всех перечисленных грыж) получили грыжи пищеводного отверстия диафрагмы (ГПОД), которые возникают в результате перемещения из брюшной полости нижней части пищевода вместе с отделами желудка через пищеводное отверстие диафрагмы в полость грудной клетки.
Правосторонняя фораминальная грыжа
Правосторонняя фораминальная грыжа — когда выпячивание (протрузия) межпозвоночного диска происходит в месте выхода из позвоночного канала спинномозгового корешка. Встречается реже, чем левосторонняя фораминальная грыжа. Чаще возникают в поясничном отделе, наиболее слабый участок — пояснично-крестцовый переход L5-S1.
Этот вид протрузии очень опасный, так как может влиять непосредственно на нервные структуры.
Парамедианная правосторонняя грыжа диска
Фото: виды позвоночных грыж
Правосторонняя парамедианная грыжа диска l4-l5 — это выпячивание (протрузия) межпозвоночного диска между 4-м и 5-м поясничными позвонками по направлению к центру спинномозгового канала и несколько в правую сторону.
Правосторонняя парамедианная грыжа диска L5-S1— это выпячивание (протрузия) межпозвоночного диска на уровне 5-го поясничного и 1-го крестцового позвонков к центру спинномозгового канала с уклоном в правую сторону.
Правосторонняя парамедианная грыжа диска с5-с6 — это выпячивание (протрузия) межпозвоночного диска на уровне 5-го и 6-го шейных позвонков к центру спинномозгового канала и немного в правую сторону.
Лечение и симптомы правосторонних грыж
Правосторонняя паховая грыжа проявляет себя болями различной интенсивности в паховой области и внизу живота, которые иррадиируют в поясницу или крестец, усиливаются при физических нагрузках, чихании, кашле. Больной обнаруживает характерное выпячивание в паху с правой стороны. При правосторонней пахово-мошоночной грыже содержимое спускается в область мошонки и вызывает увеличение ее размеров.
Достаточно часто, из-за маленьких размеров, грыжа может совсем не обнаруживаться пациентами.
Больших размеров грыжевое выпячивание причиняет значительный дискомфорт, особенно при ходьбе, физической активности, нарушает трудоспособность.
Фото: правосторонняя паховая грыжа
При нахождении в грыжевом мешке слепой кишки, помимо болей, наблюдаются запоры. Если выходят маточные трубы и яичник у женщин, беспокоят сильнейшие боли, особенно во время менструации. Скользящая грыжа мочевого пузыря проявляет себя дизурическими явлениями: учащенное мочеиспускание, рези и дискомфорт в уретре, у пожилых нередко отмечается задержка мочи.
Консервативное лечение правосторонней паховой грыжи бесперспективно, а риск возникновения ущемления чрезвычайно высок. Поэтому всегда прибегают к операции — герниопластике.
Осуществляется она двумя способами:
- натяжная — закрытие дефекта в районе пахового канала стягиванием и сшиванием между собой собственных тканей пациента;
- ненатяжная — с индивидуальным подбором и установкой новейших синтетических имплантов.
При правосторонней диафрагмальной грыже симптомы могут быть следующие:
- изжога;
- отрыжка;
- одышка и сердцебиение после приема большого количества пищи;
- боли в верхней части живота;
- иногда рвота после еды, приносящая облегчение;
- ощущение в грудной клетке «бульканья и урчания».
Часто такие грыжи осложняются воспалительными заболеваниями пищевода и рефлюкс-эзофагитом, которые связаны с постоянным раздражением желудочным соком слизистой.
Опасным осложнением является ущемление грыжи в отверстии диафрагмы.
У пациента внезапно появляется резкая боль в животе и в левой половине груди, задержка стула, рвота и др. Необходимо срочное оперативное вмешательство.
Консервативное лечение правосторонней диафрагмальной грыжи проводится с использованием препаратов, уменьшающих агрессивное действие желудочного содержимого на слизистую оболочку пищевода и снижающих желудочную секрецию. Рекомендуется диета с ограничением раздражающих продуктов (острое, жирное, жареное, соленое), дробное питание.
При остальных видах диафрагмальных грыж проводится операция в плановом порядке.
Фото: лечение грыжи межпозвоночного диска
Правосторонняя фораминальная грыжа проявляет себя резкими болями, которые не купируются анальгетиками, иногда снимаются только использованием наркотиков, быстро нарастает их интенсивность. Больной принимает вынужденную позу. Клиническая картина сопровождается неврологическими нарушениями: выпадают сухожильные рефлексы и/или появляется слабость сгибателей и разгибателей стопы. Пациенту при этом невозможно встать на пятку или на носок.
Консервативная терапия зачастую неэффективна, поэтому прибегают к оперативному лечению — удалению фораминальной грыжи.
Симптоматика правосторонней парамедианной грыжи диска зависит от локализации выпячивания.
Если это шейный отдел, боли распространяются по правому плечу, лопатке, руке, кисти, отдают в правую половину шеи и головы.
При расположении грыжи в поясничном отделе, больного беспокоят боли в пояснице, иррадиирующие в правое бедро, голень, спускающиеся в стопу и пальцы.
Возможно проведение консервативного лечения с использованием мануальной терапии и других методов. Однако, чаще всего, прибегают к хирургическому удалению парамедианных грыж.
Смотрите видео: Паховая грыжа: причины, виды, симптомы, последствия. Ущемление паховой грыжи
Источник
