Вся информация о грыже позвоночника

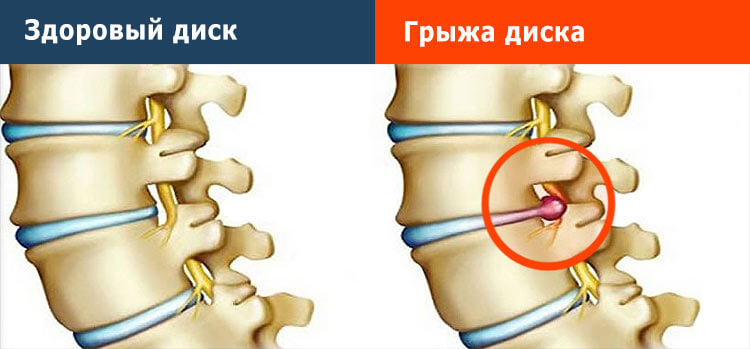
Межпозвонковый диск здорового человека.
Межпозвонковая гры́жа (грыжа межпозвоночного диска) — это выпячивание ядра межпозвонкового диска в позвоночный канал в результате нарушения целостности фиброзного кольца.
Наиболее часто встречаются грыжи межпозвонковых дисков пояснично-крестцового отдела позвоночника (150 случаев на 100 000 населения в год), значительно реже наблюдаются грыжи в шейном отделе позвоночника, наиболее редки — в грудном отделе.
Грыжи относительно редко требуют хирургического вмешательства, тем не менее в США ежегодно проводится более 200 тысяч, а в Германии — 20 тысяч вмешательств. В 48 % случаев грыжи локализуются на уровне L5-S1 пояснично-крестцового отдела, в 46 % случаев — на уровне L4-L5, остальные 6 % — на других уровнях или на нескольких уровнях пояснично-крестцового отдела.
Провоцирующие факторы дегенерации диска и дальнейшего грыжеобразования полностью не изучены. Данный процесс обусловлен многофакторной этиологией. Среди многочисленных причин генетический, наследственный фактор имеет существенное значение. Генетическое влияние — это наиважнейший фактор раннего наступления дисковой дегенерации.
Однако не только генетические эндогенные факторы, но и экзогенные влияния определяют характер и скорость дегенеративных изменений диска. Физические нагрузки в виде подъёма тяжестей, торсионных нагрузок, то есть подъем тяжести в сочетании со скручиванием, или «гольфинг», вождение автомобиля определены как основные факторы риска дисковой дегенерации и последующего грыжеобразования.
У взрослых людей межпозвонковый диск не имеет кровоснабжения и его питание происходит осмотически, т.е. при движении, например при ходьбе. Соответственно при малоподвижном образе жизни питания диску недостаточно и со временем он теряет влагу и становится хрупким. Так же на эту хрупкость влияет наследственность.
Так же существует триггерная теория грыжеобразования. Согласно ей первопричиной являются сокращённые мышцы, которые как тиски сжимают межпозвонковый диск тем самым мешают нормальному его питанию. Следствием является постепенная потеря влаги диском и его хрупкость.
Вместе с тем явление выпячивания диска является физиологичным при малых его проявлениях. Именно по этой причине человек утром имеет больший рост чем вечером.
Клинические проявления[править | править код]
Грыжи дисков в большинстве возникают у людей трудоспособного возраста. Они часто сопровождаются неврологическими нарушениями, обусловленные компрессией спинномозгового корешка. Образованию грыжи диска обычно предшествуют эпизоды поясничных болей, часто связанных с физическими нагрузками. При неврологическом обследовании можно предположительно сориентироваться в отношении локализации компримирующего процесса по длине и поперечнику позвоночного канала, оценивая всем известную топику неврологических нарушений. Ниже приведена клинико-топографическая ориентация при компрессии корешков шейного и поясничного отделов позвоночника:
– синдром корешка L4 (диск L3-L4) — иррадиация болей в передневнутренние отделы бедра, голени и внутреннюю лодыжку, гипестезия на передней поверхности бедра, слабость четырёхглавой мышцы, снижение или утрата коленного рефлекса;
– синдром корешка L5 (диск L4-L5) — иррадиация болей из верхней ягодичной области в наружные отделы бедра и голени, иногда с распространением на тыл стопы, на I-III пальцы, гипестезия в этой же зоне; слабость перонеальной группы мышц, возможна гипотрофия, слабость разгибателя I пальца стопы (симптом Спурлинга);
– синдром корешка S1 (диск L5-S1) — иррадиация болей из средней ягодичной области в задненаружные или задние отделы бедра, голени, в пятку с переходом на наружный край стопы и IV—V пальцы, гипестезия в задненаружных отделах голени и наружных отделах стопы; гипотрофия большой ягодичной и икроножной мышц, слабость икроножной мышцы, снижение или отсутствие ахиллова и подошвенного рефлексов. Отмечаются следующие синдромы компрессии корешков шейных спинномозговых нервов, которые обычно сдавливаются в межпозвонковом отверстии над одноименным позвонком.
Синдром компрессии корешка С4 проявляется болями в надплечье, может сопровождаться, амиотрофией трапециевидной, надостной и даже большой грудной мышцы. Синдром компрессии корешка С5 — проекционная боль и чувствительные расстройства локализуются в зоне дельтовидной мышцы, могут сопровождаться с ее слабостью и гипотрофией, снижением лопаточного рефлекса.
Синдром компрессии корешка С6 — проекционная боль и чувствительные расстройства локализуются в виде полосы по наружному краю руки, до первого пальца кисти. Снижается сила мышц, сгибающих предплечье, нарушается рефлекс с двухглавой мышцы.
Синдром компрессии корешка С7 — проекционная боль и чувствительные расстройства локализуются в виде полосы на тыльной поверхности руки, особенно в трёх средних пальцах. Триципитальный рефлекс обычно снижен или отсутствует. Могут быть вегетативно-трофические нарушения в кисти.
Синдром компрессии корешка C8 диагностируется очень редко, в основном при посттравмотическом остеохондрозе с формированием грыжи или «остеофита» в межпозвонковом отверстии С7—Th1. Проекция болей и чувствительных расстройств соответствует ульнарному краю руки, включая четвёртый и пятый пальцы. Может быть снижен карпорадиальный рефлекс.
Обследование[править | править код]
Методом выбора диагностики грыж межпозвонковых дисков в настоящее время является магнитно-резонансная томография (МРТ) или мультиспиральная компьютерная томография (МСКТ). При необходимости проводится неинвазивная МР-миелография или инвазивная КТ-миелография.
Лечение[править | править код]
В большинстве случаев симптомы межпозвонковой грыжи стихают в течение нескольких недель, что может быть обусловлено их спонтанной резорбцией. В последующем наступает ремиссия и хирургическое вмешательство не требуется. Исследование Vroomen и коллег (2002) показало, что у 73 % пациентов выраженное улучшение наступало без хирургического вмешательства в течение 12 недель после появления симптомов заболевания.
Однако сам факт облегчения состояния, при наличии грыжи, не исключает факта образования последствий по типу корешкового синдрома (травмы и воспаления нервных корешков спинного мозга)
Хирургическое лечение межпозвоночной грыжи должно рассматриваться только как крайняя мера и только после безуспешных попыток консервативного лечения, которое не смогло взять под контроль болевой синдром.
Основным методом консервативного лечения межпозвонковой грыжи является системная противовоспалительная терапия с использованием противовоспалительных средств (как НПВС, так и гормональных), миорелаксантов. Основная цель данного лечения состоит в снижении воспаления в месте возникновения грыжи с целью меньшего её воздействия на корешок. С этой же целью применяются инъекции в непосредственной близости воспалительного процесса — блокады. Блокады различаются на паравертебральные (в мышцы разгибающие туловище) и эпидуральные (непосредственно к самой грыже). Эпидуральные блокады являются сложной медицинской процедурой и требуют от специалиста её проводящего высокой квалификации.
Последний Кохрановский обзор эпидуральных кортикостероидных блокад при боли в спине и радикулопатии показал, что разница между блокадой с активным веществом и плацебо, была менее 10% и не может считаться клинически значимой. Авторы рекомендовали пересмотреть клинические рекомендации по использованию кортикостероидных препаратов (блокад) при данной патологии и снизить количество их применения.[1]
Однако и в период после обострения, воспалительный процесс продолжается и благодаря ему происходит лизис и грыжа уменьшается в размерах. Процесс уменьшения размеров межпозвонковой грыжи называется резорбцией[2]. Иммунные клетки распознают выпучившееся пульпозное ядро как чужеродное и уничтожают его, однако это связано с воспалительным отёком и при новообразовавшейся грыже он играет негативную роль в виде дополнительного давления на корешок.[3]
Кроме медикаментозной терапии значительную и зачастую решающую роль играет лечебная физкультура.
А также комплекс вертеброневрологических подходов, которые позволяют уменьшить грыжу межпозвонкового диска без операции.
Показания для хирургического лечения грыж межпозвонкового диска[править | править код]
Существует три состояния болезни в разрезе хирургического вмешательства: 1. Показания отсутствуют; 2. Относительные показания; 3. Абсолютные показания.
- Показания в хирургическом вмешательстве отсутствуют в том случае, если болевой синдром поддаётся консервативному лечению.
- Относительные показания имеются в случае неэффективности консервативного лечения, либо с целью достижения выздоровления в кратчайшие сроки.
- Абсолютные показания имеются при критических нарушениях, связанных с пережатием корешков, вызывающих недержание мочи и кала, нарушением потенции и прочими. Определённую роль играет время от появления самого пережатия до проведения операции, в связи с возможными нарушениями функциональности пережатого нерва в будущем.
Данное разделение носит отчасти условный характер, так как каждый случай индивидуален и требует индивидуального подхода в лечении.
Виды оперативного лечения[править | править код]
До недавнего времени применялось удаление грыжи межпозвонкового диска путём ламинэктомии соответствующего уровня. С появления хирургического микроскопа стало возможным уменьшить травму операционного доступа и производить удаление грыжи диска через меньшее трепанационное окно, так появился метод интраламинарного микрохирургического удаления грыжи диска, который используется и по сей день, являясь «золотым стандартом» хирургического лечения грыж межпозвонковых дисков. Дальнейшее развитие методов идет по пути уменьшения хирургической травмы, и это развитие неотрывно связано с развитием медицинской техники и оптики. В настоящее время широко применяется микрохирургическое удаление и появилось множество вариантов эндоскопического удаления грыжевого выпячивания.
Трансфасеточное удаление межпозвонковой грыжи поясничного отдела с использованием тубусных ретракторов и чрескожной полуригидной транспедикулярной стабилизацией на PEEK-стержнях[править | править код]
Современный малоинвазивный метод нейрохирургического лечения межпозвонковой грыжи. В ходе операции производится удаление грыжи и стабилизация оперируемого сегмента при помощи системы, состоящей из четырёх титановых винтов и двух PEEK (ПИК) стержней. В операции используется тубусный ретрактор (ранорасширитель), который позволяет произвести операцию через небольшой разрез, не повреждая мышцы спины (подобно эндоскопическим операциям).
На первом этапе операции при помощи интраоперационного рентгена производится разметка области, в которой будет проводиться операция. Затем выполняется небольшой надрез кожи (длиной около 2 см) и устанавливается ранорасширитель. Через ретрактор с использованием операционного микроскопа производится удаление части сустава, после чего хирургу становится видна грыжа, которая давит на нервный корешок. Затем межпозвонковая грыжа удаляется. Следует отметить, что в отличие от эндоскопической операции, благодаря использованию тубусного ретрактора и операционного нейрохирургического микроскопа, врач может видеть 3D-изображение вместо 2D, а также имеет больше свободы в использовании различных хирургических инструментов. В конечном итоге это существенно влияет на качество операции.
После удаления межпозвонковой грыжи производится чрескожная транспедикулярная стабилизация PEEK-стержнями среднего и заднего опорного столба. Все стабилизирующие имплантаты устанавливаются под контролем ЭОП (электронно-оптического преобразователя, рентгена).
В результате данной операции устраняется механическая причина — межпозвонковая грыжа. Оперированный сегмент надежно укрепляется с учетом сохранения биомеханики позвоночника. Уже на следующий день после операции пациент может активизироваться (вставать, садиться, ходить). Через три дня после операции пациент может покинуть больницу и вернуться к привычному образу жизни. Затем в течение периода вживления имплантата, который длится 3—4 месяца, не рекомендуются (но не запрещаются) экстремальные осевые нагрузки на позвоночник. Специальной реабилитации после операции не требуется.
Микрохирургическое удаление грыжи межпозвонкового диска[править | править код]
Микрохирургическое удаление грыжи межпозвоночного диска (микродискэктомия) — это операция, являющаяся эффективным методом хирургического лечения. Этот метод выполняется под большим увеличением с использованием операционной налобной лупы или с использованием операционного микроскопа. Основным преимуществом этого метода является возможность удаления грыжи межпозвонкового диска любой плотности и любого расположения. Паравертебральные мышцы отделяются от дужек позвонков, производится экономная резекция дужек смежных позвонков, части межпозвонкового сустава. Большое увеличение позволяет точно и деликатно манипулировать в спинномозговом канале, удалять любые возможные варианты грыж межпозвонковых дисков с минимальной вероятностью повреждения нервных структур позвоночного канала. Операция производится под общим наркозом в положении больного на животе, с кожным разрезом 3—4 см. Риск послеоперационных осложнений минимален. Современная нейрохирургия предполагает раннюю активизацию пациента уже на следующие сутки. Средний срок пребывания в стационаре составляет 5—7 дней. Пациент может приступить к нефизическому труду через 7—14 дней, а к физическому — через 2—4 недели. Обычно рекомендуется в течение месяца ограничивать положения сидя. Для соблюдения осанки и минимизации возможных осложнений рекомендуется в течение 1—2 месяцев носить полужёсткий поясничный корсет.
Эндоскопическое удаление грыжи[править | править код]
Эндоскопический метод хирургического лечения грыж межпозвонковых дисков является достаточно новым направлением и как таковой подвергается массе критики и сравнений. На сегодняшний день существует обширный арсенал эндоскопических методов лечения грыж межпозвонковых дисков. В первую очередь, их следует разделить по отделу позвоночника, на котором они применяются.
При лечении грыж межпозвонковых дисков шейного отдела позвоночника наиболее широкое распространение получили три метода:
- по H. D. Jho, или передне-боковой эндоскопический метод;
- PECD (percutaneous endoscopic cervical discectomy) — передняя шейная эндоскопическая дискэктомия;
- задняя эндоскопическая дискэктомия.
При лечении грыж межпозвонковых дисков грудного отдела позвоночника используется передний или торакоскопический метод.
Для лечения грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника используется группа боковых задних эндоскопических доступов.
Применение эндоскопа позволяет существенно уменьшить операционную травму, но имеет более ограниченные условия применения (размер, расположение грыжи межпозвонкового диска). Размеры разреза и всего доступа уменьшаются до 1—2,5 см, риск послеоперационных осложнений меньше. Пациент может ходить в день операции или на следующий день, выписывается из стационара на 3—4 день после операции. Данный вид вмешательства обеспечивает более быструю реабилитацию и возобновление прежней трудовой деятельности.
Эндоскопическая операция
Примечания[править | править код]
Литература[править | править код]
- Биктимиров Р. Г., Кедров А. В., Киселёв A. M., Качков И. А. Остеохондроз позвоночника (рус.) // Альманах клинической медицины : научная статья. — Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского, 2004. — № 7. — С. 328—337. — ISSN 2072-0505.
- Кротенков П. В., Киселёв A. M., Шерман Л. А. МРТ томография в диагностике и лечении грыж грудных межпозвоночных дисков. (рус.) // Вестник рентгенологии и радиологии : научная статья. — Лучевая диагностика, 2007. — № 4. — С. 53—57. — ISSN 0042-4676.
- Щурова Е. Н. Исследование стабилометрических показателей до и после удаления межпозовноковой грыжи в поясничном отделе позвоночника. (рус.) // Нейрохирургия : научная статья. — Некоммерческое партнёрство по организации и содействию в выпуске издания «Журнал „Нейрохирургия“». — № 1. — С. 23—29. — ISSN 1683-3295.
- Бубновский С. М. Грыжа позвоночника — не приговор! — М.: Эксмо, 2010. — ISBN 978-5-699-41232-7.
- Каплан Л. Грыжа поясничного диска. Пер. с англ. Н. Д. Фирсовой (2017).
- Галлямова А. Ф. Диагностика и особенности клинических проявлений дистрофических заболеваний позвоночника у работников нефтеперерабатывающего предприятия. (рус.) // Нейрохирургия : научная статья. — Уфа: Некоммерческое партнерство по организации и содействию в выпуске издания «Журнал Нейрохирургия», 1999.
Источник
Количество людей, страдающих от позвоночной грыжи, растет с каждым годом, причем болезнь неудержимо «молодеет» — все чаще признаки патологии можно заметить у пациентов среднего возраста и даже молодежи. Грыжа позвоночника — весьма серьезная проблема, которая в подавляющем большинстве случаев развивается на фоне других заболеваний опорно-двигательного аппарата и без своевременного лечения грозит человеку опасными осложнениями вплоть до полного паралича. При этом, если время не было упущено, и был поставлен верный диагноз, позвоночная грыжа хорошо поддается консервативному лечению, а значит, у больных остается немало шансов на возвращение к полноценной жизни.
Что такое грыжа позвоночника?
У людей, впервые столкнувшихся с проблемой позвоночной грыжи, неизбежно возникает целый ряд вопросов: что это такое, почему появляется заболевание и насколько оно угрожает жизни и здоровья? И чтобы ответить на них, в первую очередь нужно разобраться в анатомическом строении позвоночника. Его образует множество отдельных костей — позвонков, располагающихся один над другим. Чтобы они не терлись друг о друга, между позвонками имеются своего рода «прокладки», амортизирующие нагрузку на позвоночник при движении — межпозвоночные диски. Их наружная оболочка — фиброзное кольцо — на протяжении всей жизни человека должна оставаться крепкой и твердой, чтобы защищать расположенное внутри мягкое пульпозное ядро.

Если по тем или иным причинам верхний и нижний позвонки оказывают на диск чрезмерное давление, постепенно смещая его, он утрачивает способность выполнять свои функции, а фиброзное кольцо начинает разрушаться. При этом пульпозное ядро, частично или полностью утратившее свою оболочку, выдавливается наружу — формируется грыжа позвоночника. Процесс сопровождается дискомфортом и болями, которые со временем становятся все более интенсивными и мучительными.
На первом этапе развития грыжи позвоночника волокна, образующие фиброзное кольцо, повреждаются, и в нем появляется трещина. Через нее пульпозное ядро выпячивается наружу, но в целом оно продолжает удерживаться в определенных границах. На этой стадии грыжа поддается консервативному лечению, после которого пациенту обязательно придется соблюдать меры профилактики и вести здоровый образ жизни. Если же время было упущено, пульпозное ядро через образовавшийся разрыв может полностью покинуть фиброзное кольцо, оказавшись в позвоночном канале. В этом случае безоперационные методы лечения грыжи могут не принести желаемого эффекта, а значит, единственным вариантом становится хирургическое вмешательство.
Чаще всего встречается грыжа поясничного отдела позвоночника, особенно расположенная между 4 и 5 поясничными позвонками, так как именно на него приходится наибольшая нагрузка. Шейный отдел поражается реже, а при некоторых видах искривления позвоночника грыжа может появляться и в грудном отделе.
Почему возникает заболевание?
Факторов, способных спровоцировать появление грыжи позвоночника, немало, и зачастую на человека оказывают влияние сразу несколько из них, постепенно подрывая его здоровье. Основные причины возникновения межпозвоночных грыж кроются в неправильном образе жизни и уже имеющихся заболеваниях опорно-двигательного аппарата. Речь идет о:

- венозном застое вследствие малоподвижного образа жизни;
- скудном питании, вызывающем дефицит витаминов и минералов;
- неправильно подобранных матрасе и подушке;
- избыточном весе;
- вредных привычках;
- чрезмерной нагрузке на позвоночник, например, при подъеме тяжестей или во время занятий спортом;
- полученных травмах;
- болезнях позвоночника (остеохондрозе, сколиозе, кифозе и т. д.);
- перенесенных инфекциях;
- врожденных аномалиях позвоночника.
У женщин спровоцировать появление грыжи также может беременность — в этот период нагрузка на межпозвоночные диски возрастает в несколько раз. Однако по статистике от грыжи позвоночника чаще страдают мужчины — хрящевая ткань у них развита не так хорошо, как у женщин, поэтому больше подвержена дегенеративным изменениям.
Имеет значение и возраст — пациентов с грыжей гораздо больше среди пожилых людей, чем из числа молодежи. Нельзя сбрасывать со счетов и фактор наследственности — если в семье у человека есть люди с заболеваниями позвоночника, риск возникновения у него аналогичных проблем существенно возрастает.
Симптомы позвоночной грыжи
На первых порах единственным проявлением грыжи позвоночника может быть лишь незначительный дискомфорт в спине или шее, который чаще всего списывают на усталость или мышечное перенапряжение. Однако по мере развития заболевания приступы боли становятся более частыми и продолжительными, а на поздних стадиях перестают зависеть от физической активности, беспокоя человека практически постоянно, даже если он находится в состоянии покоя.
Но боль — далеко не единственный признак грыжи позвоночника. Симптомы этой патологии во многом зависят от ее локализации, поэтому тщательно изучив их, врач может сделать предварительный вывод о том, какой именно отдел позвоночника подвергся дегенеративным изменениям.
К общим первичным признакам грыжи относятся:
- острая боль в позвоночнике, которая усиливается только при физических нагрузках и исчезает после непродолжительного отдыха;
- отечность;
- мышечное напряжение;
- искривление позвоночника;
- чувство жжения, покалывания и ползающих по коже мурашек.
Кроме этого, для грыжи поясничного отдела позвоночника, встречающейся чаще всего, характерны и другие симптомы:
- приступы острой боли в области поясницы, больше напоминающие прострелы;
- снижение или полная потеря чувствительности кожных покровов на ногах;
- диарея или запоры;
- геморрой как результат нарушения циркуляции крови;
- цистит;
- атрофия мышц;
- мочекаменная болезнь;
- воспаление органов малого таза, например, матки или яичников у женщин;
- чрезмерная потливость или, наоборот, сухость кожи на ногах.
Боль при грыже позвоночника, расположенной в этой области, бывает нисходящей, постепенно распространяющейся на нижние конечности, а при попытках наклониться, разогнуть или согнуть спину она, как правило, возрастает в несколько раз. Если грыжа задевает седалищный нерв, боль чаще всего ощущается только в одной ноге, охватывая ее целиком, вплоть до стопы, заметно усиливается при кашле и перестает беспокоить человека только в положении лежа.
Грыжу шейного отдела позвоночника помимо дискомфорта и болевых ощущений в шее можно распознать по:

- головным болям, мигреням;
- головокружению;
- ухудшению зрения, глазным заболеваниям;
- повышенной утомляемости, снижению работоспособности;
- неврастении, бессоннице;
- частым скачкам давления, гипертонической болезни;
- снижению или полной потере вкусовых ощущений;
- тошноте, рвоте;
- шуму в ушах;
- гнойному воспалению миндалин;
- болям и потере чувствительности в плечевой зоне;
- онемению пальцев рук.
Основная опасность позвоночной грыжи шейного отдела заключается в ухудшении мозгового кровообращения, вследствие чего существенно повышается риск возникновения ишемического инсульта.
Межпозвоночная грыжа, образовавшаяся в грудном отделе позвоночника, также вызывает постоянные боли в этой области и дискомфорт в плечах и лопатках. Параллельно человека могут беспокоить:
- одышка;
- жжение и боль в области сердца;
- снижение чувствительности кожных покровов;
- нарушения в работе щитовидной железы.
При этой форме грыжи болевой синдром не такой выраженный, поскольку на грудной отдел позвоночника обычно не приходится большая нагрузка. Но во время кашля, чихания и физической активности неприятные ощущения заметно усиливаются, а боль при этом может отдавать в живот. Кроме этого, провоцируя заболевания щитовидной железы, грыжа грудного отдела позвоночника часто становится причиной гормонального дисбаланса, из-за которого мужчины могут страдать от импотенции, а женщины сталкиваться с нарушениями менструального цикла.
Пока болезнь прогрессирует, ее симптомы появляются один за другим, но из-за их многообразия бывает очень сложно быстро разобраться, какой именно патологией они вызваны. Поэтому важно обращаться за медицинской помощью, не дожидаясь серьезного ухудшения самочувствия, повышая собственные шансы на полное выздоровление.
Диагностика заболевания
На начальной стадии симптомы грыжи больше напоминают заболевания внутренних органов, поэтому без консультации специалиста и ряда дополнительных исследований заподозрить, что причина проблемы кроется именно в позвоночнике, бывает крайне сложно. Во время визуального осмотра пациента врач может заметить искривление осанки и выявить снижение или полную потерю чувствительности на отдельных участках кожных покровов. Ощупывая позвоночник, он определяет наиболее болезненные участки и зоны неестественного мышечного напряжения — на основе этой информации он может сделать предварительный вывод о локализации патологии.
Для постановки окончательного диагноза больному могут быть назначены:

- Рентген. Позволяет исключить другие причины болей и дискомфорта, не связанные с грыжей позвоночника.
- Компьютерная томография. Дает развернутую информацию о состоянии позвоночного канала, его содержимом и окружающих тканях. Однако визуально подтвердить наличие грыжи позвоночника данные, полученные в результате КТ, могут далеко не всегда.
- Магнитно-резонансная томография. Позволяет получить исчерпывающую информацию о состоянии спинного мозга, нервных окончаний, мягких тканей, а также выявить дегенеративные изменения и опухоли, четко определив их локализацию.
- Миелограмма. Эта процедура предполагает проведение КТ с инъекцией контрастного вещества в спинной канал. Дает наиболее точную информацию о расположении и величине грыжи позвоночника.
- Электромиелограмма. Помогает выявить, какие именно нервные окончания сдавливаются образовавшейся грыжей.
Стандартным исследованием для окончательной постановки диагноза при подозрении на грыжу позвоночника является МРТ, а дополнительные методы диагностики назначаются исходя из индивидуальных особенностей пациента и имеющейся симптоматики.
Методы лечения
После детального обследования больному назначается комплексная терапия, которая полностью зависит от вида позвоночной грыжи и степени запущенности заболевания. Если проблему удалось выявить на ранней стадии, пациентам рекомендуется консервативное лечение, включающее:
- Прием медикаментов. В первую очередь, это обезболивающие препараты, призванные улучшить состояние больного, нестероидные противовоспалительные средства (при условии отсутствия хронических заболеваний ЖКТ), миорелаксанты для снятия мышечных спазмов и хондропротекторы, способствующие восстановлению хрящевой ткани. Также могут быть назначены средства для стимуляции кровообращения в проблемной зоне, поливитаминные комплексы и препараты, защищающие слизистую желудка. В тех случаях, когда обычных обезболивающих средств недостаточно для купирования приступа, может быть использована рентген-контролируемая блокада — инъекция глюкокортикоидов, местных анестетиков и витамина В12 непосредственно в очаг поражения. Процедура проводится под местным наркозом и контролем рентгена, и гораздо эффективнее, чем внутримышечные уколы, позволяет восстановить кровообращение, снять отек и облегчить болевой синдром.
- Лечебную гимнастику. Ежедневное выполнение специальных упражнений крайне важно как для борьбы с заболеванием на его ранних этапах, так и во время реабилитации после хирургического удаления грыжи позвоночника. План занятий разрабатывается лечащим врачом индивидуально для каждого пациента, и при самостоятельном выполнении упражнений в домашних условиях крайне важно строго придерживаться его и соблюдать осторожность, избегая чрезмерных нагрузок, резких движений и подъема тяжестей. При первых признаках грыжи позвоночника хороший эффект приносят занятия йогой, но упражнения в этом случае рекомендуется выполнять не на кровати, а на твердой поверхности.
- Физиотерапию. Включает в себя мануальную терапию, позволяющую высвободить защемленные нервные окончания путем сдвигания и растягивания позвонков, массаж, рефлексотерапию, УВЧ, электрофорез и фонофорез.
Кроме этого, положительный результат во время лечения грыжи позвоночника может дать гирудотерапия (использование пиявок для стимуляции кровотока и рассасывания выпавшего фрагмента под воздействием активных веществ, содержащихся в их слюне), криотерапия (улучшение кровообращения в проблемной зоне под воздействием жидкого азота) и иглоукалывание (раздражение нервных окончаний путем воздействия на активные точки).
Если же диагноз грыжа позвоночника был поставлен на поздних стадиях болезни, и традиционные методы лечения не принесли желаемый эффект, пациенту может быть рекомендовано оперативное вмешательство. Основными показаниями к хирургическому удалению грыжи являются сильные боли, с которыми не справляются обычные препараты, осложнения в виде неврологических нарушений, а также недержание мочи и импотенция у мужчин.
Существует несколько вариантов хирургического удаления позвоночной грыжи:

- Дискэктомия. Пульпозное ядро, покинувшее пределы фиброзного кольца, удаляется через небольшой разрез. В особо тяжелых случаях удалению подлежит полностью весь диск, а его место занимает титановый имплантат. Но такая процедура проводится довольно редко из-за высокого риска инфицирования и сложного восстановительного периода.
- Эндоскопическая операция. Малоинвазивный способ удаления грыжи позвоночника, который предполагает введение камеры и инструмента через небольшой прокол и практически не приводит к повреждению мышц.
- Лазерная операция. Применяется у пациентов младше 40 лет и только в том случае, если диск позвоночника не был разрушен. Предполагает введение иглы со световодом через прокол и «выпаривание» поврежденных участков посредством лазера.
Однако следует понимать, что операция по удалению грыжи позвоночника — это крайняя мера, к которой врачи стараются не прибегать, пока здоровье больного находится в относительной безопасности.
Восстановительный период
После длительного курса лечения грыжи позвоночника, даже если терапия принесла желаемый результат, пациенту необходима реабилитация, которая поможет закрепить полученный эффект и предотвратить осложнения или рецидив болезни. Речь идет об использовании специального корсета, физиопроцедурах и контроле массы тела.
Корсет при грыже призван уменьшить и равномерно распределить нагрузку на позвоночник, перенося часть давления на брюшную полость. Качественное изделие такого рода должно иметь плотную основу, но оставаться гибким, на протяжении дня поддерживая правильную осанку пациента. Точное время, в течение которого рекомендуется не снимать корсет, определяет лечащий врач — если носить его постоянно, повышается риск деградации мышц спины.
Огромную роль во время реабилитационного периода играет, в первую очередь, вытяжение позвоночника, позволяющее вернуть смещенные позвонки на место. Для этого используется груз или специальные тренажеры, причем сама процедура может проводиться в обычных условиях или в воде. Второй вариант считается более щадящим и менее болезненным для пациента. После вытяжения результат закрепляется с помощью ЛФК и ношения корсета.
Не менее важно для пациентов с грыжей позвоночника и правильное питание, особенно если у них имеются лишние килограммы. Для нормализации веса и его дальнейшего поддержания в необходимых рамках больным рекомендуется снизить калорийность продуктов и увеличить количество клетчатки в рационе. Также лучше отказаться от алкоголя, острых приправ, копченых и маринованных продуктов, уменьшить количество употребляемой соли и не забывать о питьевом режиме.
Меры профилактики
Соблюдая определенные правила, можно значительно снизить риск появления позвоночной грыжи и многих других проблем с опорно-двигательным аппаратом. Для этого необходимо:

- Следить за своим весом — чем больше лишних килограммов, тем серьезнее нагрузка на позвоночник.
- Поддерживать правильную осанку не только сидя, стоя и при ходьбе, но и во время сна. Например, стоять нужно прямо со слегка заведенными назад плечами, втянутым животом и ровной поясницей, сидеть — поставив обе ноги на пол, а спать лучше на жестком ортопедическом матрасе на спине или на боку, но не на животе. Если во время работы приходится долго стоять на месте, перенося вес на одну ногу, пальцы обеих ног нужно при этом поджимать — таким образом выравнивается центр тяжести и сохраняется нормальный кровоток.
- Стараться избегать подъема тяжестей. Если такой возможности нет, по крайней мере, делать это правильно: спина должна оставаться прямой, а основная нагрузка — приходиться не на поясницу, а на мышцы ног.
- Пересмотреть свой рацион, отказавшись от вредных продуктов в пользу сбалансированного питания, богатого витаминами и минералами.
- Не забывать об утренней гимнастике и специальных упражнениях для вытягивания позвоночника. Во время сидячей работы почаще делать перерывы, чтобы ненадолго изменить положение тела и размяться.
- Отказаться от курения и злоупотребления алкоголем.
- Женщинам сократить количество обуви на высоком каблуке и надевать ее только в исключительных случаях.
Конечно, одни лишь эти меры не могут гарантировать, что у человека никогда не возникнут проблемы с позвоночником, но уменьшить вероятность их появления им вполне под силу.
Тем же, кто все-таки столкнулся с позвоночной грыжей, важно понимать, что это заболевание — не приговор, и при правильном своевременном лечении оно име