Заморозка грыжи позвоночника лазером что это

Грыжа межпозвоночного диска – это проблема, с которой сталкиваются каждые 5 человек из тысячи, это наиболее распространенное и самое сложное и тяжелое проявление остеохондроза позвоночника.
90% грыж появляется в поясничном отделе.
В грудном и шейном отделах заболевание происходит редко, но лечится также, этим же методом. Болезнь начинается в результате разрыва межпозвоночного диска.
Образовавшаяся грыжа смещается назад в сторону и начинает давить на корешок нерва, вызывая воспалительный процесс, затем отек нерва. Именно поэтому боль в месте начала заболевания может появиться только спустя некоторое время выпячивания грыжи.
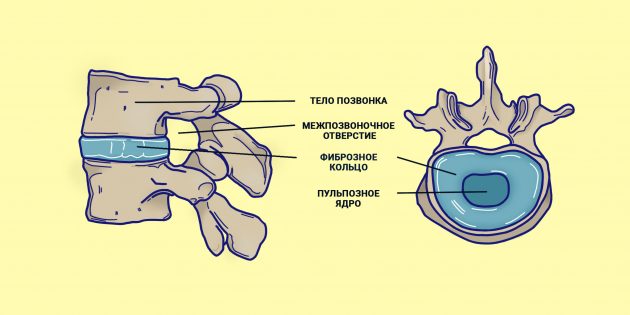
Процесс происходит следующим образом: в результате давления на позвоночный столб разрывается фиброзное кольцо межпозвоночного диска, сразу же происходит выпячивание студенистого ядра сквозь трещину в позвоночный канал – это и называется грыжей межпозвоночного диска.
Это серьезное заболевание опорно-двигательного аппарата, которое чревато потерей работоспособности, а в крайних случаях даже инвалидностью.
Сразу же при появлении болей, которые могут не локализоваться в месте появления грыжи, а отдавать в конечность, необходимо провести комплекс диагностических мероприятий, чтобы выявить размер и тип грыжи.
Ущемленный грыжей корешок нерва посылает болевые импульсы в мозг и больной ощущает боли не в месте появления грыжи, а, чаще всего, например, в ноге. Часто проявляется чувство слабости в конечности и потеря чувствительности. Необходима срочная консультация невролога и МРТ.
Что представляет собой операция лазером

Лечение грыжи позвоночника производится различными методами.
При нерезультативном консервативном лечении, в крайних случаях течения болезни назначается оперативное вмешательство.
Метод лазерной коррекции является высокоэффективным и позволяет в короткие сроки убрать очаг воспаления без потери трудоспособности на долгое время.
Лазерная методика лечения межпозвоночных грыж в настоящее время разделяется на реконструкцию и вапоризацию.
Лазерная реконструкция межпозвонкового диска – это его восстановление, которое достигается в результате лазерного излучения, относительно небольшой мощности.
Чрескожная лазерная вапоризация грыж межпозвонковых дисков – это миниинвазивный метод лечения. При применении метода вапоризации происходит высушивание диска. Так как межпозвонковый диск состоит на три четверти из воды, в результате обезвоживания он уменьшается на треть в объеме. Точно такой же эффект происходит и с грыжей. В случае окостенения грыжи, вапоризация в большинстве случаев неэффективна. Также метод малоэффективен при лечении грыж у пожилых людей старше 60 лет.
Под рентгеноскопическим контролем в ядро диска вводится игла, через которую вводится световод. Через него будет идти лазерное излучение. По тонкому кварцевому волокну в больное место пункционным методом подается лазерное излучение высокой мощности.
Операция проводится под местной анестезией.
Одновременно производится флюроскопический контроль методом введения фиброволокна через отдельный катетер в пульпозное ядро диска. Образующийся под действием лазерной энергии газ удаляется через насадку системы газовой эвакуации. Уровень, доза, частота импульсов лазерной энергии напрямую зависит от размера и вида грыжи.
Длительность проведения операции не превышает 25 — 30 мин., без учета предоперационной подготовки.
Ядро диска в результате выпаривания уменьшается, диск заметно сокращается в размерах, втягивается в позвонок, уменьшается давление на корешки нервов, а затем давление исчезает, отек проходит и боли исчезают.
Обычно боли проходят на третий-четвертый день после операции, после ухода отека нервного корешка, но бывает, что боль проходит сразу же после операции.

Благодаря вапоризации происходит селективная денервация, одновременно активизируются восстановительные процессы в хрящевой ткани.
Вновь образованные в результате нагрева клетки соединительной хрящевой ткани в течение трех месяцев – полугода заполняют трещины в диске, которые образовались при его деформации.
Параллельно с процессом сморщивания диска происходит процесс рубцевания. Благодаря этому стенки диска восстанавливаются и укрепляются. ЧЛВМД – это еще и эффективный способ профилактики появления повторных грыж.
Преимущества метода:
- Практически не повреждается позвоночник.
- Операция проводится под местной анестезией.
- Миниинвазивность.
- Небольшой реабилитационный период.
- Уменьшение грыжевых выпячиваний любых размеров.
- Возможность купировать несколько грыж в одном сегменте одновременно.
- Лазерная терапия проводится применительно ко всем отделам позвоночника.
- Минимальный риск осложнений.
- Благодаря нагреву тканей до 70 градусов стимулируется регенерация хряща и разрастается соединительная ткань.
Каждый тысячный сталкиваеся с проблемами позвоночника. Опыт многовековой истории оставил нам довольно эффективные средства борьбы с различными болезнями. Межпозвоночная грыжа не осталась в стороне. Народные средства для лечения грыжи включают в себя лечебную физкультуру, массаж, натирания лечебными маслами и использование целебных трав, применение скипидарных ванн и многое другое.
В каких случаях проводится лазерная операция
Основные показания к проведению операции:
- боль в пояснице, корешковый синдром при наличии грыжи размером не больше 6 мм;
- отсутствие эффекта консервативной терапии.

Наилучшего эффекта можно добиться при лечении ранних стадий заболевания при небольших размерах позвоночной грыжи.
Насколько быстро пациент бросил заниматься самолечением и обратился к специалисту, от этого напрямую зависит максимально успешный результат.
При чрезмерном сдавливании нервных корешков могут произойти необратимые изменения, когда корешки спасти уже не удастся, поэтому чем быстрее будет произведена операция, тем выше вероятность стопроцентного излечения.
Наилучшего результата можно добиться, если операция производится в течение первых шести месяцев после образования грыжи.
В основном такой метод лечения применяется для лечения грыж у работающих активных людей в возрасте до 50 лет. Он позволяет не выбиваться надолго из рабочего процесса для лечения. В более старшем возрасте, при выраженных дегенеративных изменениях диска этот метод применим не всегда.
Вапоризация не проводится:
- при секвестрированных грыжах;
- при воспалительных заболеваниях дисков;
- при комбинированных стенозах позвоночного канала.
Еще одним противопоказанием является сужение диска или аномалия строения позвонков, которая затрудняет хирургический доступ.
Вапоризация более эффективна при лечении небольших грыж до 6 мм, когда фиброзное кольцо не разорвано полностью. При более крупных грыжах эффективность метода составляет 75%. Эта операция однозначно показана пациентам, которым противопоказан наркоз, например при беременности или при наличии тяжелых заболеваний.
Комплексное лечение – обязательное условие
Современное лечение позвоночника обязательно должно быть комплексным. Операция действует на центр заболевания – поврежденный межпозвоночный диск. Последующая комплексная терапия позволяет снять мышечный спазм, восстановить нарушенное кровообращение. Массаж, физиотерапия, мануальная терапия, иглоукалывание – все эти процедуры эффективно воздействуют на связки и мышцы в спине. Комплексная терапия приводит больного максимально быстро к дальнейшей активной и работоспособной жизни.
Особенно полезной может стать лечебная физкультура. С её помощью формируется усиленный мышечный каркас спины, который исключает рецидивы и дальнейшие дегенеративные изменения. Только с помощью комплексного лечения можно победить болезнь.
Особенности реабилитационного периода
Основным плюсом лазерной вапоризации можно считать минимальный срок реабилитационного периода. К работе можно приступить через 2-3 дня, за некоторыми незначительными ограничениями. Это вызвано тем, что позвоночник практически не подвергается никаким хирургическим вмешательствам. Конечно, должны быть полностью исключены в течение первого времени любые физические нагрузки.

Через пару часов после операции пациентам можно начинать ходить. В течение трех суток проводится противоотечная терапия, а со вторых суток назначается ЛФК. Для каждого больного разрабатывается индивидуальный комплекс упражнений, направленных на восстановление работы позвоночника.
Отзывы пациентов
Операция проводится фактически с 1990 года. Технологически совершенствуется оборудование, но суть остается одной и той же. За это время накоплен уже большой практический опыт в проведении операции и большой объем наблюдений. Все это доказывает исключительную надежность и эффективность метода. Больше 82% пациентов в отзывах отмечают сразу после манипуляции уменьшение корешкового болевого синдрома. Сразу же увеличивается объем движений.
Заключение
При лазерной вапоризации дегенерированных дисков значительно уменьшается реабилитационный период, что позволяет её считать одним из эффективных методов оперативного лечения грыж во всех отделах позвоночника.
Хоть вапоризация считается довольно дорогостоящей процедурой, но эффект от неё чувствуется практически моментально. И хоть некоторые специалисты и утверждают, что точно такого же эффекта можно добиться медикаментозно, однако в случае медикаментозного лечения ощутимый эффект появится только через много месяцев, иногда через год. Поэтому это прекрасная возможность ощутить радость полноценной жизни практически сразу же после произведенного лечения.
Источник
Постоянное развитие технологий в медицине коснулось и оперативного вмешательства при грыжах межпозвонковых дисков. Основные приоритеты развития — это малоинвазивность и быстрота возвращения пациента к активной жизни. Постепенно отходят в прошлое дискэктомия открытым доступом, травматичные операции, связанные с удалением дужек позвонков, например, ламинэктомия. Им на смену пришло следующее поколение операций: микродискэктомия, которая проводится с помощью операционного микроскопа с минимальным разрезом.
МРТ, грыжа.
Но есть и методы оперативного лечения, которые позволяют обойтись вообще без разрезов. Это эндоскопическая дискэктомия, микроэндоскопическое вмешательство, а также лечение грыжи позвоночника лазером. О чём идёт речь? В чём состоит смысл этого метода, каковы его преимущества и недостатки? Кому он показан и противопоказан, как готовиться к процедуре, и как проводится лечение грыжи диска лазером?
Суть методики
Нужно помнить, что лазеротерапия с целью воздействия на грыжу на самом деле является частью малоинвазивной хирургии. И те, кто думают, что, применяя этот вид лечения, можно вообще обойтись без операции, неправы. Как можно говорить о консервативном способе лечения, когда межпозвонковая грыжа или ее фрагменты превращаются в пар, и этот пар под высоким давлением выводится наружу?
Выпаривание грыжи — настоящее оперативное вмешательство. Но лазерные способы деструкции грыж дисков или изменения их структуры не требуют основных атрибутов обычных операций, и протекают без разрезов, без кровопотери и боли, и поэтому не требуют введения эндотрахеального или внутривенного наркоза. Вполне достаточно местного обезболивания.
Далее будет рассмотрено лечение межпозвонковой грыжи с помощью лазерного излучения подробно. Но вначале следует выяснить, какие у этого метода есть преимущества и недостатки.
Видео процедуры
Достоинства лазерного воздействия
У этой методики большое количество преимуществ, но все они будут актуальны, если у пациента дефект диска небольшой и «свежий». Каковы эти достоинства?
Следующие показатели и аргументы делают лазерные методы влияния на патологически измененный диск одними из лучших в наше время:
- средняя продолжительность вмешательства не превышает 45 минут, это позволяет госпитализировать пациента всего лишь на два или три дня, и на следующий день после процедуры выписать;
- методики имеют очень низкое количество осложнений, менее 0,1%;
- при проведении лазерных вмешательств невозможно случайно повредить корешки и другие структуры. Пациент находится под местной анестезией и всегда может сказать врачу о неприятных ощущениях, например о том, что возникло чувство «ползания мурашек» в ноге, или подергивание мышц. Этот контакт позволяет сразу же нейрохирургу принять меры;
- лазерные методы не оставляют рубцов на коже, и нет никакого косметического дефекта;
- поскольку нет никаких разрезов, и манипуляций с позвонками, то нет риска развития нестабильности, как при классической ламинэктомии;
- с другой стороны, нет и риска в получении неподвижного блока, как при операциях спондилодеза, который ограничивает подвижность пациента;
- можно применять лазерные методы лечения грыж неоднократно в разных отделах позвоночного столба;
- очень важным является отсутствие общего наркоза. Как следствие, процедура не имеет высокого риска, свойственного обычным операциям у пожилых, а также с наличием сопутствующей патологии;
- лазерное лечение грыж, пожалуй, является самым безопасным методом. При необходимости оно может применяться даже в период беременности и грудного вскармливания, поскольку в кровоток женщины не попадают вещества для наркоза, которые могут неблагоприятно воздействовать на малыша.
Однако у этих методов существуют и определенные недостатки.
Недостатки
Прежде всего, отсутствует большой объём научных данных, который позволяет уверенно говорить об отдаленном периоде, поскольку методика применяется сравнительно недавно. Никто не знает, как повлияет лазерное лечение на структуру диска у пациента через 30, 40, и более лет. Также:
- этот вид лечения не является радикальным. Так, если говорить о протезировании диска, который с большим успехом проводят в странах Западной Европы, например в Чехии, Германии, то можно считать, что человек получает практически новый диск и возврат к свободе движений. После лазерных манипуляций у него остаётся старый диск, и зачастую с измененной структурой;
Протезирование диска.
- следующий недостаток — это появление рецидивов, и иногда возникает необходимость повторного вмешательства. Но почти всегда такие резидуальные явления и необходимость повторного лечения связаны не с неправильной технологией проведения операции, а с несоблюдением правил здорового образа жизни, предписанных врачом;
- иногда, при испарении большого объема диска, может быть слишком быстрый подъём температуры окружающих тканей. Если проводить вмешательство слишком быстро, то они могут быть термически повреждены. Такой ожог может ухудшать течение в периоде заживления, и даже приводить к появлению неприятных ощущений и возникновению болевого синдрома в связи с фиборозированием и спаечным процессом;
- довольно высокая стоимость лечения. Но в условиях Российской Федерации недочетом является тот факт, что пациенты обращаются к нейрохирургам так поздно, что грыжи уже превышают максимально допустимые для лазерной коррекции размеры и структуру, что служит основным противопоказанием к лазерному лечению.
Показания к лазерным методам лечения
В различных статьях, посвящённых лечению осложнений компрессионно-ишемических проявлений остеохондроза, то есть протрузий и грыж, можно прочитать, что показанием к оперативному вмешательству являются:
- устойчивые боли, которые не купируются лекарственными препаратами;
- прогрессирование нарушений чувствительности с расширением зон;
- прогрессирующая слабость в мышцах, их гипотрофия, то есть развитие пареза, например, слабость в стопе, хлопающая или свисающая стопа, необходимость поднимать высоко ногу. В более мягком варианте — это снижение сухожильных рефлексов, ахиллова и коленного, если речь идёт о грыжах пояснично-крестцового отдела позвоночника.
Но все эти показания являются относительными. Лазером можно успешно лечить грыжу в том и только в том случае, если пациент «укладывается» в правило двух шестёрок. То есть:
- грыжа старше 6, максимум 7 месяцев, уже застаревшая, и количество воды в ней уже недостаточное для вапоризации и деструкции с помощью лазера;
- размер её не должен превышать 6 мм.
На практике нейрохирурги в России сталкиваются, как правило, с запущенными ситуации и чаще всего – с застарелыми и множественными, обызвествленными грыжами. В таком случае будут показаны традиционные виды лечения, и из малоинвазивных оперативных вмешательств следует рассматривать микродискэктомию и эндоскопическое удаление грыжи.
Противопоказания
Существует ряд состояний, когда лазерное излучение может принести больше вреда, чем пользы. Противопоказаны лазерные методики лечения грыж дисков в том случае, если:
- в этом сегменте существует аномалия костной структуры позвонков, например, наличие двусторонних грыж Шморля;
- при значительном сужении, или стенозе спинномозгового канала в месте предполагаемого вмешательства;
- по данным рентгеновского исследования, МРТ в межпозвонковом диске есть признаки дисцита, то есть воспаления, а в окружающей костной ткани позвонков имеются признаки спондилита.
Наконец, не используется лазерная технология в случае секвестрированной грыжи. Крайне нежелательно использовать лазерные методы, как уже говорилось выше, при больших размерах грыж, превышающих 6 мм. Конечно, никто не запрещает пациенту настаивать на этом методе лечения, но есть риск неполного удаления грыжи, и особенно в том случае, если пациент старше 50 лет, и у него есть разрывы в фиброзном кольце, то есть имеется высокий риск появления повторных протрузий и грыж в этом сегменте.
Безусловное противопоказание к лечению грыж лазером — это смещение позвонков и их выраженная нестабильность, опухоль в данном сегменте, даже доброкачественная гемангиома. С полным перечнем противопоказаний пациент знакомится на первичном приеме нейрохирурга, когда подбирается вид оперативного лечения. Как следует готовиться к лазерному лечению?
Секвестрированная грыжа на мрт.
Подготовка к процедуре
Прежде всего, стоимость одного койко-дня в странах с высоким уровнем развития медицины довольно высокая, и поэтому все анализы и исследования пациент выполняет амбулаторно. К ним относится выполнение компьютерной и магнитно-резонансной томографии с нужным разрешением, ЭКГ, общий анализ крови и мочи, исследование глюкозы крови, необходимые анализы на ВИЧ и сифилис.
Если нужно, то при наличии сопутствующих хронических заболеваний может потребоваться и разрешение соответствующих специалистов. Затем терапевт, выдает заключение о возможности проведения вмешательства на межпозвонковых дисках (в плане отсутствия противопоказаний).
Пациент приходит в клинику с соответствующим нейрохирургическим отделением, причём за час-полтора до оперативного вмешательства. Затем предстоит приём лечащего нейрохирурга, а также анестезиолога, несмотря на отсутствие общего наркоза. Накануне поступления в клинику пациенту нужно не есть и не пить с вечера, это оправданная мера предупреждения. Даже при отсутствии общего обезболивания может быть непредсказуемая реакция на местный анестетик, например, тошнота или даже рвота.
Затем пациент переодевается в стерильное белье и доставляется в операционный зал. Примерно через час, после окончания лазерного вмешательства он транспортируется в палату наблюдения, где и находится в течение 24 часов. Вставать и ходить можно уже в конце первого дня, то есть в день операции. Как правило, на следующий день пациент выписывается домой.
Положение пациента на операционном столе.
Подробности вмешательства
В настоящее время во всех странах с развитой медициной, например, США, Израиле, Германии, Чехии существуют три основных способа лазерного лечения грыж межпозвоночных дисков. Это:
- лазерная вапоризация, при которой испаряется часть диска, представляющая собой грыжу, или анатомический дефект.
При проведении лазерной вапоризации обезболивают кожу, подкожную клетчатку, поверхностные мышцы и связки позвоночника в необходимом сегменте. Затем производится прокол мягких тканей, и полую полужесткую, иглу, закрытую мандреном и способную изгибаться, проводят через межпозвонковое отверстие к необходимому диску.
После того, как под оптическим контролем достигнуто необходимое место, по ней проводят тонкий лазерный светодиод, на конце которого находится мощный инфракрасный лазер, излучающий определённое количество энергии. В этой же трубке есть и свободный канал, по которому должны обратно отводиться возникающее пары после закипания воды, входящей в хрящи диска. Проводя аналогию с огнестрельным оружием — это канал для отвода пороховых газов. Он нужен, чтобы не повышалось давление в зоне работы высокоэнергетического лазера.
В итоге размеры грыжи уменьшаются, внутридисковое давление тоже снижается, и зачастую прямо на операционном столе пациент говорит о полном исчезновении болевого синдрома.
Говоря простым языком, вапоризация — это высушивание грыжи мощным лазером, и уменьшение ее объема, при этом давление и уровень боли уменьшается.
- Второе вид малоинвазивной лазерной хирургии — лазерная реконструкция.
При этом не создаётся такого высокого энергетического излучения, и грыжа не испаряется, а только лишь изменяет структуру диска. Лазер умеренно нагревает хрящевую ткань примерно до 70 градусов по Цельсию.
Лазерная реконструкция это более «гуманный» способ лечения. Если при вапоризации происходит разрушение и испарение той ткани, которая уже никуда не годится, то лазерная реконструкция применяется в том случае, когда больших протрузий и грыж нет, но по данным томографии в диске существует много трещин, и они могут послужить причинами будущих разрывов фиброзного кольца.
Вследствие нагрева межпозвонкового диска он получает дополнительный стимул к заживлению этих трещин. Говоря простым языком, диск «склеивается», и причиной такого явления считается кавитационный эффект, или образование микропузырьков. После этого лечения хрящ улучшает свою структуру не сразу, а в течение нескольких месяцев. Но вот боль и риск образования грыжи уменьшается уже через 3 месяца.
Реконструкция — это лечебная попытка восстановить диск под действием лазерного излучения низкой мощности. Поэтому в том случае, если грыжа большая, или обызвествилась, или уже произошел разрыв фиброзного кольца, то этот метод будет бесполезен.
Послеоперационный период
Несмотря на то, что пациента на следующий день выписывают, он должен придерживаться как можно тщательно рекомендаций нейрохирурга, невролога, специалиста по лечебной физкультуре, врача-терапевта. Основные рекомендации сводятся к следующему:
- в течение 10 дней, при отсутствии противопоказаний, необходимо профилактировать воспалительный процесс в зоне лазерного воздействия.
Для этого применяются препараты из группы НПВС, из группы желательно селективных ингибиторов циклооксигеназы 2 типа. Обычно это (по МНН) кетопрофен, мелоксикам, нимесулид. Но во время приема следует помнить о противопоказаниях, при наличии обострения эрозивного гастрита и язвенной болезни желудка и двенадцатиперстной кишки, поскольку эти средства увеличивают риск эрозии и кровотечения;
- в течение месяца после операции запрещаются полностью любые физиопроцедуры, проводятся только лишь рассасывающие методики, например, магнитотерапия;
- физические упражнения можно применять только через месяц-полтора, следует также отказаться от посещения бассейна, как минимум в течение 4 недель после оперативного вмешательства;
- запрещаются интенсивные нагрузки на оперированный отдел позвоночника, такие как перенос тяжелых вещей, ремонт автомобиля, работа в саду;
- обычные нагрузки в виде работы по дому возможны, но при этом очень желательно в течение месяца после операции носить полужесткий корсет (при операциях на грыжах грудного и поясничного отдела). Его роль — не ограничивать обычный объем движений, но препятствовать случайным резким и быстрым наклонам и поворотам, которые могут ухудшать процесс восстановления тканей после лазерного вмешательства.
Шрамы после операции на спине.
Как показывает клиническая практика, именно несоблюдение этих правил, ощущение себя полностью здоровым и приводит к тому, что пациенту требуется повторное оперативное вмешательство на оперированном сегменте.
Плановый визит к нейрохирургу, к неврологу, обычно назначается через 2 месяца, так же, как и последующие визуализирующие обследования. Это связано с тем, что около 8 недель после операции проходит процесс организации фиброзного кольца, а внутри диска нормализуется физиологическое давление. Что касается рекомендации по соблюдению правил здорового образа жизни, то они очень просты. Это нормализация массы тела, укрепление мышц спины и брюшного пресса, то есть занятия лечебной гимнастикой и плаванием, регулярное прохождение курсов физиотерапевтических процедур и массажа.
Корсет для спины.
В том случае, если пациент хочет дополнительно поберечься, то ношение полужесткого корсета или воротника Шанца в случае грыж шейного отдела будет показано при планировании значительных нагрузок, например во время мытья окон, или хозяйственных работ. Эти несложные устройства предохранят спину или шею от чрезмерных движений, которые могут быть угрожающими по развитию вторичных, рецидивирующих протрузий и грыж.
Стоимость проведения лазерного лечения
Какова же стоимость этой современной операции на позвоночнике? Конечно, в ценообразовании играют роль множество факторов. На них влияет квалификация и опыт врача, сложность случая и наличие дополнительных факторов риска, необходимость использования тех или иных импортных приборов, а также количество дней, проведенных на стационарном лечении.
Гораздо выше цены в столицах, Москве и Санкт-Петербурге, но можно сказать, что чрезкожная вапоризация пораженного межпозвонкового диска, в среднем составляет от 150 до 250 тысяч рублей, в зависимости от сложности случая и выбранной клиники.
Если же брать цены на престижные мировые клиники, то они будут в разы дороже. Так, пребывание в течение 5 дней в клинике Топ Ихилов в Израиле и операция по удалению — 28000 долларов, проведение МРТ — 1500 долларов, за соответствующие консультации — от 500 долларов за одну. Соответственно, этот пакет «все включено» обойдется около 30 тысяч долларов. В Европе цены на лазерное лечение межпозвонковых дисков колеблется от 10 до 20 тысяч евро, в Турции и Индии — от 3 до 4 тысяч долларов США. Конечно, это самые общие данные.
В заключение следует немного сказать об отзывах пациентов. Читать отзывы других пациентов перед тем, как лечь на операцию, даже такую малоинвазивную — весьма пагубная практика. Каждый человек представляет собой отдельный и уникальный клинический случай, и любой отрицательный отзыв никогда не будет сопровождаться рассказом о том, как пациент нарушал предписание врача. Может быть, он и не осознавал, что он в раннем послеоперационном периоде ведёт себя не так как нужно. В результате отзыв получится отрицательным, хотя лечение было проведено правильно, и по показаниям.
С другой стороны, положительные отзывы могут побудить пациента выбрать именно эту клинику и этого врача, но его личная ситуация будет изначально отличаться от тех пациентов, у которых не возникло риска рецидива. Поэтому на основе отзывов делать выводы можно только в том случае, когда всем предлагается совершенно одинаковый товар, и этот метод вряд ли будет полезен в медицине.
Источник