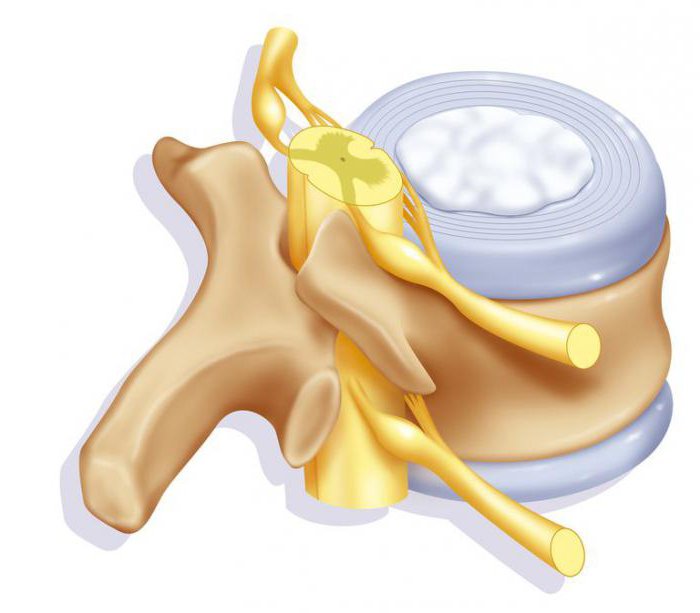
Аллергия после удаления грыжи

Как показывает практический опыт, 1/5 часть из общего количества пациентов при таком диагнозе нуждается в хирургическом лечении. Практически 50% из числа всех существующих вмешательств на позвоночнике выполняются именно по поводу удаления межпозвонковых грыж. Например, в США ежегодно оперируют 200-300 тыс. человек.
Даже при успешно проведенных манипуляциях, у части пациентов (примерно у 25%) остается или через какое-то время рецидивирует корешковый синдром, сохраняются или возникают неврологические и двигательные расстройства. Клиническое обследование больных, которые попали в группу людей с неудовлетворительными результатами, установило, что причинами синдрома неудачно прооперированного позвоночника по большей мере являются:
- рецидивы грыжеообразования на том же уровне (8%);
- сужение позвоночного канала из-за экзостозов и артроза межпозвоночных суставов (4,5%);
- появление грыжи на смежном с прооперированным сегментом диске (3,5%);
- образование патологических рубцов и спаек в позвоночном канале (3%);
- рубцово-спаечных образований в нервных корешках (3%)
- постоперационные псевдоменингоцеле и спинально-эпидуральные гематомы (1%).
Зоны, куда может отдавать болевой синдром.
Как можно проследить, особенную тревогу вызывают рецидивы заболевания в том же месте, где производилась резекция грыжевой ткани. И довольно часто – это следствие допущенных ошибок и неточностей в ходе реабилитационного периода, игнорирование в отдаленные сроки требований и ограничений, касающихся повседневного образа жизни. Кто после качественной реабилитации продолжил восстановление в санатории, меньше остальных рискуют столкнуться с последствиями. Поэтому этот факт нужно принять к сведению всем пациентам, поскольку закрепление достигнутых функциональных результатов сразу по окончании основной реабилитационной программы играет далеко не второстепенную роль.
Заживший операционный шрам.
По поводу осложнений на форум часто приходят письма, где пациенты винят в их появлении нейрохирургов, которые плохо сделали операцию. Непосредственно хирургия в разы реже становится виновницей осложнений. Современные нейрохирургические технологии великолепно продуманы от создания безопасного доступа до точной визуализации, они отлично изучены, освоены и отточены до мелочей.
Зарубежное и российское лечение: какой прогноз
Отечественные клиники иногда не имеют отлаженной системы реабилитации.
Поэтому лучше проходить операцию в зарубежных странах по хирургии позвоночника и опорно-двигательного аппарата (в Чехии, Германии, Израиле). Даже самые сложные в техническом плане манипуляции здесь вам проведут «чисто», безукоризненность ответственной процедуры обеспечена.
Очень значимо и реабилитационное пособие получить качественно и в полном объеме, а вот эту часть лечебного процесса могут предоставить уже далеко не все зарубежные страны-лидеры. Кроме того, стоимость полноценной чешской программы высокопрофессионального комплексного лечения в 2-3 раза ниже, чем цена в Германии и Израиле только на одну услугу врача-хирурга. Прогнозы на благополучный послеоперационный исход в Чехии – 95%-100%.
Памятка после удаления грыжи: два важных дополнения
Мы не будем перечислять все пункты инструкции, она вам известна, поскольку всегда выдается на руки при выписке из стационара. Но вот о некоторых неосвещенных в выданной инструкции требованиях, о чем чаще всего на форумах спрашивают пациенты, считаем нужным осведомить. Итак, два самых распространенных вопроса: разрешена ли баня после операции и когда можно заниматься сексом?
- Где-то можно вычитать, что баня эффективна против спаечно-рубцового процесса после удаления позвоночной грыжи. Внимание! Этот факт не имеет подтверждений. Более того, в баню ходить запрещено после операции минимум 6 месяцев, а еще лучше год. Температурные процедуры, это стимуляторы метаболизма и нормализации функций организма и если имеется хотя бы малый признак внутреннего или наружного воспаления в зоне операционного поля, они же могут так же интенсивно и простимулировать прогрессирование воспалительной реакции. Парная способна вызвать отек операционной раны, расхождение «свежих» швов. А это – благоприятная среда для попадания патогенных бактерий и развития гнойно-инфекционного патогенеза.
- Что касается секса, его следует ненадолго исключить. Обычно врачи не советуют возобновлять половую активность как минимум 14 дней со дня вмешательства. И даже с этого момента, пока вы окончательно не восстановитесь, сексуальный контакт должен быть максимально безопасным. Вы должны быть пассивным партнером. Чтобы не причинить травму прооперированной части хребта, секс допускается щадящего типа, не отличающийся высоким напряжением. Правило отсутствия избыточной нагрузки на позвоночник, в частности на пояснично-крестцовый отдел (чаще грыжи удаляют именно в этом сегменте), должно соблюдаться примерно 6 месяцев.
Важно! Чтобы добиться полноценного восстановления качества жизни и избежать последствий, соблюдайте в строгости все противопоказания и показания, которые изложены в памятке, выданной вам при выписке из хирургического стационара. И непременно продолжите восстановление в реабилитационном центре. Стандартный срок обязательной реабилитации при условии положительной динамики составляет 3 месяца.
Боли после удаления грыжи позвоночника
В первую очередь любое оперативное вмешательство, выполняемое при грыже позвоночника, преследует декомпрессию нервных структур, чтобы избавить пациента от неврологического дефицита и мучительной боли в спине и конечностях. Если чувствительность не возобновилась, а боли не устранены, можно говорить либо об остаточных симптомах, либо о последствиях. Болевой синдром в районе раны в ранний период наблюдается практически у всех, как нормальная реакция организма на операционную травму. Когда шов хорошо заживет, что обычно происходит в течение 3-7 дней, локальные болезненные признаки ликвидируются.
Грыжа поясничного отдела.
Постоперационным осложнением считается рецидив грыжи, встречаемость – 11,5% случаев из 100%. Произойти он может как в прооперированном сегменте (8%), так и на совершенно других сегментарных уровнях (3,5%). Полных гарантий, что грыжевое выпячивание не возникнет в ближнем или отдаленном будущем, вам не даст ни один оперирующий хирург, даже самый успешный. Однако можно максимально обезопасить себя от очередного формирования злополучного процесса в дисках позвоночника.
Вы должны понимать, что полноценная медреабилитация после процедуры удаления существенно сокращает вероятность повторного возвращения патологии, в связи с чем не должны отступать ни на шаг от предложенной реабилитологом и хирургом индивидуальной программы послеоперационного лечения. По максимуму предупредить данное последствие помогают интенсивные физические методы – ЛФК, физиотерапия, строго дозированный режим физической активности и пр.
Когда можно садиться
Кроме того, человек должен знать, когда можно садиться, так как преждевременная отмена запрета на положение «сидя» – нередкая причина развития повторных деформаций хрящевых структур диска. Обычно запрещается сидеть 4-6 недель, но продолжительность сроков должен устанавливать в любом случае врач. Также вы обязаны носить корсет для позвоночника, который поможет быстрее восстановиться проблемному отделу и внести свою лепту в профилактику последствий. А вот относительно того, как долго ортопедическое устройство придется использовать, тоже определяется сугубо компетентным специалистом с учетом клинических данных по динамике восстановления.
Кто-то восстанавливается согласно плану – через 3 месяца, а кому-то может понадобиться и увеличить длительность восстановительного периода еще на несколько месяцев. Сроки напрямую зависят от индивидуальных особенностей организма к функциональному восстановлению, дооперационного состояния больного, объема и сложности проведенной операции. Но и после выздоровления делайте регулярно зарядку и соблюдайте все меры предосторожности. Не подвергайте себя недопустимым нагрузкам, так как даже поднятие тяжеловесного предмета способно вернуть заболевание.
Этот комплекс выполняется как до, так и после операции.
Остаточные боли могут еще какой-то период сохраняться, особенно у людей, поступивших в лечебное учреждение изначально с серьезными вертеброгенными нарушениями, которые прогрессировали слишком продолжительное время. По мере восстановления нервной ткани и мышечных структур неприятные симптомы, не устранившиеся сразу после вмешательства, постепенно будут утихать. Но примите к сведению, что сами по себе, без надлежащего послеоперационного лечения, они не только не пройдут, но и могут приобрести стойкую хроническую форму, иногда с необратимым характером.
Будьте бдительны! Если вас беспокоит боль после удаления грыжи, нужна консультация нейрохирурга! Не пытайтесь связываться с онлайн-докторами через интернет, они вам ничем не помогут, так как не имеют ни малейшего представления об особенностях вашего клинического случая, нюансах хирургического вмешательства, специфике вашего восстановления.
Осложнения после удаления грыжи позвоночника
Все хотят получить ответ на наиболее волнующий вопрос: опасна ли операция по поводу грыжи позвоночника? Абсолютно у каждого оперативного метода лечения есть риски возможного развития осложнений. В нашем случае опасность операции тоже не исключается, и в доминирующем количестве она состоит в появлении рецидива, который решается повторным вмешательством. Безусловно, особенное значение еще играет качество интраоперационного сеанса, но, как правило, в преуспевающих клиниках операция проходит благополучно.
Какими могут быть интраоперационные последствия? Преимущественно они связаны с ранением нерва или твердой мозговой оболочки спинного мозга.
- Первое осложнение будет проявляться болями и нарушением чувствительности в ногах или руках, в зависимости от места нахождения травмированного нерва. Если нервная структура повреждена сильно, прогноз на ее восстановление, к сожалению, неутешительный.
- При повреждении твердой спинномозговой оболочки, если хирург своевременно обнаружил причиненный дефект, он его ушьет. В противном случае будет вытекать спинномозговая жидкость. Нарушенная циркуляция ликвора вызовет проблемы с внутричерепным давлением и, как следствие, пациент будет испытывать сильные головные боли. Твердая оболочка может зажить самостоятельно, примерно за 2 недели.
Негативные реакции бывают и послеоперационными, ранние и поздние:
- К ранним осложнениям относят гнойно-септические процессы, в числе которых эпидурит, остеомиелит, нагноение шва, пневмония. Кроме того, в группу ранних постоперационных последствий входят тромбоз глубоких вен нижних конечностей и тромбоэмболия легких.
- Поздние негативные реакции – это повторные рецидивы, вторичные дегенеративно-дистрофические патологии. Сюда же входят грубые рубцово-спаечные разрастания, которые в свою очередь сдавливают нервные образования, что, как и при межпозвоночных грыжах, проявляется болевым синдромом и/или парестезиями, распространяющимися по ходу защемленного нерва.
Если операция проведена качественно, соблюдены все профилактические меры и безупречно выполняются врачебные рекомендации, вероятность возникновения любых последствий сводится к самому предельному минимуму.
Источник
 Наш эксперт — заведующий хирургическим отделением ФГАУ «Лечебно-реабилитационный центр» Минздрава России, кандидат медицинских наук Николай Ермаков.
Наш эксперт — заведующий хирургическим отделением ФГАУ «Лечебно-реабилитационный центр» Минздрава России, кандидат медицинских наук Николай Ермаков.
Опасные симптомы
Послеоперационные грыжи (их ещё называют вентральными) — это выпячивание органов под натиском внутрибрюшного давления через дефекты шва после хирургического лечения заболеваний брюшной полости. Чаще всего в сформировавшийся грыжевой мешок перемещается часть кишечника или большой сальник (складка брюшины, которая крепится к желудку). Границы расхождения мышц брюшной стенки называются грыжевыми воротами: в зависимости от масштаба разрыва они могут достигать до 20–30 см в диаметре. Одной из причин возникновения таких дефектов могут быть слабые мышцы брюшной стенки или воспаления в области послеоперационного рубца.
Главный симптом вентральной грыжи — это выпячивание в области послеоперационного рубца. Нельзя игнорировать боль в животе, особенно при натуживании или резких движениях, а также тошноту и рвоту. Важно помнить, что примерно в половине случаев эти патологии возникают в первые пять лет после хирургического вмешательства, так что стоит максимально внимательно относиться к своему организму, даже когда операция уже далеко в прошлом.
В чём причина?
Чаще всего послеоперационные грыжи появляются после удаления аппендикса, хирургического лечения перфоративной язвы желудка (сквозной дефект в стенке желудка), непроходимости кишечника, гнойного перитонита. Наиболее подвержены образованию вентральных грыж пациенты, которым проводили экстренную операцию. Значительную роль играет и техника наложения шва, а также качество самого расходного материала.
Спровоцировать возникновение грыжи может и сам пациент, например, если не носит специальный бандаж после операции, легкомысленно подходит к своей диете или не дожидается разрешения врача вернуться к физическим нагрузкам. Именно поэтому так важно придерживаться рекомендаций специалистов в период реабилитации.
Не теряйте время!
К сожалению, вылечить грыжи без операции невозможно. Исправление этого дефекта всегда подразумевает хирургическое вмешательство, и делать это нужно как можно раньше после возникновения патологии. Если затянуть с устранением проблемы, то могут появиться опасные для жизни осложнения, как, например, ущемление органов или кишечная непроходимость.
Есть два способа закрыть грыжевые ворота и устранить выпячивание: при помощи собственных тканей пациента или же с применением синтетических протезов. Первый вариант возможен только в том случае, если размер дефекта не превышает 2 см. Однако сейчас хирурги всё чаще прибегают ко второму методу лечения. В этом случае сетка выступает в роли своего рода «заплатки», на которой потом формируются плотные рубцы — намного прочнее собственных тканей больного. Вдобавок эти имплантаты не отторгаются организмом, не вызывают воспалительных или аллергических реакций.
Щадящий метод
На сегодняшний день предпочтительным методом лечения грыжи считается лапароскопическая герниопластика. В ходе операции применяются специальные композитные сетки. Такие операции в отличие от традиционных методов устранения грыж требуют минимального вмешательства. Сетчатый протез устанавливается всего через несколько проколов, поэтому рубцы не превышают 1,5 см. Хирурги также получают возможность осмотреть брюшную полость изнутри с помощью специальной видеокамеры и параллельно выявить другие патологические изменения.
В процессе реабилитации после лапароскопической герниопластики человек находится в стационаре не более двух дней. В течение первых нескольких недель, пока рубцовая ткань формируется вокруг сетки, нельзя поднимать тяжести, необходимо стараться избегать запоров. К активным занятиям спортом можно вернуться уже спустя месяц после операции.
Вероятность повторного образования грыжи после лапароскопической герниопластики очень низка. До того как в арсенале хирургов появились синтетические сетки, операции по грыжесечению проводились только с применением собственных тканей пациента, рецидивы возникали в десятки раз чаще (до 30% случаев), чем в настоящее время.
Доверьтесь профессионалу
Важно отметить, что при всех положительных аспектах таких процедур они сопряжены и с некоторыми рисками — такими, как повреждение других внутренних органов из-за невнимательности или непрофессионализма врача. Поэтому очень важно проконсультироваться с высококвалифицированным специалистом. Также этот метод противопоказан тем, у кого уже было несколько операций на желудочно-кишечном тракте, пациентам с тяжёлыми заболеваниями сердечно-сосудистой системы, а также тем, у кого диаметр грыжевых ворот более 15 см.
Источник
Послеоперационные грыжи брюшной стенки выходят из брюшной полости в область послеоперационного рубца и располагаются под кожными покровами. Они составляют около 6-8% от общего числа грыж. Около 5% всех осложнений после чистых чревосечений и около 10% после нагноившихся операционных ран приходится на долю послеоперационных грыж.
Послеоперационные грыжи классифицируются:
1. По локализации:
1)срединные, срединные верхние, срединные нижние;
2) боковые, боковые верхние, боковые нижние (правосторонние, левосторонние).
2. По величине: малые, большие, гигантские.
Важной причиной возникновения послеоперационных грыж является выбор хирургического доступа без учета анатомо-физиологических условий, что вызывает нарушение кровоснабжения и иннервации с последующими стойкими изменениями тканей. Значительная роль в патогенезе принадлежит ранним послеоперационным осложнениям — нагноениям раны, подапоневротическим гнойникам, эвентерациям. Предрасполагают к развитию послеоперационных грыж осложнения в послеоперационном периоде пневмония и бронхит.
Клиника и диагностика. При осмотре больного стоя и лежа обращается внимание на выпячивание в области послеоперационного рубца и по сторонам от него. При грыжах малых размеров это выпячивание определяют пальпаторно. Определение истинных размеров грыжи, величины и формы грыжевых ворот производят в положении больного лежа на спине. При этом следует попросить больного приподнять голову, что вызывает напряжение мышц передней брюшной стенки и позволяет определить незначительные щели и выпячивания. При этом одновременно выявляются сопутствующие расхождения прямых мышц в области послеоперационного рубца и добавочные грыжевые выпячивания в стороне от основного.
Важные дополнительные сведения дает рентгенологическое исследование, которое позволяет уточнить функциональное состояние желудочно-кишечного тракта, отношение органов брюшной полости к грыже, наличие спаечного процесса.
Клиническое течение послеоперационной грыжи зависит от её величины и интенсивности образования спаек в брюшной полости и грыжевом мешке. При грыжах больших и средних размеров больные могут не предъявлять никаких жалоб. При больших грыжах больные часто предъявляют жалобы на отрыжку, тошноту, метеоризм и хронические запоры.
Оперативное лечение.
Послеоперационную грыжу следует оперировать через 6-12 месяцев после первой операции. Однако, при быстром увеличении грыжи и склонности к ущемлению операция показана и в более ранние сроки. Операция включает в себя следующие этапы:
1) оперативный доступ к грыжевым воротам;
2) вскрытие грыжевого мешка и отделение органов брюшной полости от его стенки;
3) частичное или полное иссечение грыжевого мешка;
4) мобилизация и экономичное иссечение краев грыжевых ворот;
5) пластика передней брюшной стенки;
6) зашивание послеоперационной раны.
Наиболее рациональным оперативным доступом к грыжевым воротам следует считать применение окаймляющих разрезов с полным иссечением послеоперационных рубцов, излишков кожи и подкожной клетчатки. Обязательным является вскрытие грыжевого мешка, что позволяет осмотреть припаянные к его стенкам края дефекта брюшной стенки, петли кишечника и сальник, отделить их или резецировать, что является профилактикой развития послеоперационной спаечной непроходимости. Иногда в многокамерном грыжевом мешке образуется сложный рубцовый конгломерат, состоящий из петель кишечника и сальника, интимно спаянных с брюшиной и рубцами в окружности грыжевого дефекта. Разъединение такого конгломерата не всегда представляется возможным или это связано с большой потерей времени и травмой стенки кишки. В таких случаях показана резекция деформированных сегментов кишки. Участки сальника, фиксированные к стенкам грыжевых ворот следует резецировать во всех случаях. Затем после полного или частичного иссечения грыжевого мешка, мобилизации и иссечения краев грыжевых ворот выполняется наиболее ответственный этап операции — пластика брюшной стенки. Применяются аутопластические и сочетанные методы пластики дефектов брюшной стенки.
Аутопластические методы следует применять при небольших послеоперационных грыжах с грыжевым дефектом не превышающим 50-100 см2 и при хорошем состоянии тканей брюшного пресса. Наиболее часто используются методы:
1) Напалкова — по передне-внутреннему краю прямых мышц живота вскрывают апоневроз с обеих сторон. Сшивают шелковыми узловыми швами вначале заднюю дубликатуру апоневроза, а затем — переднюю.
2) Способ Сапежко — кожа с подкожной клетчаткой отсепаровывается от апоневроза на протяжении 10-15 см. Обе полы апоневроза берут на зажимы и, подняв зажимами одну из них кверху, вторую подают как можно ближе к внутренней поверхности прямой мышцы живота и подшивают в апоневрозу. Затем верхнюю полу подшивают к ранее подшитой нижней, как полы пальто.
Аллопластические методы применяются при повторных рецидивах послеоперационных грыж, когда имеется обширный дефект. В качестве пластических материалов обычно используются капроновые и лавсановые сетки. Пластический материал следует помещать между слоями сшиваемых тканей, надо избегать имплантировать сетку под кожей.
Осложнения грыж.
Наиболее частыми осложнениями грыж являются ущемления, копростаз, невправимость и воспаление.
Ущемление грыжи — является наиболее частым и опасным осложнением грыжи, которое требует срочной операции. Суть ущемления состоит в том, что во время внезапного повышения внутрибрюшного давления (поднятие тяжести, кашель, акт дефекации и др.) внутренности под большим давлением проникают через грыжевые ворота в грыжевой мешок. Затем вследствие эластичности тканей грыжевое ворота суживаются и сдавливают вышедшие в мешок органы, которые не успевают возвратиться в брюшную полость. При этом развиваются расстройства крово- и лимфообращения и существует угроза быстрого омертвения ущемленных органов. Таким образом, возникает эластическое ущемление грыжи. Другой вид ущемления — это каловое ущемление, которое обычно встречается у пожилых людей. В петле кишки, попавшей в грыжевой мешок, постепенно скапливается все больше содержимого, которым в конце сдавливается отводящая петля кишки с питающими её сосудами. Каловое ущемление развивается менее остро, чем эластическое, и чаще наблюдается при широких грыжевых воротах.
Ущемленными могут быть любые органы, находящиеся в грыжевом мешке. Наибольшую опасность представляет ущемление кишечных петель, вслед за чем развивается острая кишечная непроходимость.
При сдавлении сосудов брыжейки в ущемленных петлях кишки вначале развивается отек со скоплением в грыжевом мешке сначала прозрачной жидкости (грыжевой воды), которая в дальнейшем при развитии некротических изменений в ущемленных участках кишечника становится инфицированной, мутнеет и приобретает каловый запах.
Некротические изменения в ущемленной кишке начинаются со слизистой оболочки, в то время как брюшинный покров кажется еще жизнеспособным. В этих случаях ослабление перистальтики кишки, отсутствие пульсации сосудов, наличие темных пятен на серозной оболочке должно вызвать сомнение в жизнеспособности ущемленного отрезка кишки. Погружение такой кишки в брюшную полость опасно прогрессированием некроза, перфорацией стенки кишки и развитием перитонита.
Патологоанатомические изменения при ущемлении развиваются не только в петлях ущемленной кишки, но также и в приводящем отделе кишки, который резко переполняется содержимым, газами и выпотом. Функция кишечника нарушается, развивается парез и паралич кишечной стенки, который продолжается и после операции. Некротические изменения сопровождаются гангреной стенки кишки, её перфорацией и без операции больной погибает от перитонита или непроходимости. Значительно реже гнойно-некротический процесс в грыжевом мешке распространяется на подкожную клетчатку и кожу. В этом случае формируется флегмона грыжевого мешка, а после ее вскрытия — кишечный свищ.
Наряду с типичными формами ущемления встречаются и следующие атипичные формы:
1) пристеночное ущемление (грыжа Рихтера),при котором в грыжевом мешке ущемляется только часть кишечной стенки, противоположная линии прикрепления брыжейки. При этом виде ущемления грыжевое выпячивание имеет обычно небольшие размеры и его не всегда легко обнаружить, особенно у тучных больных. Диагностические ошибки связаны также с тем, что у больных не развиваются явления кишечной непроходимости и не выражен болевой синдром, т.к. не ущемляется брыжейка кишки. Наиболее часто пристеночное ущемление наблюдается при бедренных грыжах.
2) ретроградное ущемление (грыжа Майдля) встречается редко. При этом виде ущемления кишечные петли, находящиеся в грыжевом мешке, могут быть жизнеспособными, а в первую очередь некротизируется петля кишки, расположенная в брюшной полости, вследствие того, что ущемляется брыжейка этой кишки. Поэтому если в грыжевом мешке находится две или больше петель кишки, во время операции надо исключить ретроградное ущемление, т.к. ошибка чревата оставлением в брюшной полсоти омертвевшей петли кишки.
3) ущемление дивертикула Меккеля (грыжа Литтре) встречается в 0,5% случаев. При этой форме ущемления в ранние сроки могут отсутствовать признаки кишечной непроходимости. В последующем прогрессирует перитонит или возникает флегмона в области грыжевого мешка с последующим образованием калового свища.
Основные признаки ущемленной грыжи — это остро возникшая боль и невправимость ранее вправимой грыжи. При пальпации -грыжевое выпячивание напряжено, болезненное. Симптом кашлевого толчка отсутствует. При ущемлении кишки в клиническом течении ущемленной грыжи выделяют три периода: 1)болевой, 2) мнимого благополучия и 3) разлитого перитонита.
Ложное ущемление (ущемление Брокка) может возникнуть у больных аппендицитом, прободной язвой и др. острыми заболеваниями органов живота в том случае, когда в грыжевой мешок неущемленной грыжи попадает воспалительный экссудат, вызывая в ней воспаление. Грыжа увеличивается в размерах, становится болезненной и напряженной.
Лечение ущемленной грыжи — экстренная операция. Задачи операции — устранить ущемление и выяснить жизнеспособность ущемленного органа. При явных признаках некроза ущемленный орган следует резецировать. Если нет явных признаков некроза, ущемленную кишку надо обложить салфетками с теплым физиологическим раствором. На жизнеспособность кишки указывает ее нормальный розовый цвет, пульсация сосудов брыжейки, восстановление перистальтики, отсутствие странгуляционной борозды. Резецируя нежизнеспособную петлю кишки, следует отступить от видимой со стороны серозной оболочки границы некроза проксимально не менее 30-40 см, а дистально на 15-20 см.
Воспаление грыжи — является следствием проникновения инфекции в грыжевой мешок, что может произойти при воспалении червеобразного отростка или дивертикула Меккеля, расположенного в грыже. Источником инфекции могут быть воспалительные процессы на кожных покровах грыжи (фурункулы, мацерация кожи). При воспалении грыжа становится отечной, болезненной, отмечается гиперемия кожных покровов грыжи. Исходом воспаления грыжи, если больному не сделана операция, обычно является развитие спаечного процесса в полости грыжевого мешка и грыжа становится невправимой.
Source: StudFiles.net
Источник