Анатомические условия образования пупочных грыж
Содержание
- Пупочная грыжа
- Причины пупочной грыжи
- Классификация пупочных грыж
- Симптомы пупочной грыжи
- Диагностика пупочной грыжи
- Лечение пупочной грыжи
- Прогноз и профилактика пупочной грыжи
/treatment/pediatrics/Пупочная грыжа – разновидность абдоминальной грыжи, характеризующаяся выпячиванием внутренних органов через пупочной кольцо. Проявлениями пупочной грыжи служат шаровидная выпуклость в околопупочной области, возникающая при кашле или плаче, боль в животе, тошнота. Диагностика пупочной грыжи проводится хирургом; при этом используются дополнительные инструментальные методы — рентгенография желудка, ЭГДС, герниография, УЗИ брюшной полости и грыжевого выпячивания. При пупочной грыже у детей до 5 лет проводится ЛФК, массаж брюшной стенки, общий массаж. У взрослых, а также при отсутствии положительной динамики у детей старше 5 лет, методом лечения служит хирургическое устранение пупочной грыжи.
Пупочная грыжа
Пупочная грыжа – наиболее частая хирургическая патология в педиатрии, которая диагностируется у 20% доношенных и 30% недоношенных детей. Среди взрослых пупочная грыжа чаще встречается у женщин старше 40 лет, составляя в структуре грыж передней брюшной стенки 5-12%. В оперативной гастроэнтерологии под пупочной грыжей понимают состояние, сопровождающееся выходом внутренних органов (части кишки и большого сальника) через расширенное пупочное кольцо за пределы передней брюшной стенки.
Причины пупочной грыжи
В большинстве случаев пупочная грыжа появляется еще в раннем детском возрасте. После отпадения пуповины у новорожденных пупочное кольцо в норме смыкается, отверстие облитерируется рубцово-соединительной тканью. В укреплении области пупочного отверстия важная роль принадлежит брюшным мышцам, которые дополнительно стягивают кольцо. Пока процессы облитерации пупочного кольца еще не завершены, любое увеличение внутрибрюшного давления может способствовать выходу петель кишечника, большого сальника и брюшины в околопупочное пространство. Таким образом происходит формирование пупочной грыжи.
Основной причиной возникновения пупочной грыжи служит наследственная слабость брюшинной фасции. Наличие у одного из родителей в детстве пупочной грыжи повышает риск развития аналогичного заболевания у ребенка до 70%. Образованию пупочной грыжи в детском возрасте способствует плач ребенка, упорные запоры, газообразование в кишечнике, недоношенность. Иногда появление грыжи совпадает с началом хождения ребенка, особенно в тех случаях, когда он слишком рано принимает вертикальное положение. Склонность к образованию пупочной грыжи имеют дети с врожденным гипотиреозом, болезнью Дауна, болезнью Харлера, лактазной недостаточностью, дисбактериозом кишечника. Вопреки расхожему мнению, образование пупочной грыжи никак не связано с техникой обработки пуповины.
Во взрослом возрасте к развитию пупочной грыжи могут предрасполагать ожирение, наличие послеоперационных рубцов, асцит, надсадный кашель, тяжелый физический труд, травмы живота. У женщин формирование пупочной грыжи, как правило, происходит в период беременности в результате растяжения пупочного кольца, атрофии окружающих его тканей, снижении сопротивляемости брюшной стенки к повышению внутрибрюшного давления.
Преобладание пупочных грыж у женщин объясняется анатомо-физиологическими особенностями — более широкой белой линией живота, ослаблением области пупочного кольца в процессе беременности и родов. У взрослых пупочная грыжа часто сочетается с дряблостью живота, диастазом прямых мышц живота.
Классификация пупочных грыж
В хирургии пупочные грыжи делятся на врожденные и приобретенные. К врожденной патологии относятся эмбриональные пупочные грыжи, зародышевые пуповинные грыжи (грыжи пупочного канатика). Приобретенные дефекты включают пупочные грыжи детского возраста и пупочные грыжи взрослых.
У взрослых различают прямые и косые пупочные грыжи. Образование прямых грыж связано с истончением поперечной фасции, прилегающей к пупочному кольцу. В этом случае грыжевой мешок выходит в подкожную клетчатку непосредственно через пупочное кольцо. При косых пупочных грыжах грыжевое выпячивание образуется над или под пупочным кольцом, проходит через щель между белой линией живота и поперечной фасцией (пупочный канал), затем выходит в подкожную клетчатку через пупочное кольцо.
По критерию смещавемости пупочные грыжи бывают вправимыми и невправимыми. Вариантом невправимой грыжи является ущемленная пупочная грыжа.
Симптомы пупочной грыжи
Эмбриональные пупочные грыжи обычно встречаются при тяжелых комбинированных пороках, несовместимых с жизнью. При данном виде дефекта фактически наблюдается недоразвитие передней брюшной стенки, через которую выходит грыжевой мешок, содержащий внутренние органы (кишечник, печень). При эмбриональных пупочных грыжах часто имеет место расщепление грудины, недоразвитие лобкового сочленения, дефекты диафрагмы, эктопия сердца, эктопия мочевого пузыря. Гибель ребенка, как правило, наступает на 3-и стуки жизни от перитонита, пневмонии, сепсиса; случаи благоприятного исхода единичны.
Приобретенные пупочные грыжи протекают гораздо благоприятнее. Пупочная грыжа у ребенка в большей степени является косметическим дефектом и не сопровождается развернутой симптоматикой, не склонна к ущемлению. Выпуклость обычно имеет размеры от 1 до 5 см в диаметре, становится наиболее заметной при плаче, кашле, натуживании ребенка. В покое или в положении лежа пупочная грыжа практически незаметна.
Ранним симптомом пупочной грыжи служит появление в области пупочного кольца небольшого шаровидного выпячивания. Первое время эта выпуклость совершенно безболезненна и легко вправляется нажатием на грыжевое выпячивание. По мере формирования спаек между передней брюшной стенкой и грыжевым мешком, выпячивание становится невправляемым. Выраженность симптомов пупочной грыжи зависит от ее размеров, величины грыжевых ворот, наличия спаек и т. д. При узких грыжевых воротах выпадение грыжевого мешка сопровождается дискомфортом и абдоминальными болями, тошнотой, хроническими запорами.
Пупочные грыжи могут осложняться ущемлением, воспалением элементов грыжевого мешка, копростазом. Ущемление пупочной грыжи сопровождается внезапной резкой болью, выраженной тошнотой, рвотой, появлением крови в кале, задержкой отхождения газов и дефекации, невправляемостью грыжи в горизонтальном положении, напряжением грыжевого выпячивания.
Диагностика пупочной грыжи
Обследование по поводу пупочной грыжи проводится педиатром или хирургом. При осмотре пациента обращает внимание наличие шаровидного выпячивания в околопупочной области. Иногда в области грыжи через истонченную кожу заметны контуры кишечных петель и перистальтика. Пальпация пупочного кольца выявляет дефект брюшной стенки, грыжевой мешок, в который, как правило, входит петля кишки и большой сальник. При плаче ребенка, напряжении живота грыжевое выпячивание увеличивается.
Проведение эндоскопического (ЭГДС) и рентгеновского исследования (герниографии, рентгенографии желудка, рентгенографии пассажа бария по тонкому кишечнику) позволяет получить представление о содержимом грыжевого мешка, оценить проходимость кишечника и выраженность спаечного процесса. Необходимые сведения уточняются при выполнении УЗИ органов брюшной полости и грыжевого выпячивания.
Дифференциальная диагностика пупочной грыжи проводится с грыжей белой линии живота, метастазами в пупок рака желудка, экстрагенитальным эндометриозом пупка.
Лечение пупочной грыжи
У детей пупочная грыжа может спонтанно регрессировать, что связано с физиологическим укреплением мышц живота. Поэтому до 5-летнего возраста показано наблюдение за пупочной грыжей. В этот период рекомендуется выкладывание детей на животик, назначается тонизирующий массаж передней брюшной стенки, общий массаж, ЛФК, наложение лечебной лейкопластырной повязки на пупок.
Взрослым и детям старше 5 лет с нерегрессировавшей пупочной грыжей показано хирургическое лечение (герниопластика). При пупочной грыже применяются два типа операций – герниопластика местными тканями и с использованием сетчатых имплантов.
При традиционной пластике производится разрез в инфраумбиликальной (подпупочной) складке, выделяется и вскрывается грыжевой мешок, его содержимое вправляется в брюшную полость, ушивается брюшина. Затем формируется дубликатура апоневроза в поперечном или вертикальном направлении. У пациентов с ожирением и избыточным кожно-жировым фартуком одновременно может быть выполнена абдоминопластика с переносом пупка. Недостатками герниопластики пупочной грыжи местными тканями является необходимость длительного (до 1 года) ограничения физических нагрузок и большая вероятность рецидива.
Герниопластика с установкой сетчатого протеза лишена недостатков первой операции. Сетчатая система в этом случае может быть установлена под кожей над апоневрозом (при больших грыжевых воротах) или под апоневроз под пупочным кольцом. Данный тип операций сокращает реабилитацию до 1 месяца, при этом количество рецидивов пупочной грыжи не превышает 1%.
Прогноз и профилактика пупочной грыжи
Детьми операция по поводу пупочной грыжи переносится легко, как правило, не осложняется рецидивами и позволяет добиться хорошего косметического эффекта. При отсутствии лечения пупочная грыжа может принимать осложненный вариант течения – становиться невправляемой, ущемляться и т. д.
Мерами профилактики пупочной грыжи служат: предупреждение ситуаций, связанных с натуживанием грудного ребенка (надсадного крика и плача, вздутия живота, запоров и пр.), рациональное кормление, профилактический массаж и гимнастика, направленные на укрепление брюшной стенки, лечение дисбактериоза кишечника, ношение беременными дородового бандажа.
Источник
Пупочные грыжи могут возникать в период эмбрионального развития плода, в детском возрасте и у взрослых; поэтому различают эмбриональные грыжи, грыжи детского возраста и грыжи взрослых.
Эмбриональные грыжи в свою очередь подразделяют на собственно эмбриональные грыжи, грыжи зародышей и смешанные грыжи (В. С. Маят).
Собственно эмбриональная грыжа возникает у зародыша в тот период его развития, когда передняя брюшная стенка еще не полностью сформировалась. Грыжевой мешок такой грыжи образован двумя оболочками: наружной и внутренней. Первая из них представляет собой амнион, который по периферии сращен с кожей передней брюшной стенки, а в центре переходит на пупочный канатик. Вторая, внутренняя, оболочка является примитивной оболочкой Ратке, которая остановилась в своем развитии и не превратилась в брюшину. Оболочки отделены друг от друга тонким слоем вартоновой студени. Грыжевые ворота эмбриональной грыжи могут иметь различные размеры, что зависит от степени недоразвития передней брюшной стенки.
Грыжа зародыша, называемая также грыжей пупочного канатика, hernia funiculi umbilicalis congenita, возникает у плода после третьего месяца эмбрионального развития, когда передняя брюшная стенка окончательно сформировалась и пупочное кольцо со стороны брюшной полости закрыто брюшиной. Грыжевой мешок такой грыжи состоит из двух оболочек: наружной — амнион и внутренней — брюшина. Между оболочками, так же как и в эмбриональных грыжах, имеется тонкая прослойка вартоновой студени.
Смешанная грыжа является сочетанием эмбриональной и зародышевой грыжи. В ней одновременно имеется грыжевой мешок и примитивная оболочка Ратке.
Содержимым эмбриональных грыж может быть тонкая кишка, печень, толстая кишка, дивертикул Меккеля, желудок.
В первые месяцы жизни ребенка (чаще до 6 месяцев) могут возникнуть пупочныегрыжи детскоговозраста, hernia umbilicalis infantum. Они образуются в тех случаях, когда пупочное кольцо окончательно не сформировалось. Грыжевой мешок состоит из брюшины; снаружи он покрыт кожей, подкожной клетчаткой и фасцией.
Грыжи детского возраста не достигают больших размеров и с возрастом, могут самопроизвольно исчезнуть.
Пупочные грыжи взрослых подразделяются на прямые и косые. Прямые пупочные грыжи возникают при наличии истонченной поперечной фасции в области пупочного кольца. В таких случаях внутренности, выпячивая брюшину соответственно пупочному кольцу, выходят в подкожную клетчатку брюшной стенки наиболее коротким путем. Косые пупочные грыжи образуются в тех случаях, когда поперечная фасция утолщена соответственно пупочному кольцу. В этих случаях грыжевое выпячивание начинает образовываться выше или ниже пупочного кольца, и грыжевой мешок по мере увеличения внутрибрюшного давления проходит между поперечной фасцией и белой линией живота, образуя так называемый пупочный канал, а затем через пупочное отверстие выходит в подкожную клетчатку передней брюшной стенки. Пупочный канал со временем постепенно уменьшается, и в застарелых пупочных грыжах трудно отличить косую грыжу от прямой.
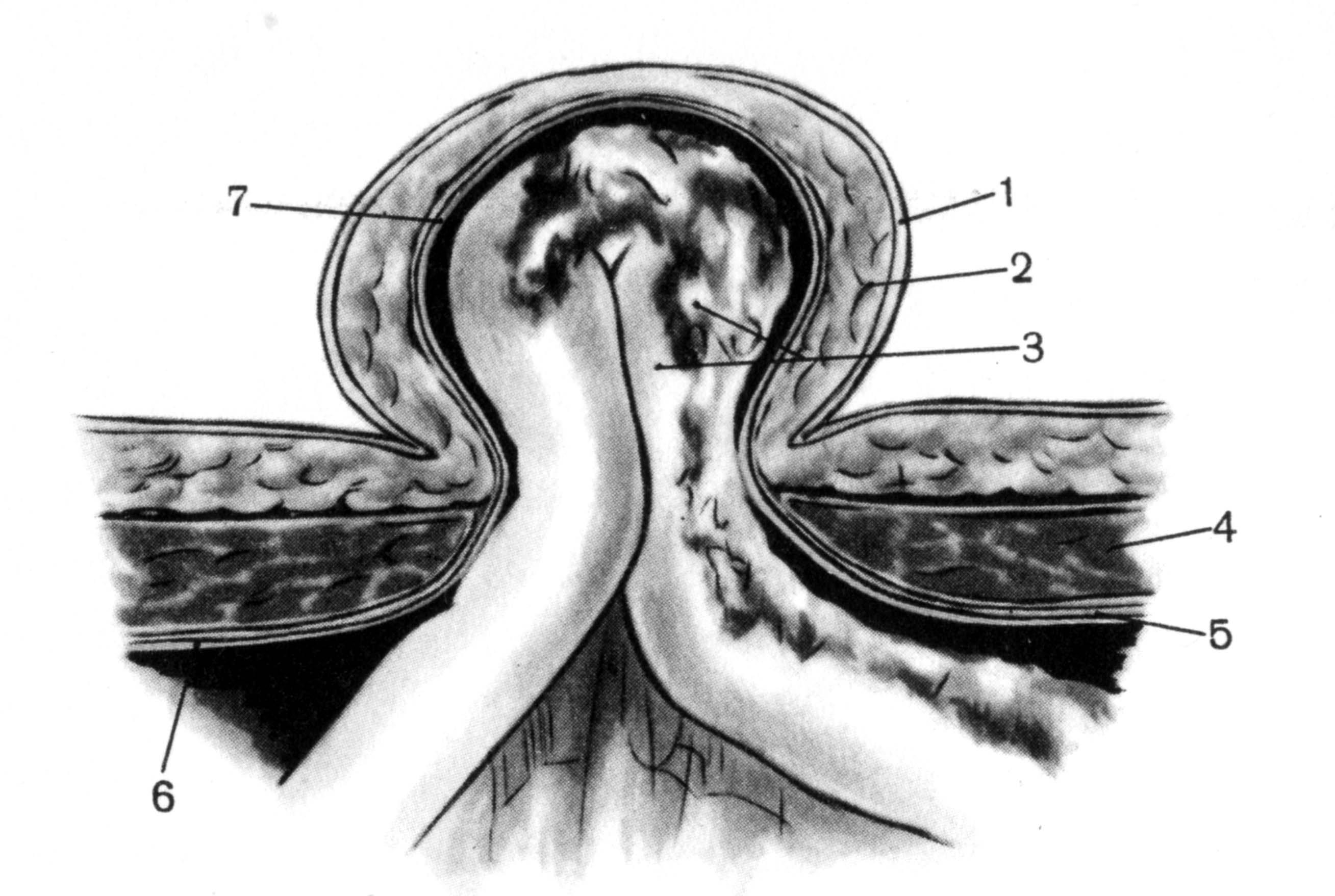
Грыжевой мешок пупочных грыж покрыт кожей, подкожной клетчаткой и поперечной фасцией (рис. 58).
58. Топография пупочной грыжи.
1 — кожа; 2 — подкожная жировая клетчатка; 3 — грыжевое содержимое (сальник и тонкая кишка); 4 — m. rectus abdominis; 5 — fascia transversalis; 6 — peritoneum; 7 — грыжевой мешок.
Грыжевым содержимым пупочных грыж чаще всего бывают сальник, тонкая и толстая кишки. Грыжевое содержимое или свободно располагается в грыжевом мешке, или спаяно с ним.
Пупочные грыжи часто возникают у детей. У женщин в связи с беременностью и родами пупочные грыжи наблюдаются вдвое чаще, чем у мужчин.
Источник
Пупочные
грыжи могут возникать в период
эмбрионального развития плода, в детском
возрасте и у взрослых; поэтому различают
эмбриональные грыжи, грыжи детского
возраста и грыжи взрослых.
Эмбриональные
грыжи в свою очередь подразделяют на
собственно эмбриональные грыжи, грыжи
зародышей и смешанные грыжи.
Собственно
эмбриональная грыжа возникает у зародыша
в тот период его развития, когда передняя
брюшная стенка еще не полностью
сформировалась. Грыжевой мешок такой
грыжи образован двумя оболочками:
наружной и внутренней. Первая из них
представляет собой амнион, который по
периферии сращен с кожей передней
брюшной стенки, а в центре переходит на
пупочный канатик. Вторая, внутренняя,
оболочка является примитивной оболочкой
Ратке, которая остановилась в своем
развитии и не превратилась в брюшину.
Оболочки отделены друг от друга тонким
слоем вартоновой студени. Грыжевые
ворота эмбриональной грыжи могут иметь
различные размеры, что зависит от степени
недоразвития передней брюшной стенки.
Грыжа
зародыша, называемая также грыжей
пупочного канатика, hernia
funiculi
umbilicalis
congenita,
возникает у плода после третьего месяца
эмбрионального развития, когда передняя
брюшная стенка окончательно сформировалась
и пупочное кольцо со стороны брюшной
полости закрыто брюшиной. Грыжевой
мешок такой грыжи состоит из двух
оболочек: наружной – амнион и внутренней
– брюшина. Между оболочками, так же как
и в эмбриональных грыжах, имеется тонкая
прослойка вартоновой студени.
Смешанная
грыжа является сочетанием эмбриональной
и зародышевой грыжи. В ней одновременно
имеется грыжевой мешок и примитивная
оболочка Ратке.
Содержимым
эмбриональных грыж может быть тонкая
кишка, печень, толстая кишка, дивертикул
Меккеля, желудок.
В
первые месяцы жизни ребенка (чаще до 6
месяцев) могут возникнуть пупочные
грыжи детского возраста, hernia
umbilicalis
infantum.
Они образуются в тех случаях, когда
пупочное кольцо окончательно не
сформировалось. Грыжевой мешок состоит
из брюшины; снаружи он покрыт кожей,
подкожной клетчаткой и фасцией.
Грыжи
детского возраста не достигают больших
размеров и с возрастом, могут самопроизвольно
исчезнуть.
Прямые
пупочные грыжи возникают при наличии
истонченной поперечной фасции в области
пупочного кольца. В таких случаях
внутренности, выпячивая брюшину
соответственно пупочному кольцу, выходят
в подкожную клетчатку брюшной стенки.
Грыжевой мешок пупочных грыж покрыт
кожей, подкожной клетчаткой и поперечной
фасцией (рис. 17).

Рис.
17. Топография пупочной грыжи. 1
–
кожа; 2 –
подкожная жировая клетчатка; 3
–
грыжевое содержимое (сальник и тонкая
кишка); 4 –m.
rectusabdominis;
5 –fasciatransversalis;
б –peritoneum;
7 –
грыжевой мешок.
Грыжевым
содержимым пупочных грыж чаще всего
бывают сальник, тонкая и толстая кишки.
Грыжевое содержимое или свободно
располагается в грыжевом мешке, или
спаяно с ним.
Пупочные
грыжи часто возникают у детей. У женщин
в связи с беременностью и родами пупочные
грыжи наблюдаются вдвое чаще, чем у
мужчин.
Грыжи белой линии живота.
Грыжи
белой линии живота чаще встречаются у
мужчин (60%) в возрасте 20—35 лет и по своим
проявлениям мало отличаются от пупочных
грыж. Типичным местом локализации
является верхняя (эпигастральная) часть
белой линии, поэтому такие грыжи нередко
называют эпигастральными. У женщин
грыжи белой линии живота наблюдаются
чаще в возрасте после 40 лет и, как правило,
сочетаются с диастазом прямых мышц
живота. У детей грыжи белой линии
встречаются редко.
Анатомо-физиологические
предпосылки грыж белой линии живота.
Первопричиной образования эпигастральных
грыж является расширение белой линии
живота. У молодых мужчин оно чаще всего
носит конституциональный характер, а
у женщин является следствием повторных
беременностей. При этом в белой линии
может возникать «анатомическое
неустройство» в виде ромбовидных щелей,
образующихся перекрещивающимися
волокнами апоневрозов. Эти щели обычно
заполнены жировой тканью, являющейся
отрогами предбрюшинной клетчатки. Через
них часто выходят нервные веточки
межреберных нервов. Эпигастральные
грыжи, особенно у молодых мужчин, бывают
небольших размеров. Вначале они не имеют
грыжевого мешка и представляют собой
выпячивания предбрюшинного жира, которые
называют предбрюшинными липомами, хотя
никакого отношения к истинным
доброкачественным опухолям из жировой
ткани они не имеют. У некоторых мужчин
даже нет сквозного дефекта в апоневрозе
белой линии, а имеется только углубление
на его задней стенке, в которое проникает
предбрюшинный жир. Такие грыжи называют
скрытыми. Иногда они могут обусловить
болевой синдром. В дальнейшем в грыжевые
ворота вместе с жировой тканью втягивается
в виде конуса прилежащий отдел париетальной
брюшины. Если грыжа продолжает
увеличиваться, то образуется уже
настоящий грыжевой мешок, в который
чаще всего выпадает участок сальника,
реже – круглая связка печени и другие
органы живота. Из-за узости ворот
происходит травматизация выпавшего
сальника, и грыжа часто становится
невправимой.
Соседние файлы в предмете Оперативная хирургия и топографическая анатомия
- #
- #
- #
- #
15.02.201633.91 Mб525Золотко. Атлас по ОХ и ТА. Том 1 (1964).djvu
- #
- #
- #
Источник


