Бедренная грыжа топографическая анатомия
Бедренные
грыжи проходят под паховой связкой и
располагаются в верхнем отделе передней
области бедра. Грыжевые ворота бедренных
грыж могут располагаться на уровне
внутренней, средней или наружной частей
паховой связки.
В
зависимости от локализации грыжевых
ворот А.П. Крымов подразделяет бедренные
грыжи на три категории: грыжи, проходящие
через сосудистую лакуну, через щель в
лакунарной связке и через мышечную
лакуну (рис. 15 а).
Наиболее
часто наблюдается типичная бедренная
грыжа – hernia
femo-ralis
tipica,
проходящая через внутреннее отверстие
бедренного канала. Грыжевое выпячивание
проходит кнутри от бедренной вены в
бедренном канале и далее через наружное
отверстие его выходит в подкожную
клетчатку передней области бедра.
Грыжевой мешок покрыт кожей, жировой
клетчаткой и поверхностной фасцией. В
жировой клетчатке над грыжевым мешком
проходит a.
et
v.
pudenda
externa
(рис. 15 б).
Бедренная
грыжа может достигать различных степеней
развития. Различают начальную степень
бедренной грыжи, когда она не выходит
за пределы внутреннего отверстия
бедренного канала; интерстициальную
грыжу, если грыжа не выходит за пределы
наружного отверстия бедренного канала,
и полную грыжу, когда она проходит через
бедренный канал и наружное отверстие
его в подкожную клетчатку передней
области бедра.

а б
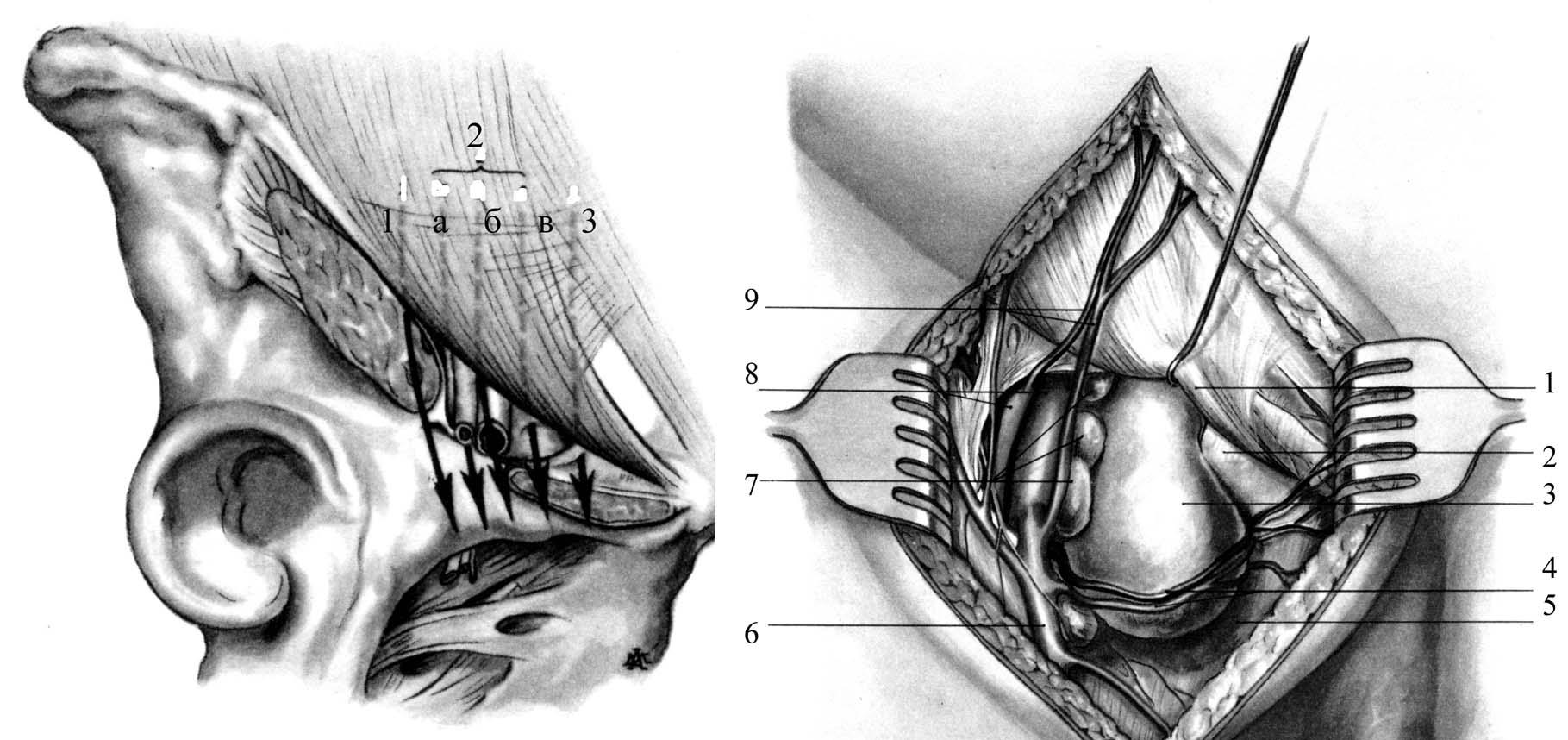
Рис.
15. А – Места
выхода бедренных грыж по А.П.
Крымову. 1
–
через мышечную лакуну (мышечно-лакунарная
грыжа);
2
–
через сосудистую лакуну; а – позади
бедренных сосудов (позадисосудистая
грыжа); б
–впереди бедренных
сосудов (впередисосудистая грыжа); в
–
через бедренный канал (типичная бедренная
грыжа);
3
–
через щель в лакунарной связке (грыжа
лакунарной
связки);
Б –
Топография типичной бедренной грыжи.
1 –
lig. inguinale; 2
–
lig. lacunare; 3
–бедреннаягрыжа;
4 –
a. et v. pudenda externa; 5
– m.
pectineus; 6
– v.
saphena magna; 7 – nodi lymphatici inguinales profundi; 8
– a.
et v. femoralis; 9
– a.
et v. epigastrica superficialis.
Иногда
наблюдаются
бедренно-предбрюшинные
грыжи,
hernia femo-ralis praeperitonealis.
При
этой форме грыжи грыжевой мешок имеет
двухкамерную форму; одна камера его
располагается, как обычно, в бедренном
канале, другая – между брюшиной и
поперечной фасцией живота (А.П. Крымов).
Бедренные
грыжи могут прокладывать себе путь
кпереди или кзади от бедренной артерии
и вены; в таких случаях образуется hernia
femoralis
praevascularis
или hernia
femoralis
retrovascularis.
Грыжа
лакунарной связки проходит кнутри от
внутреннего отверстия бедренного канала
через щель в lig.
lacunare.
Мышечно-лакунарная
бедренная грыжа располагается кнаружи
от бедренных сосудов и проходит через
lacuna
musculorum.
Грыжевым содержимым
бедренной грыжи могут быть те же органы,
что и при паховой грыже. Бедренные грыжи
чаще наблюдаются у женщин, очень редко
они бывают в детском возрасте.
Иногда могут
наблюдаться комбинированные грыжи:
одновременно бедренная и паховая.
Топография типичной бедренной грыжи.
При
возникновении типичной бедренной грыжи
образуется бедренный канал. Бедренный
канал имеет три стенки и два кольца.
Глубокое бедренное кольцо располагается
в области сосудистой лакуны. Его границами
являются с медиальной стороны лакунарная
связка, латерально – бедренная вена,
сверху – паховая связка, снизу –
подвздошно-лонная связка, плотно
сращенная с надкостницей лонной кости.
Со стороны брюшной полости внутреннее
отверстие бедренного канала закрыто
поперечной фасцией живота, которая
здесь разрыхлена и носит название septum
femorale
(рис. 16 а).
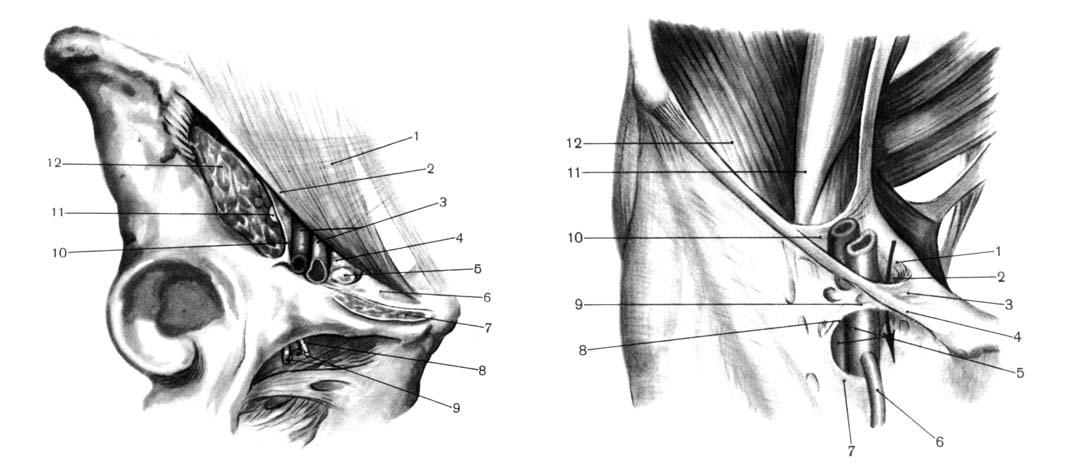
аб
Рис.
16. А
— Lacuna musculorum et lacuna vasorum. 1 –апоневроз
m. obliqui externi abdominis; 2
– lig.
inguinale;
3
–
a. et v. femoralis; 4
–
septum femorale; 5
– nodus limphaticus; 6
–
lig. lacunare; 7 – m. pectineus;
8
–
n. obturatorius; 9
–
a. et v, obturatoria; 10
–
arcus iliopectineus; 11
–
n. femoralis; 12
–
m. iliopsoas.
Б
– Canalis
femoralis. 1
–подвздошно—лоннаясвязка;
2 – anulus femoralis; 3
–
lig. lacunare; 4
–
lig. inguinale; 5 –
a. et v. femoralis;
6
–
v. saphena magna; 7
–
cornu inferius; 8
–
margo falciformis; 9
–
cornu superius; 10
–
arcus ileopectineus;
11
–
m. psoas major; 12
–m.
iliacus.
Передней
стенкой бедренного канала является
паховая связка и поверхностный листок
широкой фасции бедра, представленный
здесь верхним рогом серповидного края.
Задняя стенка – глубокий листок бедренной
фасции, латерально – бедренная вена.
Спускаясь по ходу бедренной вены грыжевой
мешок выходит под кожу бедра через
естественное отверстие – hiatus saphenus
– место прохождения большой подкожной
вены. Подкожная щель и является
поверхностным кольцом бедренного канала
(рис 16 б).
При
операции по поводу ущемленной бедренной
грыжи, когда возникает необходимость
рассечь внутреннее отверстие бедренного
канала, следует помнить, что снаружи
оно ограничено бедренной веной, а сверху
паховой связкой, к которой прилежит
ствол a.
epigastrica
inferior.
Бессосудистой остается только внутренняя
стенка этого отверстия, т. е. lig.
lacunare,
которую и следует рассекать в таких
случаях. Однако нередко (28,5 % случаев)
a.
obturatoria,
являющаяся обычно ветвью a.
iliaca
interna,
отходит от a.
epigastrica
inferior
и, направляясь в малый, таз, а затем в
запирательный канал, проходит кзади от
lig.
lacunaris.
В таких случаях внутреннее отверстие
бедренного канала ограничено полукольцом
сосудов: снаружи – v.
femoralis,
спереди – a.
epigastrica
inferior
и снутри – a.
obturatoria.
Такой вариант расположения сосудов
издавна получил название corona
mortis,
так как раньше при рассечении внутреннего
отверстия бедренного канала вслепую,
посредством герниотома, возникали
значительные кровотечения, которые
нередко заканчивались смертельным
исходом.
Соседние файлы в предмете Оперативная хирургия и топографическая анатомия
- #
- #
- #
- #
15.02.201633.91 Mб524Золотко. Атлас по ОХ и ТА. Том 1 (1964).djvu
- #
- #
- #
Источник
ÀÍÀÒÎÌÎ-ÒÎÏÎÃÐÀÔÈ×ÅÑÊÈÅ ÄÀÍÍÛÅ È ÕÈÐÓÐÃÈ×ÅÑÊÀß ÀÍÀÒÎÌÈß ÁÅÄÐÅÍÍÎÉ ÃÐÛÆÈ
Ðàçëè÷íûå âèäû áåäðåííûõ ãðûæ ðàñïîëàãàþòñÿ ïîä ïàõîâîé ñâÿçêîé â îáëàñòè ñêàðïîâà òðåóãîëüíèêà. Âåðõíÿÿ ÷àñòü ñêàðïîâà òðåóãîëüíèêà ñâåðõó îãðàíè÷åíà ïàõîâîé ñâÿçêîé, ìåäèàëüíî-äëèííîé ïðèâîäÿùåé ìûøöåé (m. adductor longus), ëàòåðàëüíî ïîðòíÿæíîé ìûøöåé (m. sartorius). Ïîä ïàõîâîé ñâÿçêîé èìååòñÿ äâà ïðîñòðàíñòâà: ñîñóäèñòàÿ ëàêóíà (lacuna vasorum) è ìûøå÷íàÿ ëàêóíà (lacuna musculorum), ðàçäåëåííûå ïîäâçäîøíî-ãðåáåøêîâîé ñâÿçêîé (lig. ilio-pectineum-BNA), ïîäâçäîøíî-ãðåáåøêîâîé äóãîé (arcus ilio-pectineus-PNA), êîòîðàÿ îòõîäèò îò ïàõîâîé ñâÿçêè è ïðèêðåïëÿåòñÿ ê ïîäâçäîøíî-ãðåáåøêîâîìó âîçâûøåíèþ (eminentia ilio-pectinea). Ñîñóäèñòàÿ ëàêóíà ðàñïîëîæåíà ìåäèàëüíî, ÷åðåç íåå ïðîõîäÿò áåäðåííàÿ àðòåðèÿ è âåíà, ðàñïîëàãàþùèåñÿ íåïîñðåäñòâåííî ïîä ïàõîâîé ñâÿçêîé.
Ìûøå÷íàÿ ëàêóíà ñîäåðæèò ïîäâçäîøíî-ïîÿñíè÷íóþ ìûøöó (m. iliopsoas) è áåäðåííûé íåðâ (ï. femoralis), ðàñïîëàãàåòñÿ ëàòåðàëüíî îò ñîñóäèñòîé ëàêóíû, çàíèìàÿ îêîëî % ïðîìåæóòêà ìåæäó ïàõîâîé ñâÿçêîé è âåðõíåé âåòâüþ ëîííîé êîñòè (ðèñ. 84). Çíàíèå ýòèõ àíàòîìè÷åñêèõ îáëàñòåé èìååò áîëüøîå çíà÷åíèå ïðè äèôôåðåíöèàëüíîé äèàãíîñòèêå è ïðè îïåðàöèè ðàçëè÷íûõ âèäîâ áåäðåííûõ ãðûæ.
Ïîä ïàõîâîé ñâÿçêîé õîðîøî ðàçâèòà ïîäêîæíîæèðîâàÿ êëåò÷àòêà. Ïîâåðõíîñòíûå ëèìôàòè÷åñêèå óçëû ðàñïîëîæåíû ïîä ïàõîâîé ñâÿçêîé ïàðàëëåëüíî áåäðåííîé àðòåðèè è ïðèíèìàþò áîëüøèíñòâî ïîâåðõíîñòíûõ ëèìôàòè÷åñêèõ ñîñóäîâ íèæíåé êîíå÷íîñòè. Ãëóáîêèå ëèìôàòè÷åñêèå óçëû (ïîäïàõîâûå) ñîïðîâîæäàþò áåäðåííóþ âåíó. Ñàìûé êðóïíûé èç ýòèõ óçëîâ íîñèò íàçâàíèå óçëà Ïèðîãîâà (Ðîçåíìþëëåðà) è ðàñïîëàãàåòñÿ â ïðåäåëàõ áåäðåííîãî êîëüöà. Ýòè óçëû ïðèíèìàþò ëèìôó èç ãëóáîêèõ îòäåëîâ íèæíåé êîíå÷íîñòè.
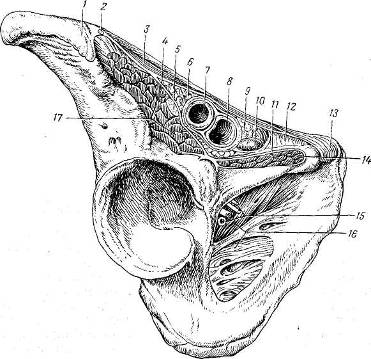
Ðèñ. 84. Ìûøå÷íàÿ è ñîñóäèñòàÿ ëàêóíû (ïîëóñõåìàòè÷åñêè) ïîLanz è Wachsmuth (Ã. Å. Îñòðîâåðõîâ, Ä. Í. Ëóáîöêèé, 10. Ì. Áîìàø. Êóðñ îïåðàòèâíîé õèðóðãèè è òîïîãðàôè÷åñêîé àíàòîìèè. Ì., 1963).
1 spina iliaca anterior superior; 2 n. cutaneus femoris lateralis; 3 lig. inguinale; 4 arcus ilio-pectmeus (lig. iliopectineum); 5 n. femoralis; 6 ramus femoralis n. genitofemoralis (n. lumbo-inguinalis BNA); 7 a. femoralis; 8 v. femoralis; 9 êëåò÷àòêà âíóòðåííåãî áåäðåííîãî êîëüöà; 10 nodus lymphaticus inguinalis profundus ( ëèìôàòè÷åñêèé óçåë Ðîçåíìþëëåðà Ïèðîãîâà ); 11 fascia pectinea; 12 lig. lacunare; 13 tuberculum pubicum; 14 m. pectineus; 15 vasaobturatoria è n.obturatorius; 16 membranaobturatoria; 17 m. iliopsoas.
Ïîâåðõíîñòíûé ëèñòîê øèðîêîé ôàñöèè áåäðà ðàñïîëàãàåòñÿ íàä áåäðåííûìè ñîñóäàìè, îáðàçóÿ ó ìåäèàëüíîãî êðàÿ âåíû ñåðïîâèäíûé îòðîñòîê (processus falciformis), êðàÿ êîòîðîãî âûðàæåíû õîðîøî è îôîðìëåíû â âèäå ïîëóëóííûõ ñêëàäîê âåðõíèé è íèæíèé ðîæêè (cornu superior, cornu inferior). Âåðõíèé ðîã ïðîõîäèò íàä áåäðåííîé âåíîé è ïîäâîðà÷èâàåòñÿ ïîä ïàõîâóþ ñâÿçêó, âïëåòàÿñü â ëàêóíàðíóþ ñâÿçêó (lig. lacunare, lig. Gimbernati).
Íèæíèé ðîã ïîäõîäèò ïîä áîëüøîé ïîäêîæíîé âåíîé, íàïðàâëÿÿñü äàëüøå ê ãðåáåøêîâîé ôàñöèè (fascia pectinea). Ïðîñòðàíñòâî, îãðàíè÷åííîå ñåðïîâèäíûì îòðîñòêîì, íàçûâàåòñÿ îâàëüíîé ÿìêîé (fossa ovalis BNA, hiatus saphenus PNA), îíî âûïîëíåíî æèðîâîé êëåò÷àòêîé è ïîêðûòî ðàçðûõëåííûì ó÷àñòêîì ïîâåðõíîñòíîãî ëèñòêà øèðîêîé ôàñöèè áåäðà (ðåøåò÷àòàÿ ôàñöèÿ fascia cribrosa). ×åðåç ýòó ôàñöèþ ïðîõîäÿò êðîâåíîñíûå è ëèìôàòè÷åñêèå ñîñóäû.
Áîëüøàÿ ïîäêîæíàÿ âåíà âïàäàåò â áåäðåííóþ âåíó íàä íèæíèì ðîãîì ñåðïîâèäíîãî îòðîñòêà íà ðàññòîÿíèè 3 ñì îò ïàõîâîé ñâÿçêè. Íà ãëóáîêîé ïëàñòèíêå øèðîêîé ôàñöèè áåäðà ðàñïîëàãàþòñÿ áåäðåííàÿ àðòåðèÿ è áåäðåííàÿ âåíà. Ãëóáîêàÿ ïëàñòèíêà (ëèñòîê) øèðîêîé ôàñöèè áåäðà ïîêðûâàåò ïîäâçäîøíîïîÿñíè÷íóþ ìûøöó (m. iliopsoas) è ãðåáåøêîâóþ ìûøöó (m. pectineus). Ýòîò ó÷àñòîê øèðîêîé ôàñöèè áåäðà íîñèò íàçâàíèå ãðåáåøêîâîé ôàñöèè. Ñ ýòîé ôàñöèåé õèðóðã âñòðå÷àåòñÿ ïðè îïåðàöèè áåäðåííîé ãðûæè è ïðè äîñòàòî÷íîé ïëîòíîñòè ôàñöèè èñïîëüçóåò åå äëÿ ïëàñòèêè.  îáëàñòè îâàëüíîé ÿìêè îòõîäÿò âåòâè a. pudenda externa, a. epigastrica superficialis, a. circumflexa ilium superficialis, ñîïðîâîæäàþùèåñÿ îäíîèìåííûìè âåíàìè, âïàäàþùèìè â áåäðåííóþ âåíó èëè áîëüøóþ ïîäêîæíóþ âåíó. Ýòè ñîñóäû ðàñïîëàãàþòñÿ â íåïîñðåäñòâåííîé áëèçîñòè ê áåäðåííîìó êàíàëó ìåñòó âûõîäà áåäðåííîé ãðûæè. Ïîâåðõíîñòíûå ñëîè èííåðâèðóþòñÿ âåòâÿìè ï. lumboinguinalis è îò÷àñòè âåòâÿìè n. iliohypogastricus è n. ilioinguinalis. Áåäðåííûé íåðâ (n. femoralis) âûõîäèò íà áåäðî ÷åðåç ìûøå÷íóþ ëàêóíó è â îáëàñòè ñêàðïîâà òðåóãîëüíèêà ðàñïîëàãàåòñÿ êíàðóæè îò áåäðåííîé àðòåðèè, îòäåëÿÿñü îò íåå ãëóáîêîé ïëàñòèíêîé øèðîêîé ôàñöèè áåäðà.
Áåäðåííûé êàíàë. À. Ï. Ïðîêóíèí (1900), ïðîâîäèâøèé èññëåäîâàíèÿ ïî àíàòîìèè áåäðåííîé ãðûæè, ïðèøåë ê çàêëþ÷åíèþ, ÷òî áåäðåííîãî êàíàëà áåç áåäðåííîé ãðûæè íåò è îáðàçîâàíèå åãî íàáëþäàåòñÿ òîëüêî ïðè ðàçâèòèè áåäðåííîé ãðûæè.
Áåäðåííàÿ ãðûæà ïðîõîäèò ñêâîçü áðþøíóþ ñòåíêó, ñïóñêàÿñü â ñîñóäèñòóþ ëàêóíó ÷åðåç âíóòðåííåå áåäðåííîå êîëüöî, îãðàíè÷åííîå ñïåðåäè (è ñâåðõó) ìåäèàëüíîé ÷àñòüþ ïàõîâîé ñâÿçêè, ñçàäè (è ñíèçó) ãîðèçîíòàëüíîé âåòâüþ ëîííîé êîñòè, ïðèêðûòîé çäåñü ëàêóíàðíîé ñâÿçêîé è îòõîäÿùåé îò íåå ãðåáåøêîâîé ôàñöèåé, ñíàðóæè áåäðåííîé âåíîé (ñîñóäèñòûì âëàãàëèùåì), à ñ ìåäèàëüíîé ñòîðîíû âîãíóòûì êðàåì ëàêóíàðíîé ñâÿçêè. Ëàêóíàðíàÿ ñâÿçêà ïðåäñòàâëÿåò ñîáîé íåáîëüøóþ, âååðîîáðàçíî ðàñùåïëÿþùóþñÿ ñóõîæèëüíóþ ïëàñòèíêó, îòõîäÿùóþ îò ïàõîâîé ñâÿçêè ê âåðõíåé âåòâè ëîííîé êîñòè íåïîñðåäñòâåííî ïåðåä ìåñòîì ïðèêðåïëåíèÿ ïàõîâîé ñâÿçêè ê ëîííîìó áóãîðêó.
Ëàêóíàðíàÿ ñâÿçêà ó ìóæ÷èí èìååò áîëüøóþ ïëîòíîñòü, ÷åì ó æåíùèí; â ïîæèëîì âîçðàñòå, îñîáåííî ó æåíùèí, ýòà ñâÿçêà îïóñêàåòñÿ è ñîïðîòèâëÿåìîñòü åå óìåíüøàåòñÿ.
Ïîïåðå÷íûå ðàçìåðû âíóòðåííåãî áåäðåííîãî êîëüöà ó ìóæ÷èí ñîñòàâëÿþò 1,2 ñì, ó æåíùèí 1,8 ñì. Áîëüøèå ðàçìåðû âíóòðåííåãî áåäðåííîãî êîëüöà ó æåíùèí îòðàæàþò àíàòîìè÷åñêèå îñîáåííîñòè òàçà æåíùèí, èìåþùåãî áîëüøèå ðàçìåðû â ãîðèçîíòàëüíîé ïëîñêîñòè.  ðàííåì äåòñêîì âîçðàñòå âíóòðåííåå áåäðåííîå êîëüöî èìååò âèä óçêîé ùåëè, ÷åì, î÷åâèäíî, îáúÿñíÿåòñÿ áîëüøàÿ ðåäêîñòü áåäðåííûõ ãðûæ ó äåòåé.
Ïðè îñìîòðå ïåðåäíåé ñòåíêè æèâîòà ñî ñòîðîíû áðþøíîé ïîëîñòè ïîä ïàõîâîé ñâÿçêîé âèäíî íåáîëüøîå óãëóáëåíèå áðþøèíû, ðàñïîëîæåííîå ñîîòâåòñòâåííî âíóòðåííåìó áåäðåííîìó êîëüöó ìåäèàëüíåå áåäðåííûõ ñîñóäîâ; ýòî óãëóáëåíèå (fovea femoralis) îòäåëÿåòñÿ îò ëåæàùåé íàä íèì fovea inguinalis medialis ëèøü ïàõîâîé ñâÿçêîé, à îò ëåæàùåé ïîä íèì fovea obturatoria âåðõíåé âåòâüþ ëîííîé êîñòè. Òàêèì îáðàçîì, àíàòîìè÷åñêèå îáðàçîâàíèÿ íèæíåãî îòäåëà ïåðåäíåé áðþøíîé ñòåíêè íàä è ïîä ïàõîâîé ñâÿçêîé îïðåäåëÿþò âîçìîæíîñòü ðàçâèòèÿ ÷åòûðåõ âèäîâ íàðóæíûõ áðþøíûõ ãðûæ (ïàõîâàÿ êîñàÿ, ïàõîâàÿ ïðÿìàÿ, áåäðåííàÿ è çàïèðàòåëüíàÿ).
Ïðîéäÿ ÷åðåç âíóòðåííåå áåäðåííîå êîëüöî (anulus femoralis internus) è îáðàçóÿ áåäðåííûé êàíàë (äëèíîé 12 ñì), áåäðåííûå ãðûæè âûõîäÿò èç-ïîä ïàõîâîé ñâÿçêè êíóòðè îò áåäðåííîé âåíû. Íàðóæíîå áåäðåííîå êîëüöî (anulus femoralis externus) ðàñïîëàãàåòñÿ íà ðàññòîÿíèè 22,5 ñì êíèçó îò ïàõîâîé ñâÿçêè. Áåäðåííûé êàíàë ÿâëÿåòñÿ «ñëàáûì» ìåñòîì â ñîñóäèñòîé ëàêóíå. Ïðîõîäÿ êîðîòêèé áåäðåííûé êàíàë, áåäðåííàÿ ãðûæà âñòðå÷àåò íà ñâîåì ïóòè èìåþùèåñÿ çäåñü àíàòîìè÷åñêèå îáðàçîâàíèÿ, êîòîðûå è ñîñòàâëÿþò îáîëî÷êè ãðûæåâîãî ìåøêà ïðåäáðþøèííóþ êëåò÷àòêó, ôàñöèàëüíóþ ïëàñòèíêó (septum femorale), îáðàçîâàííóþ ïîïåðå÷íîé ôàñöèåé, õîðîøî ðàçâèòóþ æèðîâóþ êëåò÷àòêó êàíàëà, ðåøåò÷àòóþ ôàñöèþ, ïîäêîæíóþ êëåò÷àòêó è êîæó.
Ïðè áåðåæíîì àíàòîìè÷íîì ðàññå÷åíèè òêàíåé âî âðåìÿ îïåðàöèè áåäðåííîé ãðûæè îáíàðóæåíèå è âûäåëåíèå ãðûæåâîãî ìåøêà îáû÷íî íå ïðåäñòàâëÿåò êàêèõ-ëèáî òðóäíîñòåé. Ñëåäóåò èìåòü â âèäó îòíîøåíèå ãðûæåâîãî âûïÿ÷èâàíèÿ ê áëèçëåæàùèì êðîâåíîñíûì ñîñóäàì: êíàðóæè v. femoralis, ñâåðõó a. epigastrica inferior, ìåäèàëüíî a. obturatoria â òåõ ñëó÷àÿõ, êîãäà îíà îòõîäèò a. epigastrica inferior. Ïðè ýòîì âàðèàíòå õîäà çàïèðàòåëüíîé àðòåðèè ãðûæåâûå âîðîòà îêàçûâàþòñÿ îêðóæåííûìè êîëüöîì èç ñîñóäîâ (v. femoralis, a. epigastrica inferior, a. obturatoria), êîòîðîå íà çàðå õèðóðãèè íàçâàëè «corona mortis» (âåíåö ñìåðòè) èç-çà îïàñíîñòè ïîâðåæäåíèÿ çàïèðàòåëüíîé àðòåðèè.
Õèðóðãè÷åñêàÿ àíàòîìèÿ áåäðåííîé ãðûæè ñòàâèò îñíîâíîé çàäà÷åé õèðóðãè÷åñêîãî ëå÷åíèÿ áåäðåííûõ ãðûæ ëèêâèäàöèþ áðþøèííîé âîðîíêè è çàêðûòèå âíóòðåííåãî áåäðåííîãî êîëüöà.
Ñòàòèñòè÷åñêèå äàííûå. Ïî ñâîåé ÷àñòîòå áåäðåííûå ãðûæè ñòîÿò íà âòîðîì ìåñòå ïîñëå ïàõîâûõ, ñîñòàâëÿÿ îò 16,9 (Ã. Â. Àëèïîâ, 1923) äî 5,3 % (Â. È. Äîáðîòâîðñêèé, 1935) îáùåãî ÷èñëà ãðûæ áðþøíîé ñòåíêè. Íàèáîëüøåå êîëè÷åñòâî áåäðåííûõ ãðûæ íàáëþäàåòñÿ ó áîëüíûõ â âîçðàñòå 4060 ëåò. Áåäðåííûå ãðûæè ðàçâèâàþòñÿ ÷àùå ó æåíùèí, ñîñòàâëÿÿ îò 80 (Ï. È. Òèõîâ, 1914) äî 74 % (Ë. Í. Êåíàðñêàÿ, 1941). Ó äåòåé áåäðåííûå ãðûæè áûâàþò êðàéíå ðåäêî. Í. Â. Øâàðö íàáëþäàë áåäðåííóþ ãðûæó òîëüêî îäèí ðàç ó äåâî÷êè 9 ëåò. Íà ìàòåðèàëå äåòñêèõ áîëüíèö Ìîñêâû çà 1937 ã. áåäðåííûå ãðûæè ó äåòåé äî 11-ëåòíåãî âîçðàñòà íå âñòðå÷àëèñü (Ë. Í. Êåíàðñêàÿ).
Ïî äàííûì ëèòåðàòóðû, ïðàâîñòîðîííèå áåäðåííûå ãðûæè íàáëþäàþòñÿ â 63 %, ëåâîñòîðîííèå â 30 %, äâóñòîðîííèå â 7 %. Ñî÷åòàíèå áåäðåííûõ ãðûæ ñ äðóãèìè ãðûæàìè áðþøíîé ñòåíêè îòìå÷àëîñü, ïî äàííûì Ë. Í. Êåíàðñêîé, â 5,5 %. Äâóñòîðîííèå áåäðåííûå ãðûæè áûâàþò ÷àùå â ïîæèëîì âîçðàñòå.
Íàèáîëåå ÷àñòî âñòðå÷àåòñÿ òàê íàçûâàåìàÿ òèïè÷íàÿ áåäðåííàÿ ãðûæà (hernia femoralis typica), âûõîäÿùàÿ ïîä ïàõîâîé ñâÿçêîé èç áåäðåííîãî êàíàëà, ìåäèàëüíåå áåäðåííîé âåíû. Òèïè÷íûå áåäðåííûå ãðûæè ìîãóò èìåòü îòäåëüíûå âûïÿ÷èâàíèÿ äèâåðòèêóëû, îòõîäÿùèå â ñòîðîíó îò îñíîâíîãî ìåøêà, îáðàçóÿ òàê íàçûâàåìóþ hernia femoralis interparietalis. Íàáëþäàþòñÿ è ìíîãîêàìåðíûå ãðûæåâûå ìåøêè, âûõîäÿùèå â îòäåëüíûå îòâåðñòèÿ èñòîí÷åííîé ðåøåò÷àòîé ïëàñòèíêè. Îòêëîíåíèÿ îò îáû÷íîãî âèäà ãðûæåâîãî ìåøêà îïðåäåëÿþòñÿ îáû÷íî íà îïåðàöèè.  ðåäêèõ ñëó÷àÿõ ê ãðûæåâîìó ìåøêó áåäðåííîé ãðûæè ìîæåò ïðèëåãàòü ñìåùåííîå ÿè÷êî (À. Ï. Êðûìîâ). Î áåäðåííîé ýêòîïèè, ïðè êîòîðîé ÿè÷êî ðàñïîëàãàåòñÿ â ñêàðïîâîì òðåóãîëüíèêå, áëèæå ê ìåäèàëüíîé ïîâåðõíîñòè áåäðà, óïîìèíàåò Å. Ñ. Øàõáàçÿí (1957).
Ñîäåðæèìîå ãðûæåâûõ ìåøêîâ áåäðåííîé ãðûæè. Ãðûæåâûå ìåøêè áåäðåííîé ãðûæè ÷àùå âûïîëíÿþòñÿ ñàëüíèêîì è ïåòëÿìè òîíêîé êèøêè, ðåæå âñòðå÷àåòñÿ ñëåïàÿ êèøêà ñ ÷åðâåîáðàçíûì îòðîñòêîì, êðàéíå ðåäêî æåëóäîê, æåë÷íûé ïóçûðü.
Âìåñòå ñ ãðûæåâûì ìåøêîì ïðè áåäðåííûõ ãðûæàõ ìîãóò ñïóñêàòüñÿ ìî÷åâîé ïóçûðü è ìî÷åòî÷íèêè. Ðàçâèòèå áåäðåííûõ ãðûæ â ýòèõ ñëó÷àÿõ ïðîèñõîäèò ïî òèïó ñêîëüçÿùèõ ãðûæ.
Ìî÷åâîé ïóçûðü ìîæåò ðàñïîëàãàòüñÿ ïàðàïåðèòî-íåàëüíî, ýêñòðàïåðèòîíåàëüíî è èíòðàïåðèãîíåàëüíî, ÷òî ñîîòâåòñòâóåò òàêîìó æå ðàñïðåäåëåíèþ è ïðè ïàõîâûõ ãðûæàõ ìî÷åâîãî ïóçûðÿ. Êàê èñêëþ÷åíèå ìîæåò íàáëþäàòüñÿ ñîñêàëüçûâàíèå ìî÷åòî÷íèêà.
Источник
Бедренные грыжи — анатомия бедренного канала
Бедренный канал ограничен спереди поверхностным листком широкой фасции бедра, сзади — глубоким листком той же фасции, с медиальной стороны — гимбернатовой связкой, с латеральной — бедренной веной. Пространство между паховой связкой и костями таза делится подвздошно-гребешковой связкой на две лакуны — латеральную (мышечную), через которую проходят подвздошно-поясничная мышца и бедренный нерв, и медиальную (сосудистую), в которой проходят бедренные артерия и вена. В хирургической анатомии различают так называемый бедренный треугольник, ограниченный сверху паховой связкой, снаружи — портняжной мышцей, изнутри — длинной приводящей мышцей бедра. Высота этого треугольника достигает у взрослых 10-15 см. Широкая фасция бедра в области бедренного треугольника состоит из двух листков — поверхностного и глубокого. Поверхностный листок расположен впереди бедренных сосудов; вверху он сращен с паховой связкой, а медиально сливается на гребешковой мышце с глубоким листком. В латеральной части поверхностный листок широкой фасции бедра более плотный, а в медиальном направлении пронизан многочисленными отверстиями.
Границей между этими двумя частями поверхностного листка широкой фасции бедра является уплотненный край фасции, имеющий серповидную форму и носящий название серповидного. Серповидный край имеет два рога. Верхний рог проходит над бедренной веной, вверху соединяется с паховой связкой, а в медиальном направлении — с лакунарной связкой. Нижний рог располагается под бедренной веной. Над гребешковой мышцей он сливается с глубоким листком широкой фасции бедра. Серповидный край и оба его рога (верхний и нижний) ограничивают овальную ямку (hiatus saphenus). Бедренные сосуды выполняют сосудистую лакуну не полиостью. Кнутри от сосудов имеется пространство, заполненное жировой клетчаткой и лимфатическими узлами, шири ной 1,2-1,8 см. В этом пространстве при возникновении бедренной грыжи и образуется бедренный канал.
Наружным отверстием бедренного канала является овальная ямка. Внутреннее отверстие ограничено сверху паховой связкой, снаружи — бедренной веной, медиально — лакунарной связкой и снизу — подвздошно-лонной связкой, которая плотно сращена с надкостницей лонной кости.
Бедренные грыжи — дифференциальная диагностика
Бедренная грыжа в отличие от паховых обычно не достигает больших размеров. Выпячивание при бедренной грыже находится ниже паховой связки, что является основным критерием при дифференциальной диагностике между паховой и бедренной грыжей. Распознать бедренную грыжу просто, если имеются псе типичные признаки грыжи: выпячивание, увеличивающееся при натуживании и исчезающее при горизонтальном положении, положительный симптом кашлевого толчка и типичная локализация.
Из заболеваний, которые могут симулировать бедренную грыжу, и с которыми ее следует дифференцировать, чаще всего встречаются: натечный абсцесс, доброкачественные опухоли, метастазы злокачественных новообразований в лимфатические узлы, лимфадениты различной этиологии и варикозное расширение вен. При натечном абсцессе определяется флюктуация; при клинико-рентгенологическом обследовании больного выявляется туберкулезный спондилит. Доброкачественные опухоли обнаруживают путем тщательной пальпации. Размеры их не изменяются в зависимости от изменения положения тела, отсутствует симптом кашлевого толчка. Для лимфаденитов характерны признаки воспаления, сопутствующий лимфангит, воспалительный процесс на конечности или наружных половых органах. Метастазы злокачественных новообразований распознаются путем выявления первичной опухоли, а также с помощью иункционной биопсии.
Бедренные грыжи — хирургическое лечение
Операции при бедренной грыже можно разделить на две группы — бедренные и операции со стороны пахового канала. К «числу первых относятся способы Локвуда, Бассини и Герцена.
Бедренные грыжи — Способ Локвуда
 По способу Локвуда разрез кожи проводят над грыжевым выпячиванием вертикально.
По способу Локвуда разрез кожи проводят над грыжевым выпячиванием вертикально.
Верхний полюс раны должен располагаться на 2-3 см выше проекции паховой связки. Тщательно освобождают грыжевой мешок от жировой клетчатки. При выделении грыжевого мешка следует помнить, что с медиальной стороны может находиться мочевой пузырь, а с латеральной — бедренная вена. Грыжевой мешок вскрывают, перевязывают у шейки и удаляют. Культю мешка вправляют под паховую связку. Пластику внутреннего отверстия бедренного канала выполняют подшиванием паховой связки к надкостнице лонной кости 2-3 узловыми швами.
Операция Бассини является модификацией способа Локвуда и отличается тем, что после подшивания паховой связки к надкостнице лонной кости накладывают второй ряд швов на полулунный край овальной ямки бедра и гребешковую фасцию.
Бедренные грыжи — Операция Герцена
Операция Герцена применяется при большом грыжевом отверстии. После выделения и удаления грыжевого мешка горизонтальную ветвь лобковой кости обнажают от надкостницы и связки Купера. В лобковой кости просверливают отверстие. Паховую связку с помощью проволочного шва прикрепляют к лобковой кости. Затем к паховой связке пришивают надкостницу и куперову связку. В 1924 г. П. А. Герцен предложил новую операцию, которая заключается в следующем. Куперову связку рассекают вдоль до кости. Паховую связку подшивают к куперовой связке и к лоскуту, выкроенному из надкостницы и сухожильного прикрепления гребешковой мышцы.
Бедренные грыжи — Способ Руджи
 Из операций с закрытием грыжевых ворот со стороны пахового канала наибольшее распространение получил способ Руджи.
Из операций с закрытием грыжевых ворот со стороны пахового канала наибольшее распространение получил способ Руджи.
Вскрывают паховой канал. Края внутренней косой и поперечной мышц живота н семенной канатик отодвигают кверху. Рассекают поперечную фасцию и у внутреннего отверстия бедренного канала тупо выделяют шейку грыжевого мешка.
Из-под паховой связки вывихивают в рану грыжевой мешок, перевязывают у шейки и удаляют. Грыжевые ворота закрывают путем подшивания 3-4 швами паховой связки к подвздошно-лопной связке.
Затем сшивают рассеченную поперечную фасцию и апоневроз наружной косой мышцы живота.
Бедренные грыжи — Способ Парлавеччио
Способ Парлавеччио отличается от способа Руджи тем, что край внутренней косой и поперечной мышц подшивают к надкостнице лонной кости и куперовой связке, а затем вторым рядом эти мышцы подшивают к краю паховой связки.
Источник

