Что такое протрузия парамедианная грыжа
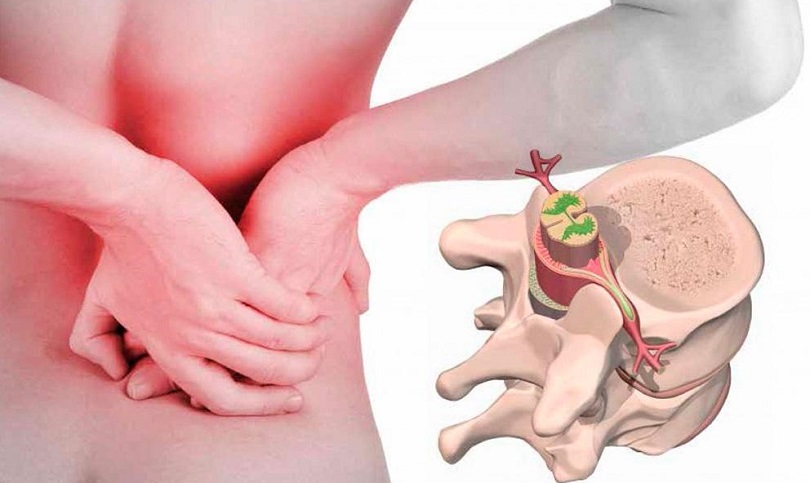
Парамедианная грыжа (или парамедиальная) – это дегенеративное поражение межпозвонкового диска, при котором его хрящевая ткань начинает смещаться и выпирать за пределы позвонка вбок относительно спинномозгового канала. Может быть левосторонней и правосторонней. Возникает вследствие неравномерного распределения физической нагрузки на позвоночник.
Чаще грыжевое выпячивание этого типа локализуется в шейном отделе позвоночника между позвонками С5 и С6 и в пояснично-крестцовом отделе. Опасно сдавлением и пережиманием нервных окончаний спинномозгового канала, что ведет к болям и ограничению подвижности.
Что это такое
Межпозвонковый диск состоит из двух структур – эластичное фиброзное кольцо снаружи, выполняющее роль оболочки, и пульпозное ядро внутри, которое имеет студенистую структуру. При дегенеративных процессах и чрезмерной физической нагрузке позвонки сдавливают диск, фиброзное кольцо постепенно утрачивает свою эластичность, затем разрывается и пульпа сквозь него выходит наружу, вбок от позвоночного столба – влево или вправо. Так образуется парамедианная грыжа.
Такое грыжевое выпячивание опасно защемлением нервных окончаний спинного мозга и позвоночной артерии, что ведет к расстройству функций внутренних органов и неврологическим нарушениям.
Пояснично-крестцовый отдел позвоночника принимает на себя максимальную нагрузку, поэтому парамедианная грыжа чаще развивается в нем. Реже появляется в шейном и грудном отделе.
Дегенеративно-дистрофические заболевания позвоночника диагностируют у 10–90% среди всего населения нашей страны. Инвалидность присваивают в 42% у больных с межпозвоночной грыжей. Парамедианную грыжу диагностируют чаще у людей трудоспособного возраста – от 35 до 60 лет (источник – научная статья «Опыт лечения больных с грыжами межпозвонковых дисков на поясничном уровне», авторы – В. А. Сороковников, З. В. Кошкарева и др., ФГБУ «Научный центр реконструктивной и восстановительной хирургии» СО РАМН г. Иркутска).
Парамедианные грыжи делят на несколько видов, исходя из места их локализации и особенностей течения.
Существуют следующие виды грыж:
| Вид грыжи | Особенности |
| Парамедианная | Возникает четко с левой или правой стороны позвонка. |
| Медианно-парамедианная | Локализуется по центру позвоночника, частично переходит на боковые стороны. |
| Парамедианная секвестрированная | Ядро межпозвонкового диска выпячивается вбок и полностью либо частично проникает в канал спинного мозга. |
| Парамедианно-фораминальная | Выпирает вбок в сторону спинномозговых нервных окончаний. |
По месту расположения парамедианные выпячивания бывают:
- Правосторонние. Затрагивают нервные окончания, которые отвечают за иннервацию правой стороны тела.
- Левосторонние. Влияют на функционирование органов левой стороны тела.
Различают парамедианные грыжи в зависимости от отдела позвоночника, где они сформировались. В этом случае при постановке диагноза рядом с заболеванием ставят букву и цифру в соответствии с названием позвонка, где локализуется грыжевое выпячивание.
В 48% случаев парамедиальные грыжи развиваются в пояснично-крестцовом отделе позвоночника на уровне позвонков L5-S1, в 46% – в поясничном отделе на уровне L4-L5. На оставшиеся 6% приходятся выпячивания в других местах либо на нескольких уровнях поясницы и крестца одновременно.
В грудном отделе позвоночного столба парамедианные грыжи появляются редко, так как позвонки этого отдела меньше подвержены нагрузкам и более прочно зафиксированы ребрами.
Причины возникновения
Основные причины патологии:
- генетическая предрасположенность;
- травмирование спины и позвоночника;
- остеохондроз, сколиоз;
- врожденные заболевания позвоночного столба;
- профессиональные занятия тяжелыми видами спорта;
- системные заболевания, поражающие небольшие суставы – ревматоидный артрит, болезнь Бехтерева и пр.;
- нарушения обмена веществ в организме на фоне дефицита кальция и фосфора;
- избыточный вес;
- слабо развитый мышечный каркас спины;
- нарушение постановки стопы – плоскостопие, косолапость.
Симптомы
Симптомы при развитии парамедиального грыжевого выпячивания являются классическим проявлением поражения нервных окончаний. Признаки зависят от того, в каком отделе позвоночника образовалась грыжа.
При локализации в шейном отделе у больного возникают следующие симптомы:
- сильный болевой синдром в области шеи и воротниковой зоне;
- головокружения, головные боли;
- частичная утрата чувствительности рук, их онемение;
- скачки артериального давления, нарушение ритма работы сердца;
- признаки вегетососудистой дистонии у заболевших младше 30 лет.
При локализации парамедианного выпячивания в грудном отделе позвоночника симптомы такие:
- ощущение онемения, покалывание, нарушение чувствительности в верхних и нижних конечностях;
- боли в спине на уровне груди, в области желудка;
- нарушения работы пищеварительного тракта.
Проявления при межпозвонковой грыже в пояснично-крестцовом отделе позвоночного столба:
- сильная простреливающая боль в области поясницы;
- боль, онемение и слабость в ноге с той стороны, где локализуется грыжевое выпирание;
- внезапно пропадает мышечная сила в ноге, человек может упасть.
Последующая клиническая картина развивается по одному из двух сценариев – неврологический или воспалительный:
- При неврологических нарушениях возникает паралич или парез той стороны тела, за иннервацию которого отвечает зажатый межпозвонковой тканью корешковый нерв.
- При воспалении развивается отек тканей, что снижает компрессию на нервные окончания. Это провоцирует мышечное перенапряжение и искривление позвоночника. Позже может сформироваться симметричная парамедиальная грыжа, то есть точно такая же, но с обратной стороны межпозвонкового диска, то есть выпячивание станет двухсторонним.
Диагностика
Для выявления грыжевого выпячивания проводят:
- Осмотр. Определяет слабость мышц, уменьшение чувствительности, снижение сухожильных рефлексов в той конечности, которая иннервируется пораженным нервом.
- Рентген. Выявляет дегенеративные процессы в костных тканях позвонков, их разрушение, но не показывает хрящевые структуры.
- Компьютерная томография (КТ). Позволяет получить более детальные снимки позвоночника, но изображения не имеют высокого качества. Метод применяют при отсутствии МРТ в клинике либо наличии противопоказаний к его проведению.
- Магнитно-резонансная томография (МРТ). Дает детальные трехмерные снимки позвоночных структур и его тканей. Основной метод для выявления межпозвонковой грыжи любого типа.
- Электромиография. Дает оценку проводимости мышечной ткани и нервных окончаний.
При выявлении парамедианной грыжи пациенту назначают комплексное консервативное лечение. Это лекарственные препараты, лечебная физкультура и физиотерапия.
Если нет положительного эффекта, проводят операцию. Также хирургическое вмешательство показано при запущенных формах грыжевого выпячивания, сдавливании спинного мозга и нарушении подвижности больного.
Применение лекарственных препаратов
Для лечения межпозвоночной грыжи назначают следующие препараты:
- Обезболивающие для снятия болевого синдрома – Кетанов, Кетопрофен.
- Нестероидные противовоспалительные для снятия воспаления, отечности, болей – Ибупрофен, Диклофенак.
- Миорелаксанты для снятия мышечного спазма – Мидокалм.
- Витаминные комплексы с содержанием витаминов группы В – Мильгамма.
Доказана абсолютная польза скорейшего обезболивания пациента с межпозвонковой грыжей. Чем раньше он начнет принимать препараты, тем скорее достигается анальгетический эффект. Это означает положительный прогноз и меньший риск развития хронических процессов. Наряду с обезболивающими и препаратами группы НПВС можно назначать местные анестетики в виде блокад. Витамины группы В необходимы при нейропатическом болевом синдроме (источник – научная статья «Применение анальгетиков и высоких доз витаминов группы В для лечения болей в спине», автор М. В. Пчелинцев, кандидат медицинских наук, доцент, ГБОУ ВПО СПбГМУ им. акад. И. П. Павлова Минздравсоцразвития России, Санкт-Петербург).
Физиолечение
Медикаментозное лечение парамедианной грыжи обязательно дополняют физиотерапией. Положительный эффект достигается при прохождении пациентом следующих процедур:
- электрофорез с использованием лидокаинового анальгетика;
- магнитотерапия;
- ультразвуковое воздействие;
- фонофорез.
Улучшить состояние позволяют:
- курс лечебного массажа – ручного, вакуумного, точечного;
- мануальная терапия;
- иглорефлексотерапия;
- ручное или аппаратное вытяжение позвоночника.
Эти методы показывают высокую эффективность при длительном применении, до 6 месяцев. Процедуры улучшают лимфо- и кровоток в пораженных тканях, восстанавливают костные и хрящевые структуры, уменьшают вероятность развития осложнений и рецидивов.
Вытяжение.
Во избежание развития негативных последствий подобные терапевтические мероприятия должен проводить опытный специалист.
Лечебная физкультура
ЛФК – основной метод при лечении парамедианной грыжи наряду с медикаментами и физиотерапией. Задачи лечебной физкультуры – укрепить мышцы спины, восстановить кровообращение и питание пораженных структур.
Комплекс упражнений при грыжевом выпячивании подбирает врач в зависимости от симптомов и проявлений. Его следует выполнять не меньше 3–4 раз в неделю, продолжительность 1–2 месяца.
Правила выполнения упражнений:
- Запрещены резкие движения, прыжки, все упражнения делать медленно.
- Начинать с небольших нагрузок, постепенно их увеличивать.
- При резких болевых ощущениях упражнение прекратить.
- При поражении шейного отдела нельзя запрокидывать резко голову назад, при грыже грудного отдела нельзя делать наклоны назад.
Первые результаты лечебной физкультуры будут заметны только через несколько недель.
Операция
Если консервативная терапия не дает положительной динамики, а также если есть угроза развития паралича, показано хирургическое вмешательство.
Его проводят следующими способами:
- Лазерная вапоризация – это выпаривание лучом лазера пульпозной ткани межпозвонкового диска.
- Дискэктомия – иссечение грыжевого выпячивания через небольшие разрезы.
- Эндоскопическая дискэктомия — удаление дефекта через прокол.
- Холодноплазменная нуклеопластика – воздействие на деформированные структуры холодной плазмой, вследствие чего они уменьшаются в размерах.
Метод микрохирургической дискэктомии проводится с 1977 года по методике Каспара. Является «золотым стандартом» хирургического лечения грыж межпозвонковых дисков. Отличается малой травматичностью, сокращением числа послеоперационных осложнений, периода реабилитации, высокими клиническими результатами. Проводится за 30–40 минут, предполагает минимальную кровопотерю (источник – научная статья «Микрохирургическая дискэктомия по Каспару в лечении больных с грыжами диска поясничного отдела позвоночника», авторы – М. Ж. Азизов, Х. А. Нуралиев и др.).
Последствия
Парамедианная грыжа опасна развитием тяжелых осложнений:
- стеноз позвоночной артерии – появляется при сдавлении артерии грыжевым выпячиванием, может стать причиной нарушения кровообращения головного мозга;
- сдавление спинномозгового нерва – вызывает атрофию мышц, парез, угасание рефлексов сухожилий;
- сдавление спинного мозга – возникает периферический парез, утрата чувствительности отдельных частей тела.
При отсутствии экстренной терапии эти изменения могут стать необратимыми. Чтобы предотвратить развитие осложнений, лечение парамедианной грыжи межпозвонкового диска следует проходить в клиниках Чехии. Современные методики, европейское техническое оснащение, лучшие врачи – все это поможет избежать тяжелых последствий и вернуться к здоровой жизни.
Профилактика и прогноз
Чтобы предотвратить появление грыжи позвоночника или избежать ее рецидивов, стоит прислушаться к таким рекомендациям:
- Должна присутствовать регулярная умеренная физическая активность, особенно при сидячем образе жизни.
- Следует контролировать физические нагрузки, запрещено поднимать тяжести.
- Для сна использовать ортопедический матрас.
- Необходимо следить за осанкой.
- Нужно придерживаться принципов правильного питания, принимать витаминно-минеральные комплексы.
- Лучше отказаться от вредных привычек.
При своевременном обращении в клинику и начале лечения прогноз благоприятный. Прием лекарственных препаратов, физиотерапия останавливают дегенеративные процессы, постепенно восстанавливают пораженные ткани. При отсутствии врачебной помощи масштабы воспалительного процесса и неврологических нарушений увеличиваются, что впоследствии ведет к потере подвижности и инвалидности.
Источник

Парамедианная протрузия диска – это частое осложнение пояснично-крестцового остеохондроза. Дегенеративные дистрофические изменения в хрящевых тканях приводят к утрате ими своей эластичности. Они растягиваются и утрачивают физиологическую форму. Происходит выбухание фиброзного кольца (без разрыва) в сторону спинномозгового канала. Это и есть парамедианная протрузия межпозвонкового диска, которая дает выраженную клиническую симптоматику.
Существуют разные типы парамедиального выбухания межпозвоночного диска. Они могут локализоваться с левой или с правой стороны, быть задними (дорзальными) и передними (вентральными). В предлагаемой статье мы рассмотрели самые распространенные типы заболевания, его потенциальные причины развития, способы эффективного лечения и профилактики.
Для понимания происходящих патологических процессов следует разобраться в анатомии и физиологии позвоночго столба. Поясничный отдел представлен пятью массивными телами позвонков. У них есть дугообразные и остистые отростки. Тело позвонка вместе с дугообразными боковыми отростками образует спинномозговой канал (овальное отверстие). Между телами позвонков в поясничном отделе располагаются хрящевые диски.
Каждый из них состоит из плотной фиброзной оболочки (кольца) и внутреннего студенистого тела (пульпозного ядра). Эта структура эффективно распределяет оказываемую на позвоночный столб амортизационную нагрузку, поддерживает нормальную высоту межпозвоночных промежутков и защищает корешковые нервы от компрессии.
Внутри спинномозгового канала располагается спинной мозг, окруженный ликвором и дуральными оболочками. От него отходят парные корешковые нервы, отвечающие за обеспечение иннервации органов брюшной полости, нижних конечностей, малого таза и т.д. Корешковые нервы отходят т спинного мозга через боковые фораминальные отверстия в телах позвонков. Затем они разветвляются и образуют нервные сплетения.
Крестцовый отдел позвоночника также состоит из пяти тел позвонков с дугообразными отростками. Но примерно в возрасте 14 – 15 лет у человека начинается процесс атрофии межпозвоночных дисков между крестцовыми позвонками. Постепенно происходит полное сращение этих тел между собой в единую кость – крестец.
Между крестцом и поясничным отделом позвоночника находится условный центр тяжести человеческого тела. Он приходится на межпозвоночный диск L5-S1. Именно сюда оказывается максимальная амортизационная и механическая нагрузка во время движения тела человека. И это диск чаще, чем другие подвергается протрузии, выпадению межпозвоночной грыжи.
Дегенеративное дистрофическое заболевание межпозвоночных дисков – остеохондроз, начинается с постепенной утраты способности усваивать фиброзным кольцом жидкость при диффузном обмене с окружающими паравертебральными мышцами и замыкательными пластинками. Собственной кровеносной сети у межпозвоночных дисков нет. Они могут получать жидкость и растворенные в ней нутриенты только при диффузном обмене. Если на паравертебральные мышцы не оказывается полноценной физической нагрузки в постоянном режиме, то происходит постепенное обезвоживание тканей фиброзного кольца. Оно покрывается сеточкой мелких трещин, которые в итоге кальцинируются. Это приводит к утрате способности усвоения жидкости.
Протрузия – это этап развития остеохондроза, при котором фиброзное кольцо уже не может получать жидкость из внешних источников и начинает забирать её из структуры внутреннего пульпозного ядра. И это приводит к уменьшению объема студенистого тела. Межпозвоночный диск снижается по высоте начинает выступать за пределы разделяемых им тел позвонков. Это стадия протрузии. В зависимости от того, в каком направлении она происходит, протрузия может быть медианной, парамедианной, циркулярной, диффузной и т.д.
Причины медианно-парамедианная протрузия диска L5-S1
Медианно-парамедианная протрузия диска развивается постепенно. Первые клинические проявления наблюдаются в возрасте 30 – 40 лет. Причинами развития медианно-парамедианной протрузии диска L5-S1 могут быть следующие патологические состояния:
- нарушение обмена веществ с замедлением процессов метаболизма;
- возрастные дегенеративные дистрофические процессы, связанные с сокращением объемов микроциркуляции крови в окружающих позвоночный столб мышечных тканях;
- тяжелый физический труд, связанный с систематическим подъемом и переносом тяжестей;
- сидячая работа, при которой происходит перенапряжение мышечного каркас в области поясницы и крестца;
- нарушение осанки и искривление позвоночного столба (в том числе и в грудном отделе);
- неправильная установка стопы в виде косолапости или плоскостопия, при которых происходи неправильное распределение амортизационной нагрузки;
- разрушение хрящевых тканей крупных суставов нижних конечностей (коленный, тазобедренный, подвздошно-крестцовый);
- ревматические процессы в хрящевой ткани (системная красная волчанка, болезнь Бехтерева, полиартрит);
- травматическое воздействие на позвоночный столб и окружающие его мягкие ткани (ушиб, трещина или перелом тела позвонка, растяжение и разрыв связочного и сухожильного аппарата, подвывих или полный вывих тела позвонка).
Провокационными факторами риска для развития данной патологии могут быть курение и употребление алкогольных напитков, избыточная масса тела, ведение малоподвижного образа жизни, неправильная организация места для ночного сна и работы. У женщин очень часто первичные дегенеративные процессы в хрящевых тканях позвоночго столба начинают происходить во время беременности. При этом у них часто наблюдается смещение тел позвонков в поясничном и крестцовом отделах позвоночника на поздних сроках вынашивания младенца.
Клинические симптомы парамедианной протрузии диска L5-S1
Парамедианная протрузия диска L5-S1 дает выраженные неврологические симптомы. Клиническая картина развивается остро. При выбухании диска в просвет спинномозгового канала наблюдается онемение отдельных участков тела, снижение мышечной силы нижних конечностей. Появляются разнообразные парестезии.
В основе клинической картины левосторонней парамедианной протрузии диска лежит поражение нижней конечности с аналогичной стороны. Жалобы на резкую слабость в левкой ноге сопровождаются снижением интенсивности проявления сухожильных рефлексов.
Левосторонняя парамедианная протрузия диска L5-S1 встречается относительно редко в виде определённого алгоритма распределения нагрузки у лиц, являющихся правшами. Риск развития патологи с левой стороны повышается у левшей.
Правосторонняя парамедианная протрузия диска – это более распространённая локализация патологического выбухания фиброзного кольца. Поражается в основном права нога, при длительном течении наблюдается гипотрофия мышечной ткани. На начальной стадии возникает острый люмбалгический синдром. Это острая бол в области поясницы, которая в виде прострелов может распространяться на область ягодицы и верхнюю часть бедра. Усиление болевых ощущений связано с совершением движений телом.
Диагностика проводится врачом вертебрологом или неврологом. Обращаться при появлении характерных симптомов следует к этим докторам. К сожалению, участковый терапевт в городской поликлинике не обладает достаточной профессиональной компетенцией для постановки точного диагноза и назначения эффективного лечения.
Чем опасна дорзальная парамедианная протрузия диска
Дорзальная парамедианная протрузия диска – это самая опасная локализация выбухания фиброзного кольца. Оказывается давление на дуральные оболочки спинного мозга.
При длительном течении без соответствующего лечения дорзальная медианно парамедианная протрузия диска может привести к стенозу спинномозгового канала, параличу нижних конечностей, фиксации спинного мозга и другим серьезным осложнениям.
Задняя парамедианная протрузия диска опасна следующими патологическими явлениями:
- нарушение процесса иннервации внутренних органов брюшной полости приводит к развитию хронических соматических заболеваний;
- происходит снижение тонуса кровеносной сети нижних конечностей, это способствует развитию атеросклероза, варикозного расширения вен, облитерирующего эндартериита;
- застойные явления в полости малого таза приводят к увеличению полостного давления, возникает геморрой;
- появляются предпосылки для нарушения актов дефекации и опорожнения мочевого пузыря;
- могут наблюдаться опущения внутренних органов брюшной полости им алого таза.
Но самым серьезным осложнением является полный стеноз спинномозгового канала, при котором развивается паралич нижней части тела. Восстановление после такого осложнения может занимать месяцы и даже годы. Поэтому следует как можно раньше обращаться за медицинской помощью и проводить эффективное и безопасное лечение любой дорзальной протрузии.
Лечение парамедианной протрузии диска
Парамедианно-фораминальная протрузия диска является самой распространенной локализацией. Лечение этой патологии требуется проводить незамедлительно, поскольку оказывается давление на корешковый нерв. Это вызывает сильнейшую простреливающую боль по ходу пораженного нерва. Парамедианная протрузия диска l4-l5 может спровоцировать поражение пояснично-крестцового нервного сплетения. Это чревато нарушением иннервации нижних конечностей и органов малого таза.
Рекомендуется при появлении характерных кинических симптомов проводить полноценное диагностическое обследование. Рентгенографический снимок позволит оценить состояние костной ткани тел позвонков и их отростков. МРТ обследование позволяет визуализировать состояние хрящевых тканей межпозвоночных дисков и выявлять протрузии и межпозвоночные грыжи.
Для лечения лучше всего использовать методы мануальной терапии. В настоящее время нет таких фармакологических препаратов, которые были бы способны восстанавливать целостность хрящевых тканей межпозвоночных дисков. Без применения методов мануальной терапии использование хондропротекторов – это бесполезная трата времени и денег.
Медианно-парамедианная протрузия межпозвонкового диска поддается лечению по индивидуально разработанному курсу без фармакологических препаратов и хирургической операции. При лечении могут применяться следующие виды воздействия:
- мануальное вытяжение позвоночго столба – позволяет восстановить нормальную высоту межпозвоночных промежутков и снять компрессию с корешковых нервов и твердых оболочек спинного мозга;
- остеопатия запускает процесс нарушенной микроциркуляции крови и лимфатической жидкости в местах снижения высоты диска;
- массаж улучшает эластичность всех мягких тканей и проницаемость на клеточном уровне;
- рефлексотерапия запускает процесс естественной регенерации тканей за счет задействования скрытых резервов организма;
- физиопроцедуры усиливают обменные процессы и ускоряют процесс выздоровления;
- рефлексотерапия и лечебная гимнастика восстанавливают тонус мышц и диффузное питание хрящевых тканей.
Рекомендуем вам для проведения эффективного лечения подыскать клинику мануальной терапии по месту жительства.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(2) чел. ответили полезен
Источник


