Диафрагмальная грыжа история болезни
Ïðîâåäåíèå ïàëüïàöèè ãðóäíîé êëåòêè è òîïîãðàôè÷åñêîé ïåðêóññèè. Îñìîòð îáëàñòè ñåðäöà è ñîñóäîâ ïàöèåíòà. Îáñëåäîâàíèå ïîëîñòè ðòà è æèâîòà. Ñóòü áèîõèìè÷åñêîãî àíàëèçà êðîâè è ðåíòãåíîëîãè÷åñêîãî èññëåäîâàíèÿ ïðè ãðûæå ïèùåâîäíîãî îòâåðñòèÿ äèàôðàãìû.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÃÎÓ ÂÏÎ «ÀËÒÀÉÑÊÈÉ ÃÎÑÓÄÀÐÑÒÂÅÍÍÛÉ ÌÅÄÈÖÈÍÑÊÈÉ ÓÍÈÂÅÐÑÈÒÅÒÌÈÍÈÑÒÅÐÑÒÂÀ ÇÄÐÀÂÎÎÕÐÀÍÅÍÈß ÐÎÑÑÈÉÑÊÎÉ ÔÅÄÅÐÀÖÈÈ»
Êàôåäðà Îáùåé õèðóðãèè
ÈÑÒÎÐÈß ÁÎËÅÇÍÈ
Êëèíè÷åñêèé äèàãíîç: Ãðûæà ïèùåâîäíîãî îòâåðñòèÿ äèàôðàãìû.ÃÝÐÁ: Äèñòàëüíûé õðîíè÷åñêèé ðåôëþêñ-ýçîôàãèò.
Êóðàòîð:
Ëóêîâà Ò.Ñ.
Ïðåïîäàâàòåëü:
Ô¸äîðîâ Â.Â.
Áàðíàóë 2015 ã
ÏÀÑÏÎÐÒÍÀß ×ÀÑÒÜ
Ô.È.Î.: Í
Ïîë: Æ Âîçðàñò: 54 ãîäà
Ñåìåéíîå ïîëîæåíèå: çàìóæåì; 2 äåòåé
Ìåñòî ðàáîòû: ïðîäàâåö â ìàãàçèíå.
Äàòà ïîñòóïëåíèÿ â áîëüíèöó:24.02.15. ã.
Äàòà êóðàöèè: ñ 27.02.15 ïî 13.03.2015
Ìåñòî æèòåëüñòâà: ï. Ìàëèíîâîå-Îçåðî.
Êåì íàïðàâëåí: Äèàãíîñòè÷åñêèé öåíòð, Àëòàéñêîãî êðàÿ
Äèàãíîç íàïðàâèâøåãî ó÷ðåæäåíèÿ: Ãðûæà ïèùåâîäíîãî îòâåðñòèÿ äèàôðàãìû.
Ïðè ïîñòóïëåíèè
ÆÀËÎÁÛ
Ïðè ïîñòóïëåíèè: Íà áîëè çà ãðóäèííîé, èððàäèèðóþùèå â ìåæëîïàòî÷íóþ îáëàñòü; äàâÿùèå áîëè â ýïèãàñòðàëüíîé îáëàñòè, ñâÿçàííûå ñ ïðèåìîì ïèùè, òÿæåñòü â æèâîòå, îùóùåíèå ïåðåïîëíåíèÿ ïîñëå ïðèåìà ïèùè, òîøíîòó, îòðûæêó âîçäóõîì, ïðèâêóñ êèñëîãî âî ðòó, ñðûãèâàíèå ïðè íàêëîíàõ, ïîâûøåííàÿ ïîòëèâîñòü â íî÷íîå âðåìÿ ñóòîê.
Íà äåíü êóðàöèè
æàëîáû ñîõðàíåíû.
ANAÅMNESISMORBI
Ñ÷èòàåò ñåáÿ áîëüíîé ñ îêòÿáðÿ ìåñÿöà 2014ãîäà. Ñíà÷àëà ïîÿâèëàñü áîëü çà ãðóäèíîé äàâÿùåãî õàðàêòåðà ñ èððàäèàöèåé â ìåæëîïàòî÷íîå ïðîñòðàíñòâî, áîëè â ýïèãàñòðàëüíîé îáëàñòè, ñâÿçàííûå ñ ïðèåìîì ïèùè,. Ïî ïîâîäó äàííûõ æàëîá îáðàòèëàñü â ïîëèêëèíèêó ïî ìåñòó æèòåëüñòâà, ãäå áûëî íàçíà÷åíî ðåíãåíîëîãè÷åñêîå èññëåäîâàíèå, êîòîðîå ïîêàçàëî çàòåìíåíèå â ëåãî÷íîé òêàíèíà íà îñíîâàíèå ÷åãî áûë âûñòàâëåí äèàãíîç ïíåâìîíèÿ, íàçíà÷åíî ëå÷åíèå. Óëó÷øåíèé íà ôîíå ëå÷åíèÿ íå íàáëþäàëîñü. Áîëüíàÿ áûëà íàïðàâëåíà â Äèàãíîñòè÷åñêèé öåíòð ã. Áàðíàóë íà äèàãíîñòèêó, ãäå è áûë ïîñòàâëåí äàííûé äèàãíîç.
ANAEMNESIS VITAE
Ñîöèàëüíûé àíàìíåç: ìàòåðèàëüíàÿ îáåñïå÷åííîñòü óäîâëåòâîðèòåëüíàÿ.
Äåòñòâî: ðàçâèâàëàñü íîðìàëüíî, îò ñâåðñòíèêîâ â ðàçâèòèè íå îòñòàâàëà.
Ïðîôåññèîíàëüíûé àíàìíåç: Ðàáîòàåò ïðîäàâöîì â ìàãàçèíå, èíîãäà ïîäíèìàåò òÿæåñòè ïðè ðàçãðóçêå òîâàðà.
Áûòîâîé àíàìíåç: æèâåò â áëàãîóñòðîåííîé êâàðòèðå. Ñàíèòàðíî-ãèãèåíè÷åñêèå óñëîâèÿ óäîâëåòâîðèòåëüíûå. Ïèòàíèå ðåãóëÿðíîå, ðàçíîîáðàçíîå.
Àêóøåðñêî-ãèíåêîëîãè÷åñêèé àíàìíåç: íà÷àëî ìåíñòðóàöèè â 15 ëåò, ðåãóëÿðíûå, áåçáîëåçíåííûå. Òðè áåðåìåííîñòè: äâîå ðîäîâ, îäèí ìèêðîàáîðò. Êëèìàêñ ñ 45 ëåò.
Ýïèäåìèîëîãè÷åñêèé àíàìíåç: êîíòàêò ñ èíôåêöèîííûìè áîëüíûìè îòðèöàåò.
Ãåìîòðàíñôóçèîííûé àíàìíåç: òðàíñôóçèè îòðèöàåò.
Ïðèâû÷íûå èíòîêñèêàöèè: êóðåíèå, àëêîãîëü, íàðêîòèêè íå óïîòðåáëÿåò.
Àëëåðãîëîãè÷åñêèé àíàìíåç: íå îòÿãîùåí, íåïåðåíîñèìîñòü ëåêàðñòâåííûõ ñðåäñòâ, áûòîâûõ âåùåñòâ, ïèùåâûõ ïðîäóêòîâ îòðèöàåò.
Ïåðåíåñåííûå çàáîëåâàíèÿ: íå èìååò, âåíåðè÷åñêèå è ïñèõè÷åñêèå çàáîëåâàíèÿ, òóáåðêóëåç è áîëåçíü Áîòêèíà — îòðèöàåò.
Íàñëåäñòâåííîñòü: íå îòÿãîùåíà.
Statuspraesenscommunis
Îáùåå ñîñòîÿíèå: óäîâëåòâîðèòåëüíîå
Ñîçíàíèå: ÿñíîå
Ïîëîæåíèå áîëüíîãî: àêòèâíîå
Òåëîñëîæåíèå: ïðîïîðöèîíàëüíîå
Êîíñòèòóöèÿ: íîðìîñòåíè÷åñêàÿ.
Ïèòàíèå: íîðìàëüíîå.
Ðîñò: 159 Âåñ: 70 ÈÌÒ:22.7
Îñàíêà: ïðÿìàÿ
Èññëåäîâàíèå îòäåëüíûõ ÷àñòåé òåëà
Êîæíûå ïîêðîâû
Öâåò: òåëåñíûé
Ýëàñòè÷íîñòü êîæè: ñîõðàíåíà
Èñòîí÷åíèå èëè óïëîòíåíèå êîæè íå îáíàðóæåíî.
Âëàæíîñòü êîæíûõ ïîêðîâîâ: óìåðåííàÿ
Ñûïè, ðàñ÷åñîâ, êðîâîïîäòåêîâ íå îáíàðóæåíî.
Íîãòè
Ôîðìà: íîðìàëüíàÿ
Ëîìêîñòü, ïîïåðå÷íàÿ èñ÷åð÷åííîñòü íå îáíàðóæåíî
Ïîäêîæíàÿ êëåò÷àòêà
Ðàçâèòèå ïîäêîæíî-æèðîâîãî ñëîÿ:óìåðåííîå (2ñì ïîä ëîïàòêîé)
Îòåêè: îòñóòñòâóþò
Ëèìôàòè÷åñêèå óçëû: ïàëüïèðóåìûå ëèìôàòè÷åñêèå óçëû íå óâåëè÷åííû
Ïîäêîæíûå âåíû: ìàëîçàìåòíû
Ãîëîâà
Ôîðìà: îâàëüíàÿ
Ðàçìåðû: íîðìîöåôàëèÿ
Ïîëîæåíèå ãîëîâû: ïðÿìîå
Äðîæàíèå è êà÷àíèå (ñèìïòîì Ìþññå): îòðèöàòåëüíûé
Øåÿ
Èñêðèâëåíèå: íå âûÿâëåíî
Ïàëüïàöèÿ ùèòîâèäíîé æåëåçû: áåçáîëåçííàÿ
Ëèöî
Âûðàæåíèå ëèöà: æèâîå
Ãëàçíàÿ ùåëü: íå èçìåíåíà
Âåêè: òåëåñíîé îêðàñêè
Ãëàçíîå ÿáëîêî: íîðìàëüíîå
Êîíúþíêòèâà: áëåäíàÿ
Ñêëåðû: áåëûå
Çðà÷êè: ôîðìà-êðóãëàÿ, ðåàêöèÿ çðà÷êîâ íà ñâåò ïðÿìàÿ è ñîäðóæåñòâåííàÿ
Íîñ: ôîðìà íîðìàëüíàÿ, èçúÿçâëåíèå êîí÷èêà íîñà îòñóòñòâóåò, êðûëüÿ íîñà â àêòå äûõàíèÿ íå ó÷àñòâóþò
Ãóáû: ñèììåòðè÷íû, öâåò ðîçîâûé, âûñûïàíèÿ îòñóòñòâóþò, òðåùèíû îòñóòñòâóþò. ñåðäöå ðåíòãåíîëîãè÷åñêèé ãðûæà ïèùåâîäíûé
Îïîðíî-äâèãàòåëüíûé àïïàðàò
Îñìîòð
Êîíôèãóðàöèÿ ñóñòàâîâ: íîðìàëüíàÿ, ïðèïóõëîñòåé, äåôîðìàöèé íå âûÿâëåíî.
Îêðàñêà êîæè íàä ñóñòàâàìè: íå èçìåíåíà
Ñòåïåíü ðàçâèòèÿ ìûøå÷íîé ñèñòåìû: óìåðåííàÿ
Ïîâåðõíîñòíàÿ ïàëüïàöèÿ
Òåìïåðàòóðà íàä ïîâåðõíîñòüþ ñóñòàâà íå èçìåíåíà.
Ñóñòàâíûå øóìû: îòñóòñòâóþò.
Ïåðêóññèÿ
Áåçáîëåçíåííàÿ ïåðêóññèÿ êîñòåé.
Ñèñòåìà îðãàíîâ äûõàíèÿ
Îñìîòð ãðóäíîé êëåòêè
Ôîðìà ãðóäíîé êëåòêè: íîðìîñòåíè÷åñêàÿ
Àñèììåòðèÿ îòñóòñòâóåò
Ýêñêóðñèÿ îáåèõ ñòîðîí ãðóäíîé êëåòêè ïðè äûõàíèè ðàâíîìåðíàÿ
Òèï äûõàíèÿ: ñìåøàííûé
×àñòîòà äûõàòåëüíûõ äâèæåíèé â îäíó ìèíóòó, ðèòì äûõàíèÿ: 18 â ìèíóòó, ïðàâèëüíûé, óìåðåííîé
Ïàëüïàöèÿ ãðóäíîé êëåòêè.
Ýëàñòè÷íîñòü: õîðîøàÿ
Áîëåçíåííîñòü îòñóòñòâóåò
Ãîëîñîâîå äðîæàíèå: íå èçìåíåíî
Ñðàâíèòåëüíàÿ ïåðêóññèÿ ëåãêèõ: ïåðêóòîðíûé çâóê ÿñíûé
Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ.
Âûñîòà ñòîÿíèÿ âåðõóøåê ëåãêèõ: ñïðàâà — 3 ñì, ñëåâà — 4 ñì.
Øèðèíà ïîëåé Êðåíèãà: ñïðàâà — 6 ñì, ñëåâà — 6 ñì.
Íèæíèå ãðàíèöû ëåãêèõ ïî âñåì âåðòèêàëüíûì ëèíèÿì ñ îáåèõ ñòîðîí:
Àóñêóëüòàöèÿ ëåãêèõ: äûõàíèå âåçèêóëÿðíîå, ïîáî÷íûå äûõàòåëüíûå øóìû îòñóòñòâóþò, áðîíõîôîíèÿ íå èçìåíåíà
Ñèñòåìà îðãàíîâ êðîâîîáðàùåíèÿ
Îñìîòð îáëàñòè ñåðäöà è ñîñóäîâ
Ñåðäå÷íûé ãîðá íå îáíàðóæåí, âåðõóøå÷íûé òîë÷îê íå âèäåí, ñèñòîëè÷åñêîå âòÿæåíèå, ýïèãàñòðàëüíàÿ ïóëüñàöèÿ îòñóòñòâóþò.
Ïàëüïàöèÿ îáëàñòè ñåðäöà
Âåðõóøå÷íûé òîë÷îê ñëåâà íà 2 ñì ëàòåðàëüíåå ãðóäèíû â V ìåæðåáåðüå
Ñèìïòîì «êîøà÷üåãî ìóðëûêàíüÿ» îòðèöàòåëüíûé
Ïóëüñ: íà îáåèõ ðóêàõ îäèíàêîâûé, ðèòìè÷íûé, íàïðÿæåííûé, ïîëíûé, áîëüøîé.
Ïåðêóññèÿ
Ãðàíèöû îòíîñèòåëüíîé òóïîñòè ñåðäöà:
Ïðàâàÿ ãðàíèöà: â IV ìåæðåáåðüå, íà 1,5 ñì ëàòåðàëüíåå ïðàâîãî êðàÿ ãðóäèíû
Ëåâàÿ ãðàíèöà: â V ìåæðåáåðüå íà ðàññòîÿíèè 1,5 ñì ìåäèàëüíåå îò ëåâîé ñðåäèííî-êëþ÷è÷íîé ëèíèè
Âåðõíÿÿ ãðàíèöà: íà III ðåáðå ïî ëåâîé ïàðàñòåðíàëüíîé ëèíèè
Òîíû è èõ õàðàêòåðèñòèêà:
Ñèëà: ñîîòíîøåíèå òîíîâ íà âåðõóøêå è îñíîâàíèè íå íàðóøåíî,
Òåìáð: íå èçìåíåí,
×àñòîòà: íîðìîêàðäèÿ,
Ðèòì: ïðàâèëüíûé,
Êîëè÷åñòâî òîíîâ: íå èçìåíåíî.
Îðãàíû ìî÷åâûäåëåíèÿ
Îñìîòð
 ïîÿñíè÷íîé îáëàñòè ïîêðàñíåíèå, ïðèïóõëîñòü, îòåê êîæè íå íàáëþäàåòñÿ.
Ïàëüïàöèÿ
Ïàëüïàöèÿ áåçáîëåçíåííà, ïî÷êè íå ïàëüïèðóþòñÿ.
Ïàëüïàöèÿ ìî÷åâîãî ïóçûðÿ â íàäëîáêîâîé îáëàñòè: áåçáîëåçíåííà, íå ïàëüïèðóåòñÿ.
Ïåðêóññèÿ
Ñèìïòîì Ïàñòåðíàöêîãî: îòðèöàòåëüíûé.
Status localis:
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ.
Îñìîòð ïîëîñòè ðòà: ñëèçèñòûå áëåäíî-ðîçîâûå, ÷èñòûå.
ßçûê âëàæíûé áåç òðåùèí, ñ íåáîëüøèì áåëûì íàëåòîì, ñîñî÷êîâûé ñëîé íå èçìåí¸í.
Îñìîòð æèâîòà: ïëîñêèé, áåç ãðûæåâûõ âûïÿ÷èâàíèé è ðóáöîâ.
Ñèììåòðè÷åí, ó÷àñòâóåò â àêòå äûõàíèÿ, ïåðèñòàëüòèêà è àíòèïåðèñòàëüòèêà íå âèäíû, ïîäêîæíûå âåíîçíûå àíàñòàìîçû («ãîëîâà ìåäóçû») íå âèäíû.
Ïàëüïàöèÿ æèâîòà
Ïîâåðõíîñòíàÿ ïàëüïàöèÿ:
Áåçáîëåçíåííàÿ, ãðûæåâûå âûïÿ÷èâàíèÿ, ðàñõîæäåíèå ìûøö ïåðåäíåé áðþøíîé ñòåíêè íå îáíàðóæåíî. Áðþøíàÿ ñòåíêà íå íàïðÿæåíà.
Ãëóáîêàÿ ïàëüïàöèÿ
Ïðè ãëóáîêîé ïàëüïàöèè ïî Îáðàçöîâó-Ñòðàæåñêî ïàëüïèðóåòñÿ ñèãìîâèäíàÿ êèøêà â ëåâîé ïîäâçäîøíîé îáëàñòè, áåçáîëåçíåííà, öèëèíäðè÷åñêîé ôîðìû, ïëîòíîé êîíñèñòåíöèè, ïîâåðõíîñòü ãëàäêàÿ äèàìåòðîì îêîëî 2 ñì, ïåðèñòàëüòèêà óìåðåíà. Íèñõîäÿùàÿ îáîäî÷íàÿ êèøêà — ãëàäêàÿ, ïëîòíàÿ, áåçáîëåçíåííàÿ, ýëàñòè÷íûé òÿæ äèàìåòðîì îêîëî 2 ñì, ïîäâèæíàÿ. Ñëåïàÿ êèøêà áåçáîëåçíåííà, ðàñïîëîæåíà â ïðàâîé ïîäâçäîøíîé îáëàñòè â âèäå óïðóãîãî, óìåðåííî ïëîòíîãî öèëèíäðà äèàìåòðîì îêîëî 4 ñì, ñìåùàåòñÿ â ïðåäåëàõ 2-3 ñì. Âîñõîäÿùàÿ îáîäî÷íàÿ êèøêà ïàëüïèðóåòñÿ â âèäå ïëîòíîãî, ãëàäêîãî, ýëàñòè÷íîãî, áåçáîëåçíåííîãî òÿæà äèàìåòðîì îêîëî 2 ñì, ïîäâèæíàÿ. Ïîïåðå÷íàÿ îáîäî÷íàÿ êèøêà ïàëüïèðóåòñÿ â âèäå ïîïåðå÷íî ðàñïîëîæåííîãî öèëèíäðà, óìåðåííî ïëîòíîé êîíñèñòåíöèè äèàìåòðîì îêîëî 3,5 ñì, ïîäâèæíîãî, áåçáîëåçíåííîãî, íå óð÷àùåãî. Æåëóäîê ïàëüïèðóåòñÿ â ýïèãàñòðàëüíîé è ñðåäíåé ìåçîãàñòðàëüíîé îáëàñòè.
Ïðè ãëóáîêîé ïàëüïàöèè ïå÷åíè íèæíèé êðàé ïå÷åíè íå âûõîäèò èç-ïîä êðàÿ ðåáåðíîé äóãè ïëîòíîýëàñòè÷åñêîé êîíñèñòåíöèè, áåçáîëåçíåííûé. Ñèìïòîì êà÷åëåé îòðèöàòåëüíûé. Æåë÷íûé ïóçûðü ïðè ïàëüïàöèè áåçáîëåçíåííûé. Ñèìïòîì Îðòåðà îòðèöàòåëüíûé. Ñèìïòîì Ìþññè îòðèöàòåëüíûé.
Ïåðêóòîðíî ðàçìåðû ïå÷åíè ïî Êóðëîâó: ïî ñðåäèííî-êëþ÷è÷íîé ëèíèè: 9 ñì, ïî ïåðåäíåé ñðåäèííîé ëèíèè 8 ñì, ïî ëåâîé ðåáåðíîé äóãå 7 ñì.
Ñåëåçåíêà — â ïîëîæåíèè íà ñïèíå (ïî Îáðàçöîâû-Ñòðàæåñêî) è íà ïðàâîì áîêó (ïî Ñàëè) íå ïàëüïèðóåòñÿ.
Äîïîëíèòåëüíûõ ïàòîëîãè÷åñêèõ îáðàçîâàíèé â áðþøíîé ïîëîñòè íå îáíàðóæåíî.
Ïåêóòîðíî: ñâîáîäíîé æèäêîñòè â áðþøíîé ïîëîñòè íå îïðåäåëÿåòñÿ.
Ñèìïòîì ôëþêòóàöèè îòðèöàòåëüíûé. Ãàçà â áðþøíîé ïîëîñòè íå âûÿâëåíî.
Àóñêóëüòàòèâíî: øóì ïåðèñòàëüòèêè êèøå÷íèêà.
Àóñêóëüòàöèÿ æèâîòà: øóì òðåíèÿ áðþøèíû îòñóòñòâóåò.
Äèàãíîç ïðè ïîñòóïëåíèè: Ãðûæà ïèùåâîäíîãî îòâåðñòèÿ äèàôðàãìû.
Ïëàí îáñëåäîâàíèÿ:
1. Îáùèé àíàëèç êðîâè.
2. Îáùèé àíàëèç ìî÷è
3. Áèîõèìè÷åñêèé àíàëèç êðîâè.
4. Ñóòî÷íàÿ ðÍ-ìåòðèÿ.
5. ÓÇÈ
6. Ýíäîñêîïèÿ
7. Ðåíãåíîëîãè÷åñêîå èññëåäîâàíèå.
Ðàçìåùåíî íà Allbest.ru
…
Источник
Паспортная часть
ФИО: Андрющенко Валентина Алексеевна
Возраст: 5.03. 1950г
Пол: женский
Место работы: пенсионерка
Диагноз направившего учреждения: Гастрит с повышенной кислотообразующей функцией. ГЭРБ.
Дата поступления в больницу:17.04.13
Диагноз при поступлении: Гастрит с повышенной кислотообразующей функцией. ГЭРБ.
Клинический диагноз: Фиксированная параэзофагеальная грыжа пищеводногоотверстия диафрагмы 2 ст. Рефлюкс-эзофагит.
Дата операции:18.04.13
Название операции: Крурорафия, фундопликация по Ниссену.
Исход заболевания:
Жалобы
При поступлении больная предъявляет жалобы на постоянную отрыжку воздухом, чаще в покое, изжогу возникающая как после еды, так и натощак, особенно при наклоне туловища и в положении лежа, дискомфорт в области эпигастрии, чувство голода.История заболевания
Считает себя больной около года когда появились частая отрыжка воздухом и изжога после еды, к врачу не обращалась. Спустя некоторое время отрыжка воздухом беспокоила постоянно, изжога возникала как после еды, так и натощак, присоединились чувство дискомфорта в эпигастрии, спазмы в области желудка, больная обратилась в больницу. После проведенного обследования (ФЭГДС ) былпоставлен диагноз Гастрит с повышенной кислотообразующей функцией. ГЭРБ. Лечилась у гастроэнтеролога больницы Радиоприбор без эффекта.
Больная была направлена в больницу № 7 г. Запорожья с целью обследования, уточнения диагноза и лечения.
История жизни
Родилась 5.03.1950г. Росла и развивалась в соответствии с возрастом. Жилищно-бытовые условия хорошие.
В школу пошла в 7 лет, получила среднее испециальное образование. Трудовую деятельность начала с 22 лет. Рабочий день был нормирован, работа не была связана с какими-либо профессиональными вредностями.
В настоящий момент у больной менопауза . Menses с 14 лет , цикл регулярный. Беременности две , двое родов . Роды в срок, без особенностей .
Вредных привычек не имеет .
Из детских инфекций перенесла ветряную оспу , не часто болела ОРЗ . Травм и операцийне было . Гемотрансфузии отрицает . Туберкулёз , ЗППП , вирусный гепатит , опухоли отрицает . В контакте с инфекционными больными не была .
Наследственный анамнез не отягощён .
Аллергические реакции не отмечает .
Настоящее состояние больного (Status praesens objectivus).
Состояние больной удовлетворительное.
Температура тела 36,7oС.
Сознание ясное.
Положение активное.
Выражение лица невыражает каких-либо болезненных процессов.
Рост 156 см , вес 56 кг. Телосложение правильное. Конституциональный тип нормостенический.
Кожные покровы и видимые слизистые чистые, обычной окраски, влажные. Эластичность и тургор тканей сохранены. Кровоизлияния, сыпи и рубцы на коже и слизистых оболочках отсутствуют.
Подкожная жировая клетчатка умеренно развита, толщина кожной складки в областиугла лопатки около двух сантиметров. Отеков нет.
Лимфатические узлы — затылочные, околоушные, подчелюстные, подбородочные, шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные, не пальпируются, кожа над ними без изменений.
Мышцы развиты умеренно, тонус их сохранен. Атрофии мышц при осмотре не обнаружено. Контрактур, уплотнений в мышцах нет.
Кости без патологическихизменений. Искривлений позвоночника, за исключением физиологических, нет. Болезненности при пальпации, перкуссии костей нет.
Суставы обычной формы, безболезненны, кожа над ними без изменений. Движения в суставах сохранены в полном объёме, без хруста, свободные. Болезненности при пальпации суставов нет.
Система дыхания
Состояние верхних дыхательных путей
Дыхание свободное, осуществляетсячерез нос, выделений из носа нет. При осмотре гортани изменений в ней не определяется. Голос без осиплости.
Осмотр грудной клетки
Форма грудной клетки нормостеническая, эпигастральный угол близок к прямому. Западаний и выпячиваний в над- и подключичных пространствах нет. Ширина межрёберных промежутков около 1,5 см, направление рёбер косое. Обе половины грудной…
Источник
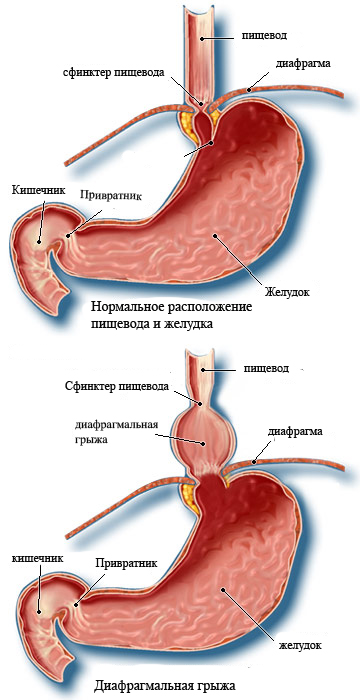
Диафрагмальные грыжи
Диафрагмальные
грыжи желудка и пищевода: причины возникновения, симптомы и признаки, эффективные
методы диагностики и лечения
Диафрагмальная
грыжа представляет собой выпячивание пищевода и / или верхней части
желудка через пищеводное отверстие диафрагмы. Основные причины возникновения
диафрагмальной грыжи это: беременность, тяжелые роды, хронические запоры,
хронические болезни дыхательных путей, сопровождающиеся кашлем, тяжелый
физический труд. Основным симптомом диафрагмальной грыжи является сильная и
часто повторяющаяся изжога, боли в груди, приступы ночного удушающего кашля.
Диагностика
диафрагмальной грыжи проводится врачом гастроэнтерологом или хирургом. Лечение
диафрагмальной грыжи включает соблюдение диеты, использование лекарств для
устранения изжоги и хронического запора, хирургическую операцию по удалению
грыжи.
Что такое
диафрагма и диафрагмальные грыжи?
Диафрагма
представляет собой плотную мышечную перегородку, отделяющую грудную полость от
брюшной полости. Края диафрагмы состоят из мышц и прикрепляются к ребрам и
позвоночнику. Центр диафрагмы практически не имеет мышечных волокон (состоит из
соединительной ткани) и выпирает в сторону грудной клетки в виде купола.
Через
диафрагму (ближе к позвоночнику) проходят крупные сосуды, нервы и пищевод. В
местах прохождения сосудов и пищевода через диафрагму имеются отверстия,
которые и являются «слабыми местами» диафрагмы, через которые выходят грыжи.

Грыжи
диафрагмы представляют собой выпячивания пищевода, желудка или тонкого
кишечника через слабые места диафрагмы. При выпячивании пищевода и верхней
части желудка через диафрагму в грудную полость нарушается работа пищеводного
клапана (сфинктера), закрывающего переход из пищевода в желудок. Этот факт является
причиной подавляющего большинства симптомов диафрагмальной грыжи. Нарушение
функции пищеводного клапана приводит к постоянным выбросам кислого содержимого
желудка в пищевод. Слизистая оболочка пищевода не может противостоять
повышенной кислотности, как это делает слизистая желудка, и воспаляется
(возникает эзофагит).
Причины
возникновения диафрагмальных грыж желудка и пищевода
Основной
причиной возникновения диафрагмальных грыж пищевода и желудка является
расширение отверстия диафрагмы, через которое пищевод проходит в брюшную
полость. В свою очередь расширение пищеводного отверстия диафрагмы может быть
вызвано следующими феноменами:
1.
Значительное повышение давления в брюшной или в грудной полости:
o
хронические болезни сопровождающиеся кашлем (у 50% больных
хроническим бронхитом есть диафрагмальные грыжи)
o
подъем тяжестей
o
тяжелые виды спорта
o
продолжительные тяжелые роды
o
беременность
o
хронические запоры
o
ожирение
2.
Язвенная болезнь желудка и двенадцатиперстной кишки, хронический
холецистит, панкреатит
3.
Возраст – диафрагмальные грыжи чаще встречаются у людей старше 50
лет
5.
Травмы диафрагмы
Симптомы и
признаки диафрагмальной грыжи пищевода и желудка
Основные
симптомы и признаки диафрагмальной грыжи пищевода следующие:
1.
Постоянная изжога, которая усиливается после приема пищи, в
положении лежа, при наклоне вперед и вниз (например, для того чтобы завязать
шнурки). Изжога при диафрагмальной грыже располагается в низу грудины.
2.
Постоянная отрыжка и вздутие живота – из-за грыжи пищевода
во время приема пищи в желудок попадает много воздуха
3.
Отрыжка пищевых масс во время сна (явление которое часто встречает
на фоне грыжи пищеводного отверстия диафрагмы) может вызвать попадание пищевых
масс в дыхательные пути и спровоцировать сильный кашель,
сопровождающийся одышкой и страхом задохнуться. Попадание пищевых масс в
дыхательные пути у больных с диафрагмальными грыжами может стать причиной часто
повторяющихся бронхитов и пневмонии (чаще правого легкого). Из-за
давления пищевода и верхней части желудка, проникших в грудную полость через
пищеводное отверстие диафрагмы, может появиться боль в груди
усиливающаяся при кашле, постоянный кашель сопровождаемый одышкой (как при
астме). Нередко на фоне диафрагмальной грыжи наблюдаются боли в груди
напоминающие боли при стенокардии (заметим, что диафрагмальная грыжа
может обострять течение стенокардии, поэтому при появлении приступов давящей
или жгучей боли за грудиной, длящейся до 5 минут следует как можно скорее
обратиться к врачу).
4.
В некоторых случаях больные с диафрагмальной грыжей страдают от анемии,
которая развивается из-за хронических кровотечений из пораженного отдела
пищевода.
Диагностика
диафрагмальной грыжи
Диагностика
и лечение диафрагмальной грыжи проводится врачами гастроэнтерологами или
хирургами. Для подтверждения диагноза диафрагмальной грыжи используются
следующие тесты:
·
Рентгенологическое обследование желудка с бариевым контрастом –
позволяет получить изображение выпятившей в грудную клетку часть желудка и
пищевода. Фиброгастроскопия:
·
позволяет уточнить состояние слизистой оболочки пищевода и желудка.
·
рН-метрия – позволяет определить кислотность в желудке (это важно
для правильного лечения).
Лечение
диафрагмальной грыжи
Лечение
диафрагмальной грыжи заключается в соблюдении специальной диеты, использовании
лекарств, для снижения кислотности желудка и хирургической операции.
Диета для
лечения диафрагмальной грыжи
Больным с диафрагмальной грыжей рекомендуется ограничить количество пищи
употребляемой за один раз. Есть следует часто, но понемногу. Из рациона следует
исключить острые, жирные, жаренные или соленые продукты. Также следует снизить
до минимума потребление кофе и алкогольных напитков.
Лекарства
для лечения диафрагмальной грыжи
Лекарственное
лечение диафрагмальной грыжи направлено на устранение ее основных симптомов:
отрыжки и изжоги. Подробное описание лекарственного лечения этих симптомов вы
найдете в разделе Изжога и ГЭРБ. В тех случаях, когда на фоне
диафрагмальной грыжи наблюдаются хронические запоры, обязательно проводят их
лечение.
Операция по
удалению диафрагмальной грыжи
Операция по
удалению диафрагмальной грыжи рекомендуется в следующих случаях:
·
очень большая грыжа, которая давит на легкие и сердце.
·
на фоне грыжи у больного развилась язва желудка или пищевода.
·
на фоне грыжи у больного развилась анемия.
Во время
операции брюшная часть пищевода и желудок перетягиваются обратно в брюшную
полость, а пищеводное отверстие диафрагмы сужается и укрепляется специальным
методом.
Источник