Дифференциальная диагностика поясничных грыж


Даже если патология кажется ясной, всегда проводится дифференциальный диагноз грыжи позвоночника. Зачем это нужно?
Необходимость в полном обследовании пациента обоснована тем, что многие патологические состояния позвоночного столба имеют схожую клиническую картину, а для выбора тактики лечения важно уточнить не только причину, но и характер поражения.
Заболевания, имеющие схожую клиническую картину
При каких болезнях проводится дифференциальный диагноз межпозвоночной грыжи? Существует ряд патологий, при которых возможны похожие клинические проявления:
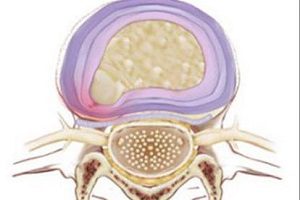
- Протрузия. Это состояние еще называют предгрыжевым, ведь при протрузии еще не произошел разрыв фиброзного кольца. Симптоматика протрузий и грыжевых выпячиваний одинакова, но при протрузии лечение бывает более успешным.
- Остеохондрит. Заболевание, при котором происходит воспаление межпозвонковых дисков. Из-за воспалительного процесса возможен отек близлежащих тканей. Болезнь проявляется спустя 2-3 недели после перенесенной инфекции дыхательных путей, и при ней происходит разрежение хрящевой и костной тканей. Начало всегда острое.
- Ревматоидные поражения дисков. Встречаются редко и диагностируются только в верхних отделах позвоночника. В анамнезе у таких пациентов всегда имеются ревматоидные поражения других тканей.
- Болезнь Бехтерева. В основном проявляется у людей старше 40 лет (у молодых наблюдается редко) и почти всегда локализуется в грудном или поясничных отделах. Для нее характерно медленное течение, во время которого происходит окостенение близлежащих связок и сращение тел позвонков.
- Туберкулезный спондилит. Воспалительные процессы в костной и хрящевой структурах провоцируют возникновение деструктивных изменений в позвонках и межпозвоночных дисках.
- Опухоли дисков. Злокачественные и доброкачественные новообразования внешне похожи на грыжевые изменения, и в зависимости от локализации на позвонке могут давать клиническую картину ущемления грыжи.
- Метастазы из других органов. Метастатические образования могут возникать в любой части тела, в том числе и на межпозвонковых дисках. От первичных опухолевидных образований отличаются только клеточной структурой (они состоят из перерожденных клеток того органа, в котором впервые возник раковый процесс).
- Гемангиома. Локализуется на теле позвонка. Отличается слабо выраженными симптомами.
- Посттравматические осложнения. После ушибов или переломов могут возникать деструктивные изменения в костях или хряще.
Все описанные патологии сопровождаются болью и ограничением подвижности в пораженном участке позвоночника, и поэтому для уточнения диагноза грыжа нужна дифференциальная диагностика.
Если у пациента в анамнезе уже имеется грыжевая деформация, проводится дополнительная дифференциальная диагностика ущемленной грыжи с некоторыми внутренними болезнями.
Это связано с тем, что в момент защемления пережимается нервный отросток, и нарушается иннервация внутренних органов.

Недостаточная иннервация органа, в зависимости от расположения пережатого нерва, может проявляться сердечными болями, расстройствами пищеварения или другими признаками заболеваний внутренних органов.
Способы проведения диагностирования
Для уточнения диагноза больному при жалобах на боль и ограничение подвижности позвоночного столба назначают ряд обследований:
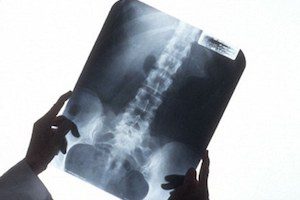
- Рентгенография. Один из самых доступных методов обследования, позволяет сразу исключить патологии, при которых нет характерного для грыжевой деформации выбухания дисковой структуры (остеохондриты, гемангиомы, посттравматические осложнения и др.). Дополнительно рентген позволяет уточнить локализацию деформации и ее размеры.
- Исследование крови. На начальном этапе проводят общий анализ, позволяющий по количеству лейкоцитов и СОЭ выявить наличие воспалений. При необходимости может быть проведено исследование для определения ревмофакторов.
- УЗИ. Позволяет определить структуру деформации и подтвердить диагноз.
- Компьютерная томография. Считается самым информативным методом исследования. При помощи КТГ можно выявить даже вентральную (расположенную на передней части позвоночника) грыжевую деформацию, которая другими методами не определяется.
- Биопсия. Взятие хрящевых тканей на анализ с диагностической целью проводится редко. Необходимость в биопсии возникает при подозрении на то, что деформация дисковой структуры могла возникнуть из-за онкологического процесса.
При подозрении на послеоперационную грыжу дифференциальная диагностика проводится только с воспалениями междискового хряща. Это связано с тем, что перед операцией пациент уже проходил полное обследование состояния позвоночника.
Только после тщательного обследования и исключения других заболеваний больному может быть выставлен диагноз «позвоночная грыжа» с указанием локализации возникшей патологии, направления и размера возникшего выбухания межпозвонкового хряща.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂

« Как происходит удаление грыжи позвоночника через прокол Полезна ли инфракрасная сауна при грыже позвоночника »
Источник
Дифференциальный диагноз грыжи проводится в зависимости от ее локации, для отличия от других заболеваний с похожими симптомами, например, гидроцеле. Диагностика грыжи применяется при ее появлении на паху, позвоночнике, бедренной части ноги, диафрагме, при ущемлении грыжевого мешочка.
Разновидности диагностики
В современной медицине широко используется метод дифференцирования заболеваний. Это позволяет различать схожие по симптоматике болезни и ставить точный диагноз. Для исследования грыж и их отличия от похожих недугов существуют следующие методы дифференциальной диагностики:
- При исследовании паховых недугов их дифференцируют от варикоцеле, гидроцеле или бедренной грыжи.
- Диагностика ущемления грыжевого мешка.
- Дифференцирование болезней на бедре.
- Исследование диафрагменного недуга.
Все эти методики позволяют четко зафиксировать грыжу и отличить ее от других поражений в организме пациента.
Паховая грыжа
Это образование, которое не поддается вправке, увеличивает габариты мошонки, похоже на гидроцеле (водянку в яичках). Различие только в форме – грыжа похожа на грушу с гладкой поверхностью, а гидроцеле овального типа. Различие этих двух схожих поражений четко выявляется при просвечивании, которое проводится в специально затемненной комнате. Это делают фонариком, который приставляется к мошонке больного. Гидроцеле обычно при просвечивании приобретает красноватый оттенок, а грыжа практически непрозрачна.
Для отличия паховой грыжи от варикозного расширения вены на семенном канатике (варикоцеле) используется пальпация. При этом у больного часто бывают тупые боли в яичке, и мошонка немного увеличена. При нажатии на вену она легко спадает, а грыжа остается плотной.
Недуг на бедре
Такое поражение надо отличать от лимфаденита, метастаз злокачественного характера, варикоза на бедрах, доброкачественной опухоли в зоне бедренного треугольника и других заболеваний.
Распознают грыжу на бедре по выпячиванию под связкой, которая находится снаружи лобкового бугорка. Этим бедренная грыжа, которая больше поражает женщин, отличается от пахового аналога.
Лимфаденит в отличие от бедренной грыжи характеризуется следующим:
- Поражает верхнюю треть бедра.
- Вызывает боль.
- На ноге имеется очаг воспаления.
- У больного может подняться температура.
- Возможен озноб и появление симптоматики лейкоцитоза.
Для отличия грыжевого поражения от метастаз раковой опухоли надо знать, что последние практически малоподвижны, безболезненны, если человек тужится, то метастазы не изменяют своих размеров. У них ускоренная СОЭ по крови. Для различия можно употребить биопсию.
Чтобы отличить этот вид заболевания от варикоза, надо знать, что при последнем кожный покров отсвечивает синевой. При пальпации варикозного узла его можно свободно сдавить, а при снятии давления он восстанавливает свою форму. Грыжа при перкуссии дает тупой звук.
Доброкачественные новообразования (липомы и фибромы) можно дифференцировать от бедренного недуга следующим образом:
- Липома имеет мягкую и эластичную консистенцию, неподвижна, безболезненна, не вправляется.
- Фиброма на ощупь плотная, состоит из соединительных тканей, имеет очень четкие границы, не болит. При кашле или натуге не увеличивается.
От аневризмы грыжа на бедре отличается отсутствием пульсации крови. Натечный абсцесс можно отделить от грыжи по следующим признакам: нет пограничного валика, образуется припухлость, которая может немного побаливать. Абсцесс содержит гной, который может двигаться по рыхлым тканям, а затем образует капсулу.
Ущемленный тип
Обычно ущемление происходит на животе. Вначале делается попытка вправить грыжу, что при многокамерном мешке этого образования может принести определенные трудности.
Может возникнуть проблема при различении ущемления грыжи и калового завала, который бывает у пациентов с невправляемым недугом. Последний никогда не сдавливает брыжейки кишок, болезненность при этом нарастает постепенно. Каловый завал надо устранить обязательно, но только с помощью клизмы.
Может иметь место так называемое сложное ущемление, которое вызывается патологией на брюшной полости, например, печеночной коликой, перитонитом и другими заболеваниями. Такое положение опасно тем, что может привести к неправильному планированию хирургической операции по ликвидации болезни, что в последующем может вызвать осложнения.
Диафрагменное поражение
Часто этот вид недуга поражения путают с релаксацией самой диафрагмы. Для различия одного заболевания от другого используют рентгеновскую аппаратуру.
Похожее явление происходит и при необходимости распознавания язвенной, желчнокаменной болезни от грыжи. От легочной кисты грыжевой мешок легко отличить при помощи контрастного вещества при обследовании рентгеном.
Определенные трудности возникают при различии диафрагменной и скользящей грыж, рака пищевода. Для этого используются рентген, ультразвуковая аппаратура, выполняется биопсия при помощи эндоскопа. Может возникнуть трудность в дифференцировании описываемого вида поражения от различных травм в пищеводе, или грыжевых мешочков в слабых областях диафрагмы. Для их опознавания применяют контраст при рентгене. Рассматриваемый недуг от стенокардии и коронарной болезни отличают путем использования непрерывной электрокардиографии или снятия приступа у больного нитроглицерином, который при грыже практически бесполезен.
В некоторых, особо сложных случаях, когда грыжи, несмотря на наличие различной аппаратуры, трудно отличить от других поражений, дифференциальные методы позволяют снизить вероятность постановки неправильного диагноза.
Но в целом дифференциальная методика позволяет в 90% случаев поставить правильный диагноз.
Источник
19 ноября 201844186 тыс.
Сразу отметим, что в популяризаторских, да и в специальных текстах нередко встречается слово «межпозвоночный»; с точки зрения русского языка это, возможно, не является грубой ошибкой, но в медицинском аспекте такое написание представляется некорректным, поскольку оно создает неопределенность: то ли речь идет о двух позвоночниках, то ли о двух позвонках.
Межпозвонковый диск анатомически и гистологически сложен, он состоит из хрящевой ткани и волокнистого соединительнотканного кольца (фиброзное кольцо), окружающего гелеобразное пульпозное ядро. Такая «конструкция», выработанная в ходе эволюции, оптимальным образом сочетает две важнейшие функции. Во-первых, позвоночник, служащий бронированной защитой спинному мозгу, в то же время остается гибким и позволяет человеку наклонять туловище в любой плоскости (до определенных пределов, разумеется). Во-вторых, продольные, центрально-осевые нагрузки на позвоночный столб, – ударные, кратковременные или продолжительные, – в какой-то мере амортизируются и компенсируются межпозвонковыми дисками.
Под действием механических факторов или неблагоприятных условий (а иногда и вовсе, казалось бы, без видимой причины) межпозвонковый диск может сместиться со своей природной позиции и выйти за пределы позвонка. В ряде случаев это сопровождается разрывом фиброзного кольца и/или повреждением хрящевой основы, а также ущемлением отходящих нервов и самого диска между позвонками, что вызывает выраженный, зачастую нестерпимый болевой синдром. Такое состояние называют грыжей (пролапсом) межпозвонкового диска; симптомом-предшественником грыжи является протрузия – выпячивание, выбухание диска без разрыва фиброзного кольца. Протрузия встречается значительно чаще, но, будучи одной из стадий дистрофической дегенерации, рано или поздно заканчивается грыжей.
Межпозвонковая грыжа до сравнительно недавнего времени считалась чуть ли не главной причиной всех дорсалгий (см. «Боль в спине и другие термины». Британское Аккредитованное общество физиотерапии, в частности, и сегодня заявляет, что распространенность данной патологии значительно недооценивается. Однако статистические данные, появившиеся с развитием визуализирующих технологий и методологии скрининговых исследований, заставляют пересмотреть расстановку акцентов. В ряде случаев грыжа выявляется у людей, которые даже не подозревали о ее существовании, и наоборот: множество выраженных болевых синдромов, локализованных в области спины, не имеют к межпозвонковой грыже никакого отношения. Необходимо понимать, что грыжа (или смещение позвонка, спондилолистез), вопреки расхожему мнению, не может возникнуть у здорового человека только потому, что тот неловко повернулся, от души чихнул, уснул в неудобной позе или вытянутой рукой взял с полки килограммовую пачку сахара. Связочный аппарат позвоночного столба неизмеримо прочней, чем мы привыкли думать, и деформируется он только в том случае (не считая тяжелых травм), когда к тому имелись уже серьезные предпосылки на уровне тканевой дегенерации.
Приходится признать, тем не менее, что сама по себе грыжа или, особенно, протрузия межпозвонкового диска, далеко не всегда сопровождающаяся болевым синдромом, встречается весьма часто: как минимум, у 20% лиц в возрасте 30-60 лет, еще чаще – в старческом возрасте (общей тенденцией старения тканей является их обезвоживание, что приводит к снижению эластичности и прочности межпозвонковых дисков). Повторим, однако, что даже если дорсалгия данной этиологии манифестировала в 59 лет, истинное начало патологического процесса следует искать в гораздо более молодом возрасте.
Причины
Фундаментальной причиной большинства заболеваний позвоночника является прямохождение: останься Homo sapiens четвероруким-четвероногим, и армия безработных по всему миру резко возросла бы – за счет вертебрологов, нейрохирургов, ортопедов, неврологов, мануальных и физиотерапевтов. Однако прямохождение, – особенно когда оно сочетается с малоподвижным образом жизни, ожирением, метаболическими расстройствами, несбалансированным питанием (гипотетически) и вредными привычками (доказано), вредоносными экологическими факторами, физическими и психоэмоциональными перегрузками, травмами, застойными мышечными спазмами в ответ на болевой синдром различного генеза в околопозвоночных тканях, – практически гарантирует раннее начало дегенеративно-дистрофических процессов в костных, хрящевых, соединительных, нервных, пульпозных структурах.
Тканевая дегенерация, в свою очередь, решающим образом способствует деформации, протрузии и образованию грыжи с течением времени, иногда под влиянием ударных травм и физических перегрузок позвоночника.
Симптоматика
В патогенезе межпозвонковой грыжи прослеживается четкая фазность: дегенерация-протрузия-пролапс-секвестрация-протрузия. (Под секвестрацией понимается фрагментирование выпяченного и разрушенного вещества, которое метаболизируется кровью, однако может вызвать аутоиммунную воспалительную реакцию).
Чаще всего грыжа возникает в пояснично-крестцовом отделе, – становясь причиной, в частности, ишиаса; в шейном отделе она обнаруживается примерно в 15 раз реже, и только в 1-2% всех случаев межпозвонковый пролапс выявляется в грудном отделе.
Для цервикальной грыжи (шейный отдел), если она сопровождается радикулопатией, характерны приступообразные простреливающие боли в руке, слабость мышц плечевого пояса, онемения, покалывания и другие парестезии в запястье и пальцах рук.
Торакальная (грудной отдел) грыжа обычно сопровождается болями в спине, грудной клетке, брюшной полости. Боли провоцируются движением и напряжением; неспецифический их характер делает необходимой тщательную дифференциальную диагностику с пульмонологическими и кардиологическими заболеваниями. Редко, в наиболее тяжелых случаях, развиваются расстройства чувствительности, пространственной ориентации, пищеварительной и экскреторной деятельности; если грыжа оказывает давление на спинной мозг, возможен паралич.
В принципе, аналогичная симптоматика присуща и люмбальной (поясничной) локализации грыжи, – с поправкой на то, что парестезии, боли, онемения и пр. возникают в нижних конечностях, при корешковом синдроме с вовлечением седалищного нерва образуя более или менее выраженную клиническую картину люмбаго и/или ишиаса. В наиболее тяжелых случаях развивается т.н. синдром конского хвоста, – при поражении одноименного крупного пучка нижних спинномозговых нервов, – который может включать выпадение чувствительности, утрату контроля над дефекацией и мочеиспусканием, импотенцию, частичные или полные параличи нижних конечностей.
Диагностика
Рентгенологически межпозвонковый диск может быть визуализирован только с введением контрастного вещества, что само по себе является болезненной и рискованной процедурой. Пальпаторному исследованию диски также недоступны. Поэтому основным способом диагностики длительное время оставался клинический метод, – по специфическому характеру и сочетанию симптомов, – что не могло не приводить к ошибкам: в ряде случаев аналогичная симптоматика развивается в силу иных причин, не связанных с протрузией или пролапсом диска.
Ситуация кардинально изменилась с появлением компьютерной и особенно магнитно-резонансной томографии, которая в настоящее время является наиболее информативным методом диагностики межпозвонковой грыжи.
Лечение
В большинстве случаев предпочтительными являются консервативные и физиотерапевтические методы, а также мануальная терапия, – требующая, однако, высокой квалификации, осторожности и расчетливости от врача. Большое значение придается тракционным (вытяжным, растягивающим) методикам, целью которых служит нормализация анатомических условий для спонтанного вправления смещенного диска и высвобождения ущемленных нервных окончаний. Широко применяются всевозможные инновационные и нетрадиционные (вернее сказать, традиционнейшие, древние) техники, диапазон которых простирается от акупунктуры и су-джок до лазерных и ультразвуковых методик. Эта же ситуация, впрочем, создает богатые возможности для псевдомедицинского шарлатанства всех мастей.
К медикаментозным средствам относятся, прежде всего, анальгезирующие и нестероидные противовоспалительные препараты, – недостатком которых является высокая вероятность развития побочных эффектов при длительном приеме. Вместе с тем, лечение должно быть комплексным и достаточно длительным, поскольку воспалительные процессы, отечность и ассоциированные невралгии после устранения самой грыжи могут сохраняться еще долго.
Действенным паллиативом служат блокады, заключающиеся во введении лекарственных средств непосредственно в зону грыжи.
Хирургическое вмешательство, даже в рамках принятого сегодня курса на малоинвазивную и сверхточную эндоскопическую хирургию, во всех случаях должно рассматриваться как ultima ratio (последнее средство, досл. «последний довод»), – при терапевтически резистентном болевом синдроме, утрате трудоспособности и пр., – и только при условии, что все прочие возможности исчерпаны, а вмешательство способно принести доказательно прогнозируемый положительный результат с минимальным риском. Ряд источников указывает на то, что в настоящее время частота хирургических операций по поводу межпозвонковой грыжи или протрузии с корешковым синдромом значительно превышает объективно необходимую частоту таких операций.
Источник


