Формирующая грыжа хиазмальной цистерны

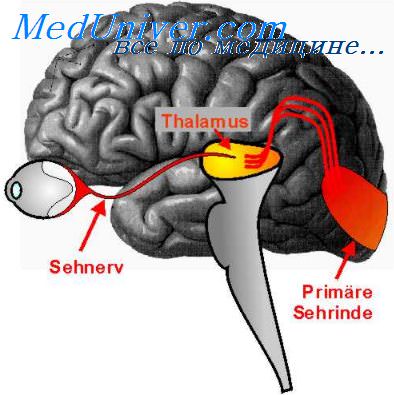
Хиазмальный синдром. Признаки хиазмального синдрома
Хиазмальный синдром описан при оптикохиазмальных арахноидитах, опухолях хиазмальной области, интракраниальной гипертензии. В последнем случае сдавление хиазмы происходит растянутым дном III желудочка. Данный механизм может иметь место и при опухолях задней черепной ямки. При поражении хиазмы обычно прослеживается резкая разница в остроте зрения левого и правого глаза. Она объясняется неравномерным страданием перекреста зрительных нервов. Снижение зрения чаще развивается постепенно, медленно, что в значительной степени зависит от расположения очага по отношению к хиазме и его природы. Для хиазмального синдрома характерно выпадение гетеронимных полей зрения. Это объясняется сдавлением перекрещенных волокон, идущих от носовых половин сетчатки, или неперекрещенных — от височных половин.
В последнем случае процесс сдавливает хиазму снаружи и с двух сторон. Выпадение полей зрения отличается асимметричностью. Можно наблюдать полную слепоту со стороны одного глаза и выпадение поля зрения — на другом. Важным подспорьем для топической диагностики в этом случае служит преобладание височного дефекта поля зрения. При расположении очага кпереди от хиазмы, например, при опухоли бугорка турецкого седла, в первую очередь страдают перекрещенные волокна папилломакулярного пучка, что проявляется в появлении скотом в битемпоральных полях зрения. По мере прогрессирования процесса они переходят в битемпоральную гетеронимную гемианопсию. Уже рана проявляется снижение зрения на один глаз, вплоть до полной слепоты. Это связано со сдавлением одного из зрительных нервов растущей опухолью. При компрессии хиазмы сзади динамика выпадения полей зрения та же, но снижение зрения развивается поздно, грубые выпадения остроты зрения редки.
В хиазме перекрещенные волокна от верхних половин сетчатки располааются в ее верхних отделах, от нижних — в нижних. В связи с этим при процессах, сдавливающих хиазму снизу, в первую очередь страдают перекрещенные волокна от нижних отделов сетчатки. В силу этого на начальных этапах процесса у больного обнаруживается верхняя квадрантная гетеронимная височная гемианопсия, которая в дальнейшем переходит в полную битемпоральную гемианопсию, а при сдавлении и латерально расположенных неперекрещенных волокон — в слепоту. При сдавлении хиазмы сверху наблюдается обратная динамика выпадения полей зрения — от нижней квадрантной гемианопсии до полной битемпоральной. При некоторых вариантах повреждения хиазмы в первую очередь страдает цветоощущение, и связи с чем при подозрении на опухоль гипофиза, краниофарингиому необходимо проверять поля зрения на цвета.
У большинства больных с хиазмальным синдромом имеет место битемпоральнoe сужение полей зрения (до 40°- 60°). В основе этого лежит частичное поражение перекрещенных волокон хиазмы, связанных с носовыми половинами сетчатки. При вовлечении в процесс и неперекрещенных волокон поле зрения оказывается суженым по всем меридианам, что создает впечатление концентрического сужения полей зрения и делает диагностику хиазмального синдрома весьма затруднительной. Дифференциальную диагностику в этом случае приходится проводить с концентрическим сужением полей зрения при неврите или ретробульбарном неврите. Однако, для поражения хиазмы характерным является преобладание сужения полей зрения с височных сторон. Именно это, а также относительная сохранность остроты зрения, отсутствие изменений на глазном дне или простая атрофия соска зрительного нерва будут свидетельствовать в пользу хиазмального синдрома.
Биназальная гемианопсия наблюдается при сдавлении хиазмы снаружи и является весьма редким дефектом полей зрения. Она описана при аневризме супраклиноидной части внутренней сонной артерии, при опухоли, располагающейся сбоку от зрительного перекреста и постепенно сдавливающей его по направлению кнутри. При этом вначале наблюдается назальная, а затем биназаальная гемианопсия.
Для хиазмального синдрома характерно несоответствие остроты зрения картине глазного дна — часто при значительной амблиопии изменения на глазном дне отсутствуют. По мере развития нисходящей дегенерации зрительного нерва у больных на глазном дне начинает регистрироваться первичная атрофия сосков зрительного нерва. Изменения на глазном дне отличаются асимметричностью. При этом может наблюдаться полное или частичное (височных половин) побледнение сосков зрительных нервов. Застойные соски зрительных нервов при хиазмальном синдроме встречаются в виде исключения. Это объясняется тем, что атрофия сосков зрительных нервов при хиазмальном синдроме опережает развитие интракраниальной гипертензии.
Учебное видео анатомии проводящего пути зрительного анализатора (зрительного нерва)

— Также рекомендуем «Трактусовый синдром. Поражение центрального зрительного пути от коленчатого тела и выше»
Оглавление темы «Признаки поражения первой и второй пары черепных нервов»:
1. Первая пара черепных нервов. Семиотика поражения обонятельного пути
2. Исследование обонятельных нервов. Синдромы поражения обоняния
3. Синдром Фостера-Кеннеди. Синдромы корковых поражения обонятельного пути
4. Анатомия зрительного пути. Центральный нейрон зрительного пути
5. Исследование зрительного пути. Методы обследования зрительных нервов
6. Поражение зрительного нерва. Ретробульбарный неврит
7. Хиазмальный синдром. Признаки хиазмального синдрома
8. Трактусовый синдром. Поражение центрального зрительного пути от коленчатого тела и выше
9. Поражение области шпорной борозды. Поражение полей 18, 19 головного мозга
10. Варианты зрительной агнозии. Апрактические нарушения при поражении теменно-затылочных отделов коры
Источник
Хиазмальный синдром – поражение хиазмы, проявляющееся первичной атрофией зрительных нервов и битемпоральной гемианопсией.
Этиология многообразна: опухоли гипофиза и головного мозга, менингит, хиазмальный арахноидит, рассеянный склероз, цистицерк головного мозга, травма черепа, интоксикации и др.
Патогенез. Причиной развития заболевания является сдавление хиазмы. Патологические изменения в хиазме возникают не только в месте ее сдавления, но и в отдаленных от него участках, что связано со смещением хиазмы. В зависимости от поражения проходящих в хиазме нервных волокон развиваются различные симптомы заболевания. При менингите воспалительный процесс с мозговых оболочек может распространиться на хиазму. Токсические воздействия иногда приводят к дегенеративным процессам в хиазме. Сдавление хиазмы, воспалительные и дегенеративные процессы в ней обычно приводят к атрофии нервных волокон.
Клиническая картина. Различают типичную и атипичную форму заболевания. При типичном хиазмальном синдроме в ранней стадии отмечается небольшое понижение остроты зрения на оба глаза, глазное дно может быть нормальным или намечается лишь легкое побледнение дисков зрительных нервов. При тщательной и систематической периметрии обнаруживаются ограничение поля зрения в верхненаружных квадрантах, абсолютные или относительные гемианопсические скотомы. В этой стадии жалоб на ухудшение зрения может не быть. В развитой стадии заболевания наблюдаются первичная атрофия зрительных нервов и битемпоральная гемианопсия. Острота зрения обычно понижена. В поздней стадии острота зрения резко понижена, поле зрения сохранено с внутренней стороны в виде узких участков, отмечается выраженная атрофия зрительных нервов. Нередко наблюдается полный амавроз на одном или на обоих глазах.
Атипичная форма хиазмального синдрома встречается довольно часто. В ранней стадии острота зрения понижается на одном глазу, обычно при картине ретробульбарного неврита. Нет характерных дефектов в поле зрения. Атрофия зрительного нерва развивается позже. Через несколько месяцев (или лет) начинает понижаться острота зрения второго глаза, что указывает на переход заболевания в развитую стадию. При этом в поле зрения лучшего глаза часто выявляются характерные выпадения (ограничение в верхненаружном квадранте, височная гемиахроматопсия и др.). Конечная стадия процесса такая же, как при типичном хиазмальном синдроме.
Атипичный хиазмальный синдром иногда развивается одновременно на обоих глазах. Острота зрения понижается без появления характерных дефектов в поле зрения. Могут наблюдаться центральные скотомы или выпадения поля зрения разнообразной формы. Застойный диск зрительного нерва при поражении хиазмы наблюдается редко. Он протекает по типу осложненного застойного диска и свидетельствует о вторичном поражении хиазмы.
Диагноз ставят на основании анамнеза, клинической картины, рентгенологического и неврологического обследования. Диагноз типичного хиазмального синдрома подтверждается характерными изменениями поля зрения. Более трудна диагностика атипичного хиазмального синдрома. Необходимо наблюдение за состоянием зрительных функций в динамике.
Для диагноза хиазмального синдрома имеют значение и сопутствующие симптомы — головные боли, иррадиирующие в глазные яблоки, эндокринные нарушения (адипозогенитальная дистрофия, акромегалия, нанизм), нарушения углеводного и водного обмена и др. Основное значение для диагностики имеют артериография мозга и исследование ликвора.
Лечение. Прежде всего, лечение основного заболевания. При опухолях мозга — удаление опухоли или рентгенотерапия. В случае хиазмального арахноидита (см.) — антибиотики широкого спектра действия, внутривенные вливания глюкозы, гексаметилентетрамина, витамины, хирургическое рассечение спаек в хиазмальной области. Аневризма передних отделов артериального круга большого мозга подвергается нейрохирургическому или консервативному лечению.
Прогноз серьезный. Имеют значение характер поражения хиазмы, своевременное распознавание и правильное лечение.
Источник
Этиология и патогенез
Причинами пустого турецкого седла могут быть:
- инфекционные болезни, сопровождающиеся развитием воспалительного процесса в гипоталамо-гипофизарной области;
- местные и общие нарушения кровообращения;
- ятрогенные влияния (лучевая терапия, хирургические вмешательства, долгий прием агонистов допамина (дофамина), оральных контрацептивов или неадекватной дозы разных видов заместительной гормональной терапии);
- опухоли гипоталамо-гипофизарной зоны;
- некомпенсированные гипофункции периферических эндокринных желез.

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Не считая того, имеют значение наследственность (неполноценность соединительной ткани), аутоиммунные патологические процессы (аутоиммунный гипофизит) и некие физиологические процессы (беременность, менопауза). В согласовании с названными причинами выделяют первичную или вторичную, т.е. развившуюся опосля хирургического вмешательства, лучевой терапии и фармацевтического исцеления дефицитности диафрагмы турецкого седла.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Патогенетический механизм формирования первичного синдрома пустого турецкого седла (часть амуниции для езды верхом и перевозки грузов на спине животного) обоснован анатомическими чертами турецкого седла и дефицитностью его диафрагмы с повышением отверстия, следующими переменами структуры субарахноидального места, возбуждением ликворной пульсации и уплощением и прижатием гипофиза к стенам турецкого седла. Размер селлярной ямки, как правило, возрастает и происходит частичное или, пореже, полное наполнение ее ликвором.
Не считая того, выделяют причины, ухудшающие дефицитность селлярной диафрагмы:
- увеличение внутричерепного давление разной этиологии;
- спонтанные некрозы опухолей гипофиза;
- кисты гипофиза (мозговой придаток в форме округлого образования, расположенного на нижней поверхности головного мозга в костном кармане, называемом турецким седлом, вырабатывает гормоны, влияющие на рост, обмен);
- физиологическая (многократные беременности, долгая лактация) или патологическая (долгий прием контрацептивов, неадекватной дозы разных видов заместительной гормональной терапии) гиперплазия гипофиза.
Исходя из перечисленных обстоятельств и изюминок патогенеза пустого турецкого седла, разумеется, что клинические проявления могут быть очень различны и включают:
- эндокринные нарушения, обусловленные конфигурацией функции гипофиза (компрессия секреторных клеточек или сдавление ножки с нарушением гипоталамической регуляции);
- нейроофтальмологические нарушения, обусловленные вовлечением в патологический процесс гипоталамической зоны и проводящих путей и нервишек, нарушением ликворооттока.
Эндокринные нарушении не облигатны, они выявляются приблизительно у 50% пациентов в виде конфигураций многофункциональной активности тропных гормонов гипофиза (пролактина, СТГ, АКТГ, ТТГ, пореже ЛГ и ФСГ) и вазопрессина вплоть до пангипопитуитаризма. Следует отметить, что в большая части вариантов степень недостатка тропных гормонов соответствует уровню субклинических проявлений патологических действий и не характеризуется броской медицинской симптоматикой.
Более нередко регится умеренная гиперпролактинемия, сопровождающаяся понижением ЛГ и ФСГ с проявлениями синдрома персистирующем галактореи-аменореи и, соответствующе, гипогонадизма. Вместе с тем уровень пролактина может некординально превосходить обычные значения и половая функция в ряде вариантов остается сохранной.
Довольно нередко синдром пустого турецкого седла сопровождается понижением базальной и стимулированной секреции СТГ. При этом клинические проявления зависят от возраста развития и манифестации патологии. В детском возрасте основное проявление — отставание в росте. Это подтверждается нередкой регистрацией пустого турецкого седла при недостатке гормона роста в детском возрасте. У взрослых явной и достоверной симптоматики недостатка гормона роста в схожих вариантах не находится.
Вторичный гипотиреоз, как следствие недостатка ТТГ, имеет скудные проявления, так как степень выявляемых нарушений в большая части вариантов имеет субклинический нрав. Следует отметить, что при первичном некомпенсированном гипотиреозе может развиться компенсаторная аденома гипофиза, сопровождающаяся синдромом пустого турецкого седла.
Вторичный гипогонадизм характеризуется нарушением фертильности вследствие олиго- или аменореи у дам или понижения либидо и олигоспермии у парней. В детском возрасте отмечается нарушение (Правонарушение, действие или бездействие, противоречащее требованиям правовых норм и совершенное деликтоспособным лицом; «Нарушение», один из первых рассказов Сергея Лукьяненко) своевременного полового развития.
Адренокортикотропная функция гипофиза почаще сопровождается вторичным гипокортицизмом. В то же время обрисованы варианты гиперкортицизма с соответствующей развернутой медицинской симптоматикой.
Может быть развитие недостатка вазопрессина с соответствующей симптоматикой несахарного диабета — первичной полиурией.
Нейроофтальмологические признаки также не облигатны и не полностью специфичны, желая частота их регистрации превосходит частоту регистрации эндокринных нарушений. Вероятны вегетативные нарушения с различными проявлениями — тахикардия, нарушения потоотделения, лабильность пульса и артериального давления, боли в животике и нарушения стула. Долгое течение болезни может сопровождаться эмоционально-личностными и мотивационными расстройствами. Редкий симптом пустого турецкого седла — ликворея (ринорея).
Зрительные нарушения могут проявляться понижением остроты зрения, нарушением (сужением) полей зрения, светобоязнью. В большая части вариантов зрительные нарушения — следствия провисания хиазмы в зону турецкого седла, а также сосудистых нарушений или хирургических вмешательств.
Ранешние признаки пустого турецкого седла не дифференцируются, что обосновано, с одной стороны, широким диапазоном клинических проявлений (водный или водно-спиртовой раствор или гель, предназначенный для преобразования латентного изображения, образовавшегося после экспонирования фотоматериала, в видимое) и, с иной стороны, субклиническим течением патологических действий. Следует держать в голове, что «пустое» турецкое седло почаще выявляется у дам в возрасте опосля 40 лет и ассоциировано с ожирением.
Источник
Содержание
- Описание
- Симптомы
- Причины
- Патогенез
- Лечение
- Прогноз
Названия
Хиазмальный синдром.
Описание
Поражение хиазмы, проявляющееся первичной атрофией зрительных нервов и битемпоральной гемианопсией.
Симптомы
Клиническая картина разнообразна. Различают типичную и атипичную форму заболевания. При типичном хиазмальном синдроме в ранней стадии отмечается небольшое понижение остроты зрения на оба глаза, глазное дно может быть нормальным или намечается лишь легкое побледнение дисков зрительных нервов. При тщательной и систематической периметрии обнаруживаются ограничение поля зрения в верхненаружных квадрантах, абсолютные или относительные гемианопсические скотомы. В этой стадии жалоб на ухудшение зрения может не быть. В развитой стадии заболевания наблюдаются первичная атрофия зрительных нервов и битемпоральная гемианопсия. Острота зрения обычно понижена. В поздней стадии острота зрения резко понижена, поле зрения сохранено с внутренней стороны в виде узких участков, отмечается выраженная атрофия зрительных нервов. Нередко наблюдается полный амавроз на одном или на обоих глазах.
Атипичная форма хиазмального синдрома встречается довольно часто. В ранней стадии острота зрения понижается на одном глазу, обычно при картине ретробульбарного неврита. Нет характерных дефектов в поле зрения. Атрофия зрительного нерва развивается позже. Через несколько месяцев (или лет) начинает понижаться острота зрения второго глаза, что указывает на переход заболевания в развитую стадию. При этом в поле зрения лучшего глаза часто выявляются характерные выпадения (ограничение в верхненаружном квадранте, височная гемиахроматопсия и ). Конечная стадия процесса такая же, как при типичном хиазмальном синдроме.
Атипичный хиазмальный синдром иногда развивается одновременно на обоих глазах. Острота зрения понижается без появления характерных дефектов в поле зрения. Могут наблюдаться центральные скотомы или выпадения поля зрения разнообразной формы. Застойный диск зрительного нерва при поражении хиазмы наблюдается редко. Он протекает по типу осложненного застойного диска и свидетельствует о вторичном поражении хиазмы.
Причины
Этиология многообразна: опухоли гипофиза и головного мозга, менингит, хиазмальный арахноидит, рассеянный склероз, цистицерк головного мозга, травма черепа, интоксикации и.
Патогенез
Основным фактором, приводящим к развитию заболевания, является сдавление хиазмы. Патологические изменения в хиазме возникают не только в месте ее сдавления, но и в отдаленных от него участках, что связано со смещением хиазмы. В зависимости от поражения проходящих в хиазме нервных волокон развиваются различные симптомы заболевания. При менингите воспалительный процесс с мозговых оболочек может распространиться на хиазму. Токсические воздействия иногда приводят к дегенеративным процессам в хиазме.
Сдавление хиазмы, воспалительные и дегенеративные процессы в ней обычно приводят к атрофии нервных волокон.
Лечение
Прежде всего лечение основного заболевания. При опухолях мозга — удаление опухоли или рентгенотерапия. В случае хиазмального арахноидита — антибиотики широкого спектра действия, внутривенные вливания глюкозы, гексаметилентетрамина, витамины, хирургическое рассечение спаек в хиазмальной области. Аневризма передних отделов артериального круга большого мозга подвергается нейрохирургическому или консервативному лечению.
Прогноз
Прогноз всегда серьезный. Имеют значение характер поражения хиазмы, своевременное распознавание и правильное лечение.
Основные медуслуги по стандартам лечения |
Клиники для лечения с лучшими ценамиНе найдено ни одной клиники для оказания выбранных услуг |
Источник