Грыжа белой линии живота пупочная грыжа история болезни
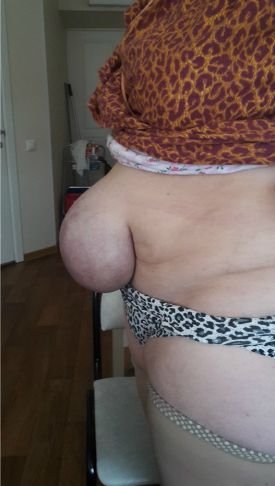
Дата публикации 9 ноября 2018 г.Обновлено 19 июля 2019 г.
Определение болезни. Причины заболевания
Грыжа белой линии живота — одна из видов абдоминальных грыж, которая характеризуется выхождением внутренних органов через дефект срощения апоневрозов (сухожильных пластинок) мышц передней брюшной стенки.
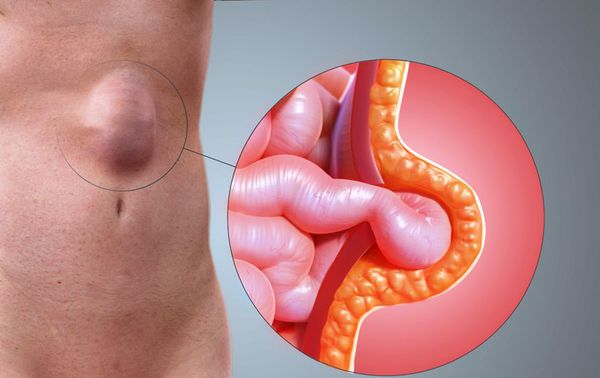
Данная патология встречается не так часто, как паховые и пупочные грыжи. Её распространенность составляет от 2 до 4% всего взрослого населения.[1][2][3] Почти в 90-92% случаев она возникает у женщин.
На образование грыжи белой линии влияют определённые факторы, которые приводят к ослаблению связочно-мышечного каркаса передней брюшной стенки:
- врожденная дисплазия (отклонения в развитии) соединительной ткани;
- избыточный вес, быстрое снижение массы тела, многократные беременности, а также перенесённые оперативные вмешательства и травмы брюшной стенки (в том числе и те, которые нарушают её иннервацию);
- снижение двигательной активности в течение длительного времени и некоторые неврологические нарушения;
- занятия спортом на профессиональном уровне, дополнительные систематические тяжёлые физические нагрузки или однократное поднятие больших тяжестей;
- тяжёлый физический труд.
Также причиной расхождению белой линии живота и образования грыжевого выпячивания являются хронические заболевания, при которых наблюдается повышение внутрибрюшного давления. К ним относятся постоянные запоры, нарушения мочеиспускания, сильный кашель.[6] Из-за повышения внутрибрюшного давления и перерастяжения передней брюшной стенки формируется зона «слабой соединительной ткани» (как правило, это околопупочная область).
В разных возрастных группах встречаемость заболевания значительно отличается. Грыжи белой линии часто встречается у детей как врождённый дефект передней брюшной стенки, либо у женщин старше 40 лет. У мужчин распространённость подобных грыж не зависит от возраста.[4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы грыжи белой линии живота
Выпячивание в околопупочной области — основной симптом, который пациент может заметить самостоятельно. Однако при наличии у пациента значительно выраженной подкожно-жировой клетчатки выпячивание малых размеров часто остаётся незамеченным. Выпячивание бывает различных размеров и форм, располагается как внутри пупочного углубления, так и в стороне от него.

Боль. Данный симптом возникает не всегда, менее чем в 20% случаев. Часто болевые ощущения связаны с увеличением размеров грыжевого дефекта и периодическим сдавлением грыжевого содержимого в этом месте. Такой симптом является очень тревожным, так как попавший в грыжевые ворота орган или его часть сдавливается, и есть риск ущемления. В случае постепенного нарастания боли проводить операцию необходимо как можно скорее.
Дискомфорт. Этот признак наблюдается даже чаще, чем боль. Дискомфорт в области грыжи имеет то же происхождение, но выражен в меньшей степени.
Нарушение моторно-эвакуаторной функции кишечника. Нахождение части тонкой или толстой кишки в грыжевом мешке может приводить к нарушению пассажа содержимого, что вследствие проявляется запорами, вздутием живота, затруднением отхождения стула и газов, а также болями в разных отделах живота. Самое грозное проявление этого симптома — развитие острой кишечной непроходимости, которая может привести к смерти и поэтому требует неотложной хирургической помощи.
Патогенез грыжи белой линии живота
В настоящее время патогенез грыжеобразования остаётся до конца не изученным. Известно, что ведущий фактор образования грыж — нарушения соединительной ткани в виде дисбаланса количества зрелого (I типа) и незрелого (III типа) коллагена. Именно зрелый коллаген является основой прочности всех соединительнотканных образований нашего организма, а именно связок, апоневрозов и сухожилий.[5][6][7]
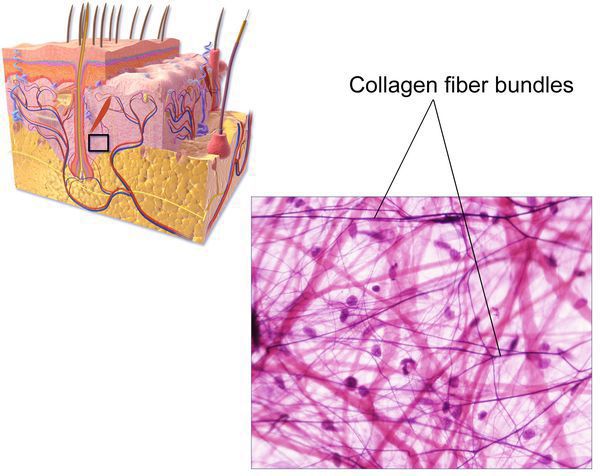
Изменения начинаются на этапе «созревания» коллагена: происходит замедление формирование данного белка и увеличение скорости его распада. Это приводит к тому, что в соединительных структурах коллагена III типа становится гораздо больше. Так как он является более тонкой структурой, прочность и сопротивляемость передней брюшной стенки снижается, что является главным предрасполагающим фактором развития грыжи.[8]
В развитии грыж у детей основное значение имеет недостаточное (неполноценное) сращение апоневрозов мышц передней брюшной стенки. Это приводит к тому, что в этой области образуется слабый участок, в котором в последующем образуется грыжа. Дополнительно на формирование грыжи оказывают влияние различные заболевания, приводящие к повышению внутрибрюшного давления — коклюш, болезни лёгких (пневмонии), фимоз, дизентерия, запоры и т.д. При этом в «слабой зоне» происходит постепенное расширение и образуется выпячивание и после грыжевой мешок, в который у детей чаще входят сальник и тонкий кишечник.[9][10][11]
Образование грыж у взрослых возникает в связи с врождёнными дефектами развития соединительной ткани. Ожирение, повторные беременности, протекающие без соблюдения необходимого режима, и отсутствие должных физических нагрузок, в свою очередь, предрасполагают к прогрессирующему увеличению грыжевого выпячивания, особенно у тучных людей.[10]
Классификация и стадии развития грыжи белой линии живота
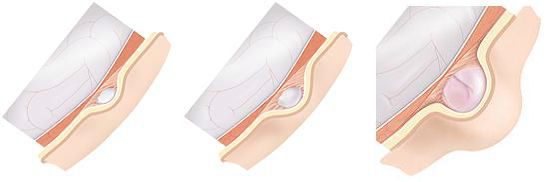
Выделяют три основные стадии развития грыжи белой линии:[13][14]
- стадия образования предбрюшинной липомы — через небольшой щелевидный дефект в сухожильных волокнах происходит выхождение предбрюшинной клетчатки;
- начальная стадия формирования — происходит формирование грыжевого мешка, содержимым которого чаще всего является участок сальника или тонкой кишки;
- стадия окончательного формирования — присутствуют все компоненты, характерные для грыжи — грыжевые ворота, мешок и содержимое.
Все грыжи можно разделить на две основные группы:
- врождённые — грыжи, выявленные у детей в раннем возрасте;
- приобретённые — все грыжи, которые появляются у людей в процессе жизни.
Также все грыжи подразделяются на:
- вправимые — содержимое грыжевого мешка можно вправить в брюшную полость;
- невправимые — содержимое грыжевого мешка тесно спаяно с его стенками и окружающими тканями, что препятствует свободному вправлению в брюшную полость;
- ущемлённые — содержимое грыжевого мешка сдавливается в области грыжевых ворот. Резкое увеличение внутрибрюшного давления и расширение грыжевых ворот приводит к выхождение внутренних органов в грыжевой мешок. Через некоторое время давление падает, грыжевые ворота уменьшаются — происходит сдавлевание грыжевого содержимого, вызывая нарушение кровоснабжения. При этом виде грыжи необходима экстренная помощь.
Дополнительно грыжи белой линии классифицируются по расположению относительно пупка:[15]
- надпупочные — грыжа выше пупочного кольца;
- околопупочные — грыжа около пупочного кольца;
- подпупочные — грыжа ниже пупочного кольца.
Осложнения грыжи белой линии живота
Ущемление грыжи белой линии живота — одно их самых частых осложнений. Оно возникает, когда в грыжевой мешок выходят внутренние органы и подвергаются сильному сдавлению. Обычно сдавление происходит в области грыжевых ворот, реже — в области шейки грыжевого мешка и в самом мешке.
Основное клиническое проявление — внезапно возникшая острая боль в области грыжевого отверстия. Такое состояние требует срочного оперативного лечения.
Копростаз — нарушение пассажа содержимого толстой или тонкой кишки из-за снижения перистальтики (сокращения) части кишки, сдавленной в грыжевом мешке. Обычно это случается у пожилых пациентов (особенно у тех, кто страдает от запоров). Предрасполагающие факторы данного осложнения — гиподинамия (малоподвижный образ жизни), ожирение и переедание.
Пациенты с копростазом предъявляют жалобы на задержку стула, недомогание, слабовыраженные боли в разных отделах живота, тошноту и иногда рвоту. В данном случае проводится консервативное лечение: лёгкий массаж грыжевого выпячивания, а также клизмы с глицерином и вазелиновым маслом. Назначение слабительных средств строго противопоказано, так как из-за переполнения приводящей петли происходит переход копростаза в каловую форму ущемления — тогда рекомендовано оперативное лечение по экстренным показаниям.
Невправимость вентральной грыжи — осложнение, которое возникает вследствие образования соединительнотканных сращений (спаек) между внутренними стенками грыжевого мешка и органами, вышедшими в его просвет. Невправимая грыжа, в отличии от ущемленной, безболезненна и лишь периодически вызывает неприятные ощущения при движениях, кашле и напряжении мышц передней брюшной стенки. Невправимое выпячивание при натуживании может несколько увеличится в размерах, но при расслаблении полное вправление в брюшную полость не происходит. Чаще всего невправимая грыжа является многокамерной, т.е. в полости грыжевого мешка имеется несколько полостей (камер). Оперативное лечение данных грыж обычно проводится в плановом порядке, но если есть подозрение на ущемление, необходимо срочное вмешательство.
Воспаление грыжи — инфицирование грыжевого мешка вместе с его содержимым. В основном, это происходит из-за проникновения инфекции из содержимого грыжевого мешка, реже — из брюшной полости и покровов кожи. Воспаление грыжевого мешка протекает в острой стадии может носить серозный, серозно-фибринозный, гнойный или гнилостный характер. Срочное хирургическое лечение воспаления грыжи белой линии с удалением источника инфицирования проводится, если причиной стало грыжевое содержимое. В случае воспаления кожных покровов проводится консервативное лечение.
Туберкулёз грыжи белой линии — редко встречаемое в практике хирурга осложнение. Чаще всего оно имеет вторичных характер возникновения. Выражается в локальном поражении стенок грыжевого мешка и внутренних органов, которые находятся в грыжевом мешке. При дообследовании необходимо обратить внимание на состояние лимфатических узлов брыжейки и области соединения подвздошной и прямой кишки.
Если туберкулёзный процесс обнаружен во время оперативного лечения грыжи, то вмешательство производят в плановом режиме с дальнейшим проведением антибактериальной терапии.
Диагностика грыжи белой линии живота
Для диагностики грыж белой линии используют основные и дополнительные методы.[16][17]
К основным методам относятся:
- сбор анамнеза (история болезни);
- физикальный осмотр грыжи;
- пальпация (прощупывание) грыжевого выпячивания и грыжевых; ворот
- перкуссия (простукивание) грыжевого выпячивания;
- аускультация (выслушивание) грыжи.
Для более точной диагностики используют дополнительные методы:
- УЗИ грыжи — используется для уточнения содержимого грыжевого мешка, его объёма и размера грыжевых ворот.
- УЗИ-исследование передней брюшной стенки — основной, достоверный и доступный способ диагностики передней брюшной стенки. Он позволяет выявить дефект белой линии живота на ранних стадиях, определить содержимое грыжевого мешка, особенно при наличии большого слоя подкожно-жировой клетчатки.
- Обзорная рентгенография брюшной полости.
- Магнитно-резонансная томография или компьютерная томография с пробой Вальсальвы — выполняется не в каждом случае. Показания для выполнения:
- индекс массы тела пациента > 35;
- рецидивные и послеоперационные грыжи;
- боли в брюшной стенке при отсутствии клинического подтверждения грыжи.
- Рентгеноконтрастная герниография.
- Ирригоскопия.
Лечение грыжи белой линии живота
На сегодняшний день возможно только оперативное лечение грыж. Исключение составляют дети до пяти лет с небольшими грыжами. В этом случае применяются различные виды консервативного лечение, например, ношение бандажа и использование специальных клейких лент.[18] Для всех остальных пациентов и при неэффективности консервативных методов у детей используется оперативное лечение.
Существует два основных вида пластики — натяжная и ненатяжная герниопластика.[19][20][21][22]
Герниопластика с натяжением (натяжная герниопластика) — вид оперативного пособия, при котором хирург максимально стягивает края апоневроза с максимальным восстановлением анатомии передней брюшной стенки. Раньше данный способ пластики использовали повсеместно в любой клинике. Сейчас при появлении достаточно совершенных и доступных синтетических протезирующих материалов натяжная герниопластика используется крайне редко. Это связано с тем, что при этом виде пластики края дефекта испытывают сильное натяжение, происходит уменьшение объёма брюшной полости, приводящее к затруднению дыхания. В послеоперационном периоде большинство пациентов часто отмечают значительные боли в области послеоперационной раны, особенно при грыжевом дефекте больших размеров. А процент рецидивов при этом способе лечения составляет 10-20% прооперированных пациентов.
Данный метод в современной практике используют детские хирурги. Это возможно в связи с небольшим размером грыжи у детей.
Ненатяжная герниопластика — вид пластики, при котором используются дополнительные материалы, закрывающие грыжевые ворота без натяжения краёв апоневроза. Существует огромное количество различных методов данной операции. Они отличаются особенностями размещения эндопротеза и способами его фиксации.
Основные виды ненатяжной герниопластики:
- фиксация протеза над мышечно-апоневратическим каркасом (операция «onlay») — грыжевой дефект в области белой линии живота закрывается край в край, затем подкожно-жировая клетчатка отслаивается на 4-6 см в разные стороны, и на шов белой линии укладывается эндопротез и подшивается к ней;
- расположение протеза под мышечно-апоневротический каркасом (операция «sublay») — после того, как вскрыты влагалища прямых мышц живота, листки апоневроза сшиваются край в край, и к брюшине в образовавшееся ложе фиксируется протез;
- фиксация эндопротеза без прикрытия его тканью апоневроза (операция «inlay») — применима в случаях невозможности или опасности соединения грыжевых ворот в связи с риском развития компартмент-синдрома (высокого брюшного давления).
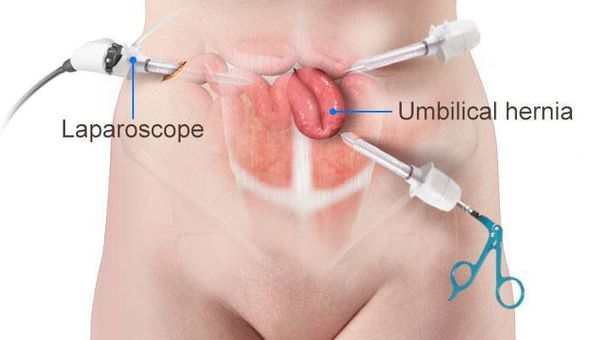
Эндовидеохирургические методы герниопластики
Новая и передовая методика в лечении грыж белой линии живота — пластика с эндопротезом Ventralex ST.[21] Выполнение оперативного вмешательства по этой технологии возможно, если грыжевой дефект ранее не был оперирован, и его размер не более 6 см2.
Операция выполняется через герниотомический разрез не более 2 см под эндотрахеальным наркозом. Дополнительно по левому фланку устанавливается 5 мм троакар для лапароскопа, с помощью которого производится контроль установки сетчатого протеза.
После выполнения герниотомического разреза, ревизии и погружения грыжевого содержимого удаляют сам грыжевой мешок и устанавливают саморасправляющийся протез Ventralex. Он состоит из фиксирующей и защитной поверхности.
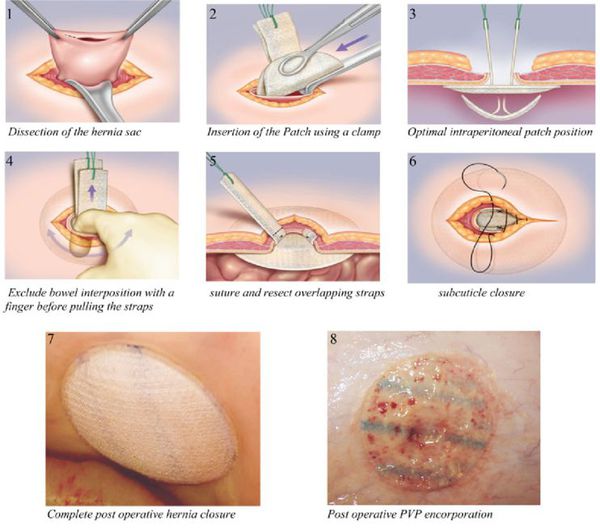
По окончании размещения эндопротеза выполняется повторная обзорная лапароскопия для контроля качества его установки. Затем протез фиксируется, и на кожу накладывается косметический шов.[22]
Преимущества данного способа лечения грыж белой линии:
- минимальное повреждение передней брюшной стенки;
- сокращение длительности операции до 15-20 минут;
- практически полное отсутствие болевого синдрома в послеоперационном периоде;
- короткие сроки реабилитации (пациента выписывают из стационара спустя 24-48 часов после операции);
- максимальный косметический эффект.
Частота осложнений и рецидивов после лапароскопической герниопластики колеблется от 0 до 15%.
Прогноз. Профилактика
Если операция проведена правильно и своевременно, то прогноз заболевания будет относительно благоприятным. После хирургического лечения пациенты быстро восстанавливаются и возвращаются к обычной жизни без существенных ограничений.[22]
В общей сложности рецидивы после оперативного вмешательства составляют 5-10% и зависят от выбранного способа лечения. Так, при выполнении герниопластики местными тканями процент рецидивов гораздо выше, чем при пластике с использованием сетчатого трансплантата. Это связано с неизбежным натяжением тканей при проведение первого вида операции. Ткани, подвергаясь сильному натяжению, атрофируются и становятся «слабым местом» передней брюшной стенки.[23]
Ещё одна причина развития рецидивов — нейродистрофический синдром, который развивается из-за повреждения нервных стволов при проведении предыдущей операции. В зоне, где произошла деинервация, развивается дистрофический процесс, и брюшная стенка теряет свою прочность. В основном, это связано с раневой инфекцией, которая способствует формированию неполного рубца. Поэтому важно соблюдать законы асептики и антисептики при ведении пациентов с грыжами.[21]
Необходимые условия для снижения риска развития рецидивов:
- обязательное ношение бандажа;
- ограничение физической нагрузки до 2-3 месяцев;
- нормализация индекса массы тела (исключение набора веса в раннем послеоперационном периоде);
- нормализация функции кишечника (исключение запоров) и т.д.
При отказе от операции прогноз заболевания значительно ухудшается: в большинстве случаев выпячивание становится больше и перестаёт вправляться, в связи с чем возрастает риск развития жизнеугрожающих осложнений.[24]
Методы профилактики заболевания:
- проведение мероприятий, укрепляющих каркас мышц и апоневроза передней брюшной стенки (выполнение умеренно интенсивных физических упражнений, но без подъёма тяжестей и травматизации стенки живота);
- сохранение внутрибрюшного давления в норме (лечение кашля, недопущение запоров, устранение вздутия живота, лечение нарушений мочеиспускания);
- отказ от курения, употребления алкоголя.
Профилактика грозных осложнений предполагает своевременное хирургическое лечение.
Источник
ÌÅÄÈÊÎ-ÑÒÎÌÀÒÎËÎÃÈ×ÅÑÊÈÉ
ÓÍÈÂÅÐÑÈÒÅÒ
ÈÑÒÎÐÈß ÁÎËÅÇÍÈ
Êóðàòîð: ñòóäåíò
V
êóðñà 11 ãðóïïû ëå÷.âå÷. Ôëåðîâ È.Ñ.
ÌÎÑÊÂÀ 2002.
Ô.È.Î. Ñòðåëüíèêîâà Ìàðãàðèòà Ìèõàéëîâíà
Âîçðàñò
: 72 ãîäà.
Ïðîôåññèÿ: Í
à ïåíñèè.
Àäðåñ:
ã.Ìîñêâà,
Äàòà íàïèñàíèÿ ÈÁ:
9.IV.2002 ãîä.
Æàëîáû ïðè ïîñòóïëåíèè:
Æàëîáû íà áîëè â îáëàñòè ïóïêà, ãðûæåâîãî âûïÿ÷èâàíèÿ.
Æàëîáû íà ìîìåíò îñìîòðà:
æàëîá íå ïðåäúÿâëÿåò.
Anamnesis Morbi.
Áîëüíà â òå÷åíèå ïîñëåäíèõ 2-õ ëåò, êîãäà âïåðâûå çàìåòèëà ïîÿâëåíèå âûïÿ÷èâàíèÿ â îáëàñòè ïóïêà, óâåëè÷èâàþùååñÿ ïðè êàøëå è ôèçè÷åñêîé íàãðóçêå. Ïîñëåäíåå îáîñòðåíèå â òå÷åíèå 3-õ äíåé, êîãäà âïåðâûå ïîÿâèëèñü çàìåòíûå áîëè â îáëàñòè ãðûæåâîãî âûïÿ÷èâàíèÿ â îáëàñòè ïóïêà, ïîñëå ôèçè÷åñêîé íàãðóçêè (ïðèíåñëà äîìîé òÿæ¸ëóþ ñóìêó). Áîëè íîñèëè îñòðûé õàðàêòåð. Áîëè íå êóïèðîâàëèñü ïðèåìîì àíàëüãèíà è Íî-Øïà. Îáðàòèëàñü â ÃÊÁ¹52, ãîñïèòàëèçèðîâàíà âî II õèðóðãè÷åñêîå îòäåëåíèå.
Anamnesis Vitae.
Ðîäèëàñü ïåðâûì ðåáåíêîì èç äâóõ äåòåé. Íà ìîìåíò ðîæäåíèÿ ìàòü è îòåö çäîðîâû. Æèëèùíûå óñëîâèÿ õîðîøèå. Ðîñëà è ðàçâèâàëàñü ïî âîçðàñòó.
Çàáîëåâàíèÿ ïåðåíåñ¸ííûå â äåòñòâå: Êîðü, ÎÐÇ. Î ïðîâîäèìûõ ïðîôèëàêòè÷åñêèõ ïðèâèâêàõ íå ïîìíèò.
 øêîëó ïîøëà ñ ñåìè ëåò, çàêîí÷èëà ñåìü êëàññîâ ñðåäíåé øêîëû. Ó÷èëàñü õîðîøî.
Ìåíñòðóàöèÿ ñ 13 ëåò ðåãóëÿðíûå áåçáîëåçíåííûå. Èìååò äâîèõ çäîðîâûõ äåòåé Âðåäíûõ ïðèâû÷åê îòðèöàåò.
Íàñëåäñòâåííûé àíàìíåç íå îòÿãîù¸í.
Ñîïóòñâóþùèå çàáîëåâàíèÿ: ÈÁÑ, àðòåðèàëüíàÿ ãèïåðòåíçèÿ, ñòåíîêàðäèÿ ô.ê.II.
Ïñèõè÷åñêèå çàáîëåâàíèÿ, âåíåðè÷åñêèå áîëåçíè, áîëåçíè êðîâè, òóáåðêóë¸ç, òðàâìû, îïåðàöèè îòðèöàåò.
Àëëåðãîëîãè÷åñêèé àíàìíåç îòðèöàåò
Ìàòåðèàëüíî îáåñïå÷åíà. Óñëîâèÿ æèçíè õîðîøèå. Ïèòàíèå ïîëíîöåííîå, 3-õ ðàçîâîå.
ÎÁÙÈÉ ÎÑÌÎÒÐ.
Ñîñòîÿíèå áîëüíîé íà ìîìåíò êóðàöèè óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå, ïîëîæåíèå àêòèâíîå. Ðåæèì ïîñòåëüíûé. Íîðìîñòåíè÷åñêîãî òåëîñëîæåíèÿ, ïîâûøåííîãî ïèòàíèÿ (îæèðåíèå 1-2 ñòåïåíè). Êîæíûå ïîêðîâû òåëåñíîé îêðàñêè, ñóõèå, ýëàñòè÷íîñòü êîæè ñíèæåíà, òóðãîð òêàíè ñíèæåí, îò¸êîâ íåò. Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà âûðàæåíà õîðîøî, íàèáîëüøèå îòëîæåíèÿ æèðà îòìå÷àþòñÿ íà æèâîòå è á¸äðàõ.
Äîñòóïíûå äëÿ ïàëüïàöèè ëèìôàòè÷åñêèå óçëû íå óâåëè÷åíû.
Ìûøöû ðàçâèòû óäîâëåòâîðèòåëüíî, ýëàñòè÷íûå, òîíóñ èõ ñîõðàí¸í.
Ñóñòàâû íîðìàëüíîé êîíôèãóðàöèè, áåçáîëåçíåííûå, êîæà íàä ñóñòàâàìè íå èçìåíåíà, äâèæåíèÿ â ñóñòàâàõ â ïîëíîì îáú¸ìå, áåçáîëåçíåííûå.
Êîñòíàÿ ñèñòåìà ðàçâèòà õîðîøî. Îñàíêà ïðàâèëüíàÿ. Ïàëüïèðóåìûå êîñòè íå äåôîðìèðîâàíû, áåçáîëåçíåííû.
ÄÛÕÀÒÅËÜÍÀß ÑÈÑÒÅÌÀ
Æàëîáû.
Æàëîá íå ïðåäúÿâëÿåò.
Îñìîòð.
Äûõàíèå ÷åðåç íîñ, ñâîáîäíîå. Ãîëîñ çâó÷íûé. Ãðóäíàÿ êëåòêà êîíóñîâèäíàÿ, ñèììåòðè÷íàÿ. Îáå ïîëîâèíû ãðóäíîé êëåòêè îäèíàêîâî ïðèíèìàþò ó÷àñòèå â àêòå äûõàíèÿ. Äûõàíèå íîðìàëüíîé ãëóáèíû, ãðóäíîé òèï, ðèòìè÷íîå. ×ÄÄ 17 â ìèíóòó.
Ïàëüïàöèÿ
Áåç îñîáåííîñòåé.
Ïåðêóññèÿ
Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ
:
Íèæíèå ãðàíèöû ë¸ãêèõ.
Ïðàâîåë¸ãêîå:
l. parasternalis 6 ðåáðî;
l. medioclavicularis 7 ðåáðî;
l. axillaris anterior 7 ðåáðî;
l. axillaris media 8 ðåáðî;
l. axillaris posterior 8 ðåáðî;
l. scapularis 9 ðåáðî;
l. paravertebralis íà óðîâíå îñòèñòîãî îòðîñòêà Th 10.
Ëåâîå ë¸ãêîå:
l. parasternalis 6 ðåáðî;
l. medioclavicularis 6 ðåáðî;
l. axillaris anterior 7 ðåáðî;
l. axillaris media 8 ðåáðî;
l. axillaris posterior 9 ðåáðî;
l. scapularis 10 ðåáðî;
l. paravertebralis íà óðîâíå îñòèñòîãî îòðîñòêà Th 11.
Ãðàíèöû âåðõíåãî êðàÿ ë¸ãêèõ:
Ïðàâîå ë¸ãêîå:
Ñïåðåäè íà 3,5 ñì âûøå êëþ÷èöû.
Ñçàäè íà óðîâíå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà.
Ëåâîå ë¸ãêîå:
Ñïåðåäè íà 3 ñì âûøå êëþ÷èöû; Ñçàäè íà óðîâíå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà.
Ñðàâíèòåëüíàÿ ïåðêóññèÿ.
Íàä ñèììåòðè÷íûìè ó÷àñòêàìè ë¸ãêèõ ïåðêóòîðíî îïðåäåëÿåòñÿ ÿñíûé ë¸ãî÷íûé çâóê.
Àóñêóëüòàöèÿ
Äûõàíèå âåçèêóëÿðíîå íà âñ¸ì ïðîòÿæåíèè ë¸ãî÷íûõ ïîëåé.
ÑÅÐÄÅ×ÍÎ-ÑÎÑÓÄÈÑÒÀß ÑÈÑÒÅÌÀ.
Æàëîáû.
Íà ÷óâñòâî ãîëîâîêðóæåíèÿ, ìåëüêàíèå «ìóøåê» ïåðåä ãëàçàìè, ÷óâñòâî òÿæåñòè â çàòûëêå. ×àñòûå ãîëîâíûå áîëè. Ñ 1990 ãîäà ýïèçîäè÷åñêè ïðèíèìàëà ãèïîòåíçèâíûå ñðåäñòâà (äèáàçîë, ïàïàçîë, ðàóíàòèí) â ñëó÷àÿõ ïîâûøåíèÿ àðòåðèàëüíîãî äàâëåíèÿ äî 160-170/100-110 ìì.ðò.ñò.  òå÷åíèå ïîñëåäíèõ 2-3 ìåñÿöåâ ïðèíèìàåò Êàïîòåí ïî 1 òàáëåòêå 2 ðàçà â ñóòêè. Ðàáî÷åå ÀÄ-140/80.
Îñìîòð
Ïóëüñàöèè ó îñíîâàíèÿ ñåðäöà, â îáëàñòè âåðõóøå÷íîãî òîë÷êà, íàä÷ðåâíîé îáëàñòè íå íàáëþäàåòñÿ.
Ïàëüïàöèÿ
Âåðõóøå÷íûé òîë÷îê îïðåäåëÿåòñÿ ïî 5-ìó ìåæðåáåðüþ 2 ñì êíàðóæè îò ñðåäíåêëþ÷è÷íîé ëèíèè. Íîðìàëüíîé âûñîòû, óìåðåííîé ñèëû, íåðåçèñòåíòíûé. Ïóëüñ ñèììåòðè÷íûé, ÷àñòîòîé 75 óäàðîâ â ìèíóòó, ðèòìè÷íûé, õîðîøåãî íàïîëíåíèÿ.
Ïåðêóññèÿ
Ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè:
Ïðàâàÿ — â 4-ì ìåæðåáåðüå íà 2 ñì êíàðóæè îò ïðàâîãî êðàÿ ãðóäèíû
Âåðõíÿÿ — íà óðîâíå 3-ãî ðåáðà ìåæäó l. sternalis et l. parasternalis sinistrae
Ëåâàÿ — â 5-ì ìåæðåáåðüå, íà 2 ñì êíàðóæè îò ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè. Ñîñóäèñòûé ïó÷îê âûõîäèò çà ïðåäåëû ãðóäèíû â 2-ì ìåæðåáåðüå íà 1.5 ñì. Ïîïåðå÷íèê ñîñóäèñòîãî ïó÷êà 8 ñì.
Àóñêóëüòàöèÿ
Òîíû ñåðäöà ðèòìè÷íûå, çâó÷íîñòü òîíîâ ïðèãëóøåíà. ×ÑÑ- 80 óä. â ìèí.
ÌÎ×ÅÂÛÄÅËÈÒÅËÜÍÀß ÑÈÑÒÅÌÀ
Æàëîáû.
Æàëîá íå ïðåäúÿâëÿåò.
Îñìîòð
 îáëàñòè ïîÿñíèöû âèäèìûõ èçìåíåíèé íå îáíàðóæåíî. Ïî÷êè ïðîïàëüïèðîâàòü íå óäàëîñü. Ñèìïòîì ïîêîëà÷èâàíèÿ â îáëàñòè ïîÿñíèöû ñëàáîïîëîæèòåëüíûé ñïðàâà, ñëåâà — îòðèöàòåëüíûé. Áîëåçíåííîñòü ïðè ïàëüïàöèè âåðõíèõ è íèæíèõ ìî÷åòî÷íèêîâûõ òî÷åê îòñóòñòâóåò. Ïåðêóòîðíî ìî÷åâîé ïóçûðü íå âûñòóïàåò íàä ëîáêîâûì ñî÷ëåíåíèåì. Äèçóðè÷åñêèõ ÿâëåíèé íåò.
ÍÅÉÐÎÏÑÈÕÎËÎÃÈ×ÅÑÊÎÅ È
C
ÑËÅÄÎÂÀÍÈÅ
Æàëîá íåò.
Ñîçíàíèå ÿñíîå, íàñòðîåíèå ñïîêîéíîå. Ðåàêöèÿ çðà÷êîâ íà ñâåò æèâàÿ D=S.
Ãðóáîé íåâðîëîãè÷åñêîé ñèïòîìàòèêè íåò.
ÏÈÙÅÂÀÐÈÒÅËÜÍÀß ÑÈÑÒÅÌÀ
Æàëîáû ïðè ïîñòóïëåíèè:
Íà áîëè â îáëàñòè ãðûæåâîãî âûïÿ÷èâàíèÿ, íîñÿùèå «òÿíóùèé» õàðàêòåð.
Îñìîòð äåæóðíîãî õèðóðãà ïðè ïîñòóïëåíèè:
ÿçûê âëàæíûé æèâîò ìÿãêèé, â ïóïî÷íîé îáëàñòè â îáëàñòè ãðûæåâîãî âûïÿ÷èâàíèÿ ïàëüïèðóåòñÿ ïëàòíîå íå âïðàâèìîå â áðþøíóþ ïîëîñòü îáðàçîâàíèå ðàçìåðàìè 1õ2 ñì. Êàøëåâîé òîë÷îê íå ïðîâîäèòñÿ.
Æàëîáû (íà ìîìåíò êóðàöèè)
Íå ïðåäúÿâëÿåò
Îñìîòð.
ßçûê âëàæíûé, ñ îòïå÷àòêàìè çóáîâ, ïîêðûò ñåðîâàòî-æåëòîâàòûì íàë¸òîì. Æèâîò ïðàâèëüíîé ôîðìû, ñèììåòðè÷íûé, ó÷àñòâóåò â àêòå äûõàíèÿ, â îáëàñòè ïóïêà êëååâàÿ ïîâÿçêà. Ïðè ïàëüïàöèè âûÿâëÿåòñÿ óìåðåííàÿ áîëåçíåííîñòü â îáëàñòè ïîñëåîïåðàöèîííîé ðàíû. Ñèãìîâèäíóþ, ïîïåðå÷íî-îáîäî÷íóþ, ñëåïóþ êèøêó, íèæíèé êðàé ïå÷åíè, æåë÷íûé ïóçûðü, ñåëåç¸íêó ïðîïàëüïèðîâàòü íå óäàëîñü. Ïðè ïàëüïàöèè ïî õîäó ïîäæåëóäî÷íîé æåëåçû îòìå÷àåòñÿ íåðåçêàÿ áîëåçíåííîñòü, ïîäæåëóäî÷íóþ æåëåçó ïðîïàëüïèðîâàòü íå óäàëîñü. Ñèìïòîì Îðòíåðà îòðèöàòåëüíûé, ïðè ïîêîëà÷èâàíèè ïî ðåáåðíîé äóãå ñëåâà âûÿâëÿåòñÿ íåðåçêàÿ áîëåçíåííîñòü; ñèìïòîì Âàñèëåíêî ñëàáî ïîëîæèòåëüíûé, ôðåíèêóñ-ñèìòîì (Ìþññè) îòðèöàòåëüíûé; ñèìïòîì Ìåðôè îòðèöàòåëüíûé; ñèìïòîì êàøëåâîãî òîë÷êà îòðèöàòåëüíûé; ñèìïòîì Ìåéî-Ðîáñîíà — îòðèöàòåëüíûé.
Ñèìïòîì Ùåòêèíà-Áëþìáåðãà ñëàáî ïîëîæèòåëüíûé.
Ãðàíèöû ïå÷åíè ïî Êóðëîâó: l.med.clavicularis 12 cm; l.ma 11cm; ëåâ ðåá.
Äóãà 9 ñì.
Ïðè àóñêóëüòàöèè æèâîòà âûñëóøèâàåòñÿ øóì ïåðèñòàëüòèêè êèøå÷íèêà ðèòìè÷íûé, ñðåäíåé ãðîìêîñòè.
ÏÐÅÄÂÀÐÈÒÅËÜÍÛÉ ÄÈÀÃÍÎÇ
Íà îñíîâàíèè æàëîá íà áîëè, ïîÿâèâøèåñÿ â îáëàñòè ãðûæåâîãî âûïÿ÷èâàíèÿ îêîëî 3-õ ñóòîê íàçàä, äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ: íàëè÷èå ïëîòíîãî íåâïðàâèìîãî îáðàçîâàíèÿ ðàçìåðàìè 1õ2 ñì. â îáëàñòè ãðûæåâîãî âûïÿ÷èâàíèÿ, êàøëåâîé òîë÷îê íå ïðîâîäèòñÿ ïîñòàâëåí ïðåäâàðèòåëüíûé äèàãíîç «óùåìëåííàÿ ïóïî÷íàÿ ãðûæà»
Ïëàí Îáñëåäîâàíèÿ.
- Îáçîðíàÿ R-ãðàììà áðþøíîé ïîëîñòè.
- Îáùèé àíàëèç ìî÷è;
- Îáùèé àíàëèç êðîâè;
- Ãðóïïîâàÿ ïðèíàäëåæíîñòü + Rh-ôàêòîð + àíòè Rh-AT;
- Áèîõèìè÷åñêèé àíàëèç êðîâè (áèëèðóáèí, ìî÷åâèíà, îñòàòî÷íûé àçîò, êðåàòèíèí, îáùèé áåëîê);
- RW, ÂÈ×, Hbs-ÀÃ;
- ÝÊÃ;
- Ôëþîðîãðàôèÿ ãðóäíîé êëåòêè;
Ïëàí ëå÷åíèÿ
1. Íåîáõîäèìî ïðîâåäåíèå ñðî÷íîé îïåðàöèè «ãðûæåñå÷åíèå» ñ ïîñëåäóþùåé ïëàñòèêîé ïåðåäíåé áðþøíîé ñòåíêè, äëÿ ïðåäóïðåæäåíèÿ ðàçâèòèÿ êèøå÷íîé íåïðîõîäèìîñòè, ïåðèòîíèòà è ïåðôîðàöèè êèøêè.
Äàííûå ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ èññëåäîâàíèé
Àíàëèç ìî÷è îò 8/IV/2002
Öâåò æ¸ëòûé;
Ïðîçðà÷íîñòü ïîëíàÿ;
Ïëîòíîñòü 1015
Ðåàêöèÿ — êèñëàÿ;
Áåëîê ABS;
Ãëþ abs;
Êåòîíîâûå òåëà — abs;
Ýïèòåëèé 3-5 â ïîëå çðåíèÿ;
Ëåéêîöèòû äî 1-2 â ïîëå çðåíèÿ;
Ýð. Íåèçìåí¸ííûå 0-1 â ïîëå çð.;
Îáùèé àíàëèç êðîâè îò 8/IV/2002
Hb 130,0
Ýð 5,6
Öâåòîâîé ïîêàçàòåëü 0,9
Òð 180,0
Leu 14,7
Àíàëèç êðîâè íà Ãðóïïîâóþ è ðåçóñ ïðèíàäëåæíîñòü
Ãðóïïà êðîâè Â (III) Rh+; Àíòè Rh-AT íå îáíàðóæåíû;
Îñìîòð äåæóðíîãî òåðàïåâòà â ïðèåìíîì îòäåëåíèè.
Îáåêòèâíî: ñîñòîÿíèå îòíîñèòåëüíî óäîâëåòâîðèòåëüíîå, äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò, ×ÄÄ-18, ×ÑÑ-110, ÀÄ 170/110 ììþ.ðò.ñò. ÝÊÃ: ðèòì ñèíóñîâûé, ïðàâèëüíûé, ×ÑÑ-120, âûñîêèé R â V1-V2 íåèçâåñòíîé äàâíîñòè.
Äèàãíîç: ÈÁÑ, Àðòåðèàëüíàÿ ãèïåðòåíçèÿ, êàðäèîñêëåðîç.  ãîñïèòàëèçàöèè â òåðàïåâòè÷åñêîå îòäåëåíèå íå íóæäàåòñÿ.
8/
IV
/2002 15:00-15:30 Îïåðàöèÿ «ãðûæåñå÷åíèå ñ ïëàñòèêîé ïåðåäíåé áðþøíîé ñòåíêè ïî Ìåéî»
Ïîä ÝÒÍ ðàçðåçîì îêàéìëÿþùèì ïóïîê ðàññå÷åíà êîæà, êëåò÷àòêà. Âûäåëåí è âñêðûò ãðûæåâîé ìåøîê. Ïîñëåäíèé ñîäåðæàë ïðÿäü ñàëüíèêà. Ñàëüíèê ïåðôîðèðîâàí, òóñêëîãî öâåòà. Ñàëüíèê èññå÷åí â ïðåäåëàõ íåèçìåíåííûõ òêàíåé, ãåìîñòàç. Ðàíà óøèòà ïîñëîéíî. Øâû íà êîæó.
ÄÍÅÂÍÈÊ
9/
IV
/2002
Æàëîá íåò. Íî÷ü ñïàëà õîðîøî. Îáúåêòèâíî: ×ÄÄ=16 â ìèí, ïðè àóñêóëüòàöèè ëåãêèõ âåçèêóëÿðíîå äûõàíèå, òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå, ×ÑÑ=PS=76 óä/ìèí, ïðè ïàëüïàöèè æèâîò ìÿãêèé, îòìå÷àåòñÿ íåêîòîðàÿ áþîëåçíåííîñòü â îáëàñòè ïîñëåîïåðàöèîííîé ðàíû, ãàçû îòõîäÿò, ìî÷åèñïóñêàíèå ñâîáîäíîå, äèóðåç àäåêâàòíûé. Òåìïåðàòóðà 36,7°Ñ.
10/
IV
/2002
Æàëîáû ïðåæíèå è ïðèñîåäèíèëèñü æàëîáû íà ãîëîâíûå áîëè â îáëàñòè çàòûëêà, ãîëîâîêðóæåíèå (ñâÿçûâàåò ñ âûíóæäåííîé îòìåíîé àíòèãèïåðòåíçèâíîãî ïðåïàðàòà(êàïîòåí)). Îáúåêòèâíî: ×ÄÄ=15 â ìèí, À/Ä 170/100 ìì.ðò.ñò ïðè àóñêóëüòàöèè ëåãêèõ âåçèêóëÿðíîå äûõàíèå, òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå, ×ÑÑ=PS=70 óä/ìèí, ïðè ïàëüïàöèè æèâîò ìÿãêèé, óìåðåííî áîëåçíåííûé â îáëàñòè ïîñëåîïåðàöèîííîé ðàíû, ãàçû îòõîäÿò, ìî÷åèñïóñêàíèå ñâîáîäíîå, äèóðåç àäåêâàòíûé. Òåìïåðàòóðà 36,8°Ñ.
ÄÈÔÔÅÐÅÍÖÈÀËÜÍÛÉ ÄÈÀÃÍÎÇ
 äàííîì ñëó÷àå äèôôåðåíöèàëüíûé äèàãíîç íå âûçûâàåò îñîáûõ ñëîæíîñòåé. Âîçðàñò áîëüíîé, ÷åòêàÿ ñâÿçü ñ àíàìíåçîì: «Áîëüíà â òå÷åíèå ïîñëåäíèõ 2-õ ëåò, êîãäà âïåðâûå çàìåòèëà ïîÿâëåíèå âûïÿ÷èâàíèÿ â îáëàñòè ïóïêà, óâåëè÷èâàþùååñÿ ïðè êàøëå è ôèçè÷åñêîé íàãðóçêå. Ïîñëåäíåå îáîñòðåíèå â òå÷åíèå 3-õ äíåé, êîãäà âïåðâûå ïîÿâèëèñü çàìåòíûå áîëè â îáëàñòè ãðûæåâîãî âûïÿ÷èâàíèÿ â îáëàñòè ïóïêà, ïîñëå ôèçè÷åñêîé íàãðóçêè (ïðèíåñëà äîìîé òÿæ¸ëóþ ñóìêó). Áîëè íîñèëè îñòðûé õàðàêòåð. Áîëè íå êóïèðîâàëèñü ïðèåìîì àíàëüãèíà è Íî-Øïà.»; íàëè÷èå ãðûæåâîãî âûïÿ÷èâàíèÿ íà ïåðåäíåé áðþøíîé ñòåíêå â îáëàñòè ïóïêà, ïëîòíî-ýëàñòè÷åñêîé êîíñèñòåíöèè, íåâïðàâèìîå â áðþøíóþ ïîëîñòü, êàøëåâîé òîë÷îê íå ïðîâîäèòñÿ, ïîçâîëÿþò ñ óâåðåííîñòüþ ïîñòàâèòü äèàãíîç. 1. Ñîìíåíèÿ ìîãóò âîçíèêíóòü ëèøü â îòíîøåíèè îïóõîëè ïåðåäíåé áðþøíîé ñòåíêè, íî è çäåñü ïîìîãàåò ïðàâèëüíî ñîáðàííûé àíàìíåç è ÷åòêàÿ ñâÿçü áîëåé ñ ôèçè÷åñêîé íàãðóçêîé. 2. Îñòðûé õîëåöèñòèò õàðàêòåðíî âîçíèêíîâåíèå îñòðûõ áîëåé â îáëàñòè ïðàâîãî ïîäðåáåðüÿ, ïîëîæèòåëüíûå ñèìïòîìû Îðòíåðà è ̸ðôè, èððàäèàöèÿ áîëåé â ïðàâîå íàäïëå÷üå è ëîïàòêó. 3. Ðåçêîå âîçíèêíîâåíèå áîëåé â ýïèãàñòðàëüíîé îáëàñòè ñ ðàçâèòèåì ïåðèòîíèòà õàðàêòåðíî äëÿ êëèíèêè ïðîáîäåíèÿ ïîëîãî îðãàíà. 4. Ïîÿâëåíèå áîëè â ýïèãàñòðàëüíîé îáëàñòè è ñìåùåíèå å¸ â ïðàâóþ ïîäâçäîøíóþ îáëàñòü, à òàêæå íàèáîëüøàÿ áîëåçíåííîñòü â äàííîé îáëàñòè õàðàêòåðíî äëÿ îñòðîãî àïïåíäèöèòà.
ÎÁÎÑÍÎÂÀÍÈÅ ËÅ×ÅÍÈß.
Ò.ê. ó áîëüíîé óùåìëåííàÿ ïóïî÷íàÿ ãðûæà, íåîáõîäèìî ïðîâåäåíèå ñðî÷íîé îïåðàöèè «ãðûæåñå÷åíèå» ñ ïîñëåäóþùåé ïëàñòèêîé ïåðåäíåé áðþøíîé ñòåíêè, äëÿ ïðåäóïðåæäåíèÿ ðàçâèòèÿ êèøå÷íîé íåïðîõîäèìîñòè, ïåðèòîíèòà è ïåðôîðàöèè êèøêè.
ËÅ×ÅÍÈÅ
1. Ïåðåâÿçêà îáëàñòè ïîñëåîïåðàöèîííîé ðàíû.
2. Sol. Baralgini 5,0 â/ì
D.S. ïðè áîëÿõ.
3. ïðè ïîÿâëåíèè ïðèçíàêîâ âîñïàëåíèÿ öåëåñîîáðàçíî íàçíà÷èòü àíòèáèîòèêè øèðîêîãî ñïåêòðà äåéñòâèÿ.
Источник


