Грыжа диска неврологическая симптоматика
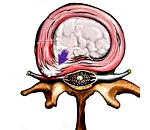
По ражения межпозвонковых дисков (дископатии) чаще всего возникают вследствие дегенеративно-дистрофических процессов (остеохондроза позвоночника), травмы или их комбинации. Дегенерация диска может приводить к его фокальному выпячиванию (грыже диска) или равномерному умеренному выпячиванию.
Грыжа диска вызывает четыре основных клинических синдрома:
1) локальную боль (цервикалгию, люмбалгию);
2) отраженную (рефлекторную) боль (цервикобрахиалгию, люм- боишиалгию), обычно связанную с поражением костно-мышечно-фасциальных структур;
3) корешковый синдром (радикулопатию), вызванный раздражением или сдавлением спинномозговых корешков или ганглиев;
4) миелопатию (следствие сдавления спинного мозга или его сосудов).
Поскольку в отличие от спондилеза дископатии (грыжа диска, остеохондроз позвоночника) всегда являются моносегментарным или олигосегментарным процессом, при формулировании диагноза необходимо указывать пораженный уровень.
Кроме того, для характеристики грыжи необходимо указывать направление и степень выпячивания диска. По направлению выпячивания грыжи подразделяют на передние (переднебоковые), располагающиеся за пределами передней полуокружности тел позвонков, отслаивающих или прободающих переднюю продольную связку, и задние, прободающие заднюю половину фиброзного кольца и заднюю продольную связку. Выделяют три варианта задних грыж: 1) боковые (смещающиеся в сторону межпозвонкового отверстия и ущемляющие заключенный в нем корешок); 2) срединные, или медианные, прободающие заднюю продольную связку, а иногда и твердую мозговую оболочку и сдавливающие спинной мозг на шейном и грудном уровнях, а также конский хвост на поясничном уровне); 3) парамедианные — промежуточные, способные вызывать сдавление двух смежных корешков (например, Ь8 и 8, — бирадикулярный синдром).
Для характеристики степени выпячивания диска используют разноречивые термины: «грыжа диска», «протрузия диска», «пролапс диска». Некоторые авторы применяют их практически как синонимы. Другие предлагают использовать термин «протрузия диска» для обозначения начальной стадии выпячивания диска, когда пульпозное ядро еще не прорвало наружные слои фиброзного кольца, термин «грыжа диска» — только в том случае, когда пульпоз- ное ядро или его фрагменты прорвали наружные слои фиброзного кольца, а термин «пролапс диска» — только для обозначения выпадения грыжевого материала, утратившего связь с диском, в позвоночный канал. Третьи авторы предлагают выделять интрузии, при которых наружные слои фиброзного кольца остаются интактными, и экструзии, при которых грыжевой материал прорывается через наружные слои фиброзного кольца и заднюю продольную связку в позвоночный канал. Одну из наиболее четких схем предложили
I. МсСи11осЬ и Е. ТгапзГеЫ! (1997), которые выделяют:
1) протрузию диска — как начальную стадию грыжи диска, при которой все структуры диска, включая фиброзное кольцо, смещаются за линию, соединяющую края двух соседних позвонков, но наружные слои фиброзного кольца остаются сохранными, материал пульпозного ядра может внедряться во внутренние слои фиброзного кольца (интрузия);
2) субаннулярную (сублигаментарную) экструзию, при которой поврежденное пульпозное ядро или его фрагменты выдавливаются через трещину в фиброзном кольце, но не прорывают самые наружные волокна кольца и заднюю продольную связку, хотя могут смещаться вверх или вниз по отношению к диску;
3) транслигаментарную (трансаннулярную) экструзию, при которой пульпозное ядро или его фрагменты прорывают наружные волокна фиброзного кольца и/или заднюю продольную связку, но сохраняют связь с диском;
4) пролапс (выпадение), характеризующийся секвестрацией грыжи с утратой связи с оставшимся материалом диска и выпадением в позвоночный канал.
Чтобы преодолеть терминологическую путаницу, мы предлагаем при формулировании диагноза использовать лишь один термин — «грыжа диска». При этом под «грыжей диска» можно понимать любое выпячивание края диска за линию, соединяющую края соседних позвонков, которое превышает физиологические пределы (в норме не более 2—3 мм).
Для уточнения степени грыжи диска предлагаем следующую схему: I степень — небольшое выпячивание фиброзного кольца без смещения задней продольной связки; II степень — средних размеров выпячивание фиброзного кольца, занимающее не более двух третей переднего эпидурального пространства; III степень — крупная грыжа диска, смещающая спинной мозг или дуральный мешок кзади; IV степень — массивная грыжа, сдавливающая спинной мозг или дуральный мешок.
Подтвердить наличие грыжи диска и уточнить ее степень можно лишь с помощью нейровизуализационных методов (КТ, МРТ, миелография). В некоторых случаях косвенные признаки грыжи диска можно выявить и с помощью рентгенографии (например, симптом «распорки»). Вместе с тем, следует подчеркнуть, что диагностика грыжи диска как причины неврологического синдрома возможна лишь в том случае, когда клиническая картина соответствует уровню и степени выпячивания диска. Обычно выпячивание диска считается клинически значимым, если превышает 15% переднезаднего диаметра позвоночного канала. Следует подчеркнуть, что наличие симптомов натяжения, корешковой симптоматики, локальной болезненности не обязательно указывает на то, что именно грыжа диска является причиной болевого синдрома.
1.1.
- Неврологические синдромы при поражении шейных межпозвонковых дисков
- Неврологические синдромы при поражении грудных и пояснично-крестцовых межпозвонковых дисков
- Неврологические синдромы при спондилезе
- НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ПОЧЕК
- НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ЛЕГКИХ
- Неврологические синдромы при неуточненном характере поражения позвоночника
- НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ ПРИ БОЛЕЗНЯХ КРОВИ
- НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ СЕРДЦА И АОРТЫ
- Глава 18. НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ ПРИ ВРОЖДЕННЫХ ПОРОКАХ СЕРДЦА
- НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ПИЩЕВАРЕНИЯ
Источник
При возникновении грыжи межпозвоночного диска симптомы заболевания довольно разнообразны и определяются локализацией грыжи в том или ином отделе позвоночника. Конечно же, в лечении грыжи позвоночника симптомом, имеющим наибольшее значение для пациента, является боль, однако для диагностики заболевания и выбора правильной тактики лечения не меньшее значение имеет неврологическая симптоматика, а также результаты инструментальных методов диагностики.
Принято считать, что при грыже позвоночника симптомы заболевания определяются компрессией спинномозгового корешка, однако это далеко не единственная причина возникновения радикулярных болей и другой симптоматики. При контакте грыжевого выпячивания с корешком может возникать его асептическое воспаление, источником воспаления может также стать вещество пульпозного ядра при его попадании в позвоночный канал (секвестрированная грыжа). Кроме того, дегенеративно-дистрофические изменения, как правило, не ограничиваются только межпозвонковым диском, возникают патологические процессы и в соседних образованиях – фасеточных суставах и желтых связках, снижение их эластичности и утолщение может стать причиной стеноза (сужения) позвоночного канала и появления соответствующей симптоматики.
Болевой синдром при межпозвоночной грыже
Возникающий при грыже позвоночника болевой синдром является одним из самых первых проявлений заболевания и в большинстве случаев именно купирование боли является главным элементом в терапии заболевания, во всяком случае, для пациента это имеет первостепенное значение. Чаще всего эффективность проведенного лечения оценивается по тому, как быстро и насколько полно удалось устранить болевой синдром.
Дискогенная боль может возникать и при поражении самого диска (вернее, его замыкательных пластинок) даже при отсутствии полного разрыва фиброзного кольца, а также при растяжении или разрыве продольных связок. Причиной возникновения боли могут также быть патологические изменения в фасеточных суставах и желтых связках. Ну, и, конечно же, классическим механизмом возникновения болевого синдрома является раздражение спинномозгового корешка грыжевым выпячиванием или другими структурами при стенозе позвоночного канала. Стоит отметить, что помимо механического раздражения корешка грыжевым выпячиванием существенную роль имеет также отек, возникающий при воспалительных реакциях.
Неврологическая симптоматика при грыже межпозвонкового диска
Помимо боли, патологические изменения в межпозвонковом диске и окружающих его структурах могут стать причиной возникновения разнообразной неврологической симптоматики.
В зависимости от локализации патологического процесса могут возникнуть нарушение чувствительности, мышечная слабость, нарушение функции органов, иннервируемых соответствующим сегментом спинного мозга и связанным с ним спинномозговым корешком. Так, к примеру, при поражении корешков на уровне пояснично-крестцового отдела позвоночника может возникнуть нарушение функции тазовых органов.
Стоит отметить, что далеко не всегда поражение спинномозговых корешков проявляется болью и неврологической симптоматикой с соответствующего сегмента спинного мозга и корешком. Нередко боль и симптомы поражения одного уровня могут исходить и из нижележащих сегментов, например, поражение диска между 4 и 5 поясничными позвонками (L4-L5) может вызывать боль в месте иннервации, соответствующему 2 поясничному позвонку. Все это может вызывать немалые трудности в диагностике.
Методы диагностики при межпозвоночной грыже
Методом выбора диагностики грыж межпозвонковых дисков является магнитно-резонансная томография (МРТ). В некоторых случаях используется компьютерная томография (КТ), как правило, в сочетании с миелографией (с введением контраста в спинномозговой канал для выявления его стеноза). Для определения нестабильности и патологической мобильности позвоночника может быть использована функциональная рентгенография. В некоторых случаях показано использование функциональных методов диагностики – электромиографии, термографии, а также лабораторных исследований (уровень кальция в крови, активность кислой и щелочной фосфатазы, уровень глюкозы и др.).
Выбор тех или иных методов диагностики зависит от конкретной клинической ситуации, наша клиника оснащена всем необходимым оборудованием для этого. Наши специалисты имеют огромный опыт в проведении диагностики межпозвоночных грыж, как на основании соответствующей симптоматики, так и с использованием различного диагностического оборудования, что имеет очень важное значение для адекватного выбора методов лечения, ведь, как известно, правильно установленный диагноз – это уже половина успеха в лечении.
Источник

Межпозвоночная грыжа — одно из следствий остеохондроза, представляющее собой выпячивание межпозвонкового диска между телами позвонков. Манифестирует болями, тоническим мышечным напряжением и ограничением движений в пораженном участке позвоночника. Может приводить к сдавлению спинальных корешков, сосудов и спинного мозга. Визуализируется при помощи КТ, МРТ или контрастной миелографии. Лечение преимущественно консервативное (медикаментозное, ЛФК, массаж, тракционная терапия). Операции по удалению дисков (дискэктомия, эндоскопическая дискэктомия) проводятся по строгим показаниям и могут повлечь за собой тяжелые осложнения.
Общие сведения
Всего в позвоночном столбе находится 24 межпозвонковых диска. Они имеют разный размер: наиболее маленький — у дисков шейного отдела, а наиболее большой — у поясничных дисков. Во всех отделах диски характеризуются однотипным строением: пульпозное ядро, окруженное фиброзным кольцом. Ядро на 90% состоит из воды, его консистенция напоминает гель. Фиброзное кольцо сформировано проходящими в различных направлениях волокнами. Вместе компоненты диска обуславливают его эластичность, упругость, устойчивость к скручиванию и сгибанию. Межпозвонковые диски обеспечивают подвижные соединения между телами позвонков и амортизацию позвоночника.
Межпозвонковый (межпозвоночный) диск в норме располагается строго между телами двух смежных позвонков. Когда он выходит за пределы этого пространства, говорят о межпозвоночной грыже. Наиболее часто грыжи формируются в поясничном отделе, ведь он несет основную нагрузку при движениях и подъеме тяжестей. На втором месте по частоте образования грыж находится шейный отдел, в котором осуществляются сложные движения большого объема (скручивание, сгибание). Возраст пациентов, у которых диагностирована межпозвоночная грыжа, обычно колеблется в пределах 30-50 лет. При прогрессировании межпозвоночная грыжа может стать причиной ряда серьезных следствий, ивалидизирующих больного. В связи с этим ее своевременное выявление и диагностика являются актуальными задачами практической вертебрологии и неврологии.
Межпозвоночная грыжа
Причины межпозвоночной грыжи
Основным фактором развития грыж выступает остеохондроз позвоночника. В результате происходящих при остеохондрозе дегенеративно-дистрофических изменений межпозвонковый диск теряет воду и утрачивает свою эластичность. Высота диска уменьшается, он с трудом выдерживает оказываемое на него давление позвонков и легко травмируется при чрезмерных физических нагрузках. В такой ситуации под действием различных неблагоприятных факторов происходит смещение части диска за пределы пространства между позвонками. Начинает формироваться межпозвоночная грыжа.
Более ранее развитие остеохондроза наблюдается у лиц с аномалиями развития позвоночника (клиновидными позвонками, люмбализацией, слиянием позвонков, синдромом Клиппеля-Фейля и др.), дисметаболическими заболеваниями (сахарным диабетом, гипотиреозом), перенесенными ранее травмами позвоночника (переломом позвоночника, позвоночно-спинномозговой травмой). Причиной раннего остеохондроза могут являться аномалии развития, приводящие к неравномерной нагрузке на позвоночный столб (например, дисплазия тазобедренного сустава). Провоцирующими формирование грыжи факторами выступают подъем тяжести, ушиб позвоночника, вибрация, резкие движения, длительное пребывание в позе сидя (у автомобилистов, работающих за компьютером лиц и т. п.), ожирение, неправильная нагрузка на позвоночный столб вследствие кифоза, лордоза и других видов искривления позвоночника, при нарушении осанки и работе в неудобной позе.
Этапы формирования межпозвоночной грыжи
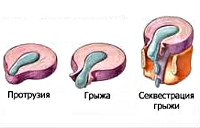
- На начальном этапе происходит незначительное смещение диска до 2-3 мм, именуемое пролапсом диска.
- Дальнейшее смещение (на 4 мм и более) обозначается термином протрузия диска. При этом пульпозное ядро смещается, но располагается в пределах фиброзного кольца. Клинически манифестируют симптомы раздражения расположенного рядом спинномозгового корешка.
- Дальнейшее прогрессирование межпозвоночной грыжи приводит к трещине или расслоению фиброзной капсулы диска и выпадению пульпозного ядра за ее пределы. Это состояние называется экструзия диска. На данном этапе межпозвоночная грыжа может передавливать спинальный корешок и кровоснабжающий его сосуд, обуславливая радикулопатию и радикуломиелоишемию — корешковый синдром с симптомами выпадения неврологических функций.
- Стадия, на которой выпавшее пульпозное ядро свисает как капля за пределами межпозвонковой щели, обозначается как секвестрация диска. Как правило, она приводит к разрыву фиброзной капсулы и полному истечению ядра. На стадии экструзии и секвестрации межпозвоночная грыжа достигает таких размеров, что может вызвать сдавление спинного мозга с развитием компрессионной миелопатии.
Симптомы межпозвоночной грыжи
В начале своего формирования грыжа межпозвонкового диска зачастую имеет латентное течение. Затем появляются боли в том отделе позвоночника, где локализуется грыжа. Первоначально боли носят тупой транзиторный характер, усиливаются при статической и динамической нагрузке, полностью проходят в положении лежа. Пациент старается щадить больную зону позвоночного столба, ограничивая движения в ней. Параллельно с болевым синдромом развивается мышечно-тоническое напряжение на соответствующем участке паравертебральной области.
По мере увеличения грыжевого выпячивания отмечается нарастание болевого и мышечно-тонического синдромов, ограничение движений. Боль принимает постоянный характер, может сохраняться в положении лежа. Мышечное напряжение более выражено со стороны расположения грыжи и может провоцировать перекос позвоночника, что создает дополнительную нагрузку на него и усугубляет клинические проявления. При дальнейшем прогрессировании грыжи межпозвонкового диска развиваются осложнения. В ряде случаев грыжа имеет субклиническое течение и манифестирует только при возникновении последних.
Межпозвоночная грыжа может иметь ряд клинических особенностей в зависимости от отдела позвоночника, в котором она локализуется:
- Межпозвоночная грыжа шейного отдела сопровождается болями в шее и рефлекторной мышечной кривошеей; может осложниться синдромом позвоночной артерии.
- Межпозвоночная грыжа грудного отдела зачастую имитирует клинику соматических заболеваний (стенокардии, язвенной болезни желудка, острого панкреатита); способна спровоцировать диспепсию, дискинезию кишечника, затруднение глотания, ферментную недостаточность поджелудочной железы.
- Межпозвоночная грыжа поясничного отдела проявляется симптомами люмбаго и люмбоишиалгии, затрудняет ходьбу и наклоны туловища.
Осложнения межпозвоночной грыжи
Корешковый синдром возникает при воздействии грыжи на расположенный рядом с ней спинномозговой нерв. Корешковый синдром может иметь этапное развитие: вначале наблюдаются симптомы раздражения корешка, а затем выпадение его функций. В первом случае характерен интенсивный болевой синдром, описываемый пациентами как «прострел» или «удар электрическим током», провоцируемый движениями в пораженном отделе позвоночника. В зоне иннервации корешка отмечаются парестезии. Выпадение функций корешка приводит к появлению в области его иннервации мышечной слабости и гипотонии, понижения чувствительности. Со временем развивается вялый парез с мышечными атрофиями, угасанием сухожильных рефлексов и трофическими расстройствами.
Дискогенная миелопатия формируется, когда образовавшаяся грыжа вызывает сужение позвоночного канала и сдавление спинномозгового вещества. В первую очередь страдает двигательная функция. На уровне поражения развивается периферический парез. Затем присоединяется выпадение чувствительности и сенситивная атаксия. При грыже поясничного отдела возможны тазовые расстройства. Как правило, вначале проявления миелопатии носят односторонний характер. Без проведения соответствующего лечения возникающие в спинном мозге изменения становятся необратимыми, и сформировавшийся неврологический дефицит не подлежит обратному развитию.
Синдром позвоночной артерии возникает, если грыжа шейного отдела сдавливает проходящую вдоль боковой поверхности тел позвонков позвоночную артерию. Проявляется головокружениями, вестибулярной атаксией, ушным шумом, транзиторными скотомами и фотопсиями, обмороками. Может служить причиной преходящих нарушений мозгового кровообращения (ТИА) в вертебро-базилярном бассейне.
Диагностика межпозвоночной грыжи
Начальные проявления грыжи межпозвонкового диска малоспецифичны и сходны с клиникой неосложненного грыжей остеохондроза позвоночника. Рентгенография позвоночника позволяет диагностировать остеохондроз, искривление позвоночника, аномалии его развития и др. патологию костных структур. Однако межпозвоночная грыжа на рентгенограммах не видна. Заподозрить грыжу в таких случаях можно по упорному характеру болевого синдрома и его прогрессированию. В ходе диагностики неврологу и вертебрологу необходимо дифференцировать грыжу межпозвонкового диска от миозита, плексита, грыжи Шморля, спондилоартроза, гематомы и опухоли позвоночника.
Обнаружить грыжу позволяют томографические методики исследования — МРТ и КТ позвоночника. Причем МРТ позвоночника более информативна, поскольку дает лучшую визуализацию мягкотканных структур. При помощи МРТ удается не только «увидеть» грыжу, установить ее локализацию и стадию процесса, но и определить степень сужения позвоночного канала. При отсутствии возможности проведения томографии, для подтверждения диагноза «межпозвоночная грыжа» может применяться контрастная миелография.

МРТ ШОП. Грыжевые выпячивания дисков в с. С5-С6, С6-С7 кзади, с выраженным сужением позвоночного канала и сдавлением спинного мозга.
Межпозвоночная грыжа шейного отдела, сопровождающаяся симптоматикой сдавления позвоночной артерии, является показанием к проведению сосудистых исследований: РЭГ, УЗДГ позвоночных артерий. Обследование, как правило, проводят с функциональными пробами (повороты и наклоны головы). Пациенты с грыжей в грудном отделе, в зависимости от клинической картины, могут нуждаться в консультации кардиолога, гастроэнтеролога, пульмонолога с проведением ЭКГ, обзорной рентгенографии ОГК, гастроскопии и т. д.
Лечение межпозвоночной грыжи
Консервативная терапия
Является наиболее предпочтительной лечебной тактикой при грыже межпозвонкового диска. Она носит комплексный характер. Медикаментозная составляющая включает препараты для купирования болевого синдрома (кетопрофен, ибупрофен, диклофенак, напроксен, мелоксикам и др.), миорелаксанты для снятия мышечно-тонического синдрома (толперизона гидрохлорид), необходимые для поддержания нервной ткани витаминые комплексы (В1, В6, В12), противоотечные средства. С целью купирования интенсивного болевого синдрома применяется локальное введение кортикостероидов и местных анестетиков в виде паравертебральных блокад. В начальных стадиях эффективны хондропротекторы (хондроитинсульфат, глюкозамин и пр.).
Межпозвоночная грыжа в остром периоде является показанием для назначения УВЧ, ультрафонофореза с гидрокортизоном, электрофореза. В период реконвалесценции для восстановления паретичных мышц применяется электромиостимуляция, рефлексотерапия, грязелечение. Хороший эффект оказывает тракционная терапия, при помощи которой происходит увеличение межпозвонкового расстояния и значительное уменьшение нагрузки на пораженный диск, что обеспечивает условия для остановки прогрессирования грыжевого выпячивания, а на начальных стадиях может способствовать некоторому восстановлению диска. Мануальная терапия способна заменить вытяжение позвоночника, но, к сожалению, на практике имеет большой процент осложнений, поэтому может быть проведена только опытным мануальным терапевтом.
Важнейшая роль в лечении межпозвоночной грыжи отводится лечебной физкультуре. Специально подобранными упражнениями может достигаться и вытяжение позвоночника, и укрепление его мышечного каркаса, и улучшение кровоснабжения пораженного диска. Регулярные упражнения позволяют настолько укрепить мышцы, удерживающие позвоночник, что рецидив грыжи или ее появление в других отделах позвоночного столба практически исключаются. Хорошо дополняет ЛФК курсовое проведение массажа, а также плавание.
Хирургическое лечение
Необходимо лишь тем пациентам, у которых комплексное применение консервативной терапии оказалось безрезультатным, а имеющиеся тяжелые осложнения (некупируемый более 1-1,5 мес. болевой синдром, дискогенная миелопатия, синдром позвоночной артерии с ТИА) имеют тенденцию к прогрессированию. Учитывая возможные послеоперационные осложнения (кровотечение, повреждение или инфицирование спинного мозга, травмирование спинального корешка, развитие спинального арахноидита и др.), не следует спешить с операцией. Опыт показал, что хирургическое вмешательство действительно необходимо примерно в 10-15% случаев грыжи межпозвонкового диска. 90% пациентов успешно лечатся консервативным способом.
Целью операции может быть декомпрессия позвоночного канала или удаление грыжи. В первом случае производится ламинэктомия, во втором — открытая или эндоскопическая дискэктомия, микродискэктомия. Если в ходе вмешательства осуществляется полное удаление диска (дискэктомия), то для стабилизации позвоночника выполняется установка B-Twin-импланта или фиксация позвоночника. Новыми способами хирургического лечения являются лазерная вапоризация, внутридисковая электротермальная терапия. В послеоперационном периоде важнейшим является постепенное наращивание двигательной нагрузки с анатомически правильным выполнением всех движений. В восстановительном периоде обязательно ЛФК.
Прогноз при межпозвоночной грыже
Примерно у половины пациентов при адекватной консервативной терапии уже через месяц межпозвоночная грыжа перестает о себе напоминать. В других случаях для этого необходим более длительный период, варьирующий от 2 до 6 мес., а для полного восстановления может потребоваться до 2 лет. В «идеальном» варианте выпавшее пульпозное ядро рассасывается за счет процессов резорбции, и межпозвоночная грыжа уменьшается в размере. Примерно в трети случаев этот процесс занимает около года, но может продолжаться до 5-7 лет. Неблагоприятный прогноз возникает в случаях длительно существующей миелопатии. В таких условиях неврологический дефицит сохраняется даже после оперативного удаления грыжи и приводит к инвалидизации пациентов.
Профилактика
Поскольку в большинстве случаев межпозвоночная грыжа — это следствие неправильных нагрузок на позвоночник, то ее основная профилактика состоит в обеспечении адекватного функционирования позвоночного столба. Полезны активные движения, плавание, регулярная гимнастика для укрепления мышц. Необходимо избегать неправильного положения позвоночника (сутулость, гиперлордоз и т. п.), поднятия чрезмерных тяжестей, длительного вынужденного положения, набора избыточного веса.
Источник


