Грыжа диска осложненная эпидуритом

Грозное заболевание — эпидурит позвоночника — в острой и хронической форме может иметь одинаковые симптомы со спондилитом или абсцессом легкого, менингитом или другим недугом. Вовремя выявить и лечить его могут только специалисты, поэтому при возникновении болезненных явлений не следует пытаться решить проблему приемом анальгетиков или антибиотиков. Самолечение может оказаться опасным и приведет к инвалидности.

Что такое эпидурит?
Так называют воспалительный процесс, который протекает в соединительной ткани, заполняющей промежуток между костью (позвонком) и твердой оболочкой спинного мозга. В острой форме заболевание проявляется сильной болью в спине и повышенной температурой, что заставляет больного немедленно обратиться к врачу. Но хроническая болезнь гораздо коварнее.
При хроническом воспалении эпидуральных тканей человек может испытывать незначительные боли в районе позвоночника. Их обычно относят к последствиям переутомления, неудобной позы во время работы, простудным заболеваниям и лечат при помощи рекламируемых средств от боли в пояснице и суставах (Фастум-гель и т.п.). Местная терапия дает чувство облегчения, но болезнь продолжает развиваться.
При почти незаметном хроническом воспалительном процессе в соединительных тканях, окружающих спинной мозг, постепенно истончается или перфорируется твердая мозговая оболочка. Как только возбудитель заболевания проникает в ткани спинного мозга, возникает тяжелое воспаление и этого органа. В очень сложных случаях инфекция распространяется на оболочки головного мозга, вызывая последствия, сходные с менингитом.
 Своевременное обнаружение заболевания позволяет успешно вылечить его, не прибегая к хирургическим методам лечения. В случае запущенного эпидурита иногда возникают парезы конечностей, отклонения в работе органов малого таза. Качество жизни таких больных резко снижается, так как происходит потеря ими трудоспособности, ограничивается объем движений.
Своевременное обнаружение заболевания позволяет успешно вылечить его, не прибегая к хирургическим методам лечения. В случае запущенного эпидурита иногда возникают парезы конечностей, отклонения в работе органов малого таза. Качество жизни таких больных резко снижается, так как происходит потеря ими трудоспособности, ограничивается объем движений.
Среди причин воспаления тканей эпидурального пространства могут оказаться:
- травма позвоночника;
- аутоиммунная реакция организма;
- инфекционные процессы в организме;
- наличие гнойного воспаления в каком-либо органе (стоматит и кариес, гинекологические болезни, абсцессы и т.п.);
- наличие межпозвоночной грыжи.
Инфекция может быть занесена при проведении медицинских манипуляций (операции на позвоночнике, пункции и др.). Очень часто эпидурит возникает и у людей, не подвергавшихся подобным процедурам: в этом случае возбудитель болезни (например, золотистый стафилококк) заносится с током крови от имеющихся очагов гнойного воспаления.
Среди причин возникновения болезни может оказаться и заболевание позвоночника. При остеомиелите, туберкулезе или не вылеченной до конца травме в воспалительный процесс втягиваются и ткани, окружающие пораженный позвонок. Эпидурит в этом случае развивается как осложнение основной болезни.

Разновидности патологии
Кроме основного деления на острую и хроническую форму течения болезни, традиционно выделяют несколько разновидностей эпидурита. Как правило, они имеют конкретную локализацию. Чаще всего поражаются позвонки нижнего грудного и поясничного отдела.
Эпидурит, или спинальный эпидуральный абсцесс, может носить гнойный характер. Это самая тяжелая форма вторичного поражения тканей, окружающих спинной мозг. Возбудитель заболевания может быть занесен с током крови из самых разных органов, содержащих гнойный очаг. Образование большого количества гноя вызывает сдавливание находящихся рядом мягких тканей и приводит к нарушениям неврологического характера (парезы, параличи, слабость конечностей и т.п.). Гнойный эпидурит возникает в районе 1–3 грудных позвонков и чаще других приводит к осложнениям в виде менингита.
 Кроме этого, выделяют следующие виды заболевания:
Кроме этого, выделяют следующие виды заболевания:
- В случае возникновения локального воспаления вокруг грыжи или травмированного отдела позвоночника появляется реактивный, или ограниченный, эпидурит. Обычно это явление асептического характера, т. е. воспаление возникает без участия инфекционных агентов.
- Распространенный процесс захватывает области, соседствующие с очагом воспаления. Он может быть односторонним, если локализуется справа или слева от позвоночного столба. При поражении областей с обеих сторон эпидурит называют двухсторонним.
- После операции по удалению грыжи или другого вмешательства может возникнуть рубцово-спаечный эпидурит. При этом на месте проведенных манипуляций возникают фиброзные разрастания, которые и вызывают воспаление.
Каковы бы ни были причины возникновения воспаления в эпидуральном пространстве, лучшим решением будет посещение невропатолога. Врач сумеет правильно определить происхождение симптомов болезни и назначит адекватное лечение.
Симптомы и способы диагностики
Острое начало заболевания характеризуется повышением температуры тела больного до +39°С и выше. Появляются лихорадочные явления: озноб и сильная головная боль. Эти симптомы очень быстро нарастают, заставляя подозревать менингит или энцефалит. Сходство усиливается из-за характерной напряженности затылочных мышц, светобоязни и болезненной реакции на внезапный громкий звук.
Вместе с этим могут быть отмечены следующие признаки болезни:
- непереносимая боль в спине, которая становится сильнее при движении или кашле;
- часто возникает и иррадиация болей в конечности;
- в зависимости от локализации очага воспаления, нарастает мышечная слабость в ногах или сразу во всех конечностях;
- с течением времени возникает нарушение деятельности сфинктеров мочевого пузыря и кишечника.
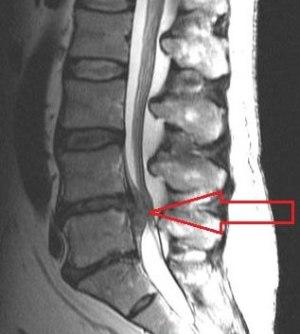
 При обследовании пациента с острым эпидуритом врач должен дифференцировать его от других похожих по симптоматике состояний (менингита, спондилита и т.п.). Для этого может потребоваться сдача анализов крови и спинномозговой жидкости. В настоящее время правильно диагностировать болезнь помогает и метод магнитно-резонансной (МРТ) или компьютерной томографии. Все диагностические процедуры производятся только в клинических условиях. Самостоятельно определить эпидурит нельзя.
При обследовании пациента с острым эпидуритом врач должен дифференцировать его от других похожих по симптоматике состояний (менингита, спондилита и т.п.). Для этого может потребоваться сдача анализов крови и спинномозговой жидкости. В настоящее время правильно диагностировать болезнь помогает и метод магнитно-резонансной (МРТ) или компьютерной томографии. Все диагностические процедуры производятся только в клинических условиях. Самостоятельно определить эпидурит нельзя.
В сложных случаях острый приступ воспаления может перейти в хроническую форму. Повышается риск проникновения инфекции в оболочки спинного мозга и возникновения менингита. Но при посещении врача и после всех диагностических процедур воспаление в эпидуральном пространстве можно эффективно лечить.
Как происходит лечение?
Терапия эпидурита подразумевает определение и устранение причины воспалительного процесса в позвоночнике. Для этого врачи могут проводить лечение тех органов, которые служат очагами инфекции. Наравне с терапией больных органов проводится и лечение воспаленного позвоночника.
Ограниченное воспаление, вызванное наличием грыжи, вызовет потребность в оперативном лечении и устранении этого образования. Рубцово-спаечный эпидурит может быть вылечен иссечением фиброзной ткани. При гнойных процессах иногда бывает нужно удалить часть позвонка и очистить очаг от гноя.

После операции назначают терапию антибиотиками и сульфаниламидными препаратами. Параллельно больному назначают анальгетики для снятия болезненных симптомов, жаропонижающие и другие симптоматические медикаменты. Во время лечения показан постельный режим и ограничение нагрузок после устранения воспаления.
Когда острый процесс будет купирован, врач может назначить физиотерапевтические процедуры для восстановления функций позвоночника. При необходимости назначают и санаторно-курортное лечение. Комплексный подход к лечению заболевания позволяет добиваться эффективного результата без осложнений.
Чтобы лечение не затягивалось на очень долгий срок, не требовалось сложное хирургическое вмешательство, человек, которого время от времени мучают боли в спине, должен пройти обследование у невропатолога. Своевременно обнаруженное заболевание гораздо легче вылечить, чем запущенную и осложненную его форму.
Источник
Формирование клинических симптомов заболевания происходит при грыже межпозвонкового диска вследствие разрыва фиброзного кольца и, как правило, выпадения фрагмента диска — его секвестрации. Обычно такая патология развивается у длительно болеющих.
Совокупность факторов риска обусловливает формирование патогенетических вариантов пояснично-крестцового радикулита — дискогенно-компрессионного, спондилоартрогенного, дисфиксационного и осложненного асептико-воспалительным и спаечным процессами в эпидуральном пространстве (асептическим эпидуритом).
В предыдущей публикации («МВ» от 18.01.2007 «Профилактика обострений пояснично-крестцового радикулита») я рассказал о первых трех вариантах. Сегодня речь о радикулите, осложненном асептическим эпидуритом.
Диагностика
Формирование клинических симптомов заболевания происходит при грыже межпозвонкового диска вследствие разрыва фиброзного кольца и, как правило, выпадения фрагмента диска — его секвестрации. Обычно такая патология развивается у длительно болеющих. Если первые рецидивы появляются после грубых механических воздействий, то последующие наряду с физическими нагрузками могут провоцироваться простудно-воспалительными факторами. Асептико-воспалительный эпидуральный процесс при патологии диска чаще формируется у людей с нарушениями в иммуно-компетентной системе, например у пациентов, склонных к простуде или имеющих рецидивирующую очаговую инфекцию (хронический тонзиллит, бронхит, пиелонефрит, холецистит, ревматоидный артрит).
При магнито-резонансной или рентгеновской компьютерной томографии обнаруживаются большая грыжа диска с нарушением целостности фиброзного кольца или ее секвестрация, выраженное уменьшение высоты межпозвонкового диска, утолщение твердой мозговой оболочки и вертебральных связок, повышенная плотность эпидуральной клетчатки, расширение эпидуральных вен. При люмбальной пункции в спинномозговой жидкости увеличено содержание белка, иногда небольшой цитоз (до 30 клеток в 1 мм).
Клиника
Клинические особенности данного варианта пояснично-крестцового радикулита определяются характером патогенеза асептико-воспалительных процессов. Так, при нарушении целостности фиброзного кольца содержимое межпозвонкового диска попадает в эпидуральное пространство и контактирует с нервными корешками, сосудами, связками, твердой мозговой оболочкой и жировой клетчаткой. Продукты деструкции хрящевой ткани — коллагеновые и неколлагеновые белки, гликозаминогликаны — действуют как химические соединения и иммунные раздражители, вызывают асептический воспалительный процесс. Белковые компоненты межпозвонкового диска, являющиеся антигенами, инициируют выработку антител. Развиваются иммунологические гиперчувствительные реакции немедленного и замедленного типа, формируется спаечный асептико-воспалительный процесс в эпидуральной клетчатке. Образуется фиброзная тяжистость — спайки. При этом жировая ткань эпидурального пространства замещается грубой волокнистой, утолщается твердая мозговая оболочка, присоединяется расширение венозных сосудов.
В клинических проявлениях преобладают случаи с поражением нескольких корешков, или с одной стороны корешок, а с другой — люмбоишиалгия. Это свидетельствует о протяженности эпидурального процесса с вовлечением соседних, как правило нижних корешков. Иногда процесс может иметь и ограниченный характер с локализацией в зоне одного диско-радикулярного конфликта. Тогда осложнения грыжи диска трудно диагностируются, но имеют существенное значение для проведения соответствующей терапии, направленной на ликвидацию компрессионного фактора и активности асептико-воспалительного процесса. Больные жалуются на боли в ночное время, достигающие максимума к утру. Характерны выраженные распространенные поясничные боли с иррадиацией в ногу. Резко ограничена подвижность в поясничном отделе позвоночника, напряжены паравертебральные мышцы, они болезненны при пальпации. Гиперестезия в области нескольких сегментов, симптомы натяжения выражены.
Лечение
Из лексредств эффективны поясничные блокады с пролонгированными кортикостероидами, особенно эпидуральные, а также нестероидные противовоспалительные средства. Между тем для клинических проявлений нехарактерны симптомы осевой нагрузки; неэффективны мануальная терапия, дискэктомия и скелетное вытяжение. Отсутствие эффекта от оперативного лечения является одним из вариантов и совпадает с описанным в зарубежной литературе синдромом неудачно оперированного позвоночника (failed back surgery syndrome — FBSS), который развивается в 15–30% случаев.
Иногда у больных в ремиссии остаются асептико-воспалительные процессы, определяющие повышенную чувствительность к переохлаждению, сквознякам, сырости, простудным заболеваниям. Отсюда рецидивы. Поэтому существенное значение имеют лечебно-профилактические мероприятия, включающие неспецифическую противовоспалительную и иммунную профилактику, а также средства, стимулирующие резорбтивные процессы в эпидуральном пространстве.
Учитывая, что при этой патологии дискогенный фактор не исчезает, осуществляя профилактику, надо акцентировать внимание на тренировках дозированной кинезотерапии.
Из противовоспалительных средств применяют нестероидные — диклофенак, индометацин, нимесил, ибупрофен, ортофен и др. При затянувшемся течении и частых рецидивах в стационарных условиях проводят паравертебральные блокады с пролонгированными кортикостероидными гормонами: депомедрол по 40–80 мг 1 раз в 4–5 дней, на курс лечения 3–4 блокады, или дипроспан. Хорошие результаты дает метод эпидурохемонуклеолизиса — введения лекарственных средств в эпидуральное пространство с помощью транссакральной катетеризации. По этим же показаниям широко применяется ультрафонофорез 1%-й гидрокортизоновой мази паравертебрально в течение 8 дней. Интенсивность ультразвука при этом 0,2–0,4 вт/см2.
Для иммунной и противовоспалительной профилактики можно применять грязевые (сапропелевые) аппликации, ультрафиолетовое облучение в эритемных дозах по полям, индуктотермию, дециметрововолновую терапию, КВЧ-терапию, лазеропунктуру, надвенное или внутривенное лазерное облучение крови.
Назначают также радоновые ванны, сауну, общее ультрафиолетовое облучение, что активизирует глюкокортикоидную функцию коры надпочечников, оказывает десенсибилизирующее, противовоспалительное и резорбтивное действие, снижает напряженность гуморального звена иммунитета, ингибирует активность лизосомальных ферментов, способствуя ликвидации асептико-воспалительных эпидуральных процессов.
Для стимуляции иммунитета рекомендуются закаливание организма водными процедурами, прием адаптогенов растительного происхождения (элеутерококк, заманиха, аралия, женьшень, эхинацея). При асептико-воспалительных явлениях в эпидуральном пространстве активность протеолитических ферментов угнетает электрофорез гордокса или аминокапроновой кислоты. Для резорбции сформировавшихся спаечных эпидуральных процессов назначают лидазу внутримышечно или в виде электрофореза, электрофорез йодистого калия или ультрафонофорез трилона Б.
Чтобы не иметь рецидивов, надо двигаться. Как только острый период миновал, больные под контролем инструктора ЛФК начинают тренировать паравертебральные мышцы в сочетании с массажем. Это способствует укреплению мышечного корсета, улучшению кровообращения и обменных процессов в тканях. Есть много упражнений кинезотерапии для адаптации пострадавших позвоночно-двигательных сегментов к физическим нагрузкам, в том числе дозированная ходьба и плавание в бассейне.
Анатолий Верес, главный научный сотрудник РНПЦ неврологии и нейрохирургии, доктор мед. наук
Источник
Эпидурит позвоночника – это коварное заболевание, которое связанно с процессом воспаления в эпидуральной области спинного мозга. Болезнь носит хроническое течение. Возникает в результате инфекционных атак, а также аутоиммунных реакций организма.
Опасно или нет
Большинство людей считает, что любое заболевание может самостоятельно пройти, если выпить несколько «волшебных» таблеток группы антибиотиков и обезболивающих. Однако это величайшая ошибка человечества! Игнорировать эпидурит позвоночного столба – значит загнать себя в могилу. Это серьезное состояние организма, которое при отсутствии должного лечения приводит к проникновению инфекции в головной мозг.
Недуг способен в кратчайшие сроки изменить человеческий организм до неузнаваемости. Вернуть к нормальной жизни смогут только профессиональные и высококвалифицированные доктора. Поэтому нужно заботиться о своем здоровье, особенно людям, имеющим грыжи позвоночника и страдающим от дегенеративно-дистрофических патологий позвоночного столба.
Причины заболевания
Процесс воспаления локализуется в эпидуральной области спинного мозга. Иными словами – спинально-эпидуральный абсцесс. Часто в воспалительный процесс вовлекаются корешки и твердая оболочка мозга. Состав эпидуральной полости – соединительная ткань, располагающаяся в пространстве между надкостницей и твердым веществом спинного мозга.
До сих пор научные деятели не могут сойтись во мнениях, кто–то считает, что главная причина имеет инфекционную природу, а кто-то, что болезнь является аутоиммунной реакцией организма. Воспаление, имеющее любую природу, никогда не развивается самостоятельно. Часто это результат других болезней.
Факторы, влияющие на развитие эпидурита:
- Наличие грыжи позвоночного столба;
- Дегенеративно-дистрофические патологии;
- Аллергические реакции;
- Туберкулез позвоночного столба;
- Нагноения позвоночника;
- Инфекционные заболевания;
- Медиастинит;
- Абсцесс лёгких;
- Тонзиллит;
- Фарингит;
- Стоматит;
- Кариес, пульпит;
- Остеомиелит;
- Патологические процессы в области гинекологии и урологии;
- Травмирование позвоночного столба;
- Операция или пункция позвоночника, в результате которой инфекционные носители попали в эпидуральную область.
Симптомы
Эпидурит проявляется остро. Пациент чувствует себя отвратительно.
Симптомы:
- Сильный болевой синдром в позвоночнике, особенно проявляется во время движения, дефекации, кашле и чихе;
- Симптомы менингита (боязнь яркого света, громких звуков, неэластичность мышц затылочной области);
- Высокая температура;
- Слабость;
- Головная боль;
- Онемение конечностей;
- Полная или частичная потеря функций органов малого таза;
- Болевые ощущения отдаются в конечности;
- Мышечные спазмы в пораженной области, симптом схож с радикулитом.
Затихания болезненности без соответственного терапевтического лечения указывает на то, что эпидурит перешел в хроническую форму, а значит, у пациента периодически будет проявляться боль и неприятные ощущения, с постепенным снижением жизненного тонуса. Болевой синдром при хроническом течении заболевания носит периодический и слабый характер.
Диагностика
Диагностировать и поставить единственный верный диагноз очень сложно. Болезнь имеет ряд симптомов похожих на прочие патологии. Сложнее всего диагностировать хроническую форму течения, так как в анализах отсутствуют отклонения.
На осмотре у специалиста пациент должен точно описать все симптомы, ничего не утаивая. Доктор осмотрит пациента, а затем при необходимости назначит дополнительные исследования для постановки точного диагноза:
- Общий анализ крови и мочи;
- Рентгенография;
- Пункция жидкости спинного мозга;
- Ликвородинамическая проба;
- Магнитно-резонансная томография;
- Компьютерная томография;
- Миелография.
Лечение воспаления
После постановки диагноза доктор назначает соответствующее терапевтическое лечение комплексно. Ни в коем случае нельзя пренебрегать рекомендациям специалиста, а также заниматься самолечением. При эпидурите это может вызвать серьезные последствия.
Основной и самый действенный метод лечения – это хирургическое вмешательство. Хирурги проводят ламинэктомию или удаление грыжи позвоночного столба.
Чтобы избавиться от инфекционной природы, пациенту назначают медикаментозные лекарственные препараты группы антибиотиков. Каждый антибиотик подбирается в индивидуальном порядке в зависимости от возбудителя инфекции. Зачастую врачи назначают: «Цефепим», «Ризолин», «Фортум», «Кефзол», «Клафоран» и т.д.
Если болезнь сопровождается гнойными процессами, то единственный способ лечения – ламинэктомия. Во время оперативного вмешательства иссекается некоторая часть позвонка и межпозвоночного диска. Это снижает давление на пораженный участок.
Против спазматических приступов назначается группа миорелаксантов. Яркие представители: «Сирдалуд», «Мидокалм», «Флексен», «Диазепам» и т.д. Для снятия болевого синдрома прописывают глюкокортикостероиды. Например, «Дексаметазон», «Преднизон», «Триамциналон», «Кортизон» и т.д.
Только комплексное воздействие на эпидурит поможет выздороветь. Обязательно должны присутствовать лекарственные средства, которые восстанавливают позвоночный столб:
- Хондропротекторы. Например, «Хондроксид», «Артепарон», «Румалон» и т.д.
- Витамины группы «К», «С», «D».
- Гормональные препараты.
В процессе лечения больной должен обязательно соблюдать постельный режим, находится в состоянии покоя, а также полностью отказаться от физической активности. Эпидурит невозможно вылечить самостоятельно дома. Поэтому народная медицина и диетотерапия в этом случае не помогут. После прохождения основного курса врач может порекомендовать пребывание в санатории.
Прогнозирование
Диагностика на ранних этапах развития позволяет начать своевременное терапевтическое лечение и уменьшить отрицательные последствия. Поэтому необходимо своевременное выявление возбудителя инфекции и грамотное проведение операции.
- Читайте также: Ретролистез позвоночника – что это такое?
Если лечить болезнь в запущенной форме, то эпидурит переходит в хроническую фазу течения. Последствия очень печальны – потеря чувствительности, парез, потеря функций органов малого таза. У больного образовываются пролежни. Иногда человек навсегда остается инвалидом.
Эпидурит существенно влияет на качество и длительность жизни пациента. Сколько осталось лет с эпидуритом? Если начать лечение на начальном этапе, то можно полностью избавиться от болезни. Но чем дольше оттягивать неизбежный процесс, тем меньше шансов на долгую и счастливую жизнь. К сожалению, смертельный исход при осложнениях эпидурита – это не редкость.
Чтобы избежать осложнения любой болезни, нужно своевременно обращаться к врачу, и не затягивать с лечением даже самой обычной простуды. В целом правильное питание и здоровый образ, продлят длительность жизни, а также защитят от любого заболевания.
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
Источник


