Грыжа дисков позвоночника что это такое википедия
Межпозвонковый диск здорового человека.
Межпозвонковая гры́жа (грыжа межпозвоночного диска) — это выпячивание ядра межпозвонкового диска в позвоночный канал в результате нарушения целостности фиброзного кольца.
Наиболее часто встречаются грыжи межпозвонковых дисков пояснично-крестцового отдела позвоночника (150 случаев на 100 000 населения в год), значительно реже наблюдаются грыжи в шейном отделе позвоночника, наиболее редки — в грудном отделе.
Грыжи относительно редко требуют хирургического вмешательства, тем не менее в США ежегодно проводится более 200 тысяч, а в Германии — 20 тысяч вмешательств. В 48 % случаев грыжи локализуются на уровне L5-S1 пояснично-крестцового отдела, в 46 % случаев — на уровне L4-L5, остальные 6 % — на других уровнях или на нескольких уровнях пояснично-крестцового отдела.
Провоцирующие факторы дегенерации диска и дальнейшего грыжеобразования полностью не изучены. Данный процесс обусловлен многофакторной этиологией. Среди многочисленных причин генетический, наследственный фактор имеет существенное значение. Генетическое влияние — это наиважнейший фактор раннего наступления дисковой дегенерации.
Однако не только генетические эндогенные факторы, но и экзогенные влияния определяют характер и скорость дегенеративных изменений диска. Физические нагрузки в виде подъёма тяжестей, торсионных нагрузок, то есть подъем тяжести в сочетании со скручиванием, или «гольфинг», вождение автомобиля определены как основные факторы риска дисковой дегенерации и последующего грыжеобразования.
У взрослых людей межпозвонковый диск не имеет кровоснабжения и его питание происходит осмотически, т.е. при движении, например при ходьбе. Соответственно при малоподвижном образе жизни питания диску недостаточно и со временем он теряет влагу и становится хрупким. Так же на эту хрупкость влияет наследственность.
Так же существует триггерная теория грыжеобразования. Согласно ей первопричиной являются сокращённые мышцы, которые как тиски сжимают межпозвонковый диск тем самым мешают нормальному его питанию. Следствием является постепенная потеря влаги диском и его хрупкость.
Вместе с тем явление выпячивания диска является физиологичным при малых его проявлениях. Именно по этой причине человек утром имеет больший рост чем вечером.
Клинические проявления[править | править код]
Грыжи дисков в большинстве возникают у людей трудоспособного возраста. Они часто сопровождаются неврологическими нарушениями, обусловленные компрессией спинномозгового корешка. Образованию грыжи диска обычно предшествуют эпизоды поясничных болей, часто связанных с физическими нагрузками. При неврологическом обследовании можно предположительно сориентироваться в отношении локализации компримирующего процесса по длине и поперечнику позвоночного канала, оценивая всем известную топику неврологических нарушений. Ниже приведена клинико-топографическая ориентация при компрессии корешков шейного и поясничного отделов позвоночника:
– синдром корешка L4 (диск L3-L4) — иррадиация болей в передневнутренние отделы бедра, голени и внутреннюю лодыжку, гипестезия на передней поверхности бедра, слабость четырёхглавой мышцы, снижение или утрата коленного рефлекса;
– синдром корешка L5 (диск L4-L5) — иррадиация болей из верхней ягодичной области в наружные отделы бедра и голени, иногда с распространением на тыл стопы, на I-III пальцы, гипестезия в этой же зоне; слабость перонеальной группы мышц, возможна гипотрофия, слабость разгибателя I пальца стопы (симптом Спурлинга);
– синдром корешка S1 (диск L5-S1) — иррадиация болей из средней ягодичной области в задненаружные или задние отделы бедра, голени, в пятку с переходом на наружный край стопы и IV—V пальцы, гипестезия в задненаружных отделах голени и наружных отделах стопы; гипотрофия большой ягодичной и икроножной мышц, слабость икроножной мышцы, снижение или отсутствие ахиллова и подошвенного рефлексов. Отмечаются следующие синдромы компрессии корешков шейных спинномозговых нервов, которые обычно сдавливаются в межпозвонковом отверстии над одноименным позвонком.
Синдром компрессии корешка С4 проявляется болями в надплечье, может сопровождаться, амиотрофией трапециевидной, надостной и даже большой грудной мышцы. Синдром компрессии корешка С5 — проекционная боль и чувствительные расстройства локализуются в зоне дельтовидной мышцы, могут сопровождаться с ее слабостью и гипотрофией, снижением лопаточного рефлекса.
Синдром компрессии корешка С6 — проекционная боль и чувствительные расстройства локализуются в виде полосы по наружному краю руки, до первого пальца кисти. Снижается сила мышц, сгибающих предплечье, нарушается рефлекс с двухглавой мышцы.
Синдром компрессии корешка С7 — проекционная боль и чувствительные расстройства локализуются в виде полосы на тыльной поверхности руки, особенно в трёх средних пальцах. Триципитальный рефлекс обычно снижен или отсутствует. Могут быть вегетативно-трофические нарушения в кисти.
Синдром компрессии корешка C8 диагностируется очень редко, в основном при посттравмотическом остеохондрозе с формированием грыжи или «остеофита» в межпозвонковом отверстии С7—Th1. Проекция болей и чувствительных расстройств соответствует ульнарному краю руки, включая четвёртый и пятый пальцы. Может быть снижен карпорадиальный рефлекс.
Обследование[править | править код]
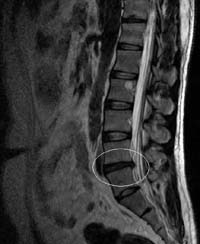
Методом выбора диагностики грыж межпозвонковых дисков в настоящее время является магнитно-резонансная томография (МРТ) или мультиспиральная компьютерная томография (МСКТ). При необходимости проводится неинвазивная МР-миелография или инвазивная КТ-миелография.
Лечение[править | править код]
В большинстве случаев симптомы межпозвонковой грыжи стихают в течение нескольких недель, что может быть обусловлено их спонтанной резорбцией. В последующем наступает ремиссия и хирургическое вмешательство не требуется. Исследование Vroomen и коллег (2002) показало, что у 73 % пациентов выраженное улучшение наступало без хирургического вмешательства в течение 12 недель после появления симптомов заболевания.
Однако сам факт облегчения состояния, при наличии грыжи, не исключает факта образования последствий по типу корешкового синдрома (травмы и воспаления нервных корешков спинного мозга)
Хирургическое лечение межпозвоночной грыжи должно рассматриваться только как крайняя мера и только после безуспешных попыток консервативного лечения, которое не смогло взять под контроль болевой синдром.
Основным методом консервативного лечения межпозвонковой грыжи является системная противовоспалительная терапия с использованием противовоспалительных средств (как НПВС, так и гормональных), миорелаксантов. Основная цель данного лечения состоит в снижении воспаления в месте возникновения грыжи с целью меньшего её воздействия на корешок. С этой же целью применяются инъекции в непосредственной близости воспалительного процесса — блокады. Блокады различаются на паравертебральные (в мышцы разгибающие туловище) и эпидуральные (непосредственно к самой грыже). Эпидуральные блокады являются сложной медицинской процедурой и требуют от специалиста её проводящего высокой квалификации.
Последний Кохрановский обзор эпидуральных кортикостероидных блокад при боли в спине и радикулопатии показал, что разница между блокадой с активным веществом и плацебо, была менее 10% и не может считаться клинически значимой. Авторы рекомендовали пересмотреть клинические рекомендации по использованию кортикостероидных препаратов (блокад) при данной патологии и снизить количество их применения.[1]
Однако и в период после обострения, воспалительный процесс продолжается и благодаря ему происходит лизис и грыжа уменьшается в размерах. Процесс уменьшения размеров межпозвонковой грыжи называется резорбцией[2]. Иммунные клетки распознают выпучившееся пульпозное ядро как чужеродное и уничтожают его, однако это связано с воспалительным отёком и при новообразовавшейся грыже он играет негативную роль в виде дополнительного давления на корешок.[3]
Кроме медикаментозной терапии значительную и зачастую решающую роль играет лечебная физкультура.
А также комплекс вертеброневрологических подходов, которые позволяют уменьшить грыжу межпозвонкового диска без операции[4]
Показания для хирургического лечения грыж межпозвонкового диска[править | править код]
Существует три состояния болезни в разрезе хирургического вмешательства: 1. Показания отсутствуют; 2. Относительные показания; 3. Абсолютные показания.
- Показания в хирургическом вмешательстве отсутствуют в том случае, если болевой синдром поддаётся консервативному лечению.
- Относительные показания имеются в случае неэффективности консервативного лечения, либо с целью достижения выздоровления в кратчайшие сроки.
- Абсолютные показания имеются при критических нарушениях, связанных с пережатием корешков, вызывающих недержание мочи и кала, нарушением потенции и прочими. Определённую роль играет время от появления самого пережатия до проведения операции, в связи с возможными нарушениями функциональности пережатого нерва в будущем.
Данное разделение носит отчасти условный характер, так как каждый случай индивидуален и требует индивидуального подхода в лечении.
Виды оперативного лечения[править | править код]
До недавнего времени применялось удаление грыжи межпозвонкового диска путём ламинэктомии соответствующего уровня. С появления хирургического микроскопа стало возможным уменьшить травму операционного доступа и производить удаление грыжи диска через меньшее трепанационное окно, так появился метод интраламинарного микрохирургического удаления грыжи диска, который используется и по сей день, являясь «золотым стандартом» хирургического лечения грыж межпозвонковых дисков. Дальнейшее развитие методов идет по пути уменьшения хирургической травмы, и это развитие неотрывно связано с развитием медицинской техники и оптики. В настоящее время широко применяется микрохирургическое удаление и появилось множество вариантов эндоскопического удаления грыжевого выпячивания.
Трансфасеточное удаление межпозвонковой грыжи поясничного отдела с использованием тубусных ретракторов и чрескожной полуригидной транспедикулярной стабилизацией на PEEK-стержнях[править | править код]
Современный малоинвазивный метод нейрохирургического лечения межпозвонковой грыжи. В ходе операции производится удаление грыжи и стабилизация оперируемого сегмента при помощи системы, состоящей из четырёх титановых винтов и двух PEEK (ПИК) стержней. В операции используется тубусный ретрактор (ранорасширитель), который позволяет произвести операцию через небольшой разрез, не повреждая мышцы спины (подобно эндоскопическим операциям).
На первом этапе операции при помощи интраоперационного рентгена производится разметка области, в которой будет проводиться операция. Затем выполняется небольшой надрез кожи (длиной около 2 см) и устанавливается ранорасширитель. Через ретрактор с использованием операционного микроскопа производится удаление части сустава, после чего хирургу становится видна грыжа, которая давит на нервный корешок. Затем межпозвонковая грыжа удаляется. Следует отметить, что в отличие от эндоскопической операции, благодаря использованию тубусного ретрактора и операционного нейрохирургического микроскопа, врач может видеть 3D-изображение вместо 2D, а также имеет больше свободы в использовании различных хирургических инструментов. В конечном итоге это существенно влияет на качество операции.
После удаления межпозвонковой грыжи производится чрескожная транспедикулярная стабилизация PEEK-стержнями среднего и заднего опорного столба. Все стабилизирующие имплантаты устанавливаются под контролем ЭОП (электронно-оптического преобразователя, рентгена).
В результате данной операции устраняется механическая причина — межпозвонковая грыжа. Оперированный сегмент надежно укрепляется с учетом сохранения биомеханики позвоночника. Уже на следующий день после операции пациент может активизироваться (вставать, садиться, ходить). Через три дня после операции пациент может покинуть больницу и вернуться к привычному образу жизни. Затем в течение периода вживления имплантата, который длится 3—4 месяца, не рекомендуются (но не запрещаются) экстремальные осевые нагрузки на позвоночник. Специальной реабилитации после операции не требуется.
Микрохирургическое удаление грыжи межпозвонкового диска[править | править код]
Микрохирургическое удаление грыжи межпозвоночного диска (микродискэктомия) — это операция, являющаяся эффективным методом хирургического лечения. Этот метод выполняется под большим увеличением с использованием операционной налобной лупы или с использованием операционного микроскопа. Основным преимуществом этого метода является возможность удаления грыжи межпозвонкового диска любой плотности и любого расположения. Паравертебральные мышцы отделяются от дужек позвонков, производится экономная резекция дужек смежных позвонков, части межпозвонкового сустава. Большое увеличение позволяет точно и деликатно манипулировать в спинномозговом канале, удалять любые возможные варианты грыж межпозвонковых дисков с минимальной вероятностью повреждения нервных структур позвоночного канала. Операция производится под общим наркозом в положении больного на животе, с кожным разрезом 3—4 см. Риск послеоперационных осложнений минимален. Современная нейрохирургия предполагает раннюю активизацию пациента уже на следующие сутки. Средний срок пребывания в стационаре составляет 5—7 дней. Пациент может приступить к нефизическому труду через 7—14 дней, а к физическому — через 2—4 недели. Обычно рекомендуется в течение месяца ограничивать положения сидя. Для соблюдения осанки и минимизации возможных осложнений рекомендуется в течение 1—2 месяцев носить полужёсткий поясничный корсет.
Эндоскопическое удаление грыжи[править | править код]
Эндоскопический метод хирургического лечения грыж межпозвонковых дисков является достаточно новым направлением и как таковой подвергается массе критики и сравнений. На сегодняшний день существует обширный арсенал эндоскопических методов лечения грыж межпозвонковых дисков. В первую очередь, их следует разделить по отделу позвоночника, на котором они применяются.
При лечении грыж межпозвонковых дисков шейного отдела позвоночника наиболее широкое распространение получили три метода:
- по H. D. Jho, или передне-боковой эндоскопический метод;
- PECD (percutaneous endoscopic cervical discectomy) — передняя шейная эндоскопическая дискэктомия;
- задняя эндоскопическая дискэктомия.
При лечении грыж межпозвонковых дисков грудного отдела позвоночника используется передний или торакоскопический метод.
Для лечения грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника используется группа боковых задних эндоскопических доступов.
Применение эндоскопа позволяет существенно уменьшить операционную травму, но имеет более ограниченные условия применения (размер, расположение грыжи межпозвонкового диска). Размеры разреза и всего доступа уменьшаются до 1—2,5 см, риск послеоперационных осложнений меньше. Пациент может ходить в день операции или на следующий день, выписывается из стационара на 3—4 день после операции. Данный вид вмешательства обеспечивает более быструю реабилитацию и возобновление прежней трудовой деятельности.
Эндоскопическая операция
Примечания[править | править код]
Литература[править | править код]
- Биктимиров Р. Г., Кедров А. В., Киселёв A. M., Качков И. А. Остеохондроз позвоночника (рус.) // Альманах клинической медицины : научная статья. — Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского, 2004. — № 7. — С. 328—337. — ISSN 2072-0505.
- Кротенков П. В., Киселёв A. M., Шерман Л. А. МРТ томография в диагностике и лечении грыж грудных межпозвоночных дисков. (рус.) // Вестник рентгенологии и радиологии : научная статья. — Лучевая диагностика, 2007. — № 4. — С. 53—57. — ISSN 0042-4676.
- Щурова Е. Н. Исследование стабилометрических показателей до и после удаления межпозовноковой грыжи в поясничном отделе позвоночника. (рус.) // Нейрохирургия : научная статья. — Некоммерческое партнёрство по организации и содействию в выпуске издания «Журнал „Нейрохирургия“». — № 1. — С. 23—29. — ISSN 1683-3295.
- Бубновский С. М. Грыжа позвоночника — не приговор! — М.: Эксмо, 2010. — ISBN 978-5-699-41232-7.
- Каплан Л. Грыжа поясничного диска. Пер. с англ. Н. Д. Фирсовой (2017).
- Галлямова А. Ф. Диагностика и особенности клинических проявлений дистрофических заболеваний позвоночника у работников нефтеперерабатывающего предприятия. (рус.) // Нейрохирургия : научная статья. — Уфа: Некоммерческое партнерство по организации и содействию в выпуске издания «Журнал Нейрохирургия», 1999.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 17 апреля 2017;
проверки требуют 35 правок.
У этого термина существуют и другие значения, см. Грыжа (значения).
Гры́жа (лат. hernia) — заболевание, при котором происходит выхождение (выпячивание) внутренних органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их покрывающих, либо наличие условий для этого. Выпячивание органа или его части возможно под кожу, в межмышечное пространство или во внутренние карманы и полости.
Грыжа может быть при частых занятиях через боль, силу, возможны сильные боли в области пупка.
Различают мозговые, лёгочные, мышечные, вентральные грыжи. Последние, называемые также «грыжами брюшной стенки» (или грыжами живота), наиболее распространены.
Термин «грыжа» впервые был введён выдающимся врачом древности Клавдием Галеном.
От грыжи отличают эвентрацию и выпадение (пролапс) органа.
Причины развития грыж[править | править код]
Основная причина развития грыж живота — нарушение равновесия между внутрибрюшным давлением и способностью стенок живота ему противодействовать.
Общие факторы образования грыж принято делить на две группы:
- Предрасполагающие факторы. К ним относят особенности конституции человека, сложившиеся на основе наследственных или приобретённых свойств. Это, прежде всего, наследственная предрасположенность к образованию грыж, а также типовые, половые и возрастные различия в строении тела. Например, изменения в брюшной стенке, связанные с беременностью, тяжёлым физическим трудом, при нарушении питания (ожирение или истощение).
- Производящие факторы, способствующие повышению внутрибрюшного давления или его резким колебаниям. Например поднятие груза, частый плач и крик в младенческом возрасте, кашель при хронических заболеваниях лёгких, продолжительные запоры, затруднение мочеиспускания при аденоме предстательной железы.
Взаимодействие указанных факторов определяет локализацию и характер образующейся грыжи.
Клиническая классификация грыж[править | править код]
По происхождению[править | править код]
- Приобретённые
- Врождённые. Следует помнить, что врождённые грыжи развиваются как порок развития, поэтому имеют свои этиологические, топографо-анатомические и клинические особенности.
По наличию осложнений[править | править код]
- Неосложнённые
- Осложнённые (невправимостью, воспалением, флегмоной грыжевого мешка, копростазом, разрывом внутренностей в грыже, воспалением внутренних органов в грыже, ущемлением — эластическим, каловым, смешанным, ретроградным (W-образное) или пристеночным (грыжа Рихтера)).
По течению[править | править код]
- Первичные
- Рецидивные
- Послеоперационные
По вправимости[править | править код]
- Вправимые (содержимое грыжевого мешка легко может быть вправлено в брюшную полость через грыжевые ворота или вправляется самостоятельно)
- Невправимые (чаще в результате развития сращений, спаек; внезапно развившаяся невправимость ранее вправимой грыжи является характерным симптомом ущемления грыжи)
По степени развития[править | править код]
- Начальные (только начинают внедряться)
- Канальные (в пределах грыжевого канала)
- Полные
Кроме того, пользуются термином «гигантская грыжа» — hernia permagna.
Анатомическая классификация грыж[править | править код]
Внутренние[править | править код]
Составляют 25 %.
- Внутрибрюшные
- Грыжи сальниковой сумки (ворота — foramen Vinsloe)
- Грыжи около сигмовидной кишки
- Грыжи около слепой кишки
- Грыжи около связки Трейтца, парадуоденальная грыжа (lig. duodenojejunalis)
- и другие внутрибрюшные образования
- Диафрагмальные
- ретрокостостернальные (справа — треугольника Морганьи, слева — Ларрея)
- пояснично-рёберные (Бохдалека)
- сухожильного центра диафрагмы (преимущественно — паракавальные грыжи)
- грыжи пищеводного отверстия диафрагмы (ГПОД): скользящие (аксиальные) и параэзофагеальные
Наружные[править | править код]
Составляют 75 %.
- Паховая
Анатомическое объяснение паховой грыжи.
- Косая паховая грыжа проходит через паховый канал. Имеет в своём развитии следующие стадии: начальная, канальная, собственно паховая, пахово-мошоночная, спрямлённая
- Грыжевые ворота при прямой грыже располагаются в области медиальной паховой ямки, при косой — латеральной ямки. Прямая паховая грыжа проходит сзади наперед через канал. Нередко является скользящей
- Бедренные
- Белой линии живота
- Эпигастральная
- Мечевидного отростка
- Пупочная грыжа
- Полулунной линии (Спигелиева)
- Дугообразной линии
- Треугольника Пти
- Ромба (треугольника) Гринфельда-Лесгафта
- Седалищные
- Надпузырная
- Промежностная
- Запирательная
- Боковая (за влагалищем прямой мышцы живота)
Лечение[править | править код]
Показания для ручного вправления грыжи[править | править код]
Наличие неущемлённой грыжи является показанием для ручного вправления[1].
Хотя ущемлённая грыжа может странгулироваться без типичных симптомов, вправление должно выполняться при всех ущемлённых грыжах при отсутствии явных признаков странгуляции. Хотя странгуляцию легко пропустить[2], одно проспективное клиническое исследование показало, что обычно врачи корректно определяют, когда оперировать грыжу, а когда операцию следует отложить[3]. К тому же нежелательные последствия вправления грыжи при бессимптомном ущемлении нехарактерны[источник не указан 209 дней].
Ущемлённая бедренная грыжа[править | править код]
Лечение ущемлённой бедренной грыжи оперативное, но подобные операции являются весьма трудными в техническом отношении вследствие узости оперативного доступа к шейке грыжевого мешка и близкого расположения важных анатомических образований: бедренных артерий и вен с латеральной стороны от грыжевого мешка.
Эти особенности говорят хирургу о том, что ликвидировать ущемлённую бедренную грыжу нужно с медиальной стороны от грыжевого мешка за счет рассечения лакунарной связки. Однако и здесь нужно быть предельно внимательным, так как в 15—30 % случаев по задней поверхности лакунарной связки пролегает аномально расширенный анастомоз между нижней надчревной и запирательной артериями, который в старых руководствах получил название «короны смерти».
Если ранение аномального анастомоза все же произошло, то необходимо прижать источник кровотечения тампоном, пересечь паховую связку, а затем выделить нижнюю надчревную артерию, чтобы перевязать её основной ствол либо её запирательную ветвь, анастомозирующую с запирательной артерией.
Традиционная операция[править | править код]
При операции делают разрез 7—8 см. Небольшие выпячивания оперируют под местной анестезией. При операции выделяют грыжевой мешок и иссекают его, содержимое вправляют в брюшную полость. В последнее время большинству больных выполняют укрепление участка сетчатым трансплантатом (полипропиленовой сеткой).[4] Сетка помещается либо над дефектом (epi-lay), либо под дефектом (sub-lay). С целью фиксации применяют скобы или нерассасывающийся шовный материал[источник не указан 209 дней].
См. также[править | править код]
Бандаж (медицина)
Примечания[править | править код]
- ↑ Smith G, Wright JE. Reduction of gangrenous small bowel by taxis on an inguinal hernia. // Pediatric Surgery International.. — 2004/01;11:582-583..
- ↑ Askew G, Williams GT, Brown SC. Delay in presentation and misdiagnosis of strangulated hernia: prospective study. J R Coll Surg Edinb. Feb 1992;37(1):37-8.
- ↑ Kauffman HM Jr, O’Brien DP. Selective reduction of incarcerated inguinal hernia. Am J Surg. Jun 1970;119(6):660-73.
- ↑ Лечение грыжи.
Ссылки[править | править код]
- Лапароскопические операции при грыжах
- Ущемление грыжи
- ХИРУРГИЧЕСКАЯ ТАКТИКА У ДЕТЕЙ С ВРОЖДЕННЫМИ ДИАФРАГМАЛЬНЫМИ ГРЫЖАМИ
Источник


