Грыжа на широком основании

Добрый день, у меня вопрос по правилам поведения после операции по удалению грыжи в поясничном отделе и по грыжам в шейном отделе.
1. 08.09.2016 года мне была проведена операция по удалению заднебоковой грыжи L5 межпозвонкового диска слева. По данным МРТ — остеохондроз L5-S1 1-2 стадии, экструзия в сегменте L5-S1 м/п диска.
Грыжа выпала после посещения разрекламированного центра кинезиотерапии Бубновского, которые открывают в городах наших. Это для форумчан: прежде чем туда идти, подумайте 10 раз.
2. 18.07.2016 года в первый раз я заметила онемение мизинца правой руки, думала пройдет, ерунда… На фоне обострения межпозвонковой грыжи в поясничном отделе, стали неметь обе руки + либо легкое онемение после сна (растираю ладошки, проходит), либо руки как подушки, растирать приходится больше. За период с 18.07. по настоящее время онемение рук каждый день после сна — либо немеет права рука вся кисть, либо левая, либо обе.
3. Мною было сделано МРТ шейного отдела и электронейромиография, по данным которой тоннельный синдром полностью исключен, как мне пояснили в больнице.
МРТ шеи делала 2 раза, т.к. первоначальные снимки шеи доктора почему-то не устроили.
3.1. по данным первого МРТ от 22.08.2016 года: анатомия краниовертебрального перехода не нарушена, суставы между затылочной костью, атлантом и осевыми позвонками не изменены, позвоночный канал сужен до 11 мм на уровне С5-С6. Контуры, соотношения позвонков не изменены, деструктивных изменений в телах позвонков не выявлено. Отмечается снижение интенсивности сигнала и высоты межпозвонковых дисков С5-С6, С6-С7, а также снижение интенсивности сигнала дисков С2-С3, С3-С4, С4-С5. Определяются задние выстояния межпозвонковых дисков С4-С5 медианное размером до 2 мм сзади, С5-С6 парамедианные двухсторонние справа до 2 мм сзади, слева до 6 мм по оси на 4 мм сзади на 7 мм, С6-С7 медианно парамедианное влево размером до 9 мм по оси на 4 мм на 11 мм. Выявляется умеренная компрессия дурального мешка на уровне сегментов С4-С5, С5-С6, С6-С7. Тела С2, С3, С4, С5, С6, С7 позвонков умеренно деформированы за счет дегенеративных изменений. Спинной мозг, включая цереброспинальный переход имеет обычную конфигурацию, ширину и однородную структуру. Нервные корешки выходят через межпозвонковые отверстия, не изменены. Пре и паравертебральные мягкие ткани не изменены.
Заключение: остеохондроз, умеренно выраженные дегенеративно-дисторифические изменения шейного отдела позвоночника, грыжи дисков С5-С6, С6-С7. Протрузии дисков С4-С5, С5-С6. Относительный стеноз позвоночного канала на уровне С5-С6.
3.2. Поданным второго МРТ от 28.10.2016 года:
на МРТ шейного отдела опред. дистофич. изменения 1-2 степени в виде уменьшения высоты и дегидрадации дисков. Определяется легкий пологий кифоз на уровне С4-С6. Центральные протрузии в сегментах С4-С5, С6-С7 сагиттальным размером до 3-3,5 мм с дискомедулярным конфликтом 1-2 степени.
Дискоостефические комплексы и центральная протрузия в сегменте С5-С6 с латеррацией влево, сагиттальным размеролм до 4 мм с сужением позвоночного канала до 9 мм с дискодуральным конфликтом 2 степени, сужением радикулярных карманов 1-2 степени. Исходный сагиттальный размер позвоночного канала на уровне С4-С7 не более 13 мм. Спинной мозг обычной структуры и формы. Кранивертебральный переход обычного строения. Паравертебральных изменений не выявляется. Дополнительных образований не выявляется.
Заключение: остеохондроз шейного отдела 1-2 стадии. Врожденный, относительно узкий позвоночный канал. Центральные протрузии в сегментах С4-С5, С6-С7 с дискомедулярным конфликтом 1-2 степени. Дискоостеофитические комплексы и центральная протрузия в сегменте С5-С6 с латерализацией влево с сужением позвоночного канала 1 степени, с дискодуральным конфликтом 2 степени, сужением радикулярных карманов 1-2 степеней.
Вопросы:
1. Какие прогнозы? Доктор нейрохирург покачал головой и сказал, что от операции мне не уйти, причем делать в их больнице не рекомендует. Видимо делают плохо. Советуют Центр Нейрохирургии в г. Тюмень (он федеральный) или институт Бурденко. Еще дадут ли мне туда квоты, заплатить сама за такие операции я не смогу. Мне пояснили, что это будет прогрессировать. Про операции на шее я начиталась вдоволь на просторах интернета. Дело в том, что я по совместительству скульптор, если мои руки повиснут как макароны, как сказал врач, я не смогу лепить. Поэтому однозначно в прогнозах ставят операцию. Невролог районной поликлиники успокаивает, говорит не бегите вперед паровоза, главное не таскать тяжелое, принимать сосудистые препараты (а я принимала их с 8 сентября, даже капельницы с Тренталом и Актовегином — все равно с утра руки немеют).
2. Лечебная гимнастика может усугубить? Дело в том, что центрам Бубновского я не верю, а какие упражнения делать, что после операции на пояснице, что для шеи, просто не знаю. Я прошу прощения, если на этом сайте я не нашла, может быть тут есть они, просто возможно просмотрела.
Сайт у Вас хороший, подумала написать Вам. Если в чем-то некорректно написала, прошу прощения. Снимки шеи имеются на диске, но как выложить сюда не знаю. Скопировать, преобразовать их в фотографии тоже не могу. Если возможно отправить на электронную почту, готова это сделать, проконсультируйте, пожалуйста.
Источник
Ðàññìîòðèì òàêóþ ñèòóàöèþ. Ó ÷åëîâåêà çàáîëåëà ñïèíà. Îäèí ðàç ïðèõâàòèëî, äðóãîé ðàç. Ñòðàäàëåö ñî çíàêîìûìè ïîîáùàëñÿ, ê âðà÷ó â ïîëèêëèíèêó ñõîäèë. ×òî äàëüøå? Êîíå÷íî ÌÐÒ ñäåëàåò. Ïîëó÷èò îïèñàíèå ñíèìêîâ íà ðóêè. Ãëÿíåò òóäà, à òàì Ïîëíî ãðûæ. 3-4 ìì. Áîëüøå. 6 ìì. Ïðîòðóçèè. Îñòåîõîíäðîç. Åùå êàêèå-òî ñòðàøíûå ñëîâà. ×òî äåëàòü-òî? Íàäî ñðî÷íî ýòè ãðûæè, ïðîòðóçèè ëå÷èòü Íà÷èíàåòñÿ õîæäåíèå ïî âðà÷àì è èíòåðíåòàì. Âûÿñíÿåòñÿ, ÷òî èíôîðìàöèè êó÷à. Ïëàòíûå êëèíèêè ïðåäëàãàþò ÷óäî-ìåòîäû ëå÷åíèÿ ìåæïîçâîíî÷íûé ãðûæ áåç îïåðàöèè. Õèðîïðàêòèêè îáåùàþò âîññòàíîâèòü ìûøå÷íûé áàëàíñ, êîòîðûé êàê âûÿñíÿåòñÿ íàðóøåí ÷óòü ëè íå ó êàæäîãî ïåðâîãî. Íåéðîõèðóðãè õèùíî âçèðàþò íà ñíèìêè è ïîòèðàþò ðóêè. Ïðèáàâüòå ê ýòîìó ïîñòîÿííóþ áîëü è íåõâàòêó ôèíàíñîâûõ ñðåäñòâ. Îò âñåãî ýòîãî âîçíèêàåò îò÷àÿíèå è ñòðåññ.
ß ïîñòàðàþñü âíåñòè íåìíîãî ÿñíîñòè è íàïèøó î ãðûæàõ ïîÿñíè÷íîãî îòäåëà, ïîòîìó ÷òî îíè íàèáîëåå ÷àñòî âñòðå÷àþòñÿ.  øåéíîì è ãðóäíîì îòäåëàõ ïðèíöèïèàëüíî âñå òîæå ñàìîå, íî òàì åñòü ñâîè òîíêîñòè.
Íå áóäó ïðåòåíäîâàòü íà âñåîáëåìëþùåå îïèñàíèå ðàçâèòèÿ ãðûæè, èíôîðìàöèè äîñòàòî÷íî â èíòåðíåòå. Áóäó âûñêàçûâàòü òî÷êó çðåíèÿ ñî ñòîðîíû õèðóðãè÷åñêîé ïðàêòèêè, ÷òî, âîçìîæíî, áóäåò íàêëàäûâàòü ñâîé îòïå÷àòîê íà òåêñò.
Íåñìîòðÿ íà òî, ÷òî ïèñàòü ÿ áóäó î ãðûæàõ, ñëåäóåò ïîìíèòü, ÷òî î÷åíü ÷àñòî íåâîçìîæíî îãðàíè÷èòü ïðè÷èíó áîëè òîëüêî íàëè÷èåì ãðûæè. Èíîãäà îíà ïðîâîöèðóåò ðàçâèòèå ïàòîëîãè÷åñêèõ ïðîöåññîâ â ïîçâîíî÷íèêå, à èíîãäà ÿâëÿåòñÿ èõ ñëåäñòâèåì. Ïîýòîìó áîëüøåé ÷àñòüþ ïîñò ïîñâÿùåí îñòðûì ãðûæàì (êîãäà ñèëüíàÿ áîëü âîçíèêëà ðåçêî). Î ãðûæàõ, êàê ÷àñòè äåãåíåðàòèâíûõ èçìåíåíèé ïîçâîíî÷íèêà óïîìÿíó â êîíöå.
***
Ïðåæäå âñåãî íàäî ïîçàíóäñòâîâàòü íà òåìó òîãî, êàê óñòðîåí ïîçâîíî÷íèê. Áåç ýòîãî áóäåò ñëîæíî ïîíÿòü ÷òî ê ÷åìó.
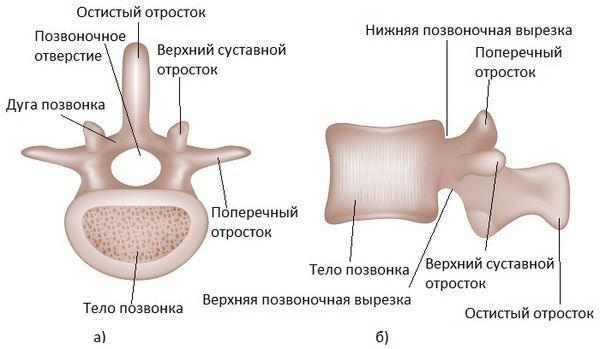
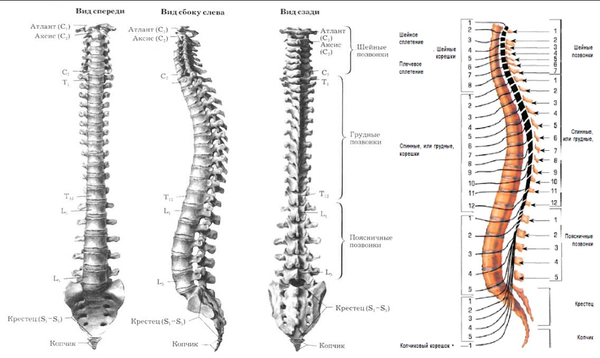
Íàø ïîçâîíî÷íèê ñîñòîèò èç ïîçâîíêîâ: íåáîëüøèõ êîñòåé, êîòîðûå ñâîèìè îòðîñòàìè îáðàçóþò êîëüöà. Åñëè ïîñòàâèòü ïîçâîíêè äðóã íà äðóãà, îíè ñâîèìè êîëüöàìè îáðàçóþò ïîçâîíî÷íûé êàíàë.  ýòîì êàíàëå íà óðîâíå øåéíîãî è ãðóäíîãî îòäåëîâ ïðîõîäèò ñïèííîé ìîçã, à â ïîÿñíè÷íîì è êðåñòöîâîì îòäåëàõ ïðîõîäÿò íåðâû.
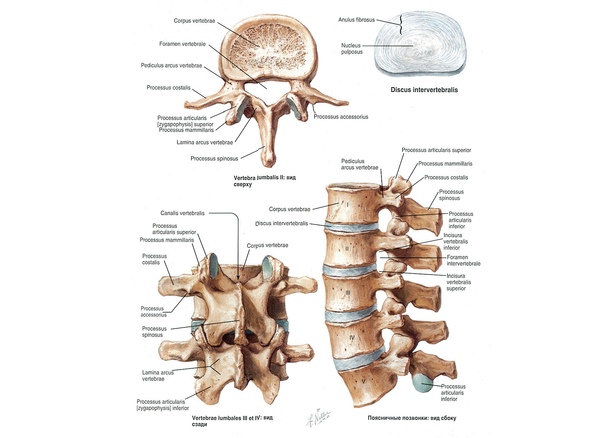
Êàæäûé ïîçâîíîê ñîåäèíåí ñ ñîñåäíèì òðåìÿ ñóñòàâàìè: (1) ìåæïîçâîíî÷íûé äèñê, êîòîðûé ñîåäèíÿåò òåëà ïîçâîíêîâ, (2,3) ôàñåòî÷íûå (ìåæïîçâîíî÷íûå èëè äóãîîòðîñ÷àòûå) ñóñòàâû, êîòîðûå ðàñïîëîæåíû ñçàäè ñ äâóõ ñòîðîí. Ìåæäó ôàñåòî÷íûìè ñóñòàâàìè ïðîñòðàíñòâî çàêðûòî ñâÿçêàìè, à ìåæäó ìåæïîçâîíî÷íûì äèñêîì è ôàñåòêàìè åñòü îòâåðñòèÿ (ôîðàìèíû èëè ìåæïîçâîíî÷íûå îòâåðñòèÿ), ÷åðåç êîòîðûå âûõîäÿò íåðâû.
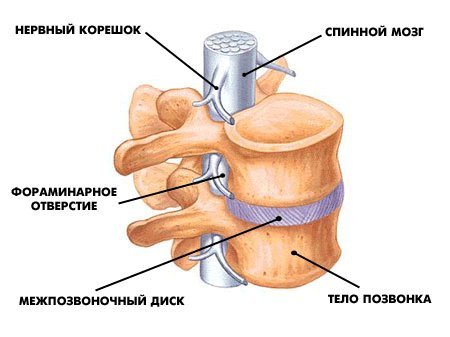
 èòîãå ïîçâîíî÷íûé êàíàë çàùèùàåò íåðâû è îäíîâðåìåííî â íåêîòîðûõ ñèòóàöèÿõ ñîçäàåò ïðîáëåìû äëÿ ýòèõ íåðâîâ èç-çà ñâîåãî îãðàíè÷åííîãî ïðîñòðàíñòâà.
Ñïèííîìîçãîâûå íåðâû, êîòîðûå âûõîäÿò ÷åðåç ìåæïîçâîíî÷íûå îòâåðñòèÿ ìåæäó êàæäîé ïàðîé ñìåæíûõ ïîçâîíêîâ, — ýòî ïðîâîäà, ïî êîòîðûì èäóò ñèãíàëû (êîìàíäû) ê íàøèì ìûøöàì è âíóòðåííèì îðãàíàì. Ïî ýòèì æå ïðîâîäàì èäåò îòâåòíàÿ èíôîðìàöèÿ (ïðèêîñíîâåíèå, áîëü è ò.ï.). Ïðåäñòàâüòå: òåëî êëåòêè íàõîäèòñÿ â ñïèííîì ìîçãå (÷òî â ïîçâîíî÷íîì êàíàëå), à åå îòðîñòîê èäåò äî ìûøöû, êîòîðàÿ íàõîäèòñÿ ê ïðèìåðó íà ñòîïå. Òî åñòü ýòè êëåòêè ìîãóò áûòü äëèííîé îêîëî 1 ìåòðà, ïîòîìó ÷òî èõ îòðîñòêè-ïðîâîäà íå ïðåðûâàþòñÿ. Íàøè íåðâû ñîñòîÿò èç îãðîìíîãî êîëè÷åñòâà òàêèõ êëåòîê. È åñëè ïðîâîä ïîâðåäèòü íà êàêîì-òî èç óðîâíåé ê íàì â ìîçã ïðèéäåò èíôîðìàöèÿ î íàðóøåíèè ðàáîòû ó÷àñòêà òåëà (áîëü, îíåìåíèå, ðàññòðîéñòâî äâèæåíèé), çà êîòîðûé îòâå÷àë òîò íåðâ (íàïðèìåð ñòîïà èëè ãîëåíü)
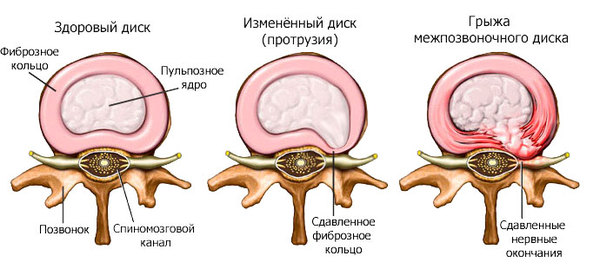
Ìåæïîçâîíî÷íûé äèñê óñòðîåí â âèäå êîíôåòû Ìåëëåð: ñíàðóæè ïëîòíàÿ îáîëî÷êà (ôèáðîçíîå êîëüöî), êîòîðàÿ óäåðæèâàåò â ñåáå óïðóãîå ÿäðî (ïóëüïîçíîå ÿäðî).
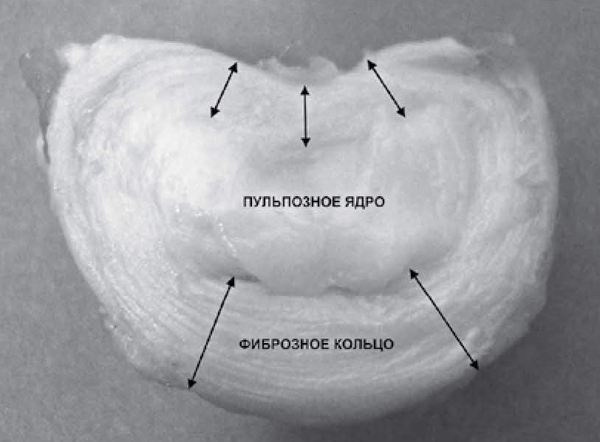
Ïðè âîçíèêíîâåíèè ãðûæè íàðóæíàÿ ÷àñòü ëîïàåòñÿ è âíóòðåííåå ïóëüïîçíîå ÿäðî âìåñòå ñ êóñêàìè íàðóæíîãî ôèáðîçíîãî êîëüöà âûâàëèâàåòñÿ íàðóæó. Ïî çàêîíó ïîäëîñòè ñàìîå ñëàáîå ìåñòå ôèáðîçíîãî êîëüöà — çàäíÿÿ ÷àñòü. Êàê ðàç òàì, ãäå íàõîäèòñÿ ñàìîå öåííîå â ïîçâîíî÷íèêå — ïîçâîíî÷íûé êàíàë ñ íåðâàìè. Ðàçðûâû ìîãóò áûòü áîëüøèìè è ìàëåíüêèìè, îò ýòîãî çàâèñèò âåëè÷èíà ÷àñòè äèñêà, êîòîðàÿ ñìåñòèòñÿ â ñòîðîíó ïîçâîíî÷íîãî êàíàëà.
Ïî÷åìó ýòî ïðîèñõîäèò?
Óñëîâíî âûäåëþ äâå ïðè÷èíû:
1. Ïîäíÿòèå áîëüøîé òÿæåñòè, îñîáåííî â íåïðàâèëüíîì ïîëîæåíèè òåëà (äëÿ òðåíèðîâàííîãî ÷åëîâåêà âåñ áóäåò áîëüøå, òàê êàê ðàçâèòûå ìûøöû ïîìîãàþò ïîçâîíî÷íèêó ñïðàâëÿòüñÿ).
2. Íåîáû÷íûå, áûñòðûå, ðåçêèå äâèæåíèÿ.
Íî è ýòî íàâåðíÿêà íå âñå, ñóùåñòâóþò ðàçëè÷íûå ïðåäïîñûëêè îò ïðåñëîâóòîãî ïðÿìîõîæäåíèÿ äî âðîæäåííîé ñëàáîñòè ñîåäèíèòåëüíîé òêàíè, âëèÿíèÿ èíôåêöèè (áûëè ïóáëèêàöèè î âëèÿíèè ãåðïåñà) è ïðîñòî ñòàðîñòè. Ñëîâîì â âîïðîñàõ ãðûæ íå âñå òàê ïðîñòî. Ïî áîëüøîìó ñ÷åòó íàø ïîçâîíî÷íèê åùå íåäîñòàòî÷íî ñîâåðøåíåí (à ìîæåò è âñå òåëî). Ó íåãî åñòü óÿçâèìûå ìåñòà. ×òî æå äî ïðîôèëàêòèêè: ïðåäóïðåæäåí, çíà÷èò âîîðóæåí. Ïîääåðæèâàòü ôèçè÷åñêóþ ôîðìó è íå óâëåêàòüñÿ áîëüøèìè âåñàìè.
Ñåêâåñòðèðîâàííàÿ ãðûæà
Åñëè ñëó÷èëàñü òàêàÿ áåäà è äèñê ëîïíóë, òî âàðèàíòîâ ðàçâèòèÿ íåñêîëüêî.
Ñåêâåñò (÷àñòè äèñêà, êîòîðûå âûâàëèëèñü â ïîçâîíî÷íûé êàíàë) äàâèò íà íåðâ.  òàêîì ñëó÷àå âû ìîæåòå îùóùàòü ðåçêóþ áîëü èëè ïðîãðåññèðóþùóþ ñëàáîñòü â íîãå (íîãàõ), èëè ÷óâñòâî îíåìåíèÿ (êàê áóäòî îòëåæàëè). Íàøè íåðâíûå òêàíè êðàéíå áîëåçíåííî ðåàãèðóþò íà ðåçêîå ñæàòèå, ïîýòîìó òàêîå ñîñòîÿíèå ãðîçèò ïîòåðåé ôóíêöèè íåðâà. Èíûìè ñëîâàìè íîðìàëüíî õîäèòü íå ïîëó÷èòñÿ.
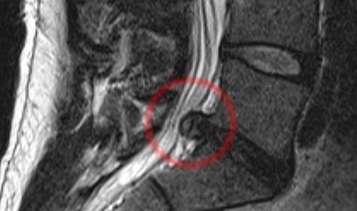
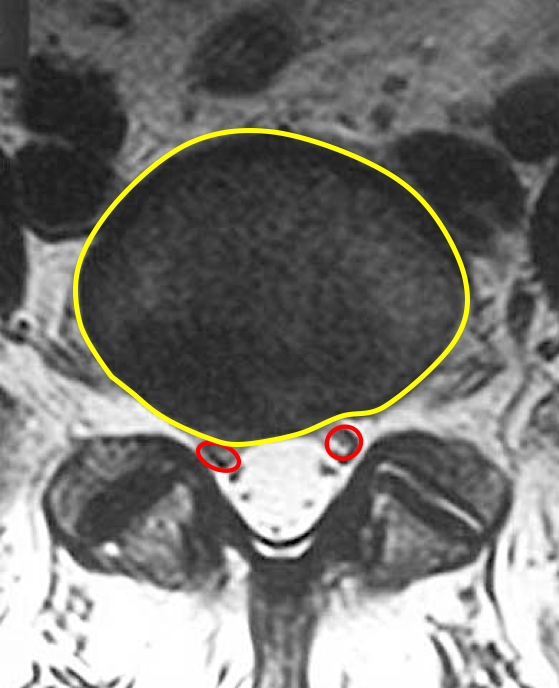
Âíèçó íà ÌÐÒ æåëòûì îòìå÷åí ìåæïîçâîíî÷íûé äèñê è ñòðóêòóðû ïîçâîíî÷íîãî êàíàëà, êðàñíûì îòìå÷åíû ñïèííîìîçãîâûå íåðâû L5.
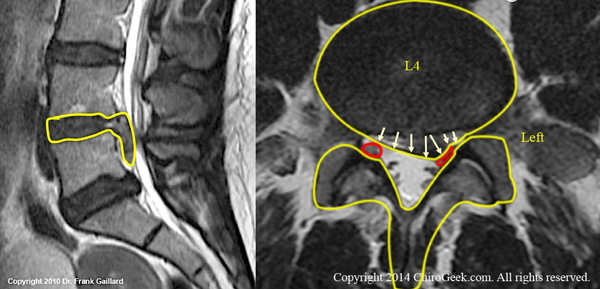
 ñëó÷àå âûøåóêàçàííûõ ñèìïòîìîâ ñëåäóåò ðàññìîòðåòü îïåðàòèâíûé âàðèàíò ëå÷åíèÿ.
 ñëó÷àå, êîãäà ñåêâåñòð íå äàâèò íà íåðâ, ìîæíî ñêàçàòü, ÷òî ïîâåçëî. Ìåñòíûé îòåê â êîíå÷íîì ñ÷åòå óìåíüøèòñÿ, à ãðûæà çàðóáöóåòñÿ â êàíàëå è óìåíüøèòñÿ â îáúåìå. Òàêàÿ ñèòóàöèÿ íå âñåãäà î÷åâèäíà, ïîòîìó ÷òî äî ìîìåíòà ðóáöåâàíèÿ ñåêâåñòð ìîæåò è ñìåñòèòüñÿ. Ïîêîé è ìåñòíûå èíúåêöèè âîçìîæíî ðàññìîòðåòü êàê àëüòåðíàòèâó îïåðàöèè. Âàæíî ïîíèìàòü, ÷òî ðåøåíèå â òàêèõ ñëîæíûõ ñèòóàöèÿõ ëó÷øå ïðèíèìàòü âìåñòå ñî ñïåöèàëèñòîì.  ëþáîì ñëó÷àå äèñê óæå ñêîìïðîìåòèðîâàí (îí ïîòåðÿë ñâîþ ôóíêöèþ) è äàëüíåéøàÿ ñóäüáà ýòîãî ñåãìåíòà ïîçâîíî÷íèêà íåáëàãîïðèÿòíàÿ.
Îïåðàöèÿ
Ñóòü îïåðàöèè â òîì, ÷òî áû óáðàòü ôðàãìåíòû äèñêà èç ïîçâîíî÷íîãî êàíàëà. Ñåé÷àñ òàêèå îïåðàöèè äåëàþò ÷åðåç î÷åíü ìàëåíüêèå ðàçðåçû (îáðàçíî íàçûâàþò çàìî÷íûå ñêâàæèíû) è èñïîëüçóþò óâåëè÷èòåëüíûå ïðèáîðû, ëèáî âèäåîêàìåðû (ýíäîñêîïû). Îáû÷íî õèðóðãè ïðåäëàãàþò òåõíîëîãèè ê êîòîðûì ó íèõ åñòü äîñòóï, è êîòîðûìè îíè ÷àùå ïîëüçóþòñÿ. Ïðèíöèïèàëüíûõ îòëè÷èé ìåæäó ìåòîäèêàìè íåò. Âîññòàíîâëåíèå ïîñëå òàêèõ îïåðàöèé áûñòðîå (âûïèñàòüñÿ èç êëèíèêè ìîæíî õîòü íà ñëåäóþùèé äåíü). Áîëü îáû÷íî ïðîõîäèò ñðàçó ïîñëå îïåðàöèè.
×òî áûâàåò ïîñëå òàêèõ îïåðàöèé? Âåäü ìíîãèå ñëûøàëè èëè ÷èòàëè î áîëüøîì êîëè÷åñòâå îñëîæíåíèé Îïèøó íàèáîëåå ÷àñòûå ñèòóàöèè.
Áîëåâîé ñèíäðîì îñòàëñÿ:
1. Âîçíèêëî íàðóøåíèå ïèòàíèÿ (êðîâîñíàáæåíèÿ) íåðâà èç-çà äîëãîãî ñäàâëåíèÿ ãðûæåé (îïåðàöèÿ íå âñåãäà âûïîëíÿåòñÿ ñâîåâðåìåííî)
2. ×ðåçìåðíîå ñìåùåíèÿ íåðâà ïðè ïîïûòêå âûêîâûðÿòü ñåêâåñòð õèðóðãîì. Êàæäûé îðãàíèçì èíäèâèäóàëåí è çàïàñ «ïðî÷íîñòè» ó âñåõ ñâîé. Ñèòóàöèè ïðè êîòîðûõ íå óáèðàþò ÷àñòü ãðûæè î÷åíü ðåäêè.
Áîëåâîé ñèíäðîì âåðíóëñÿ, à íà ÌÐÒ íîâàÿ ãðûæà:
1. Áîëüøîé ðàçðûâ â äèñêå èç êîòîðîãî âûâàëèëñÿ íîâûé êóñî÷åê
2. Íå óäàëîñü ïðîâåñòè ïîëíóþ ðåâèçèþ è ïî÷èñòèòü äèñê îò ñâîáîäíûõ ôðàãìåíòîâ.  èäåàëüíîì âàðèàíòå, â ñëó÷àå áîëüøèõ ñåêâåñòðîâ è äåôåêòîâ ñòåíêè äèñêà ñëåäóåò ñòàáèëèçèðîâàòü ñåãìåíò èìïëàíòàìè.
Áîëåâîé ñèíäðîì â ñïèíå (â ñî÷åòàíèè ñ áîëüþ â íîãå èëè áåç) ÷åðåç íåñêîëüêî ëåò:
Åñëè ÷àñòü äèñêà âûâàëèëàñü â êàíàë, òî äèñê óìåíüøèëñÿ â îáúåìå è â âûñîòå. Ïðè ýòîì óâåëè÷èëàñü íàãðóçêà íà ôàñåòî÷íûå ñóñòàâû (ñì àíàòîìèþ âûøå).  òàêîé ñèòóàöèè ðàçâèâàåòñÿ àðòðîç (ïîðàæåíèå ñóñòàâîâ). Òî åñòü áîëüíîé äèñê — áîëü â áóäóùåì.
Ìàëûå ãðûæè
Ïðè íåáîëüøèõ ïîâðåæäåíèÿõ ãðûæà ìîæåò íåìíîãî çàäåâàòü íåðâ. Èç-çà òàêîãî ðàçäðàæåíèÿ âîêðóã íåðâà ðàçâèâàåòñÿ îòåê. Ó âàñ êîãäà-íèáóäü çàêëàäûâàëî íîñ? Âîò òîæå ñàìîå ïðîèñõîäèò è â ìåæïîçâîíî÷íîì îòâåðñòèè, íåðâ ñäàâëèâàåòñÿ îêðóæàþùèìè òêàíÿìè.
 òàêîé ñèòóàöèè ïðèåì îáåçáîëèâàþùèõ èëè ìåñòíûå èíúåêöèè, êîòîðûå ñíèìàþò îòåê, ÷àñòî áûâàåò ýôôåêòèâåí. Áîëü áûñòðî óõîäèò.
Ýòè íåáîëüøèå ãðûæè, ïîæàëóé, è ÿâëÿþòñÿ ïðåäìåòîì ñïîðîâ. Ìåòîäèê ëå÷åíèÿ î÷åíü ìíîãî. Ïî ñóòè âñåì ìåòîäû ëå÷åíèÿ ñâîäÿòñÿ ê íåñêîëüêèì: (1) óáðàòü ÷àñòü äèñêà, ÷òî áû îí ìåíüøå âûïèðàë (äëÿ ýòîãî èñïîëüçóåòñÿ ðàçëè÷íûå ëàçåðû, ïëàçìû, ìåõàíè÷åñêèå ñèñòåìû è ò.ï.), (2) ñòàáèëèçèðîâàòü ñåãìåíò ïîçâîíî÷íèêà, ÷òî áû íå ïðîèñõîäèëî «ðàçäðàæàþùèõ» äâèæåíèé â ïîðàæåííîì ñåãìåíòå è íå âîçíèêàë îòåê (ôèçêóëüòóðà, ìàíóàëüíàÿ òåðàïèÿ, êîðñåòû).
Íî çäåñü î÷åíü âàæíî ïîíèìàòü, ÷òî ñåãîäíÿ íèêòî íå ïîêàçàë î÷åâèäíûõ äîêàçàòåëüñòâ âîññòàíîâëåíèÿ ñòðóêòóðû ìåæïîçâîíî÷íûõ äèñêîâ (îïûòû íà êðûñàõ â àìåðèêàíñêèõ ëàáîðàòîðèÿõ íå â ñ÷åò). Íèêòî íå ìîæåò ãàðàíòèðîâàòü, ÷òî ðàçðûâû ôèáðîçíîãî êîëüöà çàðàñòóò òàê, ÷òî âíóòðåííÿÿ ÷àñòü äèñêà ñîõðàíèò ñâîå ñîäåðæèìîå, äèñê íå ïîòåðÿåò ñâîþ âûñîòó è ôóíêöèè.
***
Ñòîëü ðàñïðîñòðàíåííîå çàáîëåâàíèå îòêðûâàåò îãðîìíûé ïðîñòîð äëÿ «áèçíåñà».
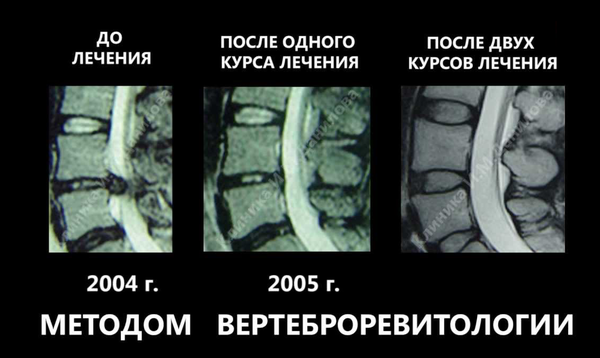
Ê ïðèìåðó, íà êàðòèíêå âûøå ðåêëàìà îäíîé èç ÷àñòíûõ êëèíèê, êîòîðàÿ ïðåäëàãàåò «èííîâàöèîííûé ìåòîä ëå÷åíèÿ». Êàðòèíêà ìíå ïîïàëàñü ñîâåðøåííî ñëó÷àéíî ïðè ïîèñêå â Google. Îíà èíòåðåñíà ôàëüñèôèêàöèåé ðåçóëüòàòîâ ëå÷åíèÿ. Ïîñìîòðèòå íà ñåêâåñòðèðîâàííóþ ãðûæó (2004 ãîä). Âïîëíå âîçìîæíà ñèòóàöèÿ, êîãäà ñåêâåñòð óìåíüøàåòñÿ â îáúåìå è ðóáöóåòñÿ ñàìîñòîÿòåëüíî, ÷òî ïîêàçàíî íà âòîðîé êàðòèíêå (2005 ãîä). Õîòÿ è ñîõðàíÿåòñÿ îùóùåíèå, ÷òî óäàëèëè ñåêâåñòð îáû÷íûì îïåðàòèâíûì ïóòåì. Íî òî, ÷òî ïðåäñòàâëåíî íà òðåòüåé êàðòèíêå íå ïîääàåòñÿ íèêàêîìó îáúÿñíåíèþ âîîáùå. Ýòî ñíèìîê äðóãîãî ÷åëîâåêà. Äåëî â òîì, ÷òî íà òðåòüåé êàðòèíêå ïîêàçàíî íå ïðîñòî âîññòàíîâëåíèå âûñîòû ìåæïîçâîíî÷íûõ äèñêîâ (îíè äàæå âûøå, ÷åì íà ïåðâîé êàðòèíêå), ÷óäåñíûì îáðàçîì ïîâûñèëàñü ñïîñîáíîñòü äèñêîâ óäåðæèâàòü æèäêîñòü (ãèäðîôèëüíîñòü). Ïîçâîíî÷íèê âûãëÿäèò êàê ó ìîëîäîãî ÷åëîâåêà. Âäîáàâîê óøëè èçìåíåíèÿ çàìûêàòåëüíûõ ïëàñòèíîê ïîçâîíêîâ, êîòîðûå áûëè íà ïåðâîé êàðòèíêå. Ïîçâîíî÷íûé êàíàë óâåëè÷èëñÿ â øèðèíå, ÷òî óæå ñîâñåì ôàíòàñòèêà.
Ê ñîæàëåíèþ, ïîäîáíûõ øàðëàòàíîâ êðàéíå ìíîãî â íàøåé ñòðàíå. Îíè íå ïîêàæóò ðåçóëüòàòû èññëåäîâàíèé, êîòîðûå áûëè îïóáëèêîâàíû â ðåöåíçèðóåìûõ æóðíàëàõ. Íî ïîñòàðàþòñÿ êàê ìîæíî äîëüøå çàòÿíóòü «ýôôåêòèâíîå ëå÷åíèå» äëÿ âûêà÷èâàíèÿ äåíåã èç áîëüíîãî ÷åëîâåêà, êîòîðûé êîíå÷íî æå íàäååòñÿ íà ÷óäî è õî÷åò áûòü ñíîâà ìîëîäûì è çäîðîâûì.
***
Ãðûæè è ïðîòðóçèè
Ðàçëè÷èå ìåæäó ýòèìè âåùàìè áîëüøå ðàäèîãðàôè÷åñêîå. Ñ÷èòàåòñÿ, ÷òî ïðè ïðîòðóçèè íå âîçíèêàåò ðàçðûâà ôèáðîçíîãî êîëüöà (ëèáî êðàéíå ìàëûå ðàçðûâû), ìåæïîçâîíî÷íûé äèñê ïðîñòî ñòàíîâèòñÿ áîëåå ïëîñêèì è âûáóõàåò. Ïðè ãðûæå ðàçðûâ ïðîèñõîäèò. Íà ñíèìêàõ ýòè èçìåíåíèÿ â êëàññèêå îïèñûâàþò êàê øèðîêîå îñíîâàíèå (ïðîòðóçèÿ) è ïî òèïó ãðèáíîé øëÿïêè (ãðûæà).  øèðîêîì ñìûñëå ïðîòðóçèè è ãðûæè ìîæíî âñòðåòèòü ó âñåõ ëþäåé ñòàðøå 20 ëåò. Åñëè âçÿòü 1000 ÷åëîâåê ñ óëèöû è ñäåëàòü èì ÌÐÒ, ó 999 âûÿâÿòñÿ òå èëè èíûå ïðèçíàêè èçìåíåíèé ìåæïîçâîíî÷íûõ äèñêîâ (ïðèñëîâóòûå ãðûæè ïî ñêîëüêî-òî ìì). ×òî êîíå÷íî æå íå ïîâîä íà÷àòü áåãàòü ïî âðà÷àì.
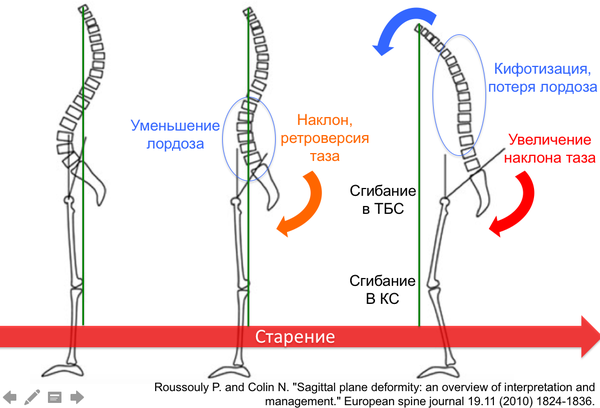
Ìåæïîçâîíî÷íûå ãðûæè — ýòî îäèí èç ÷àñòíûõ ñëó÷àåâ îáùåãî ñòàðåíèÿ ïîçâîíî÷íèêà. Ñ âîçðàñòîì ãðûæè è ñíèæåíèå ñïîñîáíîñòè äåðæàòü æèäêîñòü â ïóëüïîçíîì ÿäðå ïðèâîäÿò ê ñíèæåíèþ âûñîòû ìåæïîçâîíî÷íîãî äèñêîâ è óìåíüøåíèþ ðàññòîÿíèÿ ìåæäó òåëàìè ïîçâîíêîâ. Ïðè òàêîé ñèòóàöèè ïðîèñõîäèò íåñêîëüêî âåùåé: (1) óâåëè÷èâàåòñÿ íàãðóçêà íà çàäíèå îïîðíûå ñòðóêòóðû (ôàñåòî÷íûå ñóñòàâû), íåðàâíîìåðíàÿ íàãðóçêà ïðèâîäèò ê èõ ñòàðåíèþ è ðàçâèòèþ áîëè; (2) óìåíüøåíèå â ðàçìåðàõ ïåðåäíåé ÷àñòè ïîçâîíî÷íèêà ïðèâîäèò ê òîìó, ÷òî ïîçâîíî÷íûé ñòîëá íàêëîíÿåòñÿ âïåðåä (À -> B íà ðèñóíêå), íàðóøàþòñÿ ôèçèîëîãè÷åñêèå èçãèáû è áàëàíñ ïîçâîíî÷íèêà. Ýòè èçìåíåíèÿ çàïóñêàþò êàñêàä èçìåíåíèé áèîìåõàíèêè, î ÷åì ÿ áóäó ïèñàòü â ñëåäóþùèõ ïîñòàõ.
Ïðåäâèäÿ ïîÿâëåíèå ïåðåïå÷àòîê çàêëþ÷åíèé ÌÐÒ è âîïðîñîâ «ó ìåíÿ áîëèò ñïèíà, ÷òî äåëàòü?», çàìå÷ó, ÷òî ëó÷øå âñåãî ñ ýòèì îáðàòèòüñÿ î÷íî ê ñîîòâåòñòâóþùåìó äîêòîðó. Ìíå íå õî÷åòñÿ ïðåâðàùàòü êîììåíòàðèè â âèðòóàëüíóþ ïðèåìíóþ. Ê òîìó æå ó ìåíÿ íå õâàòèò âðåìåíè, òåðïåíèÿ è âíèìàíèÿ âñå ïîñìîòðåòü.
ß ïîíèìàþ, ÷òî îñâåòèë òåìó êðàéíå ïîâåðõíîñòíî, ïîýòîìó åñëè áóäóò óòî÷íÿþùèå âîïðîñû, ïîñòàðàþñü íà íèõ îòâåòèòü. Âîçìîæíî, êòî-íèáóäü âûñêàæåò ñâîå ìíåíèå íà ñ÷åò ãðûæ, ïîòîìó ÷òî òåìà âåñüìà îáøèðíà èç-çà ðàñïðîñòðàíåííîñòè è ïîäõîäû áûâàþò ðàçíûìè.
Áëîã î õèðóðãè ïîçâîíî÷íèêà
Источник


Межпозвонковые диски с течением лет в результате серьезных физических нагрузок или действия других факторов изнашиваются, а также постепенно теряют свою эластичность и упругость. Поскольку центр тяжести тела человека расположен на границе перехода поясничного отдела позвоночника в пояснично-крестцовый, именно он подвержен максимальным статодинамическим нагрузкам. Поэтому примерно у половины всех больных, у которых обнаружены межпозвоночные грыжи, они присутствуют на уровне сегмента L5–S1.

Диск L5–S1 находится между последним поясничным позвонком и крестцом. Возникающие в нем дегенеративные изменения при остеохондрозе, ожирении, сколиозе, травмах, метаболических и других нарушениях приводят сначала к образованию протрузии L5–S1, а впоследствии и грыже. Спровоцировать развитие заболевания способны и интенсивные физические нагрузки, особенно связанные с подъемом тяжестей. Но и малоподвижный, сидячий образ жизни так же провоцирует нарушение питания тканей диска, постепенное снижение уровня его гидратации, эластичности и в итоге приводит к протрузии, грыже диска.

Поскольку на уровне L5–S1 проходит так называемый конский хвост (крупное нервное сплетение), формирование грыжи быстро приводит к возникновению сильных болей и неврологических осложнений. При несвоевременно начатом лечении развивается синдром конского хвоста, что вызывает:
- мощные боли в пояснице, отдающие в ноги;
- парестезию задних поверхностей бедер и промежности;
- слабость мышц ног, снижение коленного и ахиллова рефлексов;
- недержание кала и мочи;
- эректильную дисфункцию.

Виды грыж
Различают передние и задние межпозвонковые грыжи. Но если первые образуются с наружной стороны позвонков и редко приводят к нарушениям самочувствия, то задние, выпячивающиеся в позвоночный канал, способы оказывать давление на корешки нервов и провоцировать тяжелые осложнения.
Грыжа может выпячиваться в разные области позвоночного канала, в сторону поверхности одного из тел позвонков и т. д. Поэтому различают следующие виды межпозвоночных грыж.
Дорзальная
Грыжа формируется в области прохождения спинномозговых корешков. Провоцирует боли в пояснице, отдающие в ягодицы, тазобедренные суставы, а также хромоту. При таком типе грыжевого выпячивания больным сложно сидеть, наблюдается онемение ног, уменьшение объема мышц нижних конечностей и быстрое наступление усталости при ходьбе. При напряжении мышц брюшного пресса происходят прострелы.

Медианная
Грыжа располагается по центру позвоночного канала. Она провоцирует боли в пояснице, отдающие в заднюю поверхность бедер, голеней, иногда стоп. При крупных размерах отмечается нарушение контроля над мочеиспусканием, ухудшение эрекции и снижение чувствительности ног, приводящее к парезу или параличу.

Парамедианная
Пульпозное ядро выпячивается в правую или левую часть позвоночного канала, где проходят многие нервные окончания. Это вызывает жгучие боли в промежности, затруднение мочеиспускания и дефекации даже при сильных позывах, а также чувство онемения в области паха.

Фораминальная
Грыжа располагается в самом узком месте позвоночника (фораминальном отверстии). Поскольку в нем проходят нервные волокна даже небольшое образование способно провоцировать очень сильные боли и вызывать тяжелые неврологические отклонения.

Циркулярная или диффузная
Выпячивание занимает все пространство позвоночного канала, что сопряжено с серьезной опасностью компрессии спинного мозга. Образование грыжи сопровождается присутствием болей даже в состоянии покоя, ощущения покалывания в ногах и выраженной слабости вплоть до потери двигательной способности и контроля над опорожнением мочевого пузыря и кишечника.

Секвестрированная
Представляет собой отделившуюся часть пульпозного ядра, сместившуюся от пораженного межпозвоночного диска вверх или вниз по позвоночному каналу. Секвестрированная грыжа является 100% показанием к хирургическому вмешательству. Отделение части ядра сопровождается сильным прострелом, усилении боли при натуживании, нарушением подвижности ноги.
Независимо от вида грыжи L5–S1, ее образование практически мгновенно приводит к снижению качества жизни человека и вызывает сильные боли в спине и голенях.

Диагностика
Для диагностики межпозвонковой грыжи L5–S1 требуется в первую очередь очный осмотр невролога или вертебролога. На первой консультации врач собирает анамнез, выясняет условия труда, характер симптомов и осматривает больного. Это позволяет предположить наличие грыжи и назначить дополнительные исследования:
- МРТ;
- рентген пояснично-крестцового отдела позвоночника;
- КТ;
- миелографию.

Наиболее информативным методом диагностики заболевания является МРТ. Исследование позволяет точно определить присутствие протрузии или грыжи любого позвоночно-двигательного сегмента и даже обнаружить особенно сложно поддающиеся диагностике фораминальные грыжи. Благодаря МРТ врач получает точные данные о локализации выпячивания, его размерах, склонности к секвестрации, что позволяет назначить максимально эффективное лечение в каждом конкретном случае.
Консервативные методы лечения грыжи позвоночника L5–S1
Лечение без операции грыжи диска L5–S1 на ранних стадиях развития часто успешно и приводит к нормализации состояния больного. Но длительность ремиссии напрямую зависит от того, насколько правильный образ жизни ведет человек и каким нагрузкам подвергается ежедневно. Но чтобы добиться положительной динамики, терапия должна быть правильно подобранной и быть комплексной.
Медикаментозная терапия
Необходима для устранения болевого синдрома, мышечных спазмов и улучшения проводимости нервных импульсов. С этой целью назначаются НПВС, миорелаксанты, витамины группы В. Для ускорения процессов восстановления хрящевой ткани могут использоваться хондропротекторы, но эффективность препаратов этой фармакологической группы не имеет 100% подтверждения.

Блокады
Инъекции анестетиков (лидокаин, новокаин), иногда в сочетании с кортикостероидами в определенные точки в области пораженного позвоночно-двигательного сегмента. Они применяются для быстрого купирования острых болей, но могут выполняться только квалифицированным медперсоналом в условиях полной стерильности.

Мануальная терапия
Курс сеансов, проведенных с определенным интервалом, позволяет устранить спазм перенапряженных мышц и наоборот тонизировать чрезмерно расслабленные. Восстановление правильной анатомии позвоночно-двигательного сегмента может даже привести к уменьшению размеров грыжи.

ЛФК
Комплекс индивидуально подобранных упражнений позволяет укрепить мышечный корсет и уменьшить нагрузку на пораженный участок позвоночника.
Физиотерапия
Направлена на уменьшение интенсивности болевых ощущений, нормализацию мышечного тонуса и улучшение нервной проводимости. С этой целью назначается курс электрофореза, магнитотерапии, терапии диадинамическими токами.
В определенных случаях больным рекомендуется тракционная терапия, т. е. вытяжение позвоночника. С ее помощью смещенные позвонки встают на свои места, а расстояние между ними немного увеличивается, что устраняет избыточное давление на пораженные межпозвоночные диски.

Для повышения эффективности консервативного лечения больные могут прибегать к помощи дополнительных методов:
- рефлексотерапии;
- кинезитерапии;
- остеопатии;
- гирудотерапии.
Операция при грыжи позвоночника L5–S1
Операция при грыже пояснично-крестцового отдела позвоночника – крайняя мера, к помощи которой прибегают в строго определенных ситуациях:
- при отсутствии положительных изменений в состоянии больного спустя 1–3 месяца лечения консервативными методами;
- выраженном синдроме конского хвоста;
- возникновении паралича;
- секвестрированных грыжах.
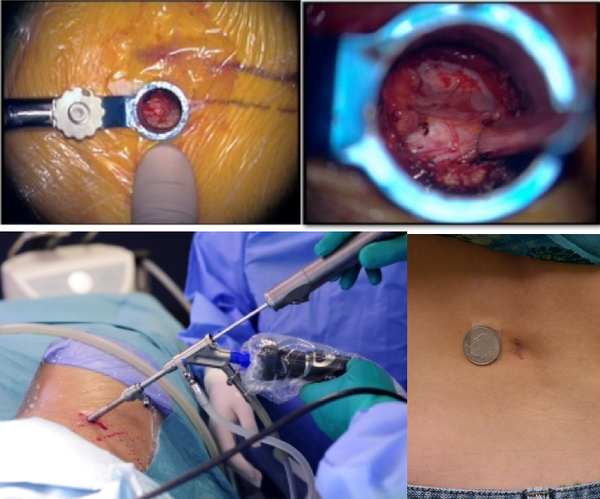
Все выполняемые при грыже операции малоинвазивны и отличаются высоким уровнем безопасности. Современная нейрохирургия предлагает такие способы решения проблемы, как:
- нуклеопластика;
- эндоскопическая операция;
- микродискэктомия.
Конкретная тактика операции при грыже диска L5–S1 выбирается на основании ее размеров, вида и общего состояния здоровья пациента. Если на этапе предоперационной подготовки предполагается, что будет удалена значительная часть межпозвонкового диска, нейрохирург уведомит пациента о необходимости установки специального имплантата для закрытия образовавшегося дефекта. Сегодня для этих целей применяется специальная сетка Barricaid. Она используется для восполнения недостающей части фиброзного кольца и предотвращения вытекания пульпозного ядра наружу через имеющийся дефект.
Иногда межпозвонковая грыжа L5–S1 достигает таких размеров, что требуется полное удаление диска. В таких ситуациях нейрохирурги могут принять решение добиться спондилодеза, т. е. сращения позвонков L5 и S1 между собой, но подобное приведет к ограничению подвижности позвоночника, что не всегда приемлемо для пациентов.
Другим вариантом решения проблемы является установка эндопротеза М6. Он представляет собой копию естественного межпозвоночного диска, так как имеет искусственное фиброзное кольцо и пульпозное ядро. Установка эндопротеза требует от нейрохирурга досконального владения технологией, но если врач прошел соответствующее обучение, то монтаж М6 не вызывает у него трудностей.
Пункционная хирургия
Методы пункционной хирургии (нуклеопластики) в арсенале нейрохирургов появились недавно, но уже успели полностью перевернуть представления об операциях при межпозвонковых грыжах. Они практически лишены интраоперационных рисков, позволяют в день проведения хирургического вмешательства покинуть клинику, полностью свободным от болей, и избежать образования рубцов.

Суть нуклеопластики состоит во введении под контролем ЭОП в пульпозное ядро диска тонкой канюли через мягкие ткани над пораженным позвоночно-двигательным сегментом. Как только она достигнет центра ядра, в нее погружают электрод, который создает:
- лазерную энергию (лазерная нуклеопластика);
- холодную плазму (холодноплазменная);
- радиоволны (радиоволновая).
В первом случае выпаривание части пульпозного ядра осуществляется посредством тепловой энергии лазера, но это сопряжено с риском перегрева окружающих тканей, в числе которых могут быть кровеносные сосуды и нервы. Поэтому в последнее время предпочтение отдается другим методам нуклеопластики, в особенности холодноплазменной и гидропластике.
Суть холодноплазменной нуклеопластики состоит в применении холодной плазмы, которая разрушает ткани ядра, не приводя к сильному нагреву. В результате в межпозвоночном диске создается отрицательное давление, что приводит к втягиванию образовавшегося выпячивания назад.
Гидропластика основана на разрушении содержимого ядра напором физраствора. Она осуществляется с помощью специально созданного для этой процедуры аппарата SpineGet. Вводимый в тело наконечник имеет 2 ответвления: для нагнетания подаваемой под давлением жидкости и отсасывания отработанного материала. Поскольку разрушение ядра и удале?