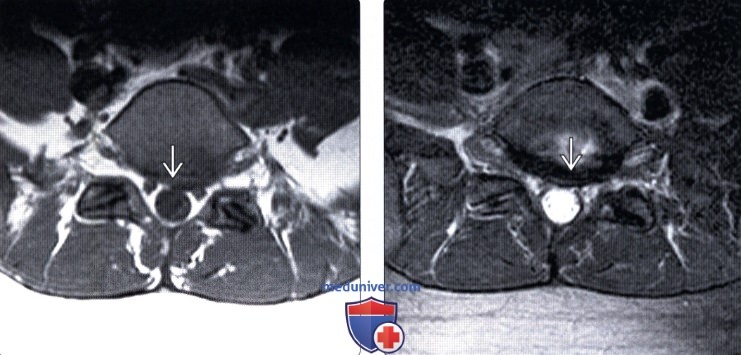
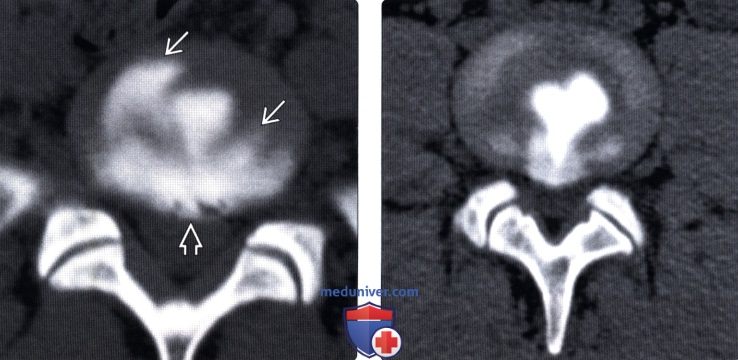
Грыжа пролабирует в позвоночный канал

 Пролабирование межпозвоночного диска – это первый этап формирования межпозвоночной грыжи, когда возникают только первые нарушения и изменения в структуре диска, без нарушения целостности фиброзного кольца. Эти изменения полностью обратимы, если своевременно начать лечение. Размеры пролапса могут колебаться от 1 до 3 мм. Чаще всего данное состояние обнаруживаются у женщин 30-35 лет. В 49% случаев поражаются поясничные позвонки, в 46-47% — это грудные позвонки, а реже всего поражаются шейные. При несвоевременном обращении за медицинской помощью пролабирование переходит в хроническое и прогрессирующее течение межпозвоночной грыжи.
Пролабирование межпозвоночного диска – это первый этап формирования межпозвоночной грыжи, когда возникают только первые нарушения и изменения в структуре диска, без нарушения целостности фиброзного кольца. Эти изменения полностью обратимы, если своевременно начать лечение. Размеры пролапса могут колебаться от 1 до 3 мм. Чаще всего данное состояние обнаруживаются у женщин 30-35 лет. В 49% случаев поражаются поясничные позвонки, в 46-47% — это грудные позвонки, а реже всего поражаются шейные. При несвоевременном обращении за медицинской помощью пролабирование переходит в хроническое и прогрессирующее течение межпозвоночной грыжи.
Причины возникновения
Первые изменения в структуре межпозвоночного диска могут развиваться при наличии ряда причинных факторов:
- Нарушения обмена веществ;
- Наличие хронических заболеваний позвоночного столба (ревматоидный артрит, болезнь Бехтерева, остеохондроз, искривления позвоночника и др.);
- Длительное нарушение технологии правильного питания (отсутствие питательных веществ, витаминов, минералов);
- Травмы позвоночника (вывихи, переломы, ушибы и др.);
- Частые нагрузки на позвоночник (работа на дачном участке, профессиональные вредности – грузчики и пр.);
- Ожирение и избыточная масса тела;
- Возрастные изменения.
Риск развития пролапса межпозвоночного диска увеличивается при воздействии на человека некоторых предрасполагающих факторов:
- Женский пол;
- Чистое вегетарианство (полный отказ от животной пищи);
- Возраст от 30-40 лет;
- Сахарный диабет;
- Курение и злоупотребление алкоголем;
- Снижение функции щитовидной железы ;
- Сидячий образ жизни;
- Однообразные движения в позвоночнике в течение длительного времени.
Под влиянием всех предрасполагающих и причинных факторов межпозвоночный диск начинает терять свою упругость, плотность и прочность. Из него уходит необходимая для нормального функционирования жидкость, микроэлементы и питательные вещества. Как следствие – стенка межпозвоночного диска начинает выпячиваться (от лат. «пролапс» — выпадение) и выходить за пределы позвонка. Фиброзное кольцо при этом все еще сохраняет свою целостность и остается не поврежденным.
Классификация
Основные виды пролабирований межпозвоночного диска по расположению патологии:
- Заднебоковое пролабирование – выпячивание диска происходит сбоку от спинномозгового канала;
- Центральное пролабирование (медианное) – выпячивание происходит в направлении спинномозгового канала, к центру тел позвонков;
- Переднебоковое пролабирование – выпячивание диска происходит в направлении остистых отростков и передней связки позвоночника, кнаружи;
- Латеральное пролабирование (боковое) – выпячивание диска происходит кнаружи позвоночника, с одной из сторон позвонка.
По локализации процесса пролапсы диска делятся на:
- Пролабирование в шейном отделе позвоночника;
- Пролабирование в грудном отделе;
- Пролабирование в поясничном отделе.
Симптомы пролабирования межпозвоночного диска
Клинические признаки пролапса межпозвоночного диска достаточно слабые и зачастую пациент не обращает на них никакого внимания. Вне зависимости от пораженного отдела позвоночника пациент ощущает одни и те же симптомы:
- Повышенная усталость от привычной нагрузки;
- Кратковременные и слабые боли в области спины;
- Периодические онемения кожи и «ползание мурашек»;
- Дискомфорт после сна на привычной постели.
Диагностика
 Диагностика пролабированного диска производится крайне редко. Чаще всего это случайное обнаружение патологии при диагностике другого заболевания. Единственным информативным методом, который с достоверностью определяет наличие пролабирования диска, является МРТ (магнитно-резонансная томография). При помощи данного метода возможно обнаружить даже самые минимальные изменения межпозвоночного диска и начать срочное и безотлагательное лечение.
Диагностика пролабированного диска производится крайне редко. Чаще всего это случайное обнаружение патологии при диагностике другого заболевания. Единственным информативным методом, который с достоверностью определяет наличие пролабирования диска, является МРТ (магнитно-резонансная томография). При помощи данного метода возможно обнаружить даже самые минимальные изменения межпозвоночного диска и начать срочное и безотлагательное лечение.
Лечение пролабирования межпозвоночного диска
Лечение пролабирования исключительно консервативное и помогает пациенту полностью избавиться от дальнейшего прогрессирования патологии.
Медикаментозное лечение
- Хондропротекторы: Мукосат, Терафлекс, Хондроксид. Устраняют основную причину заболевания, восстанавливают поврежденный хрящ и устраняют процессы его разрушения. Курс лечения индивидуальный и зависит от возраста пациента, действия на него предрасполагающих факторов и скорости восстановительных процессов.
- Биогенные стимуляторы: Алоэ, ФиБС, Плазмол и пр. Ускоряют обменные и восстановительные процессы, запускают естественные механизмы восстановления тканей.
- Витамины: Мульти-табс, Нейробион и пр. Улучшают защитные свойства организма, нормализуют обмен веществ, нервную передачу и улучшают кровообращение.
Физиотерапевтическое лечение
Физиотерапия является основным методом лечения данной стадии формирования межпозвоночной грыжи. Каждое из этих мероприятий позволяет нормализовать обменные процессы, ускорить кровоток по сосудам, восстановить передачу нервных импульсов, расслабить мышечные волокна, увеличить расстояние между пораженными позвонками. Основные методы физиотерапевтического лечения пролапса межпозвоночного диска:
- Иглоукалывание;
- Массаж;
- ЛФК;
- Грязевые ванны;
- Сероводородные ванны;
- Вытяжение позвоночника.
Осложнения
Осложнения на стадии пролабирования межпозвоночного диска не возникают, потому что не затрагиваются основные структуры позвоночника. При отсутствии своевременного лечения пролапс диска переходит на стадию протрузии и далее, до формирования грыжи межпозвоночного диска.
Профилактика
Для того чтобы избежать возникновения пролабирования межпозвоночного диска и его дальнейшего развития в грыжу диска, необходимо выполнять ряд условий и правил:
- При возникновении любых жалоб в области позвоночного столба не заниматься самолечением;
- Борьба с гиподинамией (при наличии сидячей работы устраивать подвижные перерывы, ходить на работу пешком и пр.);
- Укреплять мышечный каркас спины (гимнастика, зарядка, тренажеры);
- Следить за осанкой с детского возраста;
- Питаться по технологиям питания, употребляя все необходимые минералы, белки и жиры.
Источник
КТ, МРТ пролабирования межпозвоночного дискаа) Терминология: б) Визуализация пролабирования межпозвоночного диска:
в) Дифференциальная диагностика: г) Патология: д) Клинические особенности: — Также рекомендуем «Лучевая диагностика пролабирования межпозвоночного диска» Редактор: Искандер Милевски. Дата публикации: 9.8.2019 |
Источник
Выпадение, или пролапс диска позвоночника, вызывает дискомфорт и болезненные симптомы. Происходит в результате травмирования или дистрофических изменений. Вид заболевания связан с локализацией процесса. Эффективность лечения зависит от ранней диагностики.
Как образуется пролапс
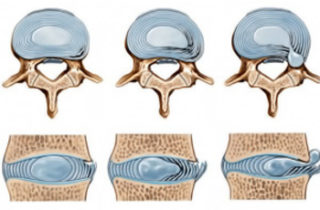
Стадии формирования протрузии и пролапса позвоночного диска
Симптом выпадения формируется в результате длительного дегенеративно-дистрофического процесса. Около 80% случаев связано с такими заболеваниями, как остеохондроз, ревматизм, системная красная волчанка и другие.
Протрузия – это состояние, когда межпозвонковый диск может выходить на расстояние 2–3 мм со своего места. По мере прогрессирования болезни происходит его дальнейшее смещение. Если диск вылезает более чем на 4 мм за пределы контура позвонка, развивается пролапс.
Диск – своеобразная прослойка, расположенная между двумя соседними позвонками. Состоит из хряща и волокнистого фиброзного кольца с гелеобразным пульпозным ядром в середине. Защищает спинной мозг от повреждений. Помогает сохранять прочность и гибкость позвонков, играет роль амортизатора.
В некоторых случаях диск настолько смещается, что может выпадать со своей природной позиции. Происходит разрыв фиброзного кольца, хрящевая основа выходит за его пределы. Формируется межпозвоночная грыжа. Идет защемление между позвонками отходящих нервных корешков.
Причины выпадения

Заболевание часто встречается у спортсменов, неправильно распределяющих нагрузку на позвоночник
Пролабирование диска позвоночника происходит, когда фиброзное кольцо получает травму при избыточном давлении или нагрузке. Он может выскочить при тяжелой физической работе, поднятии большого веса, перенапряжении во время занятий спортом. Если вылетел позвонок, причиной может стать удар при аварии, падение с высоты.
Иногда мелкие травмы остаются незаметными, человек их игнорирует. При увеличении нагрузок повреждения накапливаются, в результате диск вылетает. Кроме того, дистрофические процессы всех структур позвонков появляются в силу следующих причин:
- хронические заболевания позвоночника;
- малоподвижный образ жизни;
- метаболические расстройства в организме;
- ожирение;
- психоэмоциональные нарушения;
- несбалансированное питание;
- вредные привычки;
- экологические факторы.
Заболевание может развиваться при прямом давлении грыжи на спинномозговой канал или корешок нерва. Воспаление связано с раздражением нервных окончаний химической субстанцией, которая содержится в составе студенистого ядра. Эти вещества называют медиаторами воспаления.
Болезнь дорзальной стороны тела развивается не у всех, наиболее подвержены люди от 35 до 40 лет и пожилые в силу развития возрастных изменений позвоночника. У ребенка патология встречается крайне редко.
Локализация и виды пролапса
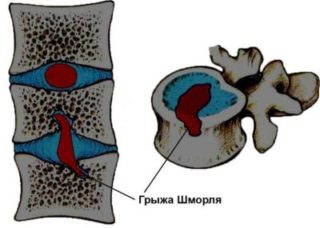
При медианном пролапсе — грыже Шморля — есть угроза сдавливания спинного мозга
Грыжа может образоваться на любом участке позвоночника, но чаще пролабирование развивается в области шеи и поясницы, так как они обладают наибольшей подвижностью. Реже страдают диски грудины, поскольку эта область защищена мышечным корсетом. Заболевание имеет 5 видов. Они классифицируются по направлению выпячивания диска.
- Дорсальное или заднее смещение направлено к задней стенке позвоночного столба.
- Переднебоковое выпячивание характеризуется смещением вперед с повреждением передней связки.
- Медианное располагается в центре, где есть потенциальная угроза спинному мозгу.
- Парамедианное или заднебоковое смещение возможно в бок (влево или вправо), а также назад.
- Боковое или латеральное, когда хрящевая ткань выходит через щель между позвонками.
Сегменты шейного отдела амортизируют нагрузку на верхнюю часть позвоночника. При неблагоприятных условиях диски теряют воду, трескаются. Первыми протрузии подвергаются сегменты шейного отдела С5–6, С7. Они компенсируют нагрузку при наклонах и поворотах головы. Диски С3–С4 поражаются реже.
Пролапс грудного отдела возникает нечасто. Например, проекция 4 и 5 позвонков – зона печени и желчного пузыря. Они не столь подвижны, поэтому диски ТН4–5 и ТН3–4 имеют незначительную нагрузку и меньше изнашиваются.
Пролапс межпозвоночного диска в поясничном отделе встречается в 48% случаев. Сегмент L4– L5 испытывает давление при работе мышц нижней части спины. Диск L5–S1 амортизирует нагрузку на бедренную и подвздошную кость, нижние конечности.
Клинические проявления

При защемлении нерва грыжей конечность может утратить чувствительность
Пролапс – прогрессирующее заболевание с периодическими обострениями. Оно развивается постепенно, на протяжении недель и месяцев. Острый период возникает внезапно. При любом виде пролапса основным признаком является болевой синдром. В зависимости от пораженного участка, отмечаются следующие сопутствующие симптомы выпадения диска позвоночника:
- онемение конечности;
- покалывание и пощипывание в пальцах рук или ног, ощущение ползающих мурашек;
- слабость в руках, ногах;
- боль отдает в плечи, ягодицы;
- болевой синдром в области поясницы и крестца.
Дискомфорт в пояснице усиливается при кашлевом толчке. Пациент не может разогнуть спину. Чтобы снизить боль, он находится в вынужденной позе.
При сдавливании крупных нервных корешков происходит нарушение иннервации бедра. Возникает слабость сгибательных мышц, исчезают некоторые рефлексы, развивается паралич конечностей. В тяжелом случае у пациента возникает онемение органов малого таза, проблемы с мочевым пузырем и кишечником.
Виды диагностики
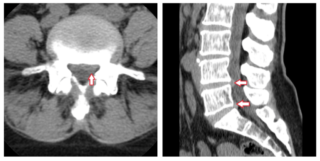
Лучше всего визуализируются мягкие ткани на снимках КТ
Определить, в каком отделе позвоночника образовалась проблема, может только врач. С подозрением на пролапс диска следует обращаться к вертебрологу. Обследование начинается с осмотра и сбора анамнеза. Пациент должен подробно рассказать историю начала заболевания, указать на возможные причины, охарактеризовать свои ощущения, оценить степень дискомфорта и болезненности.
Для дифференциальной диагностики с другими заболеваниями позвоночника пациенту нужно сделать ряд лабораторных и инструментальных исследований:
- клинический анализ крови и мочи;
- биохимия крови;
- рентгенография позвоночника;
- МРТ для оценки степени повреждения дисков и ширины позвоночного столба;
- электрофизиологический метод дает возможность обнаружить поврежденные нервные окончания;
- дискография с контрастным веществом позволяет выявить протрузии и грыжи.
Для уточнения диагноза больному может понадобиться консультация невролога, хирурга или ортопеда.
Лечение пролапса
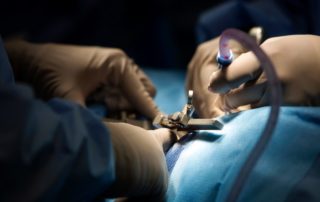
Хирургическое лечение протрузии предотвращает пролапс диска
В начальной стадии болезни показана консервативная терапия. Официальная медицина имеет универсальную схему лечения, которая подходит для любой формы патологии. Категорически запрещается вправлять выпавший диск народным костоправам в домашних условиях.
Для снятия боли пациенту назначают НПВП (нестероидные противовоспалительные препараты): Диклофенак, Индометацин, Ибупрофен, Кетопрофен и другие. Если эти препараты малоэффективны, добавляют гормональные средства, например, преднизолон. Лекарство принимают в виде таблеток, используют местно в форме мази или геля. В тяжелом случае делают инъекционную блокаду.
Зажимы и мышечные спазмы устраняют с помощью миорелаксантов – Мидокалм, Мидостад Комби. Назначают комплекс микроэлементов и витаминов, особенно группы B.
Для заживления тканей, восстановления хрящей и суставов используют хондропротекторы Румалон, Алфлутоп, Терафлекс. Эти препараты используют в таблетированной форме или в виде мази.
При повреждении дисков не последняя роль отдается физическим упражнениям. Ортопед или физиотерапевт подбирает индивидуальный комплекс. Занятия направлены на растягивание межпозвонковых промежутков, укрепление мышц позвоночника, повышение кровообращения в проблемном участке.
Следует уделить внимание питанию. Необходимо исключить соленые блюда. Избыток соли приводит к скоплению жидкости в суставах, что усугубляет их давление и травмирование. Пища должна быть сбалансированной и легкоусваиваемой, богатой минеральными веществами, витаминами.
Если в результате лечения нет положительной динамики, пролапс не удается устранить консервативным путем, выполняют оперативное вмешательство. Этот способ предполагает полное удаление диска. Таким образом прекращается болезненное давление на нервные корешки.
Операцию делают под местным обезболиванием. Через разрез в мягких тканях удаляют поврежденный диск и прилежащую часть кости. При необходимости проводят пересадку костной ткани с другого участка. Мягкие ткани ушивают и накладывают стерильную повязку.
Садиться и вставать можно на вторые сутки. Передвигаться на незначительное расстояние только под контролем специалиста.
Возможные последствия и профилактика
Так как пролапс сдавливает находящиеся рядом анатомические структуры, может развиваться компрессия спинного мозга, что приводит к нарушению функций нижних конечностей и опущению органов малого таза. Это обездвиженность, неконтролируемое мочеиспускание и дефекация.
Смертельно опасное состояние, которое приводит к отказу печени и почек, – стеноз позвоночного канала. Положительный результат от лечения можно ожидать, если больной выполняет все назначения и соблюдает рекомендации, данные врачом.
Для профилактики следует поддерживать активный образ жизни, выполнять физические упражнения для укрепления мышечного корсета, следить за массой тела, правильно питаться. Нельзя допускать травмы позвоночника, перенапряжение мышц. При появлении болей в спине, возникновении заболеваний позвоночника следует вовремя обратиться к врачу.
Выпадение диска – опасное состояние, которое сложно лечить. Все же пролапс не является приговором. Своевременная диагностика и лечение дает возможность восстанавливать функции позвоночника без операции, а профилактика – избежать рецидива.
Источник