Грыжа сальник что это

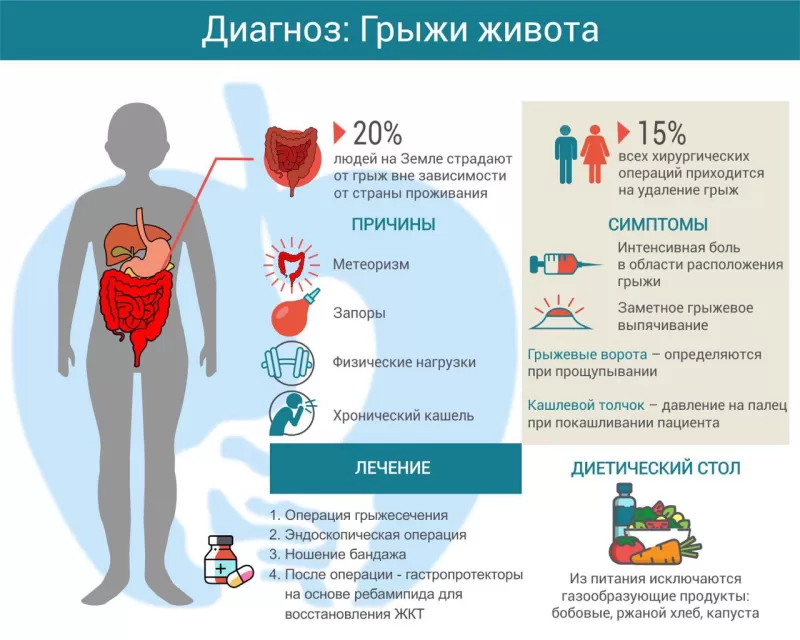
Грыжа – заболевание, характеризующееся выходом органов и тканей из полости, в которой они располагаются, через патологические отверстия с сохранением целостности кожи. Предрасполагающими факторами являются наследственность, ожирение, недостаточное питание, беременность, истончение соединительной ткани в старости и другие причины. Единственным эффективным методом лечения грыж является хирургическая операция – герниопластика.
- Строение грыжи
- Виды грыж
- Паховая грыжа
- Бедренная грыжа
- Грыжа белой линии живота
- Пупочная и околопупочная грыжа
- Вентральные грыжи
- Грыжа спигелиевой линии живота
- Диастаз прямых мышц живота
- Осложнения грыж
- Лечение грыж
- Цены на оперативное лечение грыж
- Хирурги, выполняющие операции
- Запись на консультацию
Строение грыжи
В составе любой грыжи можно выделить 4 основных компонента:
-
 Грыжевой мешок – наружный слой брюшины, окружающий орган и выходящий вместе с ним за границы полости. Мешок состоит из трех сегментов: шейки, тела и дна. В воротах грыжи располагается шейка, остальные части выступают из полости.
Грыжевой мешок – наружный слой брюшины, окружающий орган и выходящий вместе с ним за границы полости. Мешок состоит из трех сегментов: шейки, тела и дна. В воротах грыжи располагается шейка, остальные части выступают из полости. - Содержимое мешка грыжи – подвижные органы, выступающие в грыжу при натуживании.
- Ворота грыжи – отверстие (слабое место) в стенке, с которого начинается грыжа. Естественными отверстиями являются паховый канал и пупочное кольцо. К патологическим отверстиям относят образованный грыжей бедренный канал.
- Грыжевые оболочки – ткани, покрывающие грыжу снаружи. Строение оболочек зависит от расположения грыжи.
Особенности локализации и строения каждого элемента грыжи необходимо учитывать при проведении операции грыжесечения.
Виды грыж
Грыжи классифицируются по разным признакам. Например, они бывают врожденные и приобретённые, вправимые, невправимые, свободные и ущемленные. По стадии развития грыжи бывают начальные, канальные и полные.
С анатомической точки зрения грыжи делятся на внутренние и наружные. Наружные (грыжи передней брюшной стенки) составляют до 75% всех случаев, из которых до 80% находятся в паховом канале, другие – в области белой линии живота и бедренном канале. Наиболее распространенные виды грыж описаны ниже.
Паховая грыжа
Из-за отличий в строении пахового канала (короткий, широкий и слабо защищен мышечным корсетом) паховые грыжи чаще наблюдаются у мужчин, чем у женщин. В зависимости от места формирования и хода канала, грыжи делятся на косые, прямые, внутристеночные, околопаховые, скользящие и комбинированные.
Неосложненная паховая грыжа проявляется припухлостью в паховой области, которая увеличивается при натуживании, кашле, чихании. Возможны боли внизу живота с иррадиацией в поясницу, крестец, мошонку, нарушение стула и мочеиспускания. Пальцевое исследование грыжевого канала позволяется определить вид грыжи. Дополнительную диагностику проводят с помощью ультразвука, рентгена, лабораторных анализов.
Бедренная грыжа
Этот вид грыж чаще диагностируются у женщин по причине особенностей строения таза. Её воротами является бедренное кольцо, которое имеет сложное анатомическое строение и заполнено жировой тканью. Содержимое грыжи – кишечник и большой сальник.
Характерным проявлением бедренной грыжи является выпячивание чуть ниже паховой связки. У пациентов отмечаются боли в паху, которые отдают в ногу, и симптомы диспепсии.
Для диагностики проводят пальпацию места выпячивания, ультразвуковое исследование грыжи и органов брюшной полости, ирригоскопию и лабораторные тесты.
Грыжа белой линии живота
Формируется дефект белой линии живота чаще всего над пупком, реже около пупка или ниже него. Содержимое грыжи – сальник и петли тонкого кишечника. Нередко у таких пациентов обнаруживается диастаз (расхождение прямых мышц живота).
Симптомы такой грыжи похожи на признаки болезней органов желудочно-кишечного тракта (изжога, нарушения стула, отрыжка и другие). Поэтому необходимо проводить дополнительное обследование для точной диагностики.
Пупочная и околопупочная грыжа
Пупочная и околопупочная грыжа – это дефект пупочного кольца и находящихся вокруг него участков белой линии живота, при котором происходит выпячивание кишечника, большого сальника за пределы брюшной полости.
Сопровождается это тошнотой, болью в животе, которая усиливается при кашле, натуживании, видимым расширением пупочного кольца.
Вентральные грыжи
Данные грыжи возникают на месте рубцов, которые образовались после операций на органах брюшной полости. Способствуют несостоятельности наложенных швов воспалительные изменения в ране, сахарный диабет, несоблюдение послеоперационного режима и т.п. Чаще всего в грыжевом мешке оказываются петли тонкого кишечника и сальник.
Характеризуется вентральная грыжа появлением округлого выпячивания в области послеоперационной раны, которое увеличивается при натуживании, кашле. Таких пациентов могут также беспокоить нарушения стула и боли в животе. Опасность этих грыж заключается в том, что при их ущемлении быстро нарастают явления перитонита, что может привести к летальному исходу.
Грыжа спигелиевой линии живота
Грыжа спигелиевой линии – это дефект переднебоковой области брюшной стенки, при котором происходит выход внутренних органов живота через дефект мышечно-апоневротического слоя. Возникает он в результате травм данной области, избыточного веса и т.д.
Клинически характеризуется появлением объемного образования на передней или боковой поверхности живота. Пациента при этом беспокоят боли в области выпячивания, нарушения стула, метеоризм. Такая грыжа достаточно часто осложняется ущемлением, которое может привести к кишечной непроходимости, перитониту и даже летальному исходу.
Диастаз прямых мышц живота
Расхождение прямых мышц живота – это состояние, которое характеризуется увеличением расстояния между краями прямых мышц более чем на 2 см. Данное состояние является физиологическим у женщин на поздних сроках беременности и может самостоятельно разрешиться в течение года после родов.
При таких дефектах на первый план выступают трудности в выполнении физической работы, при которой необходимо напрягать мышцы пресса. Также диастаз сопровождается тошнотой и нарушением пищеварения.
Осложнения грыж
Поздно диагностированные и нелеченые грыжи увеличивают риск развития следующих осложнений:
- Ущемление грыжи. Органы, находящиеся внутри грыжевого мешка подвергаются чрезмерному сдавливанию и в них наступают тяжелые расстройства кровообращения. Например, это осложнение часто бывает при бедренной грыже. Вначале появляются симптомы кишечной непроходимости. Затем через 2-8 часов с момента ущемления наступает некроз петель кишечника. При отсутствии лечения через 8-10 часов начинается перитонит. Лечится только оперативно в экстренном порядке. Очень высока вероятность летального исхода.
- Невправимость грыжи. В грыжевом мешке постоянно находится его содержимое (органы), но кровообращение не нарушается. Основной причиной невправимости считается образование спаек при давно существующих грыжах, которые удерживают органы внутри мешка. Лечится оперативно.
- Копростаз. Развивается при попадании в грыжевой мешок толстой кишки, из-за чего нарушается ее моторика. Лечение направлено на нормализацию прохождения каловых масс по кишечнику. Применяются клизмы и диета.
- Воспаление грыжевого мешка или оболочек грыжи. Серьезное осложнение с высоким риском перитонита и летального исхода. Лечение – экстренная операция.
Лечение грыж
Единственное эффективное лечение грыж – хирургическое. Это связано с тем, что других более эффективных методов не найдено, а самоизлечение невозможно. Рекомендуется провести операцию как можно раньше, чтобы избежать серьёзных осложнений.
Вид обезболивания зависит от объема оперативного вмешательства. Используют как местную, эпидуральную, проводниковую анестезии, так и общий наркоз. В настоящее время существуют множество вариантов операций для устранения грыж, в том числе и малоинвазивная лапароскопическая герниопластика. В каждом случае способ грыжесечения подбирается индивидуально. После операции важно ограничить физические нагрузки на три месяца.
Цены на оперативное лечение грыж
| Лапароскопическая операция при пупочной грыже, вентральной грыже, грыже белой линии живота (вкл.материалы), 1 категория | 68500 руб. |
| Лапароскопическая операция при пупочной грыже, вентральной грыже, грыже белой линии живота (вкл.материалы), 2 категория | 78500 руб. |
| Лапароскопическая операция при пупочной грыже, вентральной грыже, грыже белой линии живота (вкл.материалы), 3 категория | 89500 руб. |
| Лапараскопическая операция при паховой, бедренной грыже, без ущемления (вкл.материалы), 1 сторона | 68500 руб. |
| Лапараскопическая операция при паховой, бедренной грыже, без ущемления (вкл.материалы), 2 стороны | 119500 руб. |
| Оперативное лечение паховой, бедренной грыжи, без ущемления (вкл.материалы), 1 сторона | 55000 руб. |
| Оперативное лечение паховой, бедренной грыжи, без ущемления (вкл.материалы), 2 стороны | 98500 руб. |
| Оперативное лечение пупочной грыжи, вентральной грыжи, грыжи белой линии живота (вкл.материалы), 1 категория | 55000 руб. |
| Оперативное лечение пупочной грыжи, вентральной грыжи, грыжи белой линии живота (вкл.материалы), 2 категория | 65000 руб. |
| Оперативное лечение пупочной грыжи, вентральной грыжи, грыжи белой линии живота (вкл.материалы), 3 категория | 75000 руб. |
Хирурги, выполняющие операции

Терехин Алексей Алексеевич
Хирург
Кандидат медицинских наук


Иванов Николай Александрович
Хирург, онколог
Кандидат медицинских наук


Садовников Станислав Вячеславович
Хирург
Кандидат медицинских наук


Черноусов Фёдор Александрович
Хирург-гастроэнтеролог
Врач высшей категории, доктор медицинских наук, профессор


Аболмасов Алексей Валерьевич
Хирург, эндоскопист
Врач высшей категории, кандидат медицинских наук, доцент

Источник
Пупочная грыжа
Что такое пупочная грыжа?
Грыжа живота – это заболевание, при котором через различные врождённые или приобретённые отверстия брюшной стенки происходит выпячивание органов брюшной полости под покровы тела. А пупочная грыжа – это одна из разновидностей грыж, при которой происходит выпячивание внутренних органов через пупочное кольцо, то есть грыжевое выпячивание образуется в области пупка.
Как часто встречаются пупочные грыжи?
Пупочная грыжа является одной из распространённых разновидностей грыж. Частота пупочных грыж среди первичных наружных грыж живота достигает 15 % и занимает второе место после паховых грыж.
Чем образована пупочная грыжа?
Пупочная, как и любая другая грыжа, состоит из грыжевых ворот, грыжевого мешка и грыжевого содержимого. Грыжевые ворота – это врождённое или приобретённое отверстие в мышечно-апоневротическом слое брюшной стенки, через которое происходит выпячивание внутренних органов вместе с прилежащим париетальным листком брюшины (который покрывает изнутри брюшную стенку). В случае пупочной грыжи воротами является расширенное пупочное кольцо. Грыжевой мешок при пупочной грыже, как и при любой другой, образуется из прилежащего листка париетальной брюшины, который выстилает изнутри брюшную стенку в области грыжевых ворот – пупочного кольца в случае пупочной грыжи. Грыжевое содержимое – это внутренние органы, находящиеся в грыжевом мешке. В грыжевой мешок пупочной грыжи могут перемещаться большой сальник, петли тонкого кишечника, поперечноободочная кишка и реже другие органы. Количество грыжевого содержимого зависит от ширины грыжевых ворот и размеров грыжевого мешка. Если грыжевое содержимое свободно перемещается из брюшной полости в грыжевой мешок и обратно, то это вправимая грыжа. Если же грыжевое содержимое (большой сальника или кишечник) оказывается фиксировано спайками к стенкам грыжевого мешка, то грыжа называется невправимой.
Почему возникает пупочная грыжа?
Пупочное кольцо является естественным «слабым» слабым местом брюшной стенки. Оно формируется у плода к 6 месяцу внутриутробного развития плода и постепенно уменьшается к моменту рождения ребёнка. После отпадения пуповины формируется пупок в виде втянутого рубца. Пупочные грыжи у взрослых обычно приобретённые и возникают вследствие расширения пупочного кольца. Предрасполагающими факторами к образованию пупочных грыж могут быть беременность, ожирение, асцит, дисплазия соединительной ткани (врождённая слабость соединительной ткани). У женщин пупочные грыжи встречаются значительно чаще, чем у мужчин, в связи с растяжением передней брюшной стенки и расширением пупочного кольца во время беременности.
Как проявляется пупочная грыжа?
Небольшие вправимые пупочные грыжи могу не вызывать никаких жалоб, кроме наличия небольшого выпячивания в области пупка, представляющего косметический дефект. Большие пупочные грыжи могут проявляться периодической болью в области пупка, усиливающейся после физической нагрузки и приёма пищи. При длительном грыженосительстве грыжа может стать невправимой из-за постоянной травматизации внутренних органов в грыжевом мешке и развития вследствие этого спаек между грыжевым мешком и грыжевым содержимым.
Чем опасны пупочные грыжи?
Наиболее серьёзное осложнение любой грыжи – это ущемление. Это состояние угрожает жизни больного и требует оказания экстренной хирургической помощи. Под ущемлением грыжи понимают сдавление грыжевого содержимого (какого-либо внутреннего органа) в грыжевых воротах, приводящее к нарушению кровообращения в нём и грозящее некрозом (омертвением). Чаще всего ущемление развивается остро после резкой физической нагрузки, но может происходить и постепенно, особенно при невправимых грыжах. Риск ущемления при пупочных грыжах особенно велик. Это объясняется тем, что пупочные грыжи обычно имеют относительно небольшие грыжевые ворота и большой грыжевой мешок. Ущемление грыжи – показание к экстренному хирургическому вмешательству, поскольку промедление в операции чревато развитием некроза грыжевого содержимого, флегмоны грыжевого мешка, кишечной непроходимости и перитонита.
Какое обследование необходимо при пупочной грыже?
Для диагностики пупочной грыжи обычно достаточно осмотра больного. При больших и гигантских пупочных грыжах, особенно невправимых, целесообразно выполнить компьютерную томографию (КТ) брюшной полости. Это исследование даёт информацию о размерах грыжевых ворот, характере грыжевого содержимого, позволяет вычислить объём грыжевого мешка и объём брюшной полости. Эти данные бывают крайне необходимы для выбора операции. Всем больным с пупочными грыжами перед плановой операцией необходимо выполнить ультразвуковое исследование (УЗИ) брюшной полости и малого таза, чтобы не пропустить наличие другой патологии органов брюшной полости. Иногда пупочная грыжа бывает первым проявлением таких заболеваний как рак яичников и цирроз печени. Оба этих заболевания могут сопровождаться скоплением жидкости в брюшной полости (асцит) и повышением внутрибрюшного давления, увеличением размеров живота и выпячиванием пупка.
Какая тактика лечения при пупочных грыжах?
При пупочных грыжах до 1 см, протекающих бессимптомно возможно наблюдение. Операции при таких размерах грыж выполняют только по эстетическим показаниям. При грыжах большего размера показано оперативное лечение в плановом порядке, учитывая риск возможного ущемления грыжи. При пупочных грыжах с воротами до 2 см возможно выполнение операций с использованием для пластики грыжевых ворот местных тканей. Наиболее распространены методики операции Мейо и Сапежко. После выполнения разреза, окаймляющего пупок по верхней или нижней полуокружности, выделяют грыжевой мешок, отделяют его от пупка. После удаления грыжевого мешка производят ушивание пупочного кольца (грыжевых ворот) созданием дубликатуры апоневроза в поперечном (методка Мейо) или продольном (методика Сапежко) направлении. Пупок при возможности необходимо сохранить. Его удаляют только при грыжах большого размера, когда сохранение пупка сопряжено с высоким риском нарушения его кровоснабжения. При размере грыжевых ворот более 2 см показано использование для пластики синтетического сетчатого импланта, учитывая высокий риск рецидива грыжи при пластики местными тканями. Сетчатый протез играет роль «заплатки», а также укрепляет зону швов на апоневрозе, способствует формированию более прочного рубца. Сетчатый протез должен перекрывать грыжевые ворота на 2 – 3 см в каждую сторону. Его можно расположить поверх апоневроза («on lay»-технология), в предбрюшинном пространстве («sublay»-технология) и интраперитонеально (в брюшной полости, IPOM-технология). Расположение синтетического импланта поверх апоневроза используется относительно редко, имеет больше историческое значение. Более распространено расположение синтетического импланта в предбрюшинном пространстве. Внутрибрюшное расположение синтетического импланта требует использование специальных его модификаций с антиадгезивным покрытием, препятствующим образованию спаек между сетчатым имплантом и кишечником. Данную операцию можно выполнить и с использованием лапароскопической технологии.
Источник
Общие сведения
Растяжение сухожильного апоневроза прямых мышц, расположенного по средней линии живота, отмечается у 1% населения. Физиологический диастаз брюшной мускулатуры наблюдается у младенцев и у 66-100% беременных в 3 триместре гестационного периода. Стойкому выраженному расхождению мышц более подвержены женщины субтильного телосложения, выносившие больше одного ребенка, мужчины среднего и старшего возраста, страдающие абдоминальным ожирением.
Причины диастаза
Возникновению заболевания способствует длительное повышение внутрибрюшного давления в сочетании с нарушением структуры волокон, формирующих срединную сухожильную мембрану передней брюшной стенки. По мнению специалистов в сфере пластической и абдоминальной хирургии, наиболее распространенными причинами расхождения прямых мышц являются:
Беременность. Рост матки приводит к значительному растяжению стенки живота и увеличению брюшного давления. Ситуация усугубляется расслабляющим действием релаксина, который угнетает синтез коллагеновых волокон и стимулирует их распад, вследствие чего соединительная ткань становится более эластичной. Мышечный диастаз более выражен при многоплодии, многоводии, вынашивании крупного плода, ранее перенесенных кесаревых сечениях, раннем начале физических тренировок после родов.
Несостоятельность мышечно-сухожильных структур. Недоразвитие мускульных волокон стенки живота провоцирует физиологическое расхождение пучков прямых мышц у новорожденных. Младенческий абдоминальный диастаз чаще наблюдается при недоношенности детей. Расширение белой линии вследствие дистрофических изменений тканей у взрослых женщин и мужчин встречается редко.
К числу факторов, потенцирующих расхождение брюшной мускулатуры, принадлежат ожирение, стремительное похудение, значительные физические нагрузки, запоры, хронические заболевания органов дыхания с надсадным кашлем, которые играют ведущую роль в развитии патологии у пациентов мужского пола. В группу риска также входят больные с врожденной дисплазией соединительной ткани, диастаз часто ассоциирован с наследственными коллагенопатиями — грыжами разной локализациями, варикозной болезнью, миопией, сколиозом, плоскостопием с вальгусной деформацией, частыми подвывихами лодыжек, геморроем.
Патогенез
Пусковым моментом формирования диастаза прямых мышц живота становится длительное растяжение брюшной стенки, обусловленное ростом матки, большим объемом висцерального жира, нарушениями пищеварения при употреблении новорожденным продуктов, вызывающих метеоризм. Под действием распирающих нагрузок прямые мышцы расходятся, а соединяющая их белая линия растягивается.
Усугубляющим фактором становится ослабление межмышечного апоневроза вследствие несостоятельности волокон при коллагенопатиях, разрыхлении соединительной ткани.
Восстановление размеров межмышечного апоневроза может нарушаться при ранних интенсивных тренировках для восстановления физической формы, поскольку сокращение прямых мышц пресса с одновременным повышением внутрибрюшного давления фиксирует белую линию в растянутом состоянии. Аналогичный эффект оказывает тяжелая физическая работа, расстройства, при которых кратковременно интенсивно напрягается брюшной пресс (запор, кашель). Сохранение диастаза при резком похудении обусловлено более медленным сокращением сухожильных волокон, которые не успевают подтянуться за уменьшающимся в объеме животом.
Классификация
Систематизация форм абдоминального диастаза проводится с учетом локализации участка растяжения и расстояния между внутренними краями прямых мышц. Такой подход позволяет определиться с тактикой ведения пациента и объемом хирургического вмешательства (при его необходимости). Пластические и абдоминальные хирурги различают следующие виды и степени растяжения белой линии:
По локализации диастаза. Выделяют надпупковый, подпупковый, смешанный варианты (с одновременным расхождением прямых мышц выше и ниже пупка). Растяжение апоневроза в области эпигастрия чаще диагностируется у мужчин, в мезогастральной и гипогастральной области — у женщин после перенесенных родов.
По выраженности диастаза. При расхождении I степени расстояние между краями прямых абдоминальных мышц составляет от 2 до 5 см, при II степени — от 5 до 7 см, при III степени — больше 7 см. Чем более выражено растяжение, тем тяжелее клиническая симптоматика и сложнее предполагаемая операция.
Классификация вариантов болезни, используемая в пластической хирургии, учитывает состояние как прямых, так и других групп мышц живота. Соответственно выделяют диастазы типа А — классический послеродовый, B — с расслаблением нижней части и боковых отделов живота, C —распространяющийся до реберных дуг и мечевидного отростка, D — сочетающийся с отсутствием талии.
Симптомы диастаза
Клиническая картина болезни напрямую зависит от степени растяжения сухожильного апоневроза. На начальном этапе единственным проявлением диастаза является косметический дефект в виде выпячивания живота по белой линии. При напряжении пресса можно увидеть «желобок», разделяющий края прямых мышц. Расхождение может сопровождаться дискомфортом, умеренной болезненностью в эпигастрии, околопупочной области во время физических нагрузок, болью в пояснице, затруднениями при ходьбе.
При прогрессировании заболевания отмечаются нарушения моторики кишечника (метеоризм, запоры), тошнота. У 66% женщин с послеродовым растяжением апоневроза наблюдается дисфункция мышц диафрагмы таза, которая клинически проявляется недержанием мочи в момент кашля, чихания. При выраженном диастазе могут выявляться признаки атрофии мускулатуры живота, венозного застоя в сосудах нижних конечностей.
Осложнения
При значительном расхождении краев прямых мышц (7 см и более) у пациентов нередко формируются грыжи пупочного кольца и белой линии живота, которые обусловлены наличием дефектов апоневроза и выходом органов брюшной полости вместе с брюшиной под кожу. Частым осложнением заболевания является спланхноптоз — опущение внутренних органов вследствие ослабления мускулатуры живота, что клинически проявляется хроническими запорами вплоть до развития кишечной непроходимости, тошнотой, тахикардией, головокружениями. При дискоординации работы мышц возникает чрезмерная нагрузка на позвоночник, которая может привести к постоянным болям в спине, нарушению осанки.
Диагностика
Постановка диагноза не представляет затруднений, поскольку диастаз прямых мышц живота всегда сопровождается характерной клинической картиной. Диагностический поиск при тяжелой стадии заболевания направлен на выявление возможных осложнений и нарушений в работе внутренних органов. План обследования пациента включает следующие физикальные и инструментальные методы:
Пальпация живота. Определить наличие диастаза позволяет тест: больного просят лечь на спину, согнув ноги в коленях, и напрячь брюшной пресс. При этом врач может пропальпировать выступающие валики по краям прямых мышц и оценить ширину расхождения. Метод недостаточно эффективен у пациентов с избыточной массой тела вследствие затруднений при проведении пальпации.
УЗИ брюшной стенки. Сонография – доступное неинвазивное исследование, с его помощью визуализируют растяжение и истончение белой линии, которым сопровождается увеличение расстояния между прямыми мышцами. При использовании ультразвукового метода можно определить наличие таких осложнений, как грыжи передней стенки живота, опущение брюшных органов.
Рентгенография. Обзорная рентгенография ОБП дает возможность оценить размеры и взаимное расположение внутренних органов. У 84% пациентов наблюдается гастроптоз различной степени выраженности. Метод также помогает дифференцировать диастаз с другими патологическими состояниями, сопровождающимися сходной клинической картиной.
В стандартных лабораторных исследованиях (клиническом анализе крови, мочи, копрограмме) при неосложненном расхождении прямых мышц отклонения от нормы не обнаруживаются. Для комплексной оценки состояния внутренних органов пациентам, у которых возникли осложнения заболевания, могут рекомендоваться КТ, МСКТ брюшной полости, измерение кислотности желудочного сока, УЗИ органов малого таза.
Дифференциальная диагностика диастаза выполняется с врожденными аномалиями развития соединительной ткани, грыжами белой линии и пупочного кольца, хроническими заболеваниями пищеварительного тракта (гастритами, энтероколитами), болезнями мочеполовой системы. Кроме осмотра абдоминального и пластического хирурга пациенту рекомендованы консультации гастроэнтеролога, уролога, гинеколога, младенцам — неонатолога или педиатра.
Лечение диастаза прямых мышц живота
Тактика ведения пациента определяется длительностью существования апоневротического растяжения, его степенью и типом. При развитии диастаза на фоне желудочно-кишечных, бронхолегочных и других заболеваний обязательно назначается лечение основной патологии. В младенческом возрасте используется выжидательный подход с принятием решения об оперативном укреплении брюшной стенки после 6 месяцев при наличии сопутствующих грыж и после 12 месяцев при сохранении диастаза и выраженной клинической симптоматике.
Период наблюдения за женщиной после родов обычно составляет не менее года, при этом физиологическим считается растяжение апоневроза мышц живота до 2,0-2,5 см, сохраняющееся в течение первых 6-8 послеродовых недель. Женщинам с расхождением абдоминальных мышц показано ношение бандажа на протяжении 2-4 месяцев после родов, отказ от использования слингов, коррекция питания для обеспечения нормальной дефекации, поддерживание живота при кашле и чихании.
Оперативное лечение диастаза проводится при расхождении мышц живота 2-3 степени, наличии сопутствующей пупочной грыжи. У женщин хирургическое вмешательство выполняется не ранее, чем спустя год после родов при отсутствии планов на новую беременность и хорошем состоянии брюшной мускулатуры. С учетом степени и характера растяжения, состояния окружающих тканей применяются различные виды операций:
Эндоскопическая абдоминопластика. Во время вмешательства может устанавливаться сетчатый аллотрансплантат, сшиваться краевые участки прямых мышц, укрепляться грыжевой сеткой потенциально слабые зоны апоневроза. Возможно одновременное проведение герниопластики. Преимуществом малоинвазивной операции является минимальный косметический дефект, однако этот метод неприменим при необходимости иссечения избыточной ткани.
Пластика диастаза через разрез или проколы. Традиционное ушивание диастаза(использование сетчатого имплантата) рекомендовано при наличии дряблых и растянутых участков кожи, которые планируется удалить в процессе операции. В ходе герниопластики используется сетчатый имплантат и накладываться швы на влагалища прямых мышц. При значительных отложениях подкожного жира проводится абдоминопластика.
Прогноз
Прогноз заболевания благоприятный.
Источник