Грыжа у плода на головном мозге

Черепно-мозговая грыжа (цефалоцеле) — это грыжевое выпячивание в области дефекта костей черепа, обычно локализующееся в местах соединения костей. Менингоцеле — это выпячивание через дефект только тверднои мозговой оболочки, которая покрыта кожей. Содержимое менингоцеле-спинномозговая жидкость. При больших дефектах в состав грыжевого мешка может входить мозговая ткань, и тогда аномалия носит название менингоэнцефапоцеле. Если в состав грыжевого мешка входит часть желудочковой системы, используюттермин «менингогидроэнцефапоцеле». Наиболее часто дефекты располагаются в области затылка, но могут образовываться и в других отделах (лобном, теменном, назофарингеапьном).
Цефалоцеле — это менее распространенная аномалия, по сравнению с другими открытыми дефектами нервной трубки. Ее частота составляет в среднем 1 случай на 3000-6000 живорожденных и зависит от популяционных особенностей.
Цефалоцеле возникает в результате нарушения закрытия дефекта нервной трубки и обычно формируется на 4-й нед внутриутробной жизни. Дефект в черепе, через который могут пролабировать оболочки мозга и мозговая ткань, образуется из-за нарушения разделения поверхностной эктодермы и подлежащей нейроэктодермы. Цефалоцеле может возникать и при синдроме амниотических тяжей, когда в ранние сроки беременности часть черепа вовлекается в процесс и ампутируется. В этих случаях дефект может располагаться в любой области черепа и не иметь связи с медиальной линией.
При ультразвуковом исследовании цефалоцеле определяется как паракраниальное грыжевое образование, предлежащее к костям черепа. Поданным отечественных исследователей, около 75% цефалоцеле располагаются в затылочной области, 20% — в париетальной и около 5% — в других областях (в том числе в лобной). Точный диагноз можно поставить только в случаях четкой визуализации дефекта костей черепа. Поперечная плоскость сканирования головы плода создает оптимальные условия для оценки целостности черепа. Дефект кости может быть очень маленьким, поэтому ультразвуковое исследование головы плода всегда должно проводиться с особой тщательностью. В некоторых случаях размеры дефекта могут быть меньше размеров грыжевого мешка и находиться ниже границ разрешающей способности ультразвуковой аппаратуры среднего класса. Точное расположение костного дефекта можно установить, используя лицевые и мозговые структуры в качестве ориентиров.
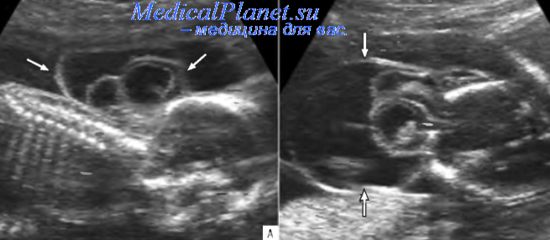
Согласнолитературным данным, средний срок диагностики цефалоцеле при втором скрининговом ультразвуковом исследовании соответствует 22 нед беременности. Чувствительность эхографии в выявлении этого порока в среднем составляет 78,6%.
Аналогичные результаты были получены в ходе недавно проведенного самого крупного мультицентрового европейского исследования, в котором приняли участие 17 стран. Согласно данным этого анализа, точность пренатальнои диагностики цефалоцеле при скрининговом ультразвуковом исследовании во II триместре беременности составила 79%.
При наличии цефалоцеле нередко встречаются другие аномалии развития головного мозга: микроцефалия (особенно при больших размерах грыжевого выпячивания), вентрикуломегалия, гидроцефалия. В 7-15% случаев выявляется spina bifida. Нередко цефалоцеле входит в состав синдрома Меккеля-Грубера, который относится к заболеваниям с аут сомно-рецессивным типом наследования и помимо патологии ЦНС включает поликистоз почек и постаксиальную полидактилию.
Помимо синдрома Меккеля — Грубера цефалоцеле входит в состав синдромаУокера — Варбурга, криптофтальмоза, фон Фосса, Гольденхара, Робертса, амниотических тяжей, а также фронтоназальной дисплазии и фациоаурикуловертебрального комплекса.
Нередко цефалоцеле связано с ХА (трисомии 13 и 18, несбалансированные транслокации), поэтому пренатальное обследование должно включать кариотипирование.
При выявлении цефалоцеле родителям должна быть предоставлена консультация нейрохирурга для уточнения возможностей хирургической коррекции в неонатальном периоде и обсуждения долгосрочного прогноза. Следует помнить, что при отсутствии сочетанных аномалий прогноз при энцефалоцеле хуже, чем при менингоцеле. При выявлении у плода несбалансированной транслокации следует провести кариотипирование родителей для исключения носи-тельства сбалансированной транслокации одним из супругов. В случае гибели плода или новорожденного с нормальным кариотипом, но наличием сочетанных аномалий, показано тщательное патологоанатомическое исследование для уточнения синдромологического диагноза. Исследование плаценты помогает в выявлении амниотических тяжей, которые могли быть пропущены при пренатальном обследовании.
При заключительной медико-генетической консультации необходимо постараться выявить неблагоприятные факторы, повлиявшие на формирование порока и обсудить эмпирический риск повторения порока (3-5%). Прием фолиевой кислоты (4 мг/сут) за 3 мес до предполагаемой следующей беременности может снизить риск повторения этой патологии на 70%.
Учебное видео УЗИ головного мозга плода в норме
— Читать далее «Патология мозолистого тела плода. Обследование мозолистого тела плода.»
Оглавление темы «Диагностика патологии нервной системы у плода.»:
1. Методика исследования головного мозга плода. Обследование позвоночника плода.
2. Анэнцефалия плода. Экзэнцефалия плода. Акрания плода.
3. Иниэнцефалия плода. Ранняя диагностика иниэнцефалии плода.
4. Черепно-мозговая грыжа плода. Цефалоцеле у плода.
5. Патология мозолистого тела плода. Обследование мозолистого тела плода.
6. Шизэнцефалия плода. Голопрозэнцефалия у плода.
7. Микроцефалия. Диагностика микроцефалии у плода.
8. Лиссэнцефалия. Диагностика лиссэнцефалии у плода.
9. Синдром Арнольда — Киари. Диагностика синдрома Арнольда — Киари у плода.
10. Гидроцефалия у плода. Диагностика вентрикуломегалии у плода.
Источник
Краниосхизис и микроцефалия плода. Мозговая грыжа эмбриона
Среди наиболее часто встречающихся внешне заметных дефектов головного мозга наблюдается такое состояние, при котором передняя часть нервной трубки не закрывается с дорзальной стороны. В этом случае головной мозг и череп остаются открытыми, что известно под названием краниосхизиса. Обычно краниосхизис сопровождается недоразвитием головного мозга. В том случае, если наблюдается почти полное недоразвитие головного мозга, то такое состояние называют анэнцефалией (anencephalia).
К счастью, такие чрезвычайно уродливые плоды обычно быстро погибают, так как обнаженные головной мозг и его оболочки очень легко поражаются инфекцией.
Одним из наиболее заметных дефектов головного мозга является микроцефалия. Мозг у микроцефалов чрезвычайно мал и такие индивидуумы в буквальном смысле этого слова «имеют очень мало над ушами». Микроцефалы обычно слабоумны и, как правило, не живут долго после рождения.
Состояние, при котором желудочки головного мозга расширены вследствие ненормального количества цереброспинальной жидкости, известно как гидроцефалия. Череп зародыша с его еще не сросшимися швами очень пластичен и способен расширяться по мере увеличения размера головного мозга.
В тех редких случаях, когда гидроцефалия выражена слабо и не прогрессирует, расширение черепа может оказаться достаточным и головной мозг повреждается не очень сильно. Чаще кора мозга так сильно прижимается к черепу вследствие повышенного давления цереброспинальной жидкости, что она становится безнадежно поврежденной.
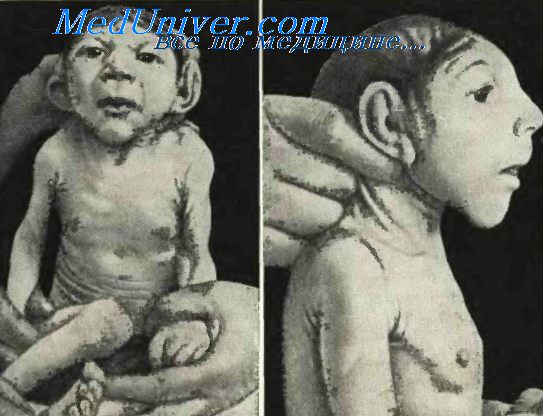
Мозговая грыжа (encephalocele)
Иногда независимо, а иногда вместе с гидроцефалией появляется местное выпячивание части головного мозга, выступающее через незакрытый шов черепа и покрытое сверху лишь кожей. Это состояние называется мозговой грыжей (encephalocele).
Причинные факторы, лежащие в основе как гидроцефалии, так и мозговой грыжи, еще не известны. Возможно, что во многих случаях блокирование сильвиева водопровода препятствует нормальному оттоку церебральной жидкости из желудочков полушарий и промежуточного мозга, вследствие чего вызывается их чрезмерное расширение. Однако отсутствие достоверных данных пока еще не позволяет окончательно судить о механизме образования мозговой грыжи.
Можно думать, что в этих случаях стенка мозга раннего эмбриона перерастает размеры черепа. Если избыточный рост возникает позднее и он менее интенсивен, то стенка мозга остается ненарушенной, вследствие продолжающегося роста выпячивается из черепа в виде грыжи.
На риcунке головной мозг эмбриона расщеплен в том месте, где наиболее часто наблюдается краниосхизис. Вероятно, что головной мозг с таким дефектом в процессе дальнейшего развития приобретает ряд других нарушений, достигающих высшей степени при анэнцефалии, которая так часто сопровождает краниосхизис.
— Также рекомендуем «Врожденное расщепление позвоночника. Причины расщепления позвоночника эмбриона»
Оглавление темы «Патология нервной системы эмбриона. Органы чувств эмбриона»:
1. Автономная нервная система эмбриона. Парасимпатическая нервная система плода
2. Слабоумие плода. Монголизм эмбриона
3. Краниосхизис и микроцефалия плода. Мозговая грыжа эмбриона
4. Врожденное расщепление позвоночника. Причины расщепления позвоночника эмбриона
5. Внутримозговые дермоиды. Пилонидальные кисты и органы чувств эмбриона
6. Свободные и инкапсулированные нервные окончания эмбриона. Нервно-мышечные окончания
7. Орган вкуса эмбриона. Формирование органа вкуса у плода
8. Орган обоняния эмбриона. Носовые камеры и раковины плода
9. Обонятельная область у эмбриона. Аномалии развития носа у плода
10. Орган зрения эмбриона. Формирование глаза у плода
Источник
Исцеление перелома височной толики

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Одним из принципиальных действий при переломе височной кости является 1-ая помощь. Ежели травма произошла у малыша, то его нужно непременно доставить в больницу, даже ежели отсутствуют наружные признаки повреждения. Все что нужно делать в таковой ситуации, это наложить повязку на ухо и срочно госпитализировать пациента. Не стоит делать никаких излишних действий, для самостоятельного диагностирования состояния детей.
Виды переломов
Перелом височной кости различают по нраву и области повреждения. Выделяют четыре главных типа: линейный, открытый (закрытый), оскольчатый или вдавленный.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Влияние переломов черепа на позвоночник
Связанно это с тем, что головной мозг связан со спинным. Также шейный отдел позвоночника прикреплен к черепной коробке. Черепно-мозговая травма, которая приводит к нарушению функциональности позвоночника, именуется сочетанной. Перелом черепа может вызвать повреждение позвоночника.
Оскольчатые и вдавленные переломы черепа повреждают твердую оболочку черепа, вследствие этого формируется гематома в области мозга.
В большая части вариантов таковые последствия наблюдаются, ежели при повреждении задет шейный отдел позвоночника, или затронут спиной мозг. Восстановление позвоночника может произойти, но лишь в редких вариантах. Травмирование позвоночника приводит к частичному или полному параличу тела человека.
Способы исцеления
Схожая операция небезопасна для детей и взрослых. В зависимости от области травмирования, а также трудности перелома, исцеление может проводиться различными способами. Пожилой человек с черепно-мозговой травмой не подвергается хирургическому вмешательству из-за огромного риска. Травма головы является суровой патологией, потому при переломах в большая части вариантов проводится хирургическое вмешательство.
Диагностика включает ряд лабораторных и аппаратных исследований:
Черепно-мозговая травма у малыша
Переломы височной и теменной зоны часто диагностируются у детей. Так как у новорожденных детей в теменной зоне отсутствует кость, то схожая травма может произойти чрезвычайно просто. В итоге повреждения теменной области, у малыша происходит вдавливание кости вовнутрь. Последствия для малыша оказываются чрезвычайно томными. Предпосылки схожей травмы могут быть различные: от родовой травмы до удара томным предметом.
Подвывих не постоянно поддается полному восстановлению, так как полное отклонение челюстной головки от впадины вставить на прежнее место удается чрезвычайно время от времени. Черепно-мозговая травма, которая характеризуется, как подвывих височно-нижнечелюстного сустава, диагностируется почаще у взрослых, чем у малыша.
С помощью движения рук травматолог вправляет челюсть, опосля чего накладывает необычную повязку — фиксатор. Снимается таковая повязка через недельку. Исцеление не проводится методом хирургического вмешательства.
- общие анализы;
- рентген;
- КТ.
Лишь опосля того, как установлена общественная картина патологии определяется методика ее устранения. Для установления полной мед картины может потребоваться консультация пары докторов различной специальности.
Но для полного восстановления функциональности позвоночника могут потребоваться длинные годы, зависит это от того, как крепок организм малыша. Травма позвоночника опосля перелома черепа у детей поддается исцелению лучше, чем у взрослых.
До этого всего человека с переломом черепа осматривают и оказывают все пригодные деяния для восстановления его состояния. Опосля того как состояние пострадавшего стабилизируется, его посылают на диагностику. В экстренных вариантах диагностика проводиться в тот момент, пока нездорового готовят к операции.
6-11-30
Даже в варианте сохранения жизни, мозговая деятельность мощно нарушается. Пострадавшие с таковой травмой выживают чрезвычайно время от времени. Человек остается инвалидом. Вдавленный перелом может привести к размозжению мозга.
Потому проводится лишь хирургическое вмешательство для восстановления всех тканей, с следующей терапией. При открытом переломе височной кости высока возможность летального финала. Опосля того как будет окончено исцеление, будет нужно длинноватая реабилитация. Консервативное исцеление в таковой ситуации неприемлимо.
Вывихи
В неких вариантах подвывих наблюдается при мощном ударе теменной зоны. Височная часть черепа связана с челюстным составом. Давление, оказанное на область теменной зоны, сказывается на челюстном составе, что влечет его подвывих (вывих). Подвывих и вывих височно-нижнечелюстного сустава довольно нередко становиться итогом травмы височной толики.
Огромную опасность для жизни человека несет перелом височной кости. Предпосылкой травмы почаще всего становится удар об височную часть черепа. При суровом переломе черепа человек может впасть в кому. В итоге повреждения появляются симптомы, которые различаются в зависимости от тяжести травмы. Самым ужасным последствием, которое влечет черепно-мозговая травма, является летальный финал.
Даже при легком ударе малыша головой об что-либо, рекомендуется обратиться к спецу. При наиболее суровых черепно-мозговых травмах у детей может наблюдаться кровоизлияние из ушей, гортани, носа. В итоге травмы в теменной зоне у детей возникает гематома, отек и ссадины. Также может наблюдаться разрыв тканей и обильная кровопотеря.
В неких вариантах допускается консервативное исцеление. Употребляют его в основном, ежели диагностируется подвывих височно-нижнечелюстного состава.
- Обретенные головные боли и нарушения вестибулярного аппарата.
- Утрата слуха.
- Полный или частичный паралич лица или конечностей.
- Инфекционный (гнойный) менингит.
- Атрофия головного мозга.
Непринципиально какая, даже самая незначимая травма черепа может привести к погибели пострадавшего. При отсутствии исцеления или некорректных действий спеца человек, перенесший черепно-мозговую травму, может остаться инвалидом. Самым ужасным итогом повреждения головы является летальный финал.
Терапевтическое исцеление включает прием бактерицидных продуктов с целью исключения риска инфекционных отягощений. Также может проводиться профилактика против отека мозга. При закрытом переломе височной толики и отсутствии повреждения мозга, исцеление осуществляется консервативно. Операцию нужно делать лишь в том варианте, ежели диагностирован разрыв сосудов, или гнойный отит.
Линейный тип повреждения черепа нередко диагностируется при травмировании головы малыша. Линейный перелом небезопасен тем, что травма приводит к повреждению сосудов мозга, в итоге чего снутри головного мозга возникает гематома.
Последствия
В итоге суровых переломов постоянно отмечаются нехорошие последствия. Спустя даже несколько лет могут показаться отягощения. Травма черепа не может пройти для человека бесследно.
Исцеление вывиха и подвывиха
Все деяния выполняются доктором — травматологом. Повреждение виска, повлекшее подвывих нижнечелюстного сустава, устраняется с помощью вправления. Исцеление обязано проводиться лишь в мед учреждении. Нельзя вправлять вывих или подвывих без помощи других.
Ежели имеется перелом кости челюсти, то деяния травматолога могут повлечь получение пострадавшим наиболее суровой травмы, которая уже будет устраняться хирургическим методом. Перед тем как будет проводиться вправление челюсти, нездорового должны обследовать для того, чтоб исключить возможность перелома.
Исцеление
Опосля того как нездоровой будет доставлен в мед учреждение, начнется исцеление. При получении таковой травмы, как перелом черепа в области виска или иной зоны, нужно оказать пострадавшему первую помощь и вызвать скорую.
Источник
Гидроцефалия плода – увеличение объема жидкости в головном и спинном мозге ребенка, сопровождающиеся увеличением размера головы. У таких детей часто наблюдаются проблемы с умственным и физическим развитием. Гидроцефалия, как и другие патологии плода, выявляются на скрининговом УЗИ при беременности, однако детей, рожденных с этим диагнозом все-равно много.
Прием гинеколога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Прием по результатам анализов — 500 руб. (по желанию)
Почему формируется гидроцефалия у плода
Внутри мозгового вещества, находятся камеры, называемые желудочками. В них находится спинномозговая жидкость (ликвор), которая, стекая вниз, циркулирует вокруг головного и спинного мозга. Назначение жидкости – действовать как подушка для мозга, защищая его от повреждений. Но иногда ликвор образуется в избыточном количестве или плохо оттекает от мозговых структур. У такого ребенка формируется гидроцефалия (водянка мозга).

Болезнь может возникать из-за мутаций, появившихся в процессе оплодотворения, или неблагоприятной наследственности. Но часто она вызвана инфицированием женщины в период беременности TORCH- инфекциями – краснухой, токсоплазмозом, герпесом, цитомегаловирусной инфекцией. Иногда аномалию развития может вызвать банальный грипп, перенесенный в начале беременности, когда органы будущего малыша только формируются.
Иногда гидроцефалия вызывается внутриутробным кислородным голоданием плода. Такое состояние наблюдается у женщин с постоянной угрозой выкидыша, матка которых всю беременность находится в тонусе.
Эти состояния влияют на весь организм малыша, и у 50-80% процентов младенцев с гидроцефалией обнаруживаются другие дефекты развития.
Поэтому беременным, перенёсшим вирусную инфекцию, или страдающим постоянным повышенным тонусом матки, нужно проходить межскрининговое УЗИ дополнительно к обязательным скринингам, чтобы увидеть, как развивается ребенок.
У таких детей обнаруживаются:
- Аномалия Киари, при которой структуры головного мозга выступают за его пределы, «вываливаясь» через затылочное отверстие. Патология, кроме гидроцефалии, сопровождается параличом ног и другими двигательными расстройствами;
- Дефекты позвоночника (spina bifida, спинномозговая грыжа), при которой из спины ребенка выпирает грыжевой мешок, содержащий ликвор и участки спинного мозга с оболочками и нервами. У 85% таких детей развивается гидроцефалия;
- Кисты головного мозга — опухолевидные образования в мозге, наполненные жидкостью и сдавливающие мозговое вещество;
- Неправильное развитие мозговых вен, сопровождающееся выпячиванием их стенок – аневризмами. Такие дети мучаются и от сильных головных болей и часто умирают от обширного мозгового кровоизлияния, вызванного разрывом аневризм.
- Слепота и косоглазие, вызванные сдавлением глазного нерва лишней жидкостью, приводящих к нарушениям его функции и даже атрофии.
УЗ-диагностика гидроцефалии
Основной симптом болезни – увеличение размеров головы, вызванное увеличением давления жидкости на мягкие кости младенца. На первом и последующих скринингах видно, что голова плода слишком крупная.
При постановке диагноза врач сравнивает размеры головы плода с нормальными. Для этого измеряются размеры головки:
- Бипариетальный (БПР) – расстояние между висками по линии надбровных дуг;
- Лобно-затылочный (ЛЗР) — расстояние между лбом и затылком.
Увеличение обоих показателей свидетельствует о возможной гидроцефалии. Чем больше они отклоняются от нормы, тем тяжелее патология. Данные таблиц считаются приблизительными, поскольку зависят от размера плода
Срок в неделях | БПР, мм | ЛЗР, мм |
10-11 | 13-17 | — |
12-13 | 21-24 | — |
14-15 | 27-31 | — |
16-17 | 34-38 | 45-50 |
18-19 | 42-45 | 54-58 |
20-21 | 48-51 | 62-66 |
22-23 | 54-58 | 70-74 |
24-25 | 61-64 | 78-81 |
26-27 | 67-70 | 85-88 |
28-29 | 73-76 | 91-94 |
30-31 | 78-80 | 97-101 |
32-33 | 82-84 | 104-107 |
34-35 | 86-88 | 110-112 |
36-37 | 90-92 | 114-116 |
38-40 | 94-96 | 118-120 |
Поэтому для выявления гидроцефалии гинеколог одновременно измеряет все остальные размеры ребенка. Если они тоже больше нормы, то малыш просто крупный. При водянке мозга развитие плода часто страдает, поэтому его тело и конечности бывают даже меньше, чем нужно.
Замеры позволяют дифференцировать гидроцефалию от врожденного увеличения размера мозговых желудочков. Поскольку повышенного мозгового давления у таких детей нет, размер головы может быть нормальным. Иногда он даже меньше нормы.
При гидроцефалии желудочки переполнены ликвором, поэтому деформированы и увеличены. Размер их боковых стенок, составляющий в норме 7,5 мм, увеличивается до 1 см. Высота желудочков возрастает на 0,2-0,3 мм. Нередко наблюдается неправильное развитие других отделов спинного и головного мозга – большой цистерны и межполушарной щели. На более поздних сроках заметно, что мозговые извилины малыша уплощены, борозды сглажены, неправильно сформированы сосуды и оболочки.
Можно ли вылечить гидроцефалию
Современные методы позволяет нормализовать отток спинномозговой жидкости из переполненного головного или спинного мозга путем установки шунтов – трубочек, отводящим ликвор. Иногда при слабовыраженной форме заболевания этого бывает достаточно, чтобы сохранить интеллект ребенка. Однако такой малыш должен будет находиться на домашнем обучении, т.к. небольшая травма головы, которую он легко получить в школе, может стать фатальной. Дошкольные учреждения такие дети тоже не посещают.
Но при тяжелых формах болезни, проявляющихся значительным увеличением размера головы, особенно сочетающихся с другими пороками развития, физическое и умственное развитие ребенка неминуемо страдают.
Рост головы после рождения прогрессирует, и она становится очень большой с выпирающими наружными подкожными венами. Такие дети часто имеют глубокую инвалидность и даже не могут обслуживать себя.
Опаснее всего ситуация, когда уже внутриутробно ребенок получает сильные повреждения мозга, вызванные повышенным внутримозговым делением. Дети часто страдают нарушениями зрения, слуха, ДЦП, судорожными припадками, эпилепсией приступами неукротимой головной боли, сопровождающейся рвотой. Большинство малышей, кроме страдающих легкой формой гидроцефалии и вовремя получивших лечение, умирают в возрасте до 10 лет.
Безусловно, вопрос, оставлять или нет ребенка с гидроцефалией, зависит от степени проявления патологии, поэтому врач во время УЗИ плода расскажет, какие проблемы могут возникнуть и есть ли шанс на лечение и реабилитацию.
В дальнейшем все зависит от принципов и материальных возможностей семьи, ведь лечение и восстановлении такого ребенка — дорогостоящее и не всегда перспективное дело. Если врач настаивает на прерывании беременности, лучше с ним согласиться.
Нередки случаи, когда рождение такого ребенка разрушило семью. В результате к 6-10 годам больной ребенок все равно погибал, но при этом страдали другие дети, лишённые заботы и внимания родителей, всецело занятых уходом за малышом с высокой степенью инвалидности.
Где сделать УЗИ плода на гидроцефалию в СПБ
Экспертное УЗИ плода делают в специальных клиниках. В Санкт-Петербурге пройти такое обследование можно в медцентре Диана на Заневском, 10.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
