Грыжи белой линии живота способ сапежко
Хирургия грыж живота ¦ Операции по К.М. Сапежко, Мейо и Лексеру
Наиболее распространёнными способами хирургического лечения пупочных (умбиликальных) грыж у взрослых и детей являются методики Сапежко, Мейо и Лексера.
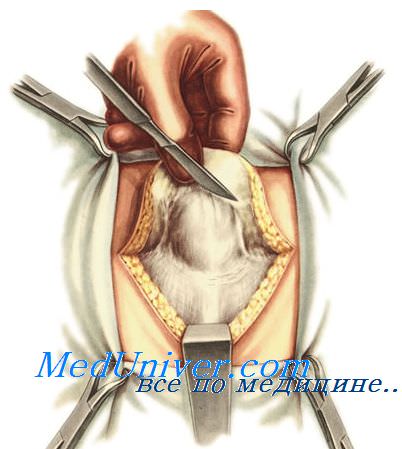
К.М. Сапежко предложил свою схему операции в 1900 году. Заключается она в следующем. Кожу над грыжевым выпячиванием рассекают в вертикальном направлении, затем грыжевой мешок аккуратно выделяют из подкожной клетчатки и отслаивают её от апоневроза во все стороны на десять-пятнадцать сантиметров. Пупочное кольцо по белой линии живота разрезают кверху и книзу, грыжевой мешок обрабатывают согласно общепринятой методике и посредством наложения ряда узловых шёлковых швов фиксируют край рассечённой апоневротической пластинки одной стороны к задней стенке сухожильного влагалища прямой мышцы живота контрлатеральной стороны. Оставшийся после этого свободный край апоневроза располагают на передней стенке влагалища прямой мышцы противоположной стороны и аналогичным образом подшивают. В результате влагалища обеих прямых мышц живота наслаиваются одно на другое по белой линии подобно полам пальто.
Руководствуясь методикой Мейо (Mayo) для устранения пупочной грыжи вокруг неё в поперечном направлении проводят два полулунных разреза кожных покровов. Образовавшийся таким образом лоскут захватывают при помощи зажимов Кохера и осторожно отслаивают вокруг грыжевых ворот от подлежащего апоневроза на протяжении пяти-семи сантиметров. Пупочное кольцо рассекают по специальному зонду в поперечном направлении. Выделив шейку грыжевого мешка, последний вскрывают, содержимое подвергают тщательной ревизии и вправляют назад в брюшную полость. В случаях, когда имеются спайки между грыжевым содержимым и стенками грыжевого мешка, эти сращения рассекают. Грыжевой мешок резецируют по краю грыжевых ворот и удаляют его вместе с кожным лоскутом. После чего зашивают брюшину непрерывным швом кетгутовой нитью. Если серозная оболочка сращена с краем пупочного кольца, её зашивают вместе с апоневрозом. На апоневротические лоскуты по совету Мейо накладывают несколько П-образных швов шёлком так, чтобы после их завязывания получилось наслоение одного лоскута апоневроза на другой. В конце свободный край верхнего лоскута фиксируют к нижнему рядом узловых швов.
По способу Лексера (Lexer) кожу рассекают полулунным, окаймляющим грыжевое выпячивание снизу разрезом (реже он делается циркулярным). Во время операции пупок, в зависимости от конкретной ситуации либо удаляют, либо оставляют, особенно если грыжа имеет небольшие размеры. Кожу с подкожной жировой клетчаткой отслаивают кверху и приступают к выделению грыжевого мешка. Если его дно плотно спаяно с пупком, занимаются шейкой: вскрывают её, осматривают грыжевое содержимое и вправляют его обратно в брюшную полость. Потом шейку мешка прошивают, используя шёлковую нить, перевязывают и отсекают весь мешок, культю его погружают за пупочное кольцо, дно острым путём отделяют от пупка. Завершив обработку грыжевого мешка, переходят к пластике грыжевых ворот. Для чего под контролем введенного в пупочное кольцо указательного пальца на апоневроз вокруг него накладывают шёлковый кисетный шов, который впоследствии затягивают и завязывают. Сверху на передних стенках влагалищ прямых мышц живота проводят такой же нитью ещё три-четыре шва, но уже узловых. В конце укладывают кожный лоскут и фиксируют его рядом узловых швов.
(495) 506-61-01 — где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
Источник
Оглавление темы «Грыжесение. Кишечные швы.»:
1. Операции при врожденной паховой грыже. Принципы операций при врожденной паховой грыже.
2. Операции при бедренной грыже. Принципы операций при бедренной грыже.
3. Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.
4. Операции при грыже белой линии живота. Принципы операций при скользящих грыжах.
5. Грыжесечение при ущемлённых грыжах. Принципы операций при ущемлённых грыжах.
6. Лапаротомия. Доступы к органам полости живота. Лапаротомные доступы.
7. Косые лапаратомные разрезы. Поперечные лапаратомные разрезы. Комбинированные лапаратомные разрезы.
8. Осмотр брюшной полости при ранениях. Ревизия брюшинной полости при проникающих ранениях живота.
9. Кишечные швы. Кишечный шов. Требования к кишечному шву.
10. Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.
Разрез кожи при пупочной грыже продольный по средней линии на несколько сантиметров выше пупка с обходом его слева и продолжающийся на 3—4 см ниже.
У тучных больных при пупочной грыже чаще делают полулунный или овальный разрез, окаймляющий грыжевое выпячивание снизу. Кожу и подкожную клетчатку рассекают до апоневроза белой линии живота.
Отпрепаровывая кожный лоскут слева направо, отделяют кожу с подкожной клетчаткой от грыжевого мешка пупочной грыжи. Его выделяют до тех пор, пока не будут четко видны грыжевые ворота, образованные плотным апоневротическим краем пупочного кольца.
Между шейкой грыжевого мешка пупочной грыжи и пупочным кольцом вводят желобоватый зонд и по нему рассекают кольцо в поперечном направлении или по белой линии вверх и вниз. Грыжевой мешок окончательно выделяют, вскрывают, вправляют содержимое, отсекают и ушивают брюшину непрерывным кетгутовым швом.

Пластика по Мейо при пупочной грыже производится тогда, когда пупочное кольцо рассечено в поперечном направлении. Накладывают П-образные швы. Верхний лоскут апоневроза прошивают шелком сначала снаружи внутрь отступя от края на 1,5 см; затем этой же нитью делают стежок на нижнем крае апоневроза снаружи внутрь и изнутри кнаружи, отступя от края его лишь на 0,5 см, и выходят на верхнем крае на том же уровне. Таких швов обычно накладывают 3: 1 в центре и 2 по бокам.
При завязывании нижний край апоневроза перемещают под верхний и фиксируют в виде дупликатуры. Свободный край верхнего лоскута апоневроза подшивают к поверхности нижнего лоскута отдельными узловыми швами (второй ряд швов).
Пластика по Сапежко при пупочной грыже производится тогда, когда пупочное кольцо рассечено продольно. На зажимах Кохера ассистент оттягивает левый край апоневроза и прогибает так, чтобы максимально вывернуть его внутреннюю поверхность. К ней хирург подтягивает и подшивает отдельными узловыми или П-образными шелковыми швами правый край апоневроза, стараясь подвести его по возможности дальше. Свободный левый край апоневроза укладывают поверх правого и подшивают отдельными швами. Достигается апоневротическое удвоение брюшной стенки.

Пластика по Лексеру при пупочной грыже чаще производится у детей при небольших пупочных грыжах путем ушивания пупочного апоневротического кольца шелковым кисетным швом, поверх которого накладывают отдельные узловые швы.
Видео урок анатомии грыжи и хода грыжесечения
Другие видео уроки по топочке находятся: Здесь
— Также рекомендуем «Операции при грыже белой линии живота. Принципы операций при скользящих грыжах.»
Источник
Апоневротический участок передней брюшной стенки живота от мечевидного отростка до лонного сочленения, ограниченный внутренними краями прямых мышц живота, называется белой линией. Эта линия образуется перекрещивающимися сухожильными пучками шести широких мышц живота (трех с левой и трех с правой) и по своему расположению соответствует срединной линии тела.
Рис.2. а)белая линия живота; б)апоневротические щели белой линии- места выхода предбрюшинных липом и грыж: 1-пупок; 2-апоневротическая щель; 3-предбрюшинная липома.
Ширина белой линии выше пупка составляет 1-2 см, на уровне пупка от 2,4 до 3 см. В верхнем участке белой линии наблюдаются узкие продолговатые щели, служащие воротами для выхода предбрюшинных жировиков. Над лобковым сочленением белая линия несколько расширяется, образуя особую связку — опору белой линии, имеющую форму небольшого треугольника (Рис.2а).
По А.А.Дешину белая линия бывает двух типов: 1) волокна, образующие белую линию со стороны брюшной полости тесно прилегают друг к другу и задняя поверхность белой линии представляется ровной и гладкой; 2) волокна не прилегают плотно и на отдельных участках образуются различной величины промежутки, благодаря чему задняя поверхность белой линии имеет углубления, которые, постепенно увеличиваясь превращаются в карманы, проникающие в толщу белой линии. Расширяясь, эти карманы превращаются в сквозные щели, через которые может выходить предбрюшинная липома или же дивертикул брюшины (Рис.2б); последний, увеличиваясь, расширяет воронкообразное выпячивание брюшины, способствуя этим формированию в дальнейшем грыжевого мешка (Рис.3)
Рис.3. Схема развития грыж белой линии: а) предбрюшинная липома; б) начинающиеся выпячивание брюшины; в)сформированный грыжевой мешок.
По локализации грыжи белой линии различаются на грыжи надчревные, около пупочные, и подчревные. Первый вид грыж распространен (81,5%), второй наблюдается в 15,1%, а третий в 0,3% случаев. Множественные грыжи белой линии встречаются в 3,1%. Грыжевые отверстия белой линии обычно имеют округлую или овальную форму, располагаясь в поперечном направлении. Содержимым грыжевых мешков, располагающихся по белой линии, являются не только сальник, но и петли тонких кишек, реже толстые кишки, желчный пузырь, передняя стенка желудка.
Основными симптомами заболевания являются боль в области грыжи и в животе, наличие выпячивания в одной из грыжевых зон. Развитие грыжи происходит, как правило, медленно. Выпячивание постепенно увеличивается, приобретает округлую или овальную форму. Затем могут присоединяться боли. Из диагностических мероприятий наиболее важным является исследование местного статуса, включающего осмотр, пальпацию, перкуссию и специальные приемы. Больного осматривают в положении стоя и в горизонтальном положении. К специальным методам исследования относят определение грыжевых ворот и симптома кашлевого толчка. При больших грыжах для определения содержимого грыжевого мешка проводят рентгенологическое исследование желудочно-кишечного тракта.
Наиболее часто встречающимися осложнениями являются ущемление, рецидив, травмы, реже туберкулез грыжевого мешка и его содержимого, опухоли грыжевого мешка и его содержимого, и редко инородные тела в грыжевых мешках. При гигантских вентральных грыжах при неправильно проведенной предоперационной подготовке возможно развитие дыхательной недостаточности и пневмонии. Ущемление грыжи требует немедленного хирургического лечения, так как органы, вышедшие в грыжевой мешок, подвергаются сдавлению в области его шейки. При этом развиваются расстройства крово- и лимфообращения и существует реальная угроза омертвения ущемленных органов. Рецидив грыжи — это возникновение грыжи в другом слабом близлежащем месте или развитие послеоперационных грыж. Туберкулез и опухоли грыжевого мешка и его содержимого — специфические заболевания, требующие особой дифференцировки и лечения. Неспецифическими осложнениями являются нагноения послеоперационной раны.
СПОСОБЫ ЛЕЧЕНИЯ ДАННОГО ЗАБОЛЕВАНИЯ
Организация лечения грыж включает профилактическую работу, санитарное просвещение населения, диспансеризацию больных, повышение качества оперативного лечения и квалификации хирургов в вопросах герниологии.
Устранить грыжу можно только оперативным путем. Применение бандажа является паллиативным мероприятием. Оно показано только в тех случаях, когда по той или иной причине операция не может быть произведена, например в старческом возрасте, при неподдающихся коррекции сопутствующих заболеваниях, у онкологических больных, при беременности. Допускается временное ношение плотного бандажа в период предоперационной подготовки при больших и очень больших вентральных грыжах. При невправимых грыжах бандаж противопоказан. Основным принципом оперативного лечения грыж живота является индивидуальный, дифференцированный подход к выбору методов грыжесечения. При решении этой задачи необходимо учитывать форму грыжи, ее патогенез, состояние тканей брюшной стенки и величину грыжевого дефекта.
Выбор метода лечения при грыжах белой линии живота зависит от величины грыжи, степени диастаза прямых мышц живота, выраженности клинических симптомов, наличия осложнений, общего состояния больного и его возраста. Показания — наличие грыжи. Бессимптомно протекающие «предбрюшинные липомы» можно не оперировать. Если имеются местные или общие симптомы, то после всестороннего обследования больных необходимо произвести операцию. Выбор объема вмешательства зависит от величины грыжи, наличия или отсутствия сопутствующих заболеваний брюшной полости. Противопоказания — старческий возраст, сопутствующие тяжелые соматические заболевания, онкологические заболевания других органов, беременность.
Техника операции:
Производят срединный разрез длинной 5 см и более, если имеются множественные грыжи. После тщательной отсепаровки апоневроза белой линии удается обнаружить грыжевое выпячивание. Кверху и книзу от него апоневроз рассекают на 1-2 см. Верхушку выпячивания, обычно представляющую собой жировую массу, захватывают двумя зажимами и с помощью тупфера отсепаровывают от предбрюшинной клетчатки, с которой она остается связанной лишь узкой ножкой или шейкой. Грыжевое выпячивание рассекают до основания. При этом нередко грыжевой мешок обнаружить не удается. Тогда ножку перевязывают и пересекают. В других случаях удается обнаружить грыжевой мешок, который прошивают у основания, перевязывают и отсекают. На дефект в апоневрозе накладывают в продольном направлении узловые швы. Хороший клинический результат отмечается при использовании способов апоневротической пластики по Напалкову и Мартынову.
Способ Напалкова. После удаления грыжевого мешка края апоневрозу сшивают край в край. Затем у медиального края влагалища прямых мышц делают два параллельных разреза переднего листка влагалища длина разреза зависит от длины участка средней линии, подлежащего пластической реконструкции. Внутренние края разрезов переднего листка апоневротического влагалища сшивают (Рис.4). При завязывании швов первый ряд их погружают. Затем точно также накладывают швы на наружные края разрезов влагалища.
Рис.4. Способ Напалкова. 1-первый ряд швов; 2-второй ряд; 3-третий ряд.
Способ Мартынова. Ликвидацию диастаза производят следующим образом. По медиальному краю одной из прямых мышц живота рассекают переднюю стенку влагалища на всем протяжении диастаза. Затем медиальные края влагалищ прямых мышц сшивают в плотную без прошивания самих мышц. Линию швов укрепляют выкроенным в начале листком апоневроза передней стенки влагалища (Рис.5).
Рис.5. Способ Мартынова при грыжах белой линии живота и диастазе прямых мышц.
Грыжи средних и больших размеров оперируют по Сапежко или Мейо.
Способ Мейо. Обезболивания общее. Грыжу окружают двумя поперечными сходящимися дугообразными разрезами, захватывающими всю излишнюю свисающую жировую складку. У основания грыжевого мешка апоневроз отпрепаровывают от подкожной клетчатки на расстоянии 5-6 см окружности. Осуществляют тщательный гемостаз. Вскрывают грыжевой мешок, разделяют сращения, припаянный сальник резецируют и внутренности вправляют в брюшную полость. Мешок иссекают, края его несколько отпрепаровывают и зашивают в поперечном направлении. Грыжевое отверстие расширяют двумя поперечными разрезами белой линии живота и апоневроза прямых мышц до появления их внутреннего края. Затем накладывают П-образные швы с таким расчетом, чтобы нижний лоскут ложился под верхним. Вторым рядом узловых швов верхний лоскут пришивают к нижнему в виде дупликатуры (Рис.6).Затем накладывают швы на клетчатку и кожу.
Рис.6. Способ Мейо. Дуплекатура апоневроза.
Способ Сапежко. Производят два продольных дугообразных окаймляющих грыжу разреза с целью иссечь дряблую измененную кожу. Выделения, обработку и удаление грыжевого мешка производят, как и при предыдущем способе. Грыжевые ворота рассекают вверх и вниз до мест где белая линия живота суживается и выглядит мало измененной. Рубцово-измененные края грыжевых ворот экономно иссекают. Брюшину осторожно отслаивают на 2-4 см от задней поверхности влагалища одной из прямых мышц. Осуществляют тщательный гемостаз, после чего брюшину сшивают непрерывным кетгутовым швом край в край. Затем накладывают отдельные швы, прочно захватывая край апоневроза с одной стороны и задне-медиальною часть влагалища прямой мышцы, где отпрепарована брюшина,-с другой, чтобы создать дупликатуру в продольном направлении шириной 2-4 см (Рис.7).
Рис.7. Способ Сапежко.
Предоперационный период: Продолжительность и интенсивность предоперационной подготовки зависят от формы, величины и размера грыжи, наличия или отсутствия ее осложнений и сопутствующих заболеваний, возраста больного и планируемого обезболивания. Вечером накануне операции ставят очистительную клизму, а утром сбривают волосы на поверхности живота и лона. Когда плановую операцию необходимо проводить под общим обезболиванием, нужно оценить функциональные показатели сердечно-сосудистой и дыхательной систем. Для этого производят ЭКГ, спирографию, биохимическое исследование крови, коагулограмму. Особую важность приобретает предоперационная подготовка у больных с обширными и гигантскими грыжами. В этих случаях при плановых операциях следует проводить длительную, в течении 2-3 недель, а иногда и 1-2 месяцев, адаптацию больного к перемещению значительного объема кишечника из полости грыжевого мешка в брюшную полость. Это достигается применением плотного бандажа в сочетании с разгрузочной диетой.
Послеоперационный период: При неосложненных формах грыж помимо введения обезболивающих средств и ухода за раной, какого-либо другого лечения обычно не проводят. У больных с гигантским вентральными грыжами следует предусмотреть возможность развития легочно-сердечной недостаточности и пневмонии в связи с этим сразу после операции больному необходимо придать возвышенное положение в постели, ввести обезболивающие средства, обеспечить дыхание кислородом. Позже необходимо заставлять его проводить дыхательную гимнастику, поворачиваться в постели и через 14-16 часов сидеть. Рекомендуется массаж грудной клетки. Общим мероприятием для всех больных является профилактика гнойных осложнений послеоперационной раны. В послеоперационном периоде необходимо применять: 1.ежедневные перевязки и пункции с целью удаления серозно-геморрагического отделяемого из подкожной клетчатки, плотное бандажирование живота; 2.парентеральное применение антибиотиков; 3.пероральное введение сульфаниламидов, салицилатов, витаминов; 4.применение физиотерапевтических процедур (УФО, СМТ, УВЧ-терапия и индуктотермия).
ПРОГНОЗ
Прогноз для жизни благоприятный. Необходимо избегать тяжелого физического труда в среднем в течении 3-4 месяцев. Пребывание на больничном листе составит 4-6 недель, затем больную надо перевести на легкую работу в течении 1 года. После этого трудоспособность восстанавливается.
ПРОФИЛАКТИКА
Профилактика грыж должна быть направлена на устранение общих предрасполагающих факторов и производящих причин. Это достигается пропагандой физкультуры и спорта, санитарно-просветительской работой, диспансеризацией, своевременным оперативным лечением, повышением качества оперативного лечения и квалификации хирургов в области герниологии. Все это неспецифическая профилактика. Специфической профилактикой для больной будет являться длительное ношение плотного бандажа, придерживание диеты, витаминотерапия и профилактика гнойных осложнений.
ПЛАН ЛЕЧЕНИЯ КУРИРУЕМОГО БОЛЬНОГО И ЕГО ОБОСНОВАНИЕ
Диета. Так как у больной ожирение 2-3 степени, то лучше назначить стол №9.
У больной гигантская надпупочная грыжа белой линии живота, поэтому для профилактики послеоперационной легочно-сердечной недостаточности и пневмонии (возникают из-за перемещения значительного объема кишечника из полости грыжевого мешка в брюшную полость) ей назначается длительное ношение плотного бандажа. Для подготовки кишечника к операции больной назначается микстура Кватора по 15,0 3 раза в день энтерально.
Выбор обезболивания. Так как больная тучная и у нее гигантская грыжа необходимо учитывать особые факторы: большую площадь операционного поля, наличие рубцов в тканях, атипичность расположения тканевых структур, значительную ригидность далеко отстоящих друг от друга краев раны при их сшивании, и при этом методом выбора является интубационный наркоз с применением мышечных релаксантов или с нейролептаналгезией.
Заключение анестезиолога: планируется эндотрахеальный наркоз; введу телосложения и конституции больной возможны трудности при интубации; риск анестезиологии 2б-3а степени. Рекомендовано премедикация: 30.04.96 в 7:00 1 таблетка диазепама и 1 таблетка димедрола, за 30 минут до операции Sol. Omnoponi 2%-1 ml внутримышечно. Врач: Столпнер Я.М.
Опять же, ориентируясь на ожирение больной и на размеры ее грыжи лучшим из видов операции, в данном случае, будет операция способом Мейо.
ДНЕВНИК
| Дата | Ту | Тв | Текст дневника | Назначения |
| 29.04.96. | 36,4 | 36,6 | Жалуется на умеренные тянущие метеозависимые боли в области грыжи, периодические запоры. Состояние удовлетворительное. Пульс 74 уд/мин. АД 130/80 мм. рт.ст. Язык влажный, чистый, сосочки выражены. Дыхание везикулярное, без хрипов. Живот мягкий, безболезненный, участвует в акте дыхания. Отправления в норме. | Режим 3. Диета №9. Тугая повязка на живот с целью подготовки к операции. Микстура Кватора по 15,0 3 раза в день (per os) |
30.04.96.Больная Щербакова М.Н. поступила в клинику хирургических болезней №1 по поводу гигантской грыжи белой линии живота. Наличие грыжевого выпячивания на животе является показанием к проведению операции в плановом порядке под общим обезболиванием. Противопоказаний к операции нет. Согласие больной на операцию получено. План операции: 1.Оперативный доступ; 2.Мобилизация грыжевого мешка; 3.Иссечение грыжевого мешка; 4.Пластика; 5.Послойное ушивание ткани.
Источник
