Кардиофундальная грыжа под это
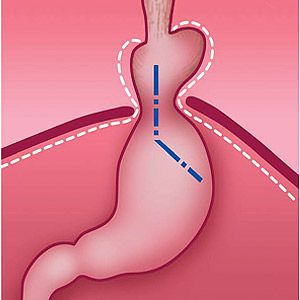

 Кардиальная грыжа пищеводного отверстия диафрагмы является хроническим заболеванием гастроэнтерологического типа, характеризующимся увеличением зоны диафрагмального отверстия пищевода и дальнейшим смещением пищевода в грудном отделе и верхних частей желудка. При этом происходит аномальное растяжение связок и ослабевание фиксации пищевода с желудком. В результате наблюдается нарушение функций нижнего сфинктера пищевода.
Кардиальная грыжа пищеводного отверстия диафрагмы является хроническим заболеванием гастроэнтерологического типа, характеризующимся увеличением зоны диафрагмального отверстия пищевода и дальнейшим смещением пищевода в грудном отделе и верхних частей желудка. При этом происходит аномальное растяжение связок и ослабевание фиксации пищевода с желудком. В результате наблюдается нарушение функций нижнего сфинктера пищевода.
При тяжелом течении кардиальной грыжи возможно выпячивание органов, расположенных в брюшной полости, к примеру, петли кишечника сквозь отверстие. Данное заболевание наблюдается довольно часто и занимает 3 позицию среди болезней желудочно-кишечного тракта по распространенности. ГПОД среди детей встречается очень редко, страдают такой патологией в основном 70-летние пожилые люди.
Этиологический фактор
Грыжа диафрагмы происходит за счет расширения грыжевых ворот. Провоцирующими факторами расширения являются следующие:
- подъем брюшного давления;
- нарушение моторики в пищеварительном канале в зоне риска;
- снижение фиксации основных связок.
Все эти процессы наблюдаются при старении организма, в связи с чем происходит обратное развитие всех органов и тканей. Имеются некоторые патологии, при которых наблюдается предрасположенность человека к данному заболеванию. Это при поражении соединительной ткани, например, при варикозном расширении вен нижних конечностей, геморрое, плоскостопии.
 К тому же выделяется ряд факторов, провоцирующих внутрибрюшное давление:
К тому же выделяется ряд факторов, провоцирующих внутрибрюшное давление:
- частое нарушение стула (запоры и поносы), метеоризм, дисбактериоз;
- период беременности;
- онкологические новообразования органов брюшной полости;
- физические нагрузки на брюшной пресс в связи с занятиями спорта или тяжелой физической работой;
- наличие травм живота;
- при обструктивных болезнях легких и лишнем весе.
У детей такое заболевание развивается еще внутриутробно из-за аномального развития органов пищеварения и связочного аппарата.
Анатомические особенности пищевода
Пищевод представляет из себя трубку, спускающуюся из грудной в брюшную полость. Спуск проходит через отверстие пищевода в диафрагме, состоящее из мышечных структур. Норма диаметра отверстия достаточно широка, примерно 2,5-3 см, так что пищевой комок проходит через него свободно. Мышцы отверстия на вдохе сокращаются, увеличивая изгиб пищевода в зоне перехода. В брюшной области длина пищевода составляет около 2 см, затем он под острым углом входит в желудок.
Связки, поддерживающие орган и соединяющие его с желудком, диафрагмой, обеспечивают его удержание и взаимодействие пищевода с диафрагмой при глотании и дыхании.
Классификация грыж пищевода

Эти патологические выпячивания подразделяются по различным признакам. Выделяют морфологические группы:
- Нефиксированная кардиальная грыжа пищеводного отверстия диафрагмы — в этом случае происходит скольжение грыжевого мешка сквозь отверстие в сторону желудка, нижний пищеводный сфинктер, абдоминальный отдел.
- Фиксированная кардиальная грыжа пищеводного отверстия диафрагмы, возникающая крайне редко, в этом случае происходит фиксация верхнего отдела желудка в неизмененном физиологическом положении, однако наблюдается смещение нижних отделов к диафрагмальному отверстию. Этот вид выпячивания часто приводит к тому, что ущемляется желудочная область, при этом проявляются соответствующие клинические признаки.
 При фиксированной грыже наблюдается постоянная и четкая клиническая картина, которая опасна своими осложнениями, поэтому оказание экстренной медицинской помощи здесь необходимо. А нефиксированное выпячивание, в отличие от предыдущего, менее сложное патологическое состояние. Клинические проявления данного вида зависят от скользящих движений грыжевого мешка, положения тела, приема пищи и других факторов. Этот вид грыжи также нуждается в срочном лечении.
При фиксированной грыже наблюдается постоянная и четкая клиническая картина, которая опасна своими осложнениями, поэтому оказание экстренной медицинской помощи здесь необходимо. А нефиксированное выпячивание, в отличие от предыдущего, менее сложное патологическое состояние. Клинические проявления данного вида зависят от скользящих движений грыжевого мешка, положения тела, приема пищи и других факторов. Этот вид грыжи также нуждается в срочном лечении.
Клинические признаки кардиальных грыж
Симптомы кардиальной грыжи пищеводного отверстия диафрагмы связаны с присоединением рефлюкса желудка. Основными признаками являются следующие:
- затрудненное прохождение пищевого комка по пищеводной трубке;
- ощущение жжения на языке;
- частая и длительная икота;
- некоторые симптомы, характерные для язвы желудка и воспаления поджелудочной железы.
Такие симптомы не дают четкую картину для постановки диагноза, поэтому следует прибегать к проведению лабораторно-инструментального обследования. Больного беспокоит изжога после приема еды, чаще в ночные часы, когда он принимает горизонтальное положение тела, при этом возникает боль, расположенная за грудью и в правом и левом подреберьях. Своими проявлениями грыжа пищеводного отверстия напоминает ишемическую болезнь сердца, при которой боли могут распространяться в левые части тела, локализуются в загрудинном пространстве.
Диагностические критерии
 Диагностика заболевания для начала основывается на жалобах пациента и сборе анамнеза. Далее врач-гастроэнтеролог назначает ряд анализов для уточнения диагноза. Для этого проводятся следующие методы обследования:
Диагностика заболевания для начала основывается на жалобах пациента и сборе анамнеза. Далее врач-гастроэнтеролог назначает ряд анализов для уточнения диагноза. Для этого проводятся следующие методы обследования:
- Эзофагогастрофиброскопия — с помощью фиброскопа, вводимого сквозь ротовую полость, осматривается пищевод со специальной лупой на всем протяжении и желудок с захватом тонкого кишечника. Ведется оценка слизистой оболочки органов, ее пролабирование из желудка в пищевод.
- Использование рентгенологического обследования пищевода и желудка с контрастным веществом, чаще с бариевой взвесью. На снимке выявляются четкие границы ГПОД, ее объемы, фиксирующие элементы и количество взвеси, которое обратно вернулось из желудка в пищевод (рефлюкс).
- Измерение суточной кислотности пищевода и желудка, при котором определяется количество желудочной секреции и выброса из желудка в пищевод. Врач-хирург обращает внимание на наличие и тяжесть рефлюкса-эзофагита за общее время с цифрами рН меньше 4 единиц. Так как эти цифры и другие показатели этого метода помогают в выборе хирургической тактики лечения пациента.
Лечебные мероприятия
Чаще всего лечение заключается в устранении осложнений, возникших из-за грыжи, это рефлюкс-эзофагит. Лечение консервативными методами, к сожалению, имеют эффект в период приема лекарств и соблюдения определенного режима и питания. Но как только курс лечения заканчивается, все проявления болезни возобновляются. Дело в том, что консервативное лечение может лишь быть симптоматическим.
 Для показаний к медикаментозному методу лечения относятся больные с небольшой и нефиксированной грыжей пищеводного отверстия диафрагмы без выраженного болевого синдрома. Причем пациенты такие должны всю жизнь принимать препараты практически без перерывов. Однако при длительном беспрерывном лечении препаратами, снижающими кислотность желудка, например, Омепразолом и его аналогами Ранитидином или Квамателом очень опасно. Как показали исследования, такой прием препаратов приводит к развитию рака желудка, доказано, что в течение 5 лет применения шансы появления рака возрастают до 350 %. К тому же отсутствие кислоты в желудке ухудшает переваривание пищи, снижает поступление в организм питательных веществ и витаминов. А еда, не переварившись, попадает в толстый отдел кишечника, и начинаются гнилостные процессы, при этом развивается тяжелый дисбактериоз.
Для показаний к медикаментозному методу лечения относятся больные с небольшой и нефиксированной грыжей пищеводного отверстия диафрагмы без выраженного болевого синдрома. Причем пациенты такие должны всю жизнь принимать препараты практически без перерывов. Однако при длительном беспрерывном лечении препаратами, снижающими кислотность желудка, например, Омепразолом и его аналогами Ранитидином или Квамателом очень опасно. Как показали исследования, такой прием препаратов приводит к развитию рака желудка, доказано, что в течение 5 лет применения шансы появления рака возрастают до 350 %. К тому же отсутствие кислоты в желудке ухудшает переваривание пищи, снижает поступление в организм питательных веществ и витаминов. А еда, не переварившись, попадает в толстый отдел кишечника, и начинаются гнилостные процессы, при этом развивается тяжелый дисбактериоз.
Тактику лечения выбирает врач. Если при нефиксированной грыже симптомов никаких нет, то и лечить ее препаратами не следует, все внимание направлено на соблюдение специальной диеты. Больному необходимо следить за собственным весом, так как избыточная масса тела приводит к повышению внутрибрюшного давления и усугублению заболевания. Чтобы не было обратного заброса пищи из желудка, рекомендовано спать с приподнятым изголовьем кровати. А если возникли симптомы, то используются следующие группы препаратов: прокинетики (Тримедат), антациды (Маалокс, Альмагель).
Народная медицина при пищеводном выпячивании
В народной медицине имеется много рецептов, рекомендуемых использовать при данном заболевании. Они все имеют такую же характеристику, как и лекарственные средства, влияют только симптоматически: снижают кислотность желудка. Однако в отличие от медикаментов, травяные сборы могут давать положительный эффект только в 50 % случаев.
Хирургические методы лечения
 Если консервативное лечение не эффективно, то приходит очередь оперативного метода. Целью его является анатомическое восстановление стенок пищевода и желудка. Для данного метода имеется ряд показаний:
Если консервативное лечение не эффективно, то приходит очередь оперативного метода. Целью его является анатомическое восстановление стенок пищевода и желудка. Для данного метода имеется ряд показаний:
- отсутствие эффективности от медикаментозного лечения;
- появление осложнений заболевания;
- огромные размеры грыжевого мешка и его фиксация в воротах;
- расположение скользящей грыжи около пищевода, что повышает риск ущемления;
- изменение строения слизистой оболочки органа: слизистая пищевода начинает походить на таковую тонкой кишки.
Используют разные виды операций, направленные на удаление грыжевого мешка методом ушивания пищеводного отверстия диафрагмы до нормальных размеров, и создания механизма, который будет препятствовать обратному забросу пищевого комка. Хирург в зависимости от состояния пациента, размеров грыжи и других факторов выбирает определенную методику проведения операции.
Осложнения заболевания
Кроме выше отмеченного рефлюкс-эзофагита, ГПОД раздражает блуждающий нерв, в результате чего могут возникнуть коронарные боли у пациента, ведущие к спазму основных коронарных сосудов сердца. Эти изменения приводят к сильным болям в области органа, а также развитию осложнений со стороны сердечно-сосудистой системы, в некоторых случаях вызывая инфаркт миокарда.
К тому же у пациента появляется неприятный симптом — отрыжка воздухом или содержимым желудка. Если отрыжка химусом происходит ночью, то повышается риск развития аспирационной пневмонии. Такому срыгиванию не предшествует тошнота или сократительные движения желудка, механизм его связан с сокращением пищевода.
Источник
Дата публикации 17 сентября 2018 г.Обновлено 23 июля 2019 г.
Определение болезни. Причины заболевания
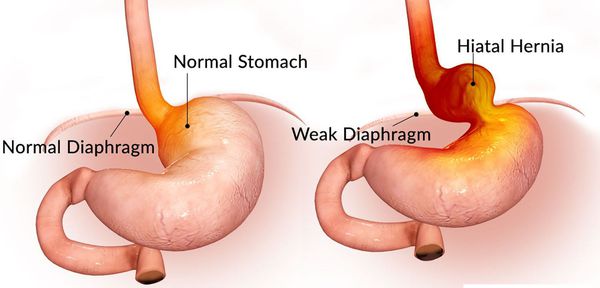
Наверняка, услышав слово «грыжа», многие представляют подкожное выпячивание на животе: пупочная, паховая, послеоперационная грыжи, а также грыжа белой линии живота. Но практически никто никогда не слышал о таком довольно распространённом заболевании, как грыжа пищеводного отверстия диафрагмы.
Впервые ГПОД была описана французским хирургом P. Ambroise в 1579 году и итальянским анатомом G. Morgagni в 1769 году, но, к сожалению, это заболевание до сих пор не так часто выявляется на ранних этапах, оставаясь не распознанным и не диагностированным, и поэтому не подвергается целенаправленному лечению.
В настоящее время в странах Европы и США число пациентов с тяжёлыми формами ГПОД увеличилось в 2-3 раза. В связи с этим у гастроэнтерологов появилось такое выражение: XX век — это век язвенной болезни, а XXI век — это век рефлюкс-эзофагита и ГПОД.
В России частота выявления ГПОД колеблется от 3% до 33%, а в пожилом возрасте — до 50% среди патологий желудочно-кишечного тракта (ЖКТ).
ГПОД составляют 98% всех грыж диафрагмы. В структуре заболеваний ЖКТ эти грыжи занимают третье место после желчнокаменной болезни, язвенной болезни желудка и 12-перстной кишки.[1][15]
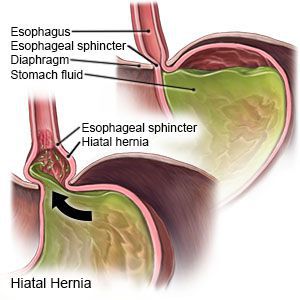
Грыжа пищеводного отверстия диафрагмы (ГПОД) — заболевание, при котором происходит смещение нижней части пищевода или желудка относительно диафрагмы из брюшной полости в грудную.
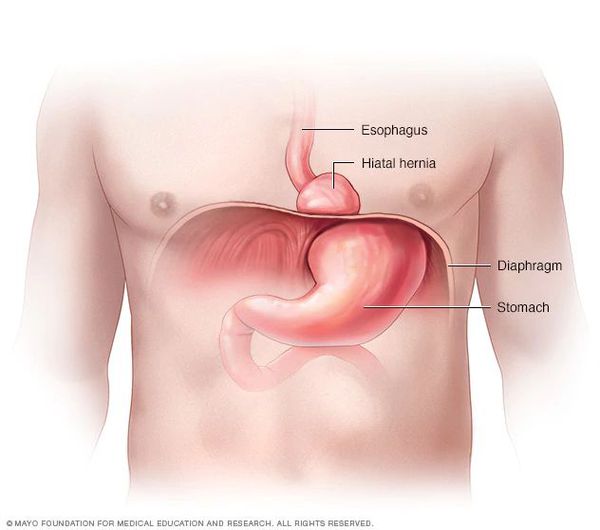
Очень редко через пищеводное отверстие могут выходить петли кишечника.
Среди причин возникновения ГПОД можно выделить несколько факторов:
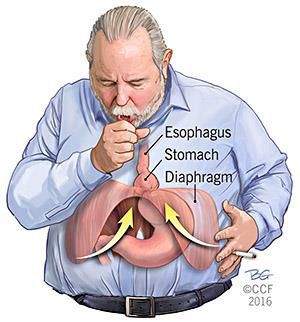
- Механический фактор — расширение пищеводного отверстия некомпрессионного характера по причине раздвижения внутренних ножек диафрагмы. В результате этого отверстие увеличивается, и кардиальный отдел желудка постепенно подтягивается в средостение Раздвижение ножек диафрагмы провоцирует интенсивная нагрузка на мышцы и повышение внутрибрюшного давления.⠀⠀⠀⠀⠀
⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀
- Морфологический фактор — структурно-функциональная недостаточность органов и их структурных элементов в районе пищеводного отверстия диафрагмы. Ввиду данной недостаточности ослабевают мышечные и соединительнотканные структуры диафрагмы и повышается внутрибрюшное давление.
- Тракционный фактор — постепенное ослабление пищеводно-диафрагмальной связки и перерастяжение мышечно-сухожильного футляра (мембраны Бертелли-Лаймера). Недостаточность фиксирующего аппарата пищевода приводит к удлинению правой внутренней диафрагмальной ножки позади пищевода, что становится причиной образования отверстия, открывающего путь для продвижения кардиального отдела желудка в заднее средостение.[2][5][15][19]
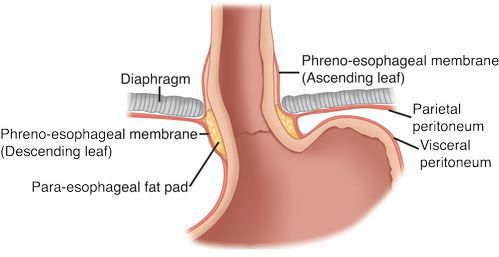
Кроме того, на образование ГПОД влияет нарушение пищеводно-фундального угла (угла Гиса) и клапана Губарева (складки слизистой в месте перехода пищевода в желудок). Однако эти факторы не являются ведущими причинами образования грыжи, так как они возникают вследствие деструктивных процессов, указанных выше.

При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы грыжи пищеводного отверстия диафрагмы
У абсолютного большинства пациентов «увидеть ГПОД глазом» не возможно. Однако её можно заподозрить по предъявляемым жалобам при развитии некоторых осложнений ГПОД:
- хронических или острых желудочно-кишечных кровотечений;
- развития стеноза (сужения) дистального отдела пищевода;
- выраженная недостаточность кардии желудка, которая сопровождается регулярным срыгиванием пищи.
Также могут развиться клинические признаки таких заболеваний, как анемия, кахексия (крайнее истощение организма), водно-электролитные расстройства.[7][13][18]
Одним из ведущих методов диагностики является сбор жалоб пациента, позволяющий выявить клинические признаки болевого синдрома, гастроэзофагеального рефлюкса. При опросе больных стоит обращать внимание на следующие ведущие клинические симптомы:
- болевые ощущения в подложечной области;
- болевые ощущения за грудиной;
- изжога;
- жжение языка;
- рвота и тошнота;
- отрыжка;
- чувство горечи во рту;
- частые приступы икоты;
- срыгивание пищи во время наклонов туловища.
При наличии у пациента хотя бы одного из перечисленных симптомов нужно проводить фиброгастродуоденоскопию (ФГДС), а при наличии более двух — углублённое комплексное обследования с целью подтверждения или опровержения предварительного диагноза «ГПОД».[5][6][16]
Патогенез грыжи пищеводного отверстия диафрагмы
Рассматривая этиопатогенез ГПОД, трудно предположить его существенное отличие от патогенеза грыж иной локализации, к тому же диафрагмальная грыжа нередко обнаруживается у пожилых людей и пациентов с такими заболеваниями, как грыжа передней брюшной стенки, варикозное расширение вен нижних конечностей, дивертикул пищеварительного тракта, органоптоз, геморрой, плоскостопие и другие нарушения. Данный факт также свидетельствует о том, что у пациентов старше 60 лет диафрагмальные грыжи весьма часто сочетаются с паховыми, бедренными, пупочными грыжами или грыжей белой линии живота.
Таким образом предрасполагающими факторами грыжеобразования являются:
- процессы возрастного старения тканей;
- повышение внутрибрюшного давления по причине ненадлежащего рациона питания, ожирения, запоров, беременности и т. д.
Нарушение связочного аппарата пищевода у пациентов с ГПОД также связано с нарушением липидного обмена и дефицитом аскорбиновой кислоты в организме.
Механизм образования ГПОД следующий:
- расширение пищеводного отверстия образует своеобразные грыжевые ворота;
- повышение внутрибрюшного давления становится причиной «прохождения» внутренних органов — абдоминального отдела пищевода, прилегающей части желудка, кишечника или сальника — через «увеличившееся» пищеводное отверстие.
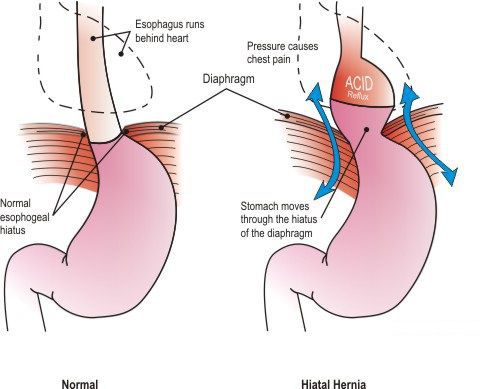
Классификация и стадии развития грыжи пищеводного отверстия диафрагмы
Классификация ГПОД строиться на анатомических особенностях:
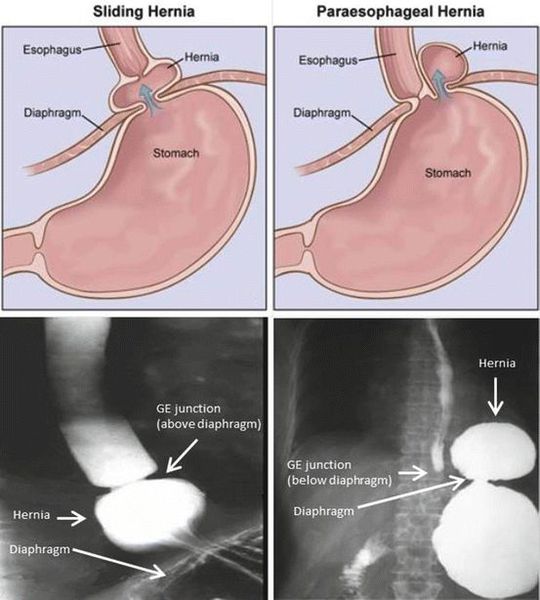
- Скользящая грыжа (аксиальная или осевая) — беспрепятственное смещение абдоминальной части пищевода, кардии и фундальной части желудка в грудную полость через расширенное пищеводное диафрагмальное отверстие и возвращение в брюшную полость (происходит в случае перемены положения тела);
- Невправимая грыжа — грыжа, «застрявшая» в грыжевых воротах и не способная продвинуться ни вперёд, ни назад.
- Параэзофагеальная грыжа — пищевод и кардия остаются на своих местах под диафрагмой, но часть желудка попадает в грудную полость и располагается близко к грудному отделу пищевода.
- Смешанный вариант ГПОД — сочетание скользящей и параэзофагеальной грыж.
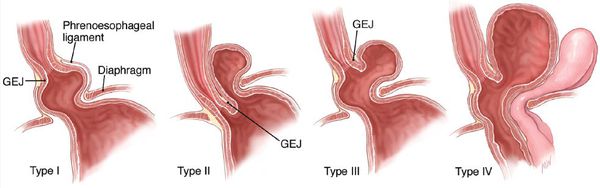
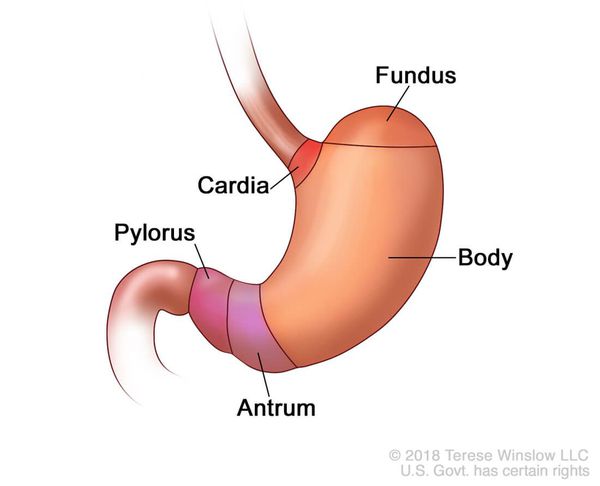
По объёму проникновения желудка в грудную полость различают четыре степени тяжести ГПОД:
- ГПОД I степени (пищеводная) — проникновение в грудную полость абдоминального отдела пищевода, кардии и их расположение на уровне диафрагмы, при этом желудок прилегает к диафрагме;
- ГПОД II степени (кардиальная) — проникновение в грудную полость абдоминального отдела пищевода, при этом часть желудка находится непосредственно в области пищеводного отдела диафрагмы;
- ГПОД III степени (кардиофундальная) — расположение абдоминального отдела пищевода, кардии и части желудка непосредственно над диафрагмой;[7][12][13][17]
- ГПОД IV степени (гигантская) — расположение всех отделов желудка над диафрагмой.
Осложнения грыжи пищеводного отверстия диафрагмы
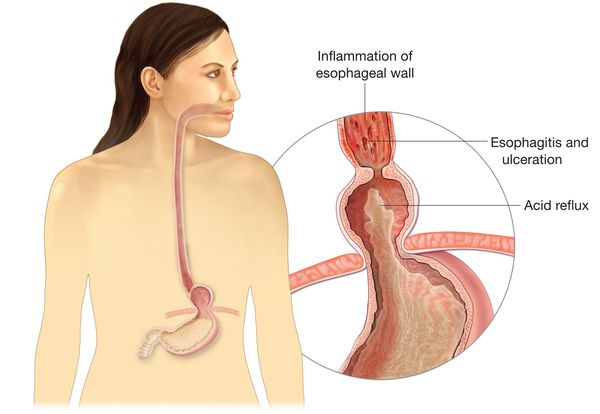
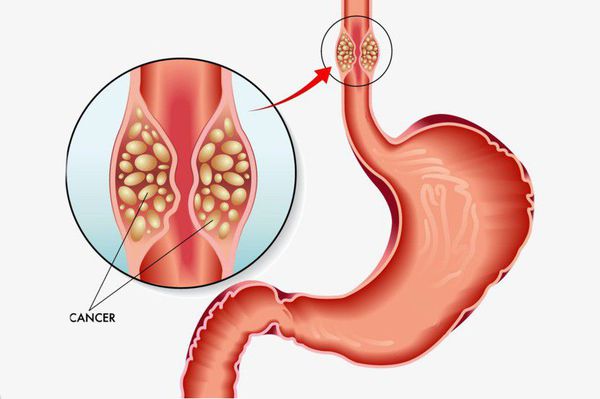
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
Также могут развиться такие заболевания, как хронический гастрит и пептическая язва грыжевой части желудка. Эти осложнения зачастую проявляются болями в эпигастрии, нарушением аппетита и т.д. Их симптомы обычно скрываются за клиническими проявлениями самой грыжи.
Длительное существование ГПОД способно стать причиной формирования рубцового стеноза (сужения) пищевода. Это грозит невозможностью прохождения из пищевода в желудок вначале твёрдой пищи, а при запущенных случаях не проходит и жидкая пища.
При ГПОД может развиться желудочно-кишечное кровотечение вследствие развития пептических язв, эрозий пищевода и желудка из-за постоянного заброса в пищевод желудочного сока и повреждения (эрозии) кровеносных сосудов. Также нередким осложнением ГПОД является уменьшение эритроцитов в крови (анемия). В случае острого массивного желудочного кровотечения и неустранённой кровопотери возникает гиповолемический шок и железодефицитная анемия, а в связи с атрофией фундального отдела желудка и нарушением выработки гастромукопротеина — белка, защищающего слизистую оболочку желудка — может возникнуть В12-дефицитная (пернициозная) анемия.
Очень редким осложнением ГПОД является её ущемление, некроз и перфорация стенки желудка с развитием перитонита. К ущемлению может привести абсолютно любой фактор, связанный с повышением внутрибрюшного давления — кашель (в особенности надсадный), физическая нагрузка и даже переедание.
Диагностика грыжи пищеводного отверстия диафрагмы
Для диагностики ГПОД, помимо детального расспроса пациента, используется почти все способы исследования, применяемые в гастроэнтерологии. К обязательным методам диагностики относятся:
- клиническое и рентгенологическое обследование;
- фиброэзофагогастродуоденоскопия (ФЭГДС);
- эзофаготонометрия;
- pH-метрия пищевода и желудка;
- УЗИ брюшной полости.[12][158]
Ведущими инструментальными методами считаются рентген-диагностика и ФЭГДС.[8][16]
Рентген-диагностика
Благодаря рентгенологическому методу диагностики произведены фундаментальные исследования ГПОД, разработаны классификации, изучены различные формы данной патологии, разработан ряд показаний и противопоказаний к различным видам лечения хиатальных грыж.
Современное полное название — «Полипозиционное рентгендиагностическое исследование пищевода, желудка и двенадцатиперстной кишки с использованием жидкой взвеси сульфата бария на трахоскопе».
Данное рентгенологическое обследование позволяет достоверно диагностировать различные формы ГПОД, включая “малые” эзофагеальные грыжи, выявлять недостаточность кардии, гастроэзофагеальный рефлюкс, рефлюкс-эзофагит, исключать недостаточность кардии, связанную с нарушением пассажа пищи в нижележащих отделах ЖКТ.
Эндоскопическая эзофагогастродуоденоскопия
В середине XX века были разработаны и широко внедрены в клиническую практику новейшие технологии в эндоскопии. Они позволили значительно расширить возможности диагностики гастроэнтерологических заболеваний.
Особенность эндоскопической эзофагогастродуоденоскопии заключается в:
- использовании гибкой волоконной оптики и создании эндоскопических приборов — фиброгастроскопов;
- высокой разрешающей способности этих приборов с возможностью проводить исследования при визуализации изображения на мониторе;
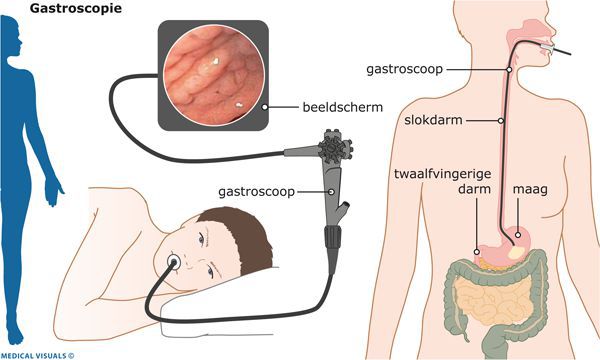
- малоинвазивности эндоскопической диагностики;
- минимальном проценте возникающих осложнений;
- отсутствии необходимости специальной подготовки пациента, проводимой перед началом эндоскопических исследований;
- амбулаторном характере способов эндоскопической диагностики.
Всё это позволяет рекомендовать данный метод диагностики не только пациентам, но и населению в целом для проведения диспансеризации и выявления заболевания на ранних этапах.
Конечно же, эндоскопическая диагностика ГПОД — непростая процедура, однако врачами ФЭГДС она рассматривается в качестве скринингового метода, показанного всем пациентам, включая людей с минимальными симптомами гастроэзофагеального рефлюкса, диспепсии или дисфагии (нарушения пищеварения или глотания), а также всем, кто страдает заболеваниями пищеварительного тракта.
К основным прямым и косвенным симптомам ГПОД, обычно проявляющимся при осуществлении ФЭГДС, относятся:
- уменьшенное расстояние от передних резцов до кардии;
- уменьшенная длина абдоминального отдела пищевода;
- грыжевая полость;
- “второй вход” в желудок;
- зияние (раскрытие) кардии или её неполное смыкание;
- пролапс (выпячивание) слизистой желудка в пищевод;
- рефлюкс (обратный ток) содержимого желудка в полость пищевода;
- сегментарная дилятация (расширение) пищевода в области девятого сегмента;
- отсутствующая, слабо визуализирующаяся или размытая Z-линия;
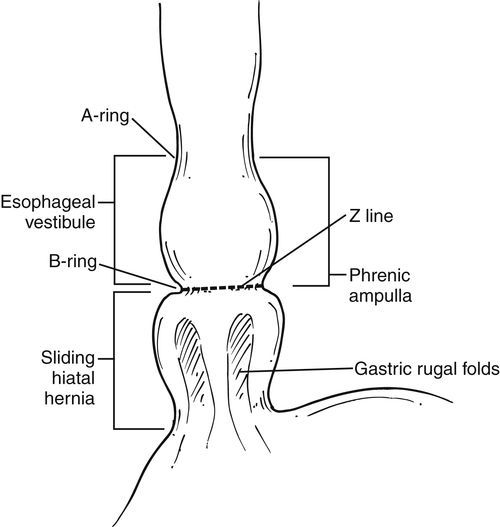
- уплощённая складка кардиоэзофагального перехода, обнаруженная во время инверсионного осмотра кардии;
- сглаженый угол Гисса, также обнаруженный во время инверсионного осмотра кардии.
Большую часть перечисленных эндоскопических симптомов ГПОД можно выявить благодаря видеомониторированию во время ФЭГДС, что помогает установить безошибочный диагноз.
Лечение грыжи пищеводного отверстия диафрагмы
При первых проявлениях ГПОД лечение начинают с консервативных мероприятий. Чаще всего в клинике ГПОД на первый план выходят симптомы рефлюкс-эзофагита. По этой причине показано консервативное лечение, направленное в первую очередь на устранение этих клинических проявлений. Прежде всего, это рациональный режим питания и диета, дополненная медикаментозной терапией.
Лекарственные препараты при ГПОД:
- антациды — блокируют соляную кислоту в желудочном соке;
- H2-антигистаминовые средства — уменьшают количество вырабатываемой соляной кислоты;
- ингибиторы протонного насоса — также снижают выработку соляной кислоты («Омез», «Омепразол», «Гастрозол», «Ранитидин», «Пантопразол»);
- прокинетики — улучшают состояние слизистой желудка и пищевода, оптимизируют их моторику, избавляют от болевых ощущений и тошноты («Мотилак», «Мотилиум», «Метоклопрамид», «Ганатон», «Итомед», «Тримебутин»).
- витамины группы В — ускоряют регенерацию тканей желудка.
Однако единственным радикальным и самым эффективным лечением, устраняющим причины и проявления ГПОД, является хирургическое лечение.
Операция показана и при отсутствии результата или при малой эффективности от проведённой консервативной лекарственной терапии более года.
Хирургическое лечение ГПОД — это низведение желудка в брюшную полость, ликвидация ворот грыжи и выполнение антирефлюксной операции.
На сегодняшний день разработано более 50 методик оперативного лечения данного заболевания, и в каждом случае врач-хирург индивидуально выбирает оптимальную для пациента методику.
В настоящее время распространённым методом оперативного лечения ГРОД является лапароскопическая фундопликация по Ниссену с задней крурорафией (ушивание ножек диафрагмы). Данный метод считается наиболее адекватным способом восстановления барьерной функции желудочно-пищеводного перехода.
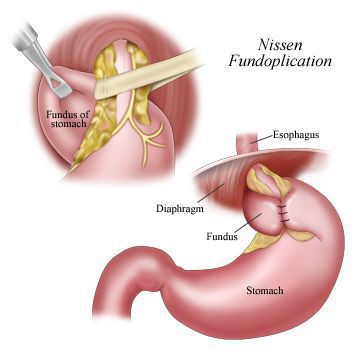
Малая травматичность с выраженным косметическим эффектом, снижение послеоперационных осложнений, ранняя реабилитация и другие факторы делают оперативные вмешательства через лапароскопические доступы операциями выбора в лечении ГПОД и их осложнений.[12][14][15][19][20]
Прогноз. Профилактика
Прогноз заболевания простой: чем раньше оно обнаружено, установлен диагноз и проведено лечение, тем его проще лечить, и, соответственно, улучшаются результаты терапии. Чем выше стадия заболевания и больше осложнений, тем хуже отдалённые результаты: меньше выживаемость.
Пациенты с диагностированной ГПОД подлежат диспансерному (динамическому) наблюдению у врача-гастроэнтеролога. Людям с таким диагнозом врачи рекомендуют:
- правильное питание — в обязательном порядке показано соблюдение специальной диеты, предполагающей исключение продуктов питания, которые способствуют раздражению кишечника;
- соблюдение рационального режима питания — приём пищи небольшими порциями каждые несколько часов;
- избегание резких наклонов вперёд и резких изменений положения тела (по возможности) — все эти движения могут вызвать или усилить боли в области грудины и изжогу;
- избегание поднятия тяжестей — не следует поднимать тяжести более 5 кг;
- строго избегать тугого затягивания пояса и ношения сдавливающей живот одежды — это может увеличить давление в брюшной полости;
- регулярное выполнение упражнений лечебной физкультуры для укрепления мышечного корсета и восстановления тонуса диафрагмы;
- вечерний приём пищи не позже, чем за 2,5-3 часа до сна;
- нормализация стула, избегание запоров и диареи, которые приводят к повышению внутрибрюшного давления и образованию ГПОД;
- употребление нерафинированного растительного масла (по одной чайной ложке) до и после приёма пищи;
- проведение курсового лекарственного лечения ГПОД;
- при неэффективности или усилении симптомов заболевания, а также появлении осложнений проводить оперативное лечение.
Источник
