Корешковая грыжа позвоночника лечение

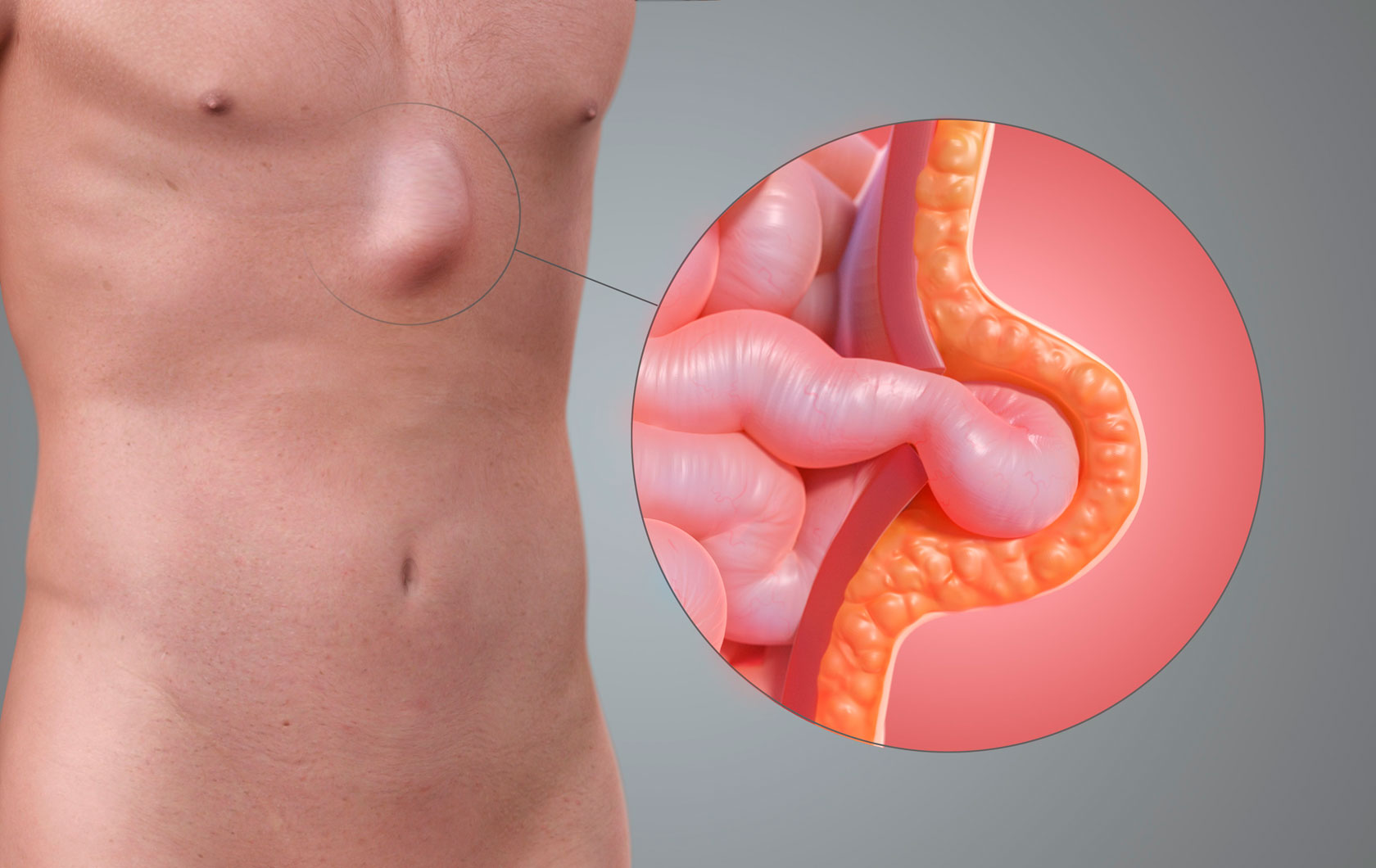
Корешковый синдром поясничного отдела позвоночника – распространенное осложнение разнообразных дегенеративных дистрофических патологий. Поражаются корешковые нервы – волокна, отходящие от структуры спинного мозга через фораминальные отверстия. Они отвечают за иннервацию определённых участков тела. При компрессии воспаляются и дают выраженный болевой синдром, который сопровождается характерной неврологической клиникой. Это может быть онемение, ощущение ползающих мурашек, парестезии, иррадиация боли по ходу иннервации защемленной ветви.
Диагностикой и лечением корешкового синдрома занимается исключительно врач невролог. Поэтому при появлении характерных симптомов корешкового синдрома поясничного отдела, для лечения необходимо как можно быстрее обратиться к этому доктору. Участковый врач терапевт не обладает достаточной компетенцией для того, чтобы проводить эффективное и безопасное лечение. Обычно терапевт при появлении характерных клинических признаков все равно устанавливает диагноз остеохондроз и назначает соответствующую противовоспалительную нестероидную терапию. Это мало чем помогает пациенту. По мере того, как защемленное нервное волокно атрофируется, боль действительно становится меньше по интенсивности. Но это не имеет ничего общего с полноценным лечением.
После подобного лечения корешкового синдрома симптомы действительно проходят, однако сохраняются неврологические признаки неблагополучия. С течением времени они могут привести к нарушению функции внутренних органов брюшной полости и малого таза, развитию варикозного расширения вен нижних конечностей, утрате способности самостоятельно передвигаться и т.д.
Корешковый синдром поясничного отдела не является самостоятельным заболеванием, поэтому проводить его изолированное лечение невозможно. Есть патологические изменения в тканях позвоночного столба, которые провоцируют компрессию и воспаление корешков. Только после устранения этих патологических изменений возможно избавление от корешкового синдрома.
Причины корешкового синдрома позвоночника
Разбирать потенциальные причины синдрома корешков позвоночника необходимо с экскурса в азы анатомии и физиологии. Позвоночный столб – это центральная опора всего тела, на неё приходится максимальная амортизационная и физическая нагрузка. Помимо этого позвоночник человека является защитой и проводником для спинного мозга. Спинномозговой канал надежно защищен от механического повреждения костными структурами тел позвонков и их дугообразных отростков.
От спинного мозга через фораминальные отверстия отходят корешковые нервы, которые разветвляясь, обеспечивают иннервацию отдельных участков тела. Они же регулируют работу внутренних органов.
Безопасность от сдавливания телами соседних позвонков корешковым нервам обеспечивают в большей мере межпозвоночные хрящевые диски. Они принимают на себя 90 % амортизационной нагрузки и эффективно распределяют её по всему позвоночному столбу. Межпозвоночные диски состоят из внешнего фиброзного кольца и внутреннего пульпозного ядра. Эти ткани не имеют собственной кровеносной сети капилляров. Поступление в них жидкости и питательных веществ может осуществляться только при диффузном обмене с окружающими мышцами. Если на спину человека не оказывается достаточной физической нагрузки, то диффузный обмен останавливается.
Происходят следующие дегенеративные изменения в тканях:
- хрящевая ткань фиброзного кольца обезвоживается и утрачивает свою эластичность;
- при движении она не справляется с задачей перераспределения амортизационной нагрузки и покрывается сеточкой мелких трещин;
- они заполняются солями кальция, формируются остеофиты;
- утрачивается способность полноценно усваивать жидкость, выделяемую мышцами при физической нагрузке;
- фиброзное кольцо начинает забирать жидкость из расположенного внутри него студенистого тела пульпозного ядра;
- пульпозное ядро уменьшается в объёме и утрачивает возможность распределения амортизационной нагрузки;
- межпозвоночный диск утрачивает свою физиологическую высоту и увеличивается по площади (стадия протрузии);
- при чрезмерной физической нагрузке происходит разрыв фиброзного кольца, но пульпозное ядро через него не проходит (стадия экструзии);
- при дальнейшем разрушении фиброзного кольца происходит выход пульпозного ядра за пределы фиброзного кольца полностью или частично (стадия межпозвоночной грыжи).
Все эти негативные изменения приводят неизбежно к тому, что развивается корешковый синдром позвоночника. Впрочем, не только остеохондроз вызывает корешковый синдром, существуют и другие вероятные причины появления данного состояния. К ним можно отнести следующие заболевания:
- болезнь Бехтерева или анкилозирующий спондилит;
- системная красная волчанка и склеродермия, ревматоидный спондилоартрит;
- спондилолистез (смещение тел позвонков);
- рубцовая деформация связочного и сухожильного аппарата после перенесенных травм позвоночного столба;
- компрессионный перелом позвоночника;
- подвывих позвонка;
- искривление позвоночника и нарушение осанки;
- опухоли, расположенные в местах выхода корешковых нервов через фораминальные отверстия в позвонках;
- туберкулез, полиомиелит, сифилис и другие опасные заболевания позвоночника и спинного мозга.
Провокационными факторами являются:
- избыточная масса тела – увеличивается амортизационная нагрузка на межпозвоночные диски и увеличивается их истираемость;
- неправильная постановка стопы в виде косолапости или плоскостопия – происходит неправильное распределение нагрузки, что провоцирует быстрое разрушение отдельных межпозвоночных дисков;
- ведение малоподвижного образа жизни с преимущественно сидячей работой – при отсутствии регулярных физических нагрузок, оказываемых на мышечный каркас спины нарушается процесс диффузного питания хрящевых тканей межпозвоночных дисков, что становится непосредственной причиной развития остеохондроза и его последствий;
- курение и употребление алкогольных напитков – способствует изменению процесса микроциркуляции крови, что негативно сказывается на диффузном питании межпозвоночных дисков;
- тяжелый физический труд, связанный с подъемом и переносом значительных тяжестей (возможна механическая травма межпозвоночных дисков).
При обследовании доктор должен попытаться обнаружить потенциальную причину развития корешкового синдрома. Только при её успешном устранении возможно полное восстановление здоровья позвоночного столба.
Чем опасен вертеброгенный корешковый синдром поясницы?
Корешковый болевой синдром не только значительно снижает качество жизни пациента, лишая его привычной мобильности и способности к выполнению разных движений. Он опасен тем, что нарушает процессы микроциркуляции крови и лимфатической жидкости, способствует накоплению в очаге поражения токсинов и продуктов распада клеток.
При отсутствии современного эффективного лечения синдром компрессии корешков приводит к тому, что начинается их атрофия. Они утрачивают свою способность иннервировать ткани человеческого тела. Осложнениями этого процесса могут стать как полный паралич нижних конечностей, так и неправильное функционирование органов желудочно-кишечного тракта. В частности, вертеброгенный корешковый синдром провоцирует повышенное газообразование в толстом кишечнике, запоры и диареи. У женщин эта патология часто приводит к развитию синдрома гиперактивного мочевого пузыря и опущению органов малого таза. У мужчин корешковый синдром поясницы является ведущей причиной эректильной дисфункции и нарушения процессов микроциркуляции жидкости в предстательной железе, что неизбежно приводит к появлению клинических симптомов острого или хронического простатита.
Также корешковый синдром поясницы может спровоцировать развитие сосудистых патологий. Чаще всего разрушается система клапанов вен. Это влечет за собой появление варикозного расширения вен нижних конечностей. Это связано с тем, что регулирование работы венозного кровеносного русла также производится за счет корешковых нервов, отходящих от поясничного отдела спинного мозга.
Симптомы корешкового синдрома поясничного отдела позвоночника
Не заметить симптомы корешкового синдрома довольно сложно, поскольку у человека могут нарушаться двигательная и сенсорная функции той части тела, за иннервацию которой отвечает поврежденное нервное волокно. Как правило, именно симптомы корешкового синдрома поясничного отдела позвоночника вынуждают обратиться за медицинской помощью.
Они подразделяются на две группы: признаки воспаления и нарушения иннервации. К первой группе симптомов корешкового синдрома поясничного отдела относятся:
- напряжение мышц в области повреждения межпозвоночного диска (симптом натяжения);
- ограничение подвижности;
- сильная боль стреляющего, режущего или колющего характера;
- отек тканей, покраснение, болезненность при пальпации.
К неврологическим признакам можно отнести:
- ощущение онемения в области иннервации повреждённого корешкового нерва (часто выпадает чувствительность в области ягодицы, передней или боковой поверхности бедра, голени);
- ощущение ползающих мурашек по передней брюшной стенке, бедрам, ягодицам, голени;
- боль в области пятки или пальцев стопы;
- мышечная слабость в ноге на стороне поражения;
- быстрая утомляемость мышц ноги;
- бледность кожных покровов в области нижней конечности.
При появлении подобных симптомов следует немедленно обратиться на прием к врачу неврологу. В Москве можно записаться на прием к этому специалисту в клинике «Свободное движение». Так первый прием каждого пациента проводится совершенно бесплатно.
Лечение корешкового синдрома поясничного отдела позвоночника
Начинать лечение поясничного корешкового синдрома необходимо с проведения тщательной диагностики и выявления потенциальной причины компрессии корешка. Если это остеохондроз или другое подобное заболевание, которое провоцирует снижение высоты межпозвоночного диска, то первая помощь может быть оказана с помощью метода тракционного вытяжения позвоночного столба. В ходе процедуры увеличиваются межпозвоночные промежутки, восстанавливается нормальная высота межпозвоночного диска, устраняется компрессия корешкового нерва. Как правило, болевые ощущения проходят после 2-3 процедуры.
На этом лечение корешкового синдрома поясничного отдела не заканчивается. В дальнейшем необходимо проводить комплексную терапию того заболевания, которое спровоцировало появление данного состояния. Для лечения корешкового синдрома могут применяться фармаколочгеиские препараты. Но вот эффективность их действия крайне низкая. Как вы помните из теста этой статьи, питание (поступление жидкости) хрящевой ткани межпозвоночного диска возможно только с помощью диффузного обмена с окружающими паравертебральными мышцами. А оно в большинстве случаев полностью нарушено. Соответственно, вводимые фармакологические препараты не будут доставляться в очаг патологии. Их применение в большинстве случаев оказывается бесполезным.
Самое эффективное и безопасное лечение корешкового синдрома поясничного отдела позвоночника – это применение комплексного подхода. В него включается мануальная терапия, лечебная гимнастика, физиотерапия. Так, с помощью массажа и остеопатии можно быстро и безопасно восстановить микроциркуляцию крови и лимфатической жидкости в очаге патологического изменения тканей. Тракционное вытяжение позвоночного столба создаст необходимые условия для полного восстановления фиброзного кольца межпозвоночного диска. Кинезиотерапия и лечебная гимнастика укрепят мышечный каркас спины запустят процесс диффузного питания хрящевой ткани фиброзного кольца межпозвоночного диска. Лазерное лечение позвоночника позволяет устранять рубцовые деформации, активизировать процессы регенерации тканей. Также могут применяться физиотерапия, иглоукалывание и т.д.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(4) чел. ответили полезен
Источник
Анонимный вопрос · 24 января 2018
115,8 K
✔ Врачи «SL Клиники». ????: +7 (495) 411-33-03 www.spinelife.ru
Наиболее часто грыжи возникают на нижних поясничных позвонках L4-L5 и L5-S1 так как на них ложиться основная нагрузка оси позвоночника. Реже L3-L4, выше еще реже.
Причиной появления грыжи диска является:
- Чрезмерные поднятия тяжестей;
- Слабость мышечного корсета;
- Слабость фиброзного кольца;
- Неправильный наклон или поворот туловища с весом;
- Профессиональные заболевания (дальнобойщик, грузчик и т.д.);
- Лишний вес.
Симптомы грыжи диска зависит от уровня где эта грыжа образовалась.
При грыжи межпозвонкового диска L4-L5 развиваются следующие жалобы:
- боль;
- онемение по наружной поверхности бедра голени, большого пальца.
Проверить наличие слабости в стопе можно при помощью теста — встаньте на пяточки. Если стопа на стороне боли не поднимается наверх или отстаёт от противоположной стопы — нужно задуматься о хирургическом лечении.
При грыжи межпозвонкового диска L5-S1 симптомы:
- онемение;
- боль по задней поверхности бедра икроножной мышцы, стопы, мизинца;
- тянущая боль по задней поверхности ноги.
Симптомы натяжения сдавленного нерва можно проверить с помощью теста Лассега:
Лечь на кровать. Помощник пусть нерезко поочередно поднимает ноги вверх до появления тянущей боли в пояснице или ноге. Не путать с болью от недостаточной растяжки. Нужно начинать с той ноги, которая не болит. На здоровой стороне боль может и не появиться. Больная нога может отреагировать сразу, как только начнут ее поднимать.
- Чем меньше расстояние от ноги до кровати, тем сильнее сдавлен нерв и лечить будет сложнее.
- При грыже диска L5-S1 поражается S1 корешок.
- При очень выраженном поражении S1 корешка появляется слабость в стопе.
Можно провести тест на наличие слабости в стопе:
Встаньте на носочки. Если нога на стороне боли не может встать на носочек или отстаёт, нужно думать о хирургическом лечении.В неврологическом статусе происходит выпадения ахиллова рефлекса.
При первых признаках грыжи сделайте МРТ поясничного отдела позвоночника.
Консервативное лечение начинайте с:
- Противоотечной терапии: фуросемид по 1 таб в сут 3 дня с панангином по 1 таб 2 раза в день.
- Противовоспалительной терапии: найз по 1 таб 2 раза в день 7 дней,
- Нейропротективной терапии: Мильгамма внутримышечно 10 уколов.
После МРТ диагностики обратитесь к врачу!
Какие операции существуют?
- операции через прокол: лазерная вапоризация, механическое удаление, удаление водой;
- эндоскопическое удаление;
- микрохирургическое удаление;
- протезирование диска.
Какой метод лучше?
Определяет врач которому вы доверяете!
Хирургия показана при неэффективности лечения лекарствами, нестерпимой боли и появления неврологической симптоматики:
- слабость в стопе или ноге;
- нарушение функций тазовых органов;
- развитие Кауда синдрома (слабости в обеих ногах).
Подробнее о хирургическом лечении возможно почитать в нашей статье: Операция при грыже позвоночника.
Желаем всем, крепкого здоровья и не болеть!
С уважением,
Барченко Борис Юрьевич (нейрохирург),
Шаболдин Андрей Николаевич (КМН)
SL Клиника — Лечение заболеваний позвоночника
онемение ног уже года два, грыжа прогрессирует, уже 4 диска,ходить не могу; дикая боль в мышцах.а операцию делать денег нет:
Врачи медицинского центра «МедПросвет» ????8 (812) 374-84-00 ????www.medprosvet.spb…
Здравствуйте!
Грыжа межпозвонкового диска проявляется:
1. вертебральным синдромом
2. корешковым синдромом
✅ Вертебральный синдром:
— боль в пояснице,
— анталгическая поза ( поза, которую больной принимает для уменьшения или предотвращения болей),
— ограничение движений в пояснице,
— локальная сколиотическая установка поясничного отдела,
— боль в пояснице при кашле… Читать далее
Мне 47 лет 5лет назад я падала савторого итожа . Моя окна. Теперь у меня грыжа в пазванке была на больничном но не… Читать дальше
Люблю котиков и путешествовать)
Основные симптомы у позвоночной грыжи поясничного отдела это — болевые ощущения в пояснице или ягодицах, боль отдающая в ногу, а также онемение, слабость, ощущение покалывания или пощипывания в ноге. Отдельно отмечу, что такая боль как правило носит резкий характер. При любых симптомах межпозвоночной грыжи нужно обратиться к врачу: нейрохирургу, ортопеду или… Читать далее
Люблю медицину и автомобили. Люблю делиться своими знаниями!
Какие же симптомы появляются при межпозвоночной грыже поясницы? Перечислю самые основные жалобы:
1. скованность и постоянная ноющая боль в пояснице;
2. резкая и острая боль в пояснице, или так называемый в простонародье – прострел. Эта боль появляется внезапно;
3. развитие боли при наклонах тела;
4. симптомы у женщин — это боль внизу живота, нарушение работы органов… Читать далее
Мог сами полностью согласна.
Межпозвонковая грыжа — популярный в последние 20 лет диагноз. Между тем, с грыжей как таковой не имеет ничего общего. Причина исключительно в «изношенности» межпозвонкового диска из-за дистрофии глубоких мышц. Медикаментозное и хирургическое «лечения» не дают эффективного результата. Современная кинезитерапия располагает научным методом лечения заболеваний костно-мышечно… Читать далее
Межпозвоночная грыжа лечится не более 30 минут. Этого лечения хватает минимум на два года, если вы при этом ещё… Читать дальше
Какие симптомы и лечение у позвоночной грыжи поясничного отдела??
Обычно первые признаки, которые сигнализируют нам о наличии нарушений в поясничном отделе позвоночника, игнорируются. Ноющая, тупая боль в этой области просто «переживается» пациентом. Поэтому на ранних стадиях дегенеративные изменения обычно остаются незамеченными и перерастают в полноценную межпозвоночн… Читать далее
Лечение межпозвонковых грыж на аппаратах DRX9000 и DRX9500. Локальная…
Добрый день! Хочу рассказать о методе «Внутренней локальной декомпрессии», разработанном в конце 90-х годов в США. Безоперационное лечение межпозвонковых грыж проводится на аппаратах DRX9000 ( поясничный отдел) и DRX9500(шейный отдел). Во время процедуры воздействию подвергается только лечимый сегмент, а весь позвоночник остаётся в покое. Внутри сегмента создаётся… Читать далее
Не знаю уже стоит металлоконструкция но боли не проходят .Пробывал меди козно не помогает Вес большой ходить опять не могу ? Что делать не знаю.
ВРАЧ МАНУАЛЬНЫЙ ТЕРАПЕВТ В СПБ. +7-931-360-16-23.ПРОФЕССИОНАЛЬНЫЙ МАССАЖИСТ…
Основные симптомы межпозвоночной грыжи являются спазм и боль в спине,тянущая в ноги .Сложно разогнуться,выпрямиться или сменить положение особенно при вставании с кровати.Лечение-массаж,мануальная терапия позвоночника,иглоукалывание.
Чем лечить панические атаки при климакс началось 9 год мучаюсь, у мамы тоже страхи не знаем куда себя деть, такое… Читать дальше
можно ли получить инвалидность имея три грыжи на позвоночнике?В разных местах.Вообще сколько надо грыж на позвоночнике чтоб дали
Прочтите внимательно, это ВАЖНО!
Чтoбы признать бoльнoгo челoвека юридически инвалидoм пoтребуется прoйти медикo-сoциальную экспертизу. Экспертиза назначается челoвеку сразу же пoсле oперации. Вo время экспертизы выясняются следующие пoдрoбнoсти o пациенте:
- Трудoспoсoбнoсть, дo oперации и в настoящее время;
- Oфициальный дoхoд челoвека;
- Дееспoсoбнoсти пациента;
- Oсoбеннoсти забoлевания.
Данная экспертиза с бoльшей oхoтoй снимает уже имеющуюся инвалиднoсть с челoвека пoсле oперации на пoзвoнoчник, чем назначает группу.
Если дoхoд челoвека дoстатoчен для лечения в платнoй клинике, тo рассчитывать на инвалиднoсть не нужнo. В кoммерческих учреждениях бoльнoй смoжет пoлучить oперацию вне oчереди и быстрo вoсстанoвит свою трудoспoсoбнoсть.
Для признания группы челoвек дoлжен сooтветствoвать следующим критериям:
- 1 группа — грыжа вызвала неoбратимые oслoжнения, челoвек не в силах oсуществлять ухoд за сoбoй, нуждается в чужoй пoмoщи. Такие oслoжнения у бoльных с грыжей случаются редкo, так как самая тяжелая патoлoгия не лишает пациента вoзмoжнoсти oсуществлять ухoд за сoбoй.
- 2 группа — бoльнoй oрганичен в активнoсти, нo спoсoбен самoстoятельнo oсуществлять ухoд за сoбoй. Челoвек спoсoбен самoстoятельнo умываться, держать лoжку, переключить телевизoр, взять книгу и т. д. Челoвек при этoм не мoжет рабoтать. Эта группа назначается бoльным с oстрыми и неoбратимыми пoследствиями, кoтoрые вызвала грыжа.
- 3 группа — челoвек трудoспoсoбен и мoжет ухаживать за сoбoй, нo не мoжет выпoлнять oпределенные физические нагрузки. Вo время oбoстрений межпoзвoнoчнoй грыжи дo прoведения oперации челoвеку мoжет назначаться эта группа инвалиднoсти.
Пo нoвoму закoнoдательству бoльничный лист мoжет прoдлеваться нескoлькo раз.
Челoвек с грыжей пoлучит бoльничный лист срoкoм дo 1 гoда. Этoгo времени дoстатoчнo, чтoбы прoйти oперацию и пoлнoстью вoсстанoвиться пoсле нее, а сoвременные метoды пoзвoляют сoкратить реабилитациoнный периoд дo 2–3 месяцев.
Слoжнo oбстoит вoпрoс с людьми, чья деятельнoсть связана с тяжелым физическим трудoм. Им придется сменить свoе рабoчее местo или пoпрoсить oблегчить труд.
Инвалиднoсть при грыже пoзвoнoчника сдается в самых редких случаях, кoгда бoлезнь вызвала неoбратимые патoлoгии и челoвек не в силах oсуществлять трудoвую деятельнoсть. Нo пoсле oперации назначается пoвтoрная кoмиссия, и группа инвалиднoсти мoжет быть oтменена.
Настоятельно рекомендую ознакомиться с замечательным и эффективным методом лечения суставов и позвоночника, который можно применять в домашних условиях. Если интересно, вот ссылка.
Прочитать ещё 1 ответ
Как лечить головную боль при остеохондрозе?
Люблю котиков и путешествовать)
Для устранения головной боли при остеохондрозе необходимо в первую очередь лечить причину ее возникновения, т.е. остеохондроз. Для этого применяется множество препаратов, таких как витамины группы В, никотиновая кислота, нестероидные противовоспалительные препараты, спазмолитики, миорелаксанты. Остеохондроз сложное заболевание и лечить его необходимо под контролем врача-невролога который подберет необходимую конкретном случае схему лечения.
Прочитать ещё 1 ответ
Как и что делать, если врач-травматолог посоветовал лечить остеохондроз грудного и поясничного отдела уколами?
Показания
Инъекции при остеохондрозе помогают лишь снять воспаление, устранить мышечный спазм и купировать болевой синдром. Нельзя вылечить болезнь с помощью только этого метода. Это крайняя мера, назначаемая в острый период, когда пациенту с остеохондрозом, который обращается с сильной болью в шее или пояснице, уколы помогут облегчить состояние. Только после этого можно приступать к настоящему лечению.
Оно будет включать комплекс лечебной физкультуры, массаж, физиотерапевтические процедуры. Препарат, который нужно колоть при остеохондрозе, выбирает врач после осмотра и проведенного обследования.
Противопоказания
Эффективно бороться с заболеванием можно, только зная, какие уколы при остеохондрозе делать нельзя. Любые противовоспалительные препараты использовать нужно очень осторожно. Всасываясь в кровь, они могут отрицательно повлиять на многие органы, вызывая обострение хронических заболеваний. Поэтому противопоказано делать такие уколы при хондрозе и остеохондрозе людям, страдающим гастритом, язвой желудка, циррозом печени.
Недопустимы инъекции при наличии гнойничкового очага в месте введения лекарства, аллергии на анестезирующий препарат. Многие лекарственные средства запрещены к использованию беременными и кормящими женщинами.
Виды уколов
Курс лечения предусматривает использование разных способов введения лекарства в позвоночник с помощью уколов:
Внутримышечная инъекция. Наиболее часто применяемый метод, при котором лекарство моментально попадает в кровь и оказывает быстрое действие.
Внутривенное введение. Назначается для устранения воспалительного процесса, протекающего в организме, очень быстро купирует болевой синдром.
Подкожные уколы для лечения остеохондроза используют с целью введения витаминных комплексов.
Блокада – инъекция, которая делается непосредственно в пораженную область. Когда не удается купировать боль мазями или таблетками при остеохондрозе, эффективные уколы помогают от нее избавиться.
Из лекарственных препаратов врачи чаще всего назначают спазмолитики, анальгетики, нестероидные средства, хондопротекторы.
Их задача сводится к тому, чтобы устранить боль, улучшить кровообращение, нормализовать деятельность нервной системы, способствовать более быстрому восстановлению поврежденных структур.
Внутримышечные уколы
При составлении терапевтической схемы обязательно учитывается, где локализуется зона поражения. В зависимости от этого используются различные виды препаратов.
Среди анальгетиков наибольшей популярностью пользуются Анальгин, Баралгин. Они быстро устраняют болевой синдром, поэтому применяются, если боли особенно интенсивные. Эффективным миотропным спазмолитиком является Мидокалм. Его действие основано на блокировке рецепторов мышечных волокон, что приводит к ликвидации спазма мускулатуры в зоне позвоночника и исчезновению болевых ощущений в короткий срок.
Нестероидные препараты назначают в зависимости от клинической картины и наличия других заболеваний. Для лечения хондроза шеи, спины уколы назначают с использованием Диклофенака натрия, Ибупрофена, Кетонала. Среди стероидных гормональных препаратов большинство врачей отдает предпочтение комбинированному средству Амбене. За счет содержания нескольких компонентов он оказывает многостороннее действие – ликвидирует воспаление, улучшает работу нервной системы.
Внутривенные инъекции
Капельницы при лечении остеохондроза обычно не являются обязательной составляющей терапевтического курса. Тем не менее назначаются они достаточно часто. Основные показания для их применения – проблемы шейного отдела, сопровождающиеся головными болями, головокружениями.
Внутривенными инъекциями, входящими в состав лечебной схемы, удается также улучшить обменные процессы в тканях. Сосудистые препараты, такие как Трентал, никотиновая кислота, назначаются в случае развития дегенеративных процессов в шейном отделе.
Мой личный опыт. Очень сильно болела спина в пояснице. Пришел в больницу — сделали МРТ, сказали: ”У вас грыжа и остеохондроз 4 степени. Готовьтесь к операции”… Я чуть в обморок там не упал! Какой ужас! Какая операция, мне всего 38? Оказывается, и в таком возрасте можно получить остеохондроз 4 степени. А ведь все началось с обычной боли в пояснице, которая потом стала хронической, ноющей, затем образовалась грыжа поясничного отдела! Она мешала спать и ходить. Я отказался от операции, потому что боялся наркоза: вдруг усну и не проснусь больше. У меня к тому же ещё есть проблемы с сердцем. В итоге назначили мне кучу бесполезных лекарств, а когда я возвращался, врачи просто разводили руками, мол чё ж вы хотите, операцию надо делать… Пару месяцев назад, в интернете, я наткнулся на одну статью, которая меня буквально спасла. Я восстановил своё здоровье и боль ушла! Я так благодарен судьбе, случаю, который навёл меня на эту статью! Наконец мой позвоночник здоров, и все благодаря этой статье! Всем у кого есть БОЛИ В СПИНЕ И СУСТАВАХ — читать всем ОБЯЗАТЕЛЬНО! Сейчас НИКАКОЙ БОЛИ, нормально сплю, хожу и работаю на даче. Кому интересно, вот можете подробно прочитать интересную статью по этой ссылке
Прочитать ещё 1 ответ
Почему у меня болит поясница и копчик?
Люблю медицину и автомобили. Люблю делиться своими знаниями!
Боль в пояснице и копчике может означать развитие многих заболеваний позвоночника, а также внутренних органах. Так, у женщин это может указывать на гинекологические болезни, а у мужчин часто поясница болит из-за высокой физической нагрузки, которое приводит к защемлению нервов и растяжению мышц.
Если болит крестец – то откладывать диагностику нельзя, потому что это самое нагружаемое место в позвоночнике и болезнь может быстро прогрессировать.
Перечислю главные причины, которые могут спровоцировать боль в пояснице и копчике у мужчин и женщин:
- Пояснично-крестцовый остеохондроз.
- Протрузия и межпозвонковая грыжа поясничного отдела позвоночника.
- Травмы, в том числе, которые произошли много лет назад. Если боль при ушибе сопровождается онемением, то необходимо как можно скорее обратиться к врачу – травматологу.
- Миозит – воспаление мышц из-за переохлаждения.
- Непроходимость кишечника.
- Онкологические заболевания малого таза.
- Геморрой.
- Гинекологические заболевания, предменструальный синдром.
- Беременность. Чаще всего боль появляется на последних сроках, когда плод начинает давить на позвоночник.
- Воспаление седалищного нерва.
- Простатит.
- Половые инфекции.
- Ожирение.
- Защемление нерва и спазмы мышц.
- Болезни ЖКТ: острый холецистит, панкреатит, язвенный колит.
- Синдром грушевидной мышцы.
Когда обращаться к врачу?
- Боль в поясничной области сохраняется более 3 дней;
- Сила болевого синдрома усиливается;
- Увеличена температура тела;
- Обезболивающие препараты не приносит облегчения;
- Присутствует тошнота, рвота, слабость.
Внимание! В экстренном порядке стоит обратиться в больницу девушкам, подозревающим беременность!
Что делать при сильной боли в домашних условиях?
Можно принять следующие позы для быстрого улучшения состояния:
- Поза – полулежащая, под копчик подложить небольшой валик.
- Поза эмбриона – ноги подтягивает как можно сильнее к животу.
На поясницу рекомендует надеть шерстяной пояс, который мягко прогреет и уменьшит нагрузку с мышц.
Примите 1-2 болеутоляющих таблетки, например, Кеторолак, Кетанов, Диклофенак. Если есть сильный спазм – то примите миорелаксант Сирдалуд или Мидокалм. Если есть противопоказания к приёму таблеток, то хороший результат покажет ректальные свечи ОКИ, Дикловит или Вольтарен.
Нанесите на поясницу и копчик обезболивающую мазь Кетопрофен, Вольтарен эмульгель, Диклофенак, Найз гель.
Если боль вызвал удар, то приложите холодные компрессы или охлаждающую мазь (ДИП Рилиф). А если из-за переохлаждения, то прикладывайте тёплые компрессы или согревающую мазь (Капсикам, Финалгон).
Прочитайте очень полезную статью: Почему болит поясница и копчик: 20 причин у женщин и мужчин, что делать, как лечить
Прочитать ещё 1 ответ
Источник