Лапароскопическая операция позвоночной грыжи

Лапароскопическая операция — малоинвазивная процедура, подразумевающая минимальное вмешательство в организм человека. Соответственно, практически отсутствуют риски получения травм и побочных эффектов, а послеоперационное восстановление проходит максимально быстро. К минусам относят ограниченный диапазон манипуляций, отсутствие тактильного ощущения, невозможность определить некоторые характеристики внутренних органов.
Основные элементы лапароскопа: телескопическая трубка, видеокамера, набор линз и оптический кабель с подсветкой. Тип наркоза выбирается врачом-анестезиологом в индивидуальном порядке, исходя из срочности операции, состояния и возраста больного, показателей анализов, наличия хронических заболеваний и артериального давления. Может использоваться как общий наркоз, так и местное обезболивание.
Эффективность лапароскопии составляет до 95%. В результате такого микрохирургического вмешательства проводится удаление грыжевого выпячивания диска, устранение разрушенного диска, освобождение сдавленного нервного корешка. Усилить полученный результат и минимизировать риски можно правильной реабилитацией и ведением здорового образа жизни.
Особенности лапароскопической операции
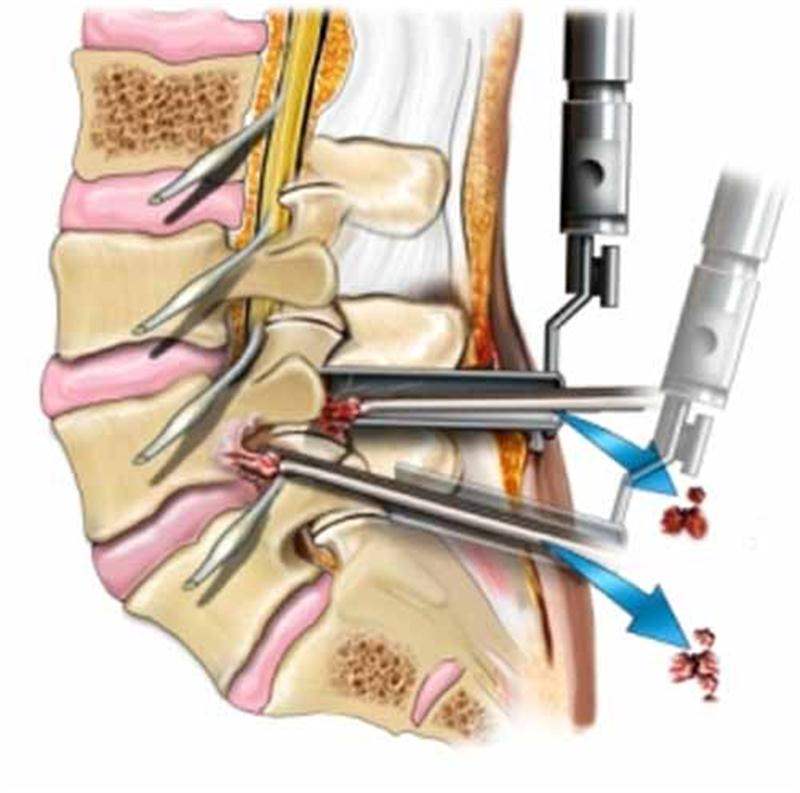
Удаление межпозвоночной грыжи методом лапароскопии длится от 30 минут до нескольких часов. Точные сроки и стоимость зависят от размеров и локализации новообразования, запущенности болезни. Очень важным считается подготовительный период, который должен начинаться за 6-8 дней до даты хирургического вмешательства.
Особое внимание нужно уделить соблюдению специальной диеты, сдаче основных анализов, проведению УЗИ, компьютерной и магнитно-резонансной томографии, нейрофизиологическим исследованиям. Наиболее информативным методом диагностики считается МРТ, ведь в результате видна вся картина по состоянию дисков и позвонков, размерам и точному месторасположению опухоли.
Операция осуществляется только при наличии результатов данных исследований и подтверждении факта прохождения предоперационной подготовки. Основные этапы операции:
- введение анестезии и выполнение надрезов (около 15 мм);
- поджимание внутренних органов углекислым газом;
- исследование патологии с помощью лапароскопа;
- введение в надрезы других хирургических инструментов;
- выполнение самой операции, наложение небольших швов.
Даже профессиональное вмешательство может иметь некоторые негативные последствия, но они встречаются только в 2% случаев. Если болевые ощущения не проходят через 5 дней, это говорит об осложнениях, и здесь не обойтись без дополнительной консультации нейрохирурга. Иногда могут появляться тромбы, незначительные повреждения внутренних органов, нагноение в области швов. Травмирование нервных окончаний происходит исключительно по ошибке хирурга, поэтому выбирать специалиста нужно очень ответственно.
Противопоказания к лапароскопическому удалению межпозвоночной грыжи — это онкологическое заболевание в виде злокачественной опухоли в организме больного, срединное расположение новообразования, то есть его медиальный характер, стеноз (сужение) спинного канала.
Правила поведения в послеоперационный период

Если операция прошла без каких-либо осложнений, пациент может покинуть стены клиники через несколько дней. В среднем послеоперационный период длится от 1 до 7 дней. Через 3-4 часа после хирургического вмешательства больному разрешается самостоятельное передвижение. Это помогает избежать спаечного процесса и восстанавливает нормальное кровообращение. В некоторых случаях показано ношение специального корсета, особенно если прослеживается такое осложнение, как «синдром оперированного позвоночника».
В первые дни возможны головокружения, тошнота, острые болевые ощущения. Данные последствия операции в большинстве случаев устраняются медикаментозным способом. Полное восстановление организма занимает около месяца. При соблюдении рекомендаций врача срок может быть и меньше. Общепринятые правила:
- прием пищи лучше начать не ранее, чем через 6-8 часов после завершения операции (порции должны быть минимальными, консистенция — пюреобразная или жидкая);
- если температура тела на начальном этапе не превышает 37 градусов, ее не нужно сбивать медикаментозным или другим способом;
- обрабатывать швы нужно с первого дня, приблизительно через 2 недели можно применить мазь, рассасывающую рубцы;
- рекомендуется на протяжении месяца избегать поднятия тяжестей и серьезных физических нагрузок (легкая зарядка разрешается).
Помните, чем раньше диагностируется и оперируется грыжа позвоночника, тем легче хирургическое вмешательство, надежнее результат и короче реабилитационный период. Не откладывайте на завтра то, что нужно сделать сегодня!
Источник
Лапароскопическая хирургия является разновидностью эндоскопической хирургии позвоночника, при которой операционный доступ к позвоночнику осуществляется через брюшную полость. С помощью лапароскопических операций производится лечение заболеваний пояснично-крестцового отдела позвоночника. Лапароскопические операции на позвоночнике относятся к мини-инвазивным процедурам, а, следовательно, обладают меньшей травматичностью, минимальными побочными эффектами и обеспечивают более быстрое выздоровление пациента наряду с другими методами минимально инвазивной хирургии позвоночного столба (эндоскопические чрезкожные, мини-операции).
Больница Гил, собрав весь передовой мировой и корейский опыт проведения минимально инвазивных операций на позвоночнике, предлагает своим пациентам современные лапароскопические методики лечения патологии пояснично-крестцового отдела позвоночника. Выбор в пользу лапароскопической операции осуществляется на основании полного обследования пациента для установления характера и локализации патологического процесса, его стадии и наличия осложнений.
Показания к лапароскопическим операциям на позвоночнике
Данный метод лечения применим в случае наличия у пациента таких заболеваний позвоночника:
- Грыжи и дегенеративные процессы межпозвонкового диска;
- Травмы пояснично-крестцового отдела позвоночника;
- Опухоли пояснично-крестцового отдела позвоночника;
- Нестабильность позвонков пояснично-крестцового отдела;
- Остеохондроз пояснично-крестцового отдела позвоночника со стойким болевым синдромом;
- Отсутствие эффекта от консервативных мероприятий по купированию боли.
При каждом из заболеваний необходимо определить при помощи визуализационных методов исследования локализацию патологического процесса. К лапароскопической методике прибегают при отсутствии возможности проведения мини-инвазивной операции задним доступом (со стороны спины).
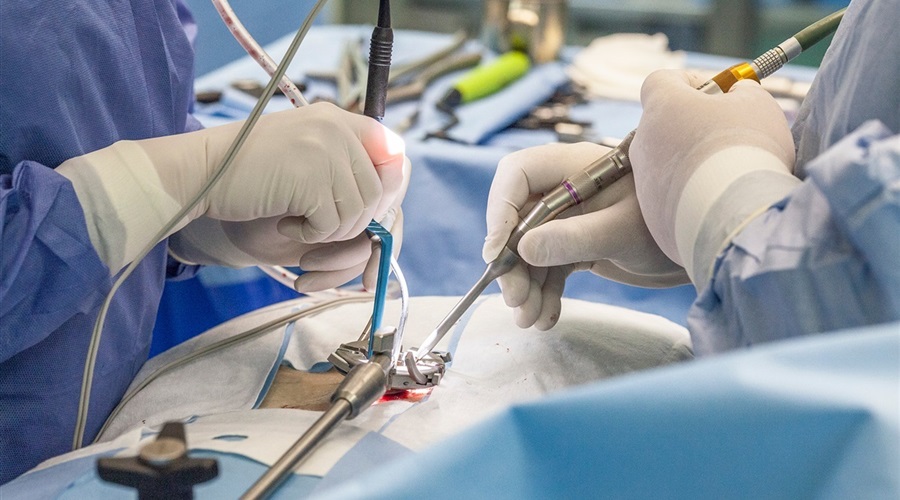
Преимущества лапароскопического доступа при операциях на позвоночнике
Хотя передний лапароскопический доступ к позвоночнику в больнице Гил применяется несколько реже, чем задний чрезкожный, но он обладает рядом специфических преимуществ, к которым относятся:
Лапароскопическая хирургия межпозвонковой грыжи
В больнице Гил производятся различные мини-инвазивные операции для лечения грыж межпозвонковых дисков. При локализации таких грыж в пояснично-крестцовом отделе (что наблюдается наиболее часто), нейрохирурги делают выбор в пользу лапароскопической техники операции. Данное оперативное вмешательство проводится в операционной комнате. Пациент находится в положении лежа на спине. После обработки операционного поля антисептиками производится минимальный надрез кожи передней брюшной стенки в 3-х местах, через которые после нагнетания в брюшную полость воздуха, вводятся эндоскоп с качественной видеооптикой и специальный хирургический инструментарий. Под визуальным контролем проводится минидискэктомия, которая заключается в удалении выступающей части межпозвонкового диска. Восстановление после операции длится недолго, пациенты выписываются из отделения через 3-4 дня.
Лапароскопический передний спондилодез
При наличии нестабильности в пояснично-крестцовом отделе позвоночника, которая возникла по разным причинам (дегенерация диска, травмы и др.), в больнице Гил проводятся операции жесткого или динамического спондилодеза из переднего доступа.
Во время доступа к пораженному участку производится отведение в сторону сосудов, жировой клетчатки, рассечение брюшины. Для фиксации позвонков и их стабилизации у молодых пациентов могут применяться конструкции «мягкой» стабилизации, которые позволяют сохранять гибкость в данном отделе позвоночника. Во всех остальных случаях применяется жесткая стабилизация титановыми винтами, штифтами или специальной Z-пластиной.
При наличии поражения тел позвонков одновременно осуществляется спондилопластика с применением костных имплантов, которые увеличивают прочность соединения позвонков. Костные трансплантаты берут у самого пациента из гребня подвздошной кости.
Все операции лапароскопической хирургии осуществляются с применением интраоперационного мониторинга с помощью современных систем нейронавигации «C-arc» и «O-arm», которые позволяют обеспечить высокую точность вмешательства с отсутствием повреждения близлежащих структур, что особенно необходимо при установке различных конструкций для спондилодеза. Лапароскопические операции на позвоночнике, проводимые нейрохирургами госпиталя Гил, показывают лучшие международные результаты в лечении различной патологии позвоночного столба. Высокий профессионализм врачебных бригад в сочетании с особо комфортными условиями и стремлением персонала сделать все возможное для скорейшего выздоровления пациента, дают возможность получить максимальный эффект от лечения позвоночника в больнице Гил.
- Нет необходимости вскрывать позвоночный канал для доступа к телам позвонков;
- Отсутствие травматизации задних околопозвоночных мышц и связок позвоночника;
- Минимизация послеоперационных осложнений (болевых ощущений, эпидурального фиброза);
- Более быстрое восстановление пациента после операции;
- Сокращение сроков госпитализации.
+7 (925) 50 254 50 –
ЗАПРОС в КЛИНИКУ
Источник
Грыжа межпозвонкового диска — одна из частых причин болей в спине, а от периодических спинальных болей в пояснично-крестцовой области страдает от 60 до 80% взрослого населения Земли
[1]
. Лечение грыж межпозвонковых дисков чаще всего длительное и консервативное, но при отсутствии эффекта можно прибегнуть к хирургическому вмешательству.
Наиболее распространенной в настоящее время является операция с удалением пораженного диска —
дискэктомия
. Также в процессе операции могут быть удалены участки связок, остеофиты, фрагменты тел или дуги позвонков (
ламинэктомия
). Для уменьшения давления на нервные корешки производится укрепление соседних позвонков с помощью специальных вставок или стержней. Все эти операции выполняются при открытом доступе, то есть с разрезом кожи.
Более современная версия дискэктомии —
микродискэктомия
. Это операция, проводимая с помощью мощного микроскопа. Использование микроскопа позволяет проводить сложные высокоточные операции, меньше повреждать окружающие ткани и уменьшить выполняемый разрез.
Еще одним направлением развития спинальной хирургии являются малоинвазивные операции, без разрезов. В этом случае сокращается период восстановления после операции и достигается хороший эстетический эффект. Все виды операций по удалению грыжи позвоночника имеют свои показания и противопоказания. Но если раньше не было никаких альтернатив, кроме открытой операции, то теперь у пациента и нейрохирурга есть выбор.
Виды малоинвазивных операций по удалению грыжи позвоночника
Все подобные вмешательства можно разделить на две группы: эндоскопические операции по удалению грыжи межпозвонкового диска и нуклеопластика.
Эндоскопическая дискэктомия
В настоящее время это один из самых востребованных методов операции по удалению грыжи позвоночника.
Преимущества эндоскопических операций:
- визуальный контроль уменьшает вероятность повреждения нервного корешка;
- минимальное повреждение тканей — для операции нужен разрез около десяти миллиметров;
- отсутствует необходимость удалять участки позвонков или связок для облегчения доступа, а значит, сохраняется естественная стабилизация позвоночно-двигательного сегмента;
- уменьшается боль в период восстановления, пациент может быть выписан из клиники уже на следующий день.
Недостатки:
- некоторые виды грыж анатомически не подходят для эндоскопии: например, медианные грыжи в шейном сегменте позвоночника чаще требуют операцию с открытым передним доступом.
Эндоскопическая дискэктомия выполняется с использованием эндоскопа, при помощи которого хирург видит область операции. Для введения эндоскопа нужен разрез около 10 мм — этого достаточно, чтобы специальными инструментами удалить то, что сдавливает нерв. Вмешательство проводится под общим наркозом, длительность операции — около часа.
Практикуется также
микроэндоскопическая дискэктомия
— сочетание эндоскопической техники и микрохирургических манипуляций. Разрез при этом составляет 12 мм.
Показания к эндоскопической операции по удалению грыжи позвоночника:
- грыжа межпозвонкового диска, подтвержденная МРТ;
- болевой синдром более 4 недель;
- отсутствие эффекта от консервативной терапии.
Противопоказания:
- нестабильность в позвоночно-двигательном сегменте;
- остеофиты, спондилолистез, сужение позвоночного канала;
- повторные грыжи межпозвонковых дисков.
Как образуется грыжа межпозвонкового диска?
Межпозвонковый диск состоит из плотной фиброзной оболочки и эластичного пульпозного ядра. Упругое ядро распределяет давление на позвонок при нагрузках. При сочетании нескольких провоцирующих факторов происходит дегенерация и разрушение фиброзного кольца, и в этой области пульпозное ядро под давлением выходит за пределы своей оболочки. Сначала образуется небольшое выбухание, или протрузия. Так как диск продолжает испытывать ежедневную нагрузку, то постепенно на этом месте формируется грыжевое выпячивание. Основную опасность представляет не сама грыжа, а ее давление на спинной мозг и корешки спинномозговых нервов.
Нуклеопластика
Это операция, при которой не требуется удалять диск целиком. Мишенью для нуклеопластики является только ядро межпозвонкового диска.
Цель нуклеопластики — уменьшить давление в пульпозном ядре межпозвонкового диска. При этом уменьшается выбухание фиброзного кольца, и в результате прекращается сдавление нервного корешка. Существуют различные виды нуклеопластики в зависимости от типа действующей силы:
- холодная плазма;
- гидропластика (жидкость под давлением);
- механическое воздействие;
- радиочастотная абляция;
- лазерное излучение.
Лазерное воздействие, или вапоризация, вызывает резкое повышение температуры, при этом происходит испарение ядра. Однако этот метод нередко приводит к осложнениям — ожогам окружающей ткани, что ухудшает заживление.
Наиболее распространенным методом является действие холодной плазмы, или коблация (сокращение от cold ablation, холодное разрушение). В отличие от лазерного или радиочастотного воздействия коблация не обжигает ткани. Применение холодной плазмы в медицине началось еще в 80-х годах, а первый прибор на основе холодной плазмы был предложен в 1995 году. С этого момента метод коблации активно развивался.
Процедура нуклеопластики проводится под местным обезболиванием. Точность обеспечивается постоянным рентгенологическим контролем. Через прокол 2–3 мм к ядру диска подводится игла с электродом, через который на ядро воздействует холодная плазма. В результате уменьшается размер пульпозного ядра, фиброзное кольцо больше не сдавливает нервный корешок. Вся операция занимает полчаса, госпитализация пациента не требуется.
Показания к нуклеопластике:
- наличие грыжи или протрузии межпозвонкового диска;
- выраженный болевой синдром;
- отсутствие эффекта от консервативного лечения в течение трех–четырех недель.
В 70–80% случаев применения нуклеопластики наблюдается положительный результат.
Однако не всегда расположение или строение грыжи позволяет применять малоинвазивные технологии. При некоторых видах грыж предпочтение отдается операциям открытого типа.
Классификация межпозвоночных грыж
Грыжи межпозвонкового диска можно распределить по уровню их расположения в позвоночнике, по положению грыжи в диске, а также по особенностям строения самой грыжи.
По локализации
, или уровню расположения, можно выделить:
- грыжи пояснично-крестцового отдела позвоночника, самые часто встречающиеся, более 80% случаев радикулита связаны именно с грыжей диска
[2]
;
- грыжи шейного отдела встречаются гораздо реже, около 4% от всех дегенеративно-дистрофических поражений позвоночника
[3]
;
- грыжи грудного отдела позвоночника являются самыми редкими.
Расположение грыжи определяет наиболее подходящий тип операции. Так, при операциях в грудном отделе позвоночника обычно не требуется укрепление позвоночного сегмента штифтами, так как грудные позвонки наименее подвижно сцеплены друг с другом. Также на разных уровнях отличается содержимое позвоночного канала. Если на уровне шеи и груди в позвоночнике расположен спинной мозг, то на уровне 1–2 поясничного позвонка он переходит в «конский хвост» — пучок нервов. Поэтому в области шеи в некоторых случаях проще подойти к позвоночнику спереди, провести операцию с открытым доступом, хотя используются и эндоскопические операции.
Симптомы грыжи межпозвонкового диска
-
В шейном отделе
: головная боль, головокружение; боль в шее, отдающая в ключицу, руку или под лопатку; онемение рук.
-
В грудном отделе
: нарушение осанки, боли в грудной клетке.
-
В пояснично-крестцовом отделе
: боли в пояснице, отдающие в крестец, в область таза или в ноги; онемение и слабость в ногах; нарушение работы органов таза, проблемы с потенцией.
По расположению
грыжи относительно средней оси позвоночника можно выделить такие виды, как:
- срединные (медианные, центральные) — грыжи, которые расположены по центру относительно середины позвонка, могут сдавливать половину спинного мозга или полностью;
- парамедианные — грыжи, которые смещены от центральной оси; опасность данного вида грыжи — сдавление спинного мозга с одной из сторон;
- боковые (латеральные) — грыжи, которые растут вбок и прилежат к дужкам позвонков;
- фораминальные — грыжи, проникающие в межпозвонковое отверстие, в котором проходят нервные корешки; особенность этих грыж — сильная боль.
Грыжи межпозвонкового диска различаются также
по стадиям образования
:
- небольшое выпячивание диска — 2–3 мм;
- протрузия — выпячивание размером более 5 мм;
- экструзия — практически все ядро выступает за пределы межпозвонкового диска.
Заключительным этапом будет постепенное разрушение диска и срастание соседних позвонков между собой.
В отдельный тип выделена
секвестрированная
грыжа. Она возникает, когда от грыжевого выпячивания отделяется участок ядра и попадает в спинномозговой канал.
Пять факторов риска развития грыжи:
-
Наследственность — существуют гены, отвечающие за прочность соединительной ткани, в том числе и в межпозвонковом диске.
-
Малоподвижный образ жизни, длительное нахождение в одном положении приводят к плохому кровоснабжению позвоночника и преждевременному износу тканей.
-
Чрезмерная нагрузка, особенно неправильно распределенная, приводит к повреждению межпозвонковых дисков.
-
Дефицит воды, которая очень важна для эластичности тканей, а также недостаток белка, витаминов и микроэлементов.
-
Травмы позвоночника, в том числе спортивные и те, которые не были вовремя пролечены.
Операция по удалению грыжи: основные этапы
Независимо от выбранного метода удаления грыжи позвоночника, процесс лечения включает в себя три этапа:
- подготовку к операции (проведение обследования, консервативное лечение при необходимости);
- непосредственно хирургическое вмешательство;
- восстановительный период после операции.
Подробнее рассмотреть каждый из этапов можно на примере эндоскопического удаления грыжи диска позвоночника, так как эта операция широко применяется и хорошо себя зарекомендовала.
Подготовка к операции
Перед эндоскопической операцией врач проводит осмотр пациента, анализирует предыдущее лечение. Операция назначается только в том случае, если консервативная терапия проводилась в адекватном объеме в течение четырех месяцев и не принесла результата. Также перед операцией может потребоваться проведение МРТ позвоночника с продольными срезами. Врач оценивает результаты обследования, обсуждает с пациентом возможные исходы. Если операция проводится под общим наркозом, то пациент также встречается с анестезиологом.
Проведение операции
Операция проводится в положении пациента на боку или на животе. С помощью небольшого надреза хирург формирует канал для доступа к грыже. При этом ткани обычно не разрезаются, а аккуратно раздвигаются, в результате ускоряется восстановление после операции. В созданный канал вводится специальный эндоскоп, который позволяет хирургу увидеть область операции и аккуратно удалить все, что привело к сдавлению нервного корешка. После удаления хирург извлекает все инструменты и накладывает небольшой внутрикожный шов на место разреза. Процедура длится около часа.
Восстановление после операции
Обычно через два часа после эндоскопической операции пациенту разрешают вставать, а если все прошло хорошо, то уже через 12–24 часа выписывают домой. В некоторых случаях хирург может назначить прием нестероидных противовоспалительных средств. Также необходимо избегать нагрузок, в частности наклонов и поворотов, особенно в первые недели после процедуры.
Благодаря современным малоинвазивным операциям пациенты могут избавиться от проблем, вызванных грыжей диска, и быстрее вернуться к обычной жизни. К сожалению, даже самые современные методы не дают 100% гарантии излечения. Также бывают случаи рецидива грыж, особенно при несоблюдении рекомендаций специалиста. Поэтому для успешного лечения очень важно взвешенно выбирать врача и тип операции.
Мнение редакции
Не забывайте о простейшей профилактике: при сидячей работе каждые час–два вставайте с кресла и делайте небольшую разминку — хотя бы пройдитесь по офису. Следите за осанкой, сохраняйте правильное положение. Старайтесь больше двигаться.
Источник