Могут ли быть газы из за грыжи


Остеохондроз и кишечник – как влияет это коварное заболевание на пищеварительный тракт и может ли оно становится причиной развития соматических патологий, таких как колит, болезнь Крона, синдром раздраженного кишечника и т.д. Поговорим об этом в предлагаемой вашему вниманию статье.
Тесным образом между собой связаны поясничный остеохондроз и кишечник, поскольку в этом отделе позвоночника выходят корешковые нервы, отвечающие за иннервацию данного отдела пищеварительного тракта. За функционирование тонкого и толстого кишечника отвечают последний грудной (Т12) и первые два поясничных (L1-L2) корешковых нервов. Но это не означает, что только при поражении данных межпозвоночных дисков может наблюдаться нарушение работы кишечника.
Дело в том, что все корешковые нервы образуют пояснично-крестцовое нервное сплетение. Из его толщи выходят ветви, которые иннервируют слизистую, мышечную и серозную оболочки. Поэтому при развитии пояснично-крестцового остеохондроза на уровне L5-S1 могут возникать самые разнообразные нарушения работы пищеварительного тракта.
Наиболее часто при остеохондрозе поясничного отдела кишечник функционирует неправильно: происходит сбой в алгоритме перистальтики. Начинают скапливаться кишечные газы. Они расширяют внутренний просвет кишки, что в еще больше степени снижает интенсивность перистальтики. В ответ на это начинается спастическое сокращение мышечного слоя кишечника. Возникает острый болевой синдром, который провоцирует диарею. Это состояние называется синдром раздражённого кишечника. Опытные гастроэнтерологи связывают его возникновение напрямую с поражением межпозвоночных дисков в пояснично-крестцовом отделе позвоночника.
О том, какие еще нарушения в работе кишечника могут возникать при поясничном остеохондрозе и как они проявляются, можно прочитать в предлагаемом материале.
Влияет ли остеохондроз на кишечник
Для того, чтобы ответить на вопрос о том, влияет ли остеохондроз на кишечник, необходимо ознакомиться с физиологией этого отдела пищеварительного тракта. Итак, кишечник подразделяется на три условных отдела:
- тонкий – обеспечивает переработку поступивших пищевых веществ и их всасывание в кровь (здесь также вырабатываются некоторые клетки иммунной системы);
- толстый – отвечает за всасывание воды, здесь также вырабатывается витамин К, отвечающий за анаэробное дыхание полезной микрофлоры и участвующий в формировании системы свертываемости крови;
- прямая кишка – здесь происходит формирование каловых масс и их эвакуация через прямой проход.
Кишечник сформирован тремя базовыми слоями: слизистая оболочка, мышечный слой, создающий поступательные движения перистальтики и серозная оболочка, которая окружена брыжейкой.
Функционирование кишечника регулируется вегетативной нервной системой. Основное управление осуществляется через пояснично-крестцовое нервное сплетение:
- во все слои кишечника поступают нервные импульсы, которые запускают моторику и перистальтику;
- в слизистую оболочку поступает нервный импульс, запускающий процесс всасывания расщепленной на молекулы пищи;
- в толстый кишечник поступает сигнал о необходимости всасывания жидкости;
- при наполнении прямой кишки в головной мозг поступает нервный импульс, который запускает осознанную реакцию опорожнения кишечника (человек в большинстве случаев в состоянии управлять этим процессом).
Остеохондроз влияет на кишечник на той стадии развития, когда на корешковые нервы, их ответвления или нервные сплетения начинает оказываться компрессионная нагрузка.
При нормальном состоянии позвоночника межпозвоночные диски надежно защищают корешковые нервы, отходящие от спинного мозга через фораминальные отверстия в телах позвонков. Если развиваются дегенеративные дистрофические изменения в хрящевых тканях, то происходит следующее:
- хрящевая ткань фиброзного кольца межпозвоночного диска обезвоживается и начинает забирать влагу из студенистого тела пульпозного ядра;
- оно утрачивает свою массу и перестает поддерживать нормальную высоту межпозвоночного диска;
- диск выходит за пределы тел позвонков, которые он разделяет;
- начинает оказывать давление на корешковые нервы;
- запускается вторичная реакция воспаления с целью компенсировать недостаточную амортизацию;
- мышцы чрезмерно напрягаются;
- происходит сдавливание пояснично-крестцового нервного сплетения и развивается плексопатия.
Все эти патологические процессы приводят к тому, что нарушается работоспособность тонкого и толстого кишечника. Это чревато болями, вздутием, метеоризмом, нарушением всасывания питательных веществ. С течением времени может сформироваться неспецифический язвенный колит. На ранней стадии у всех пациентов с поясничным остеохондрозом случаются приступы раздраженного кишечника.
Может ли от остеохондроза болеть кишечник
Ответ на вопрос о том, может ли от остеохондроза болеть кишечник, утвердительный. Болевой синдром развивается по разным причинам:
- иррадиирущая боль, отраженная от воспаленных паравертебральных мягких тканей;
- чрезмерное напряжение мышц брюшного пресса, таким образом организм пытается снизить нагрузку на мышечный каркас спины;
- нарушение иннервации и вторичный спазм мышечной стенки кишки;
- снижение уровня перистальтики и вздутие кишечника за счет скопления кишечных газов;
- спастический или атонический запор;
- тенезмы при диарее.
Если болит кишечник при остеохондрозе, то необходимо проводить его тщательное обследование. Важно сделать ректороманоскопию – данное обследваоние позволит исключить язвенное поражение слизистой оболочки кишечника, полипы, рост злокачественных опухолей. Иногда болевые ощущения в кишечнике связаны с паразитами. Все эти патологии следует исключать, поскольку при них лечение остеохондроза не поможет избавиться от неприятных ощущений.
Расстройство кишечника при остеохондрозе
Остеохондроз на кишечник влияет следующим образом: возникают вздутие и метеоризм на фоне нарушения процесса иннервации. Продвижение пищевого комка происходит благодаря определённой моторике. Это перистальтика кишечника благодаря сокращениям его мышечной стенки. С помощью перистальтики кишечник перемещает пищевой комок по всей своей протяжённости, забирая из него питательные вещества и жидкость. После полной обработки остатки пищевого комка (балластные вещества) попадают в просвет толстой кишки. Там из них забирается остаточная жидкость и начинается формирование каловых масс.
При остеохондрозе расстройство кишечника начинается с того, что нервный импульс, поступающий к мышечной стенке кишечника, расщепляется или не доходит в полной мере. В результате этого перистальтика уменьшается, сбивается и полностью останавливается. Что происходит с пищевым комком? Он начинает разлагаться в полости тонкой кишки. Выделяется большое количество сероводорода и других видов газа. Они растягивают внутреннюю полость кишечника. Это парализует мышечную стенку. Она не может сократиться даже при прохождении нервного импульса из структур головного мозга.
Все это провоцирует атонический тип запора, после которого начинается длительная диарея. Это расстройство кишечника при остеохондрозе приводит к тому, что организм не получает питательных веществ, а также подвергается систематическому поступлению в кровь отравляющих ядов и токсинов, выделяемых разлагающейся пищей.
Запор при остеохондрозе поясничного отдела позвоночника
Если понять механизм, который описан выше, то ответ на вопрос о том, могут ли быть запоры при остеохондрозе станет очевидным. Встречаются два вида запора при остеохондрозе позвоночника:
- атонический развивается при нарушении иннервации мышечной стенки кишечника;
- спастический сопровождает синдром раздраженного кишечника при поражении пояснично-крестцового нервного сплетения.
Длительный запор при остеохондрозе поясничного отдела позвоночника может свидетельствовать о грыжевом сдавливании спинного мозга или развитии стеноза спинномозгового канала. Оба патологических состояния провоцируют паралич кишечника. Если не будет оказана своевременная медицинская помощь, то пациент может погибнуть.
Если появился запор при грыже позвоночника, нужно как можно быстрее обратиться за помощью к неврологу. Этот доктор сможет поставить точный диагноз и в случае такой необходимости отправит пациента на экстренную хирургическую операцию.
Не рекомендуем затягивать лечение до такого состояния. Если у вас присутствует остеохондроз и запоры, то поверьте, самостоятельно все это не пройдет. По мере развития дегенеративных дистрофических изменений в позвоночном столбе состояние кишечника будет только ухудшаться. Ваш организм не будет получать достаточного количества нутриентов, витаминов, микроэлементов и т.д. Начнется процесс обезвоживания. Это спровоцирует вторичные соматические заболевания. Произойдет снижение иммунитета. Организм не сможет в таком состоянии эффективно восстанавливать структуру позвоночного столба. Останется надежда только на хирургическую операцию.
Как только у вас появились первые признаки неправильной работы кишечника (чередование запоров и поноса, вздутие живота, ослабленная перистальтика, метеоризм) сразу же обратитесь на прием к гастроэнтерологу. Если патологических изменений в кишечнике не выявлено, значит эти состояния провоцируются дегенеративными дистрофическими процессами в хрящевой ткани межпозвоночных дисков.
Может ли быть понос при остеохондрозе
Попробуем популярно ответить на вопрос о том, может ли быть понос при остеохондрозе, и с чем связано это патологическое состояние. Остеохондроз вызывает диарею в следующих случаях:
- нарушается иннервация слизистой оболочки, в результате чего прекращается усвоение жидкости, что провоцирует появление жидкого стула;
- нарушается иннервация мышечного слоя, в результате чего останавливается перистальтика, пища загнивает, включается защитная реакция принудительной эвакуации пищи из кишечника;
- нарушается микрофлора, развивается условно-патогенная, это провоцирует понос.
Понос при остеохондрозе поясницы обычно возникает после длительного запора. Это проявления так называемого синдрома раздраженного кишечника. Он появляется у пациентов, страдающих дегенеративными дистрофическими изменения в межпозвоночных дисках. Полная парализация кишечника возможна также при синдроме конского хвоста, плексопатии пояснично-крестцового нервного сплетения и т.д.
Если у вас появился понос от остеохондроза, немедленно обратитесь к врачу. Лечить подобные состояния противодиарейными препаратами нельзя. Они только усугубят ваше состояние, окончательно парализуют перистальтику кишечника. Аналогичным образом не рекомендует принимать слабительные средства при развитии синдрома раздраженного кишечника на фоне поясничного остеохондроза. Откажитесь также от приема спазмолитиков. Они провоцируют снижение перистальтики и могут спровоцировать паралич кишечника.
Лечение диареи и запора при остеохондрозе может осуществлять только врач невролог или вертебролог.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(39) чел. ответили полезен
Источник
Симптомы большой паховой грыжи
Во время увеличения паховой грыжи (или сокращенно — ПГр), ее приметы приобретают более явные проявления:
- Возникает дискомфорт во время ходьбы, снижается трудоспособность.
- Величина припухлости становится больше, грыжевое образование становится четко различимым.
- Грыжи очень больших размеров могут совсем скрыть половой орган, либо привести его к положению, отклоняющемуся в сторону, обратную грыжевому выпячиванию.
- В случае опущения ПГр в мошонку, со стороны образования яичко резко увеличится в своих размерах. При прощупывании мошонка имеет мягкую природу, а яичко пальпируется без затруднений, не путаясь с грыжевым выпячиванием. Данные признаки помогают разделить ПГр и водянку яичка. Когда возникает водянка, мошонка становится напряженной, а яичко не получается пальпировать отдельно.
Характеристики различных типов паховых грыж
В случае возникновения ПГр в большой грыжевой мешок могут попасть части мочевого пузыря или петлей кишечника, мочеточников, яичников или маточных труб. Признаки паховой грыжи различаются при выпирании каждого из этих органов.
Перечислим встречающиеся типы грыж.
Грыжевое выпирание образовано мочевым пузырем
Мочеиспускание в 2 захода — характерный признак нахождения мочевого пузыря в грыжевом мешке. Наполненный мочевой пузырь не генерирует позывов к опорожнению, однако возможность мочиться присутствует. Опорожненный мочевой пузырь посылает сигнал к мочеиспусканию, и тогда возможно отделение очередной порции мочи.
При грыже образованной органами мочевой системы присутствуют и другие характерные признаки:
- надобность занять определенную позицию для опорожнения мочевого пузыря;
- резкие боли во время мочеиспускания и частое мочеиспускание;
- уменьшение припухлости ПГр после туалета и последующее постепенный ее рост впоследствии.
Грыжевое выпирание образовано петлей кишечника
Появляются следующие проявления ПГр:
- вздувается живот;
- появляются боли в кишечнике;
- учащается и увеличивается объем отхождения газов;
- появляются запоры.
Попав в грыжевой мешок, у кишок нарушается нормальное функционирование, что может привести к возникновению острого аппендицита. Тогда больной почувствует острое общее ухудшение своего самочувствия: усиление болей, появление тошноты, увеличение температуры тела к 38 С, рост частоты сердечного пульса.
Грыжевое выпирание у женщин образовано яичником и маточной трубой
При этом сохраняются стандартные для ПГр признаки, такие как: наличие припухлости и приглушенных болей в районе образования. Но помимо них появляются четко проявляемые боли, начинающиеся в период менструации. Такие боли бывают тупыми или ноющими, но могут возникать и в виде схваток. По времени они протекают либо в течение полного времени месячных, либо проявляются первыми днями менструации.
Приметы ущемленной паховой грыжи
Наиболее серьезны эпизоды ущемления грыжи в так называемых грыжевых воротах. При этом остро нарушается кровоснабжение в той доле органа, которая оказалась в грыжевом мешке. При неоказании больному экстренной хирургической помощи, вероятны крайне тяжелые результаты: возникновение некроза (омертвения) областей кишки, может возникнуть непроходимость кишечника или образоваться каловый перитонит – тяжелые угрозы для жизни пациента.
Сигналы организма о формировании ущемления ПГр — выражается трансформацией характера и острым усилением боли. Часто ущемление бывает спровоцировано резким ростом внутрибрюшного давления.
Признаки ущемления кишки:
Острый болевой синдром, возникающий в зоне грыжи, резко распространяющийся по всему району живота.
В первое время возможно появление позывов к испражнению, с одновременным образованием слабого стула. Через какой-то период стул вовсе пропадает и одновременно кончается отхождение газов, однако все еще возможно возникновение безрезультатных позывов в туалет.
Характерный признак ущемленной ПГр – это то, что величина грыжевого выпирания ни при натуживании, ни при кашле не повышается, в различии с неущемленным состоянием.
Признаки ущемления яичника:
У мужчин в период ущемления паховой грыжи возможно развитие ишемического орхита (воспаление яичка) вследствие нарушенного кровоснабжения, проявлениями которого являются покраснения, болевой синдром и напряженное состояние мошонки со стороны образования.
При ущемлении яичника болевой синдром может быть умеренным, а общее состояние достаточно удовлетворительным, чтобы не обращаться за экстренной медицинской помощью.
Признаки ущемления кишечника:
Стремительное развитие тошноты и рвоты. При отсутствии медицинской помощи, рвота может стать постоянной.
Частые случаи повышения температуры тела, снижение артериального давления и учащение частоты сердечных сокращений. Без оперативного лечения возможен летальный исход.
Симптомы при ущемлении мочевого пузыря:
Вероятно формирование острой задержки мочеиспускания.
Источник
Грыжа живота — это смещение окруженного брюшиной внутреннего органа или его части в естественные или искусственно созданные слабые места брюшной стенки. От этой патологии страдает каждый пятый человек на Земле1. Операции грыжесечения (удаления грыжи) составляют до 15% всех оперативных вмешательств. Чаще болеют дети дошкольного возраста и взрослые старше 50 лет, преимущественно мужчины.
Общая информация и классификация
Отверстие, через которое выпячивается часть внутреннего органа, называется грыжевыми воротами. Ими могут стать:
- пупочное кольцо;
- паховый канал (анатомическое образование, в котором проходят сосуды и нервы, у женщин — круглая связка матки, у мужчин — семенной канатик);
- бедренный канал;
- рубец после операции на брюшной стенке.
Участок брюшины, прошедший сквозь грыжевые ворота, называется грыжевым мешком. Органы (или части органов), которые в него попали, — это грыжевое содержимое. Им могут быть петли кишечника, аппендикс, у женщин — яичник или отрезок маточной трубы.
Исходя из того, какое анатомическое образование поражено грыжей, она может быть:
- паховой — около 75%;
- бедренной — 10%;
- пупочной — 5-7%;
- послеоперационной — 8-10 %,
- поясничной, седалищной, промежностной и др.
По состоянию грыжевого мешка:
- свободная (грыжу можно легко «вправить» рукой);
- хронически осложненная (невправимая);
- остро осложненная (ущемление грыжи, кишечная непроходимость из-за копростаза, воспаление грыжевых оболочек).
По количеству грыжи могут быть одинокими и множественными.
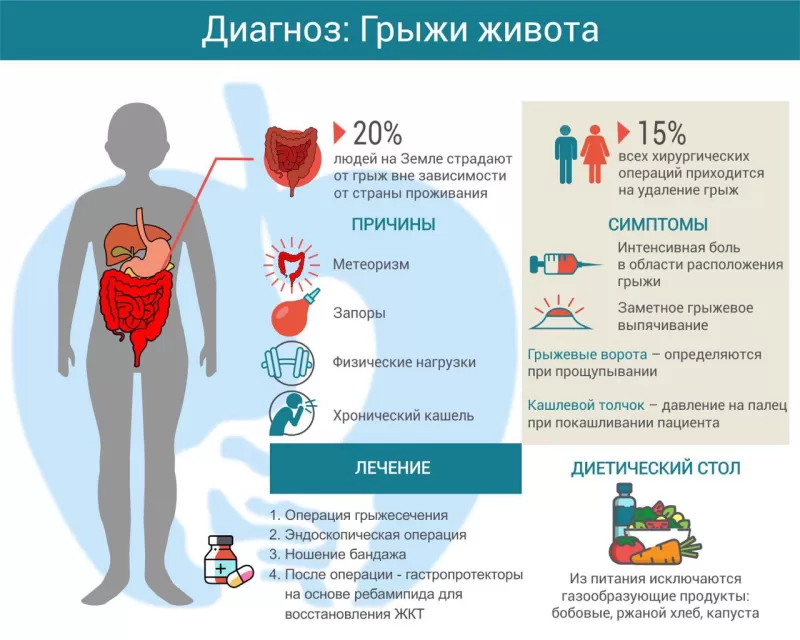
Причины грыжи живота
Основная причина грыж живота — повышенное внутрибрюшное давление, которое и заставляет внутренние органы выпячиваться через слабые места. Слабыми местами называют участки, где нет мышц, а есть только соединительная ткань, способная растягиваться, но не сокращаться.
Способствуют этому многие факторы:
- постоянные физические нагрузки;
- запор;
- метеоризм;
- хронический кашель;
- повторные тяжелые роды;
- асцит (растяжение передней брюшной стенки).
Под действием длительной постоянной нагрузки «слабые места» передней брюшной стенки начинают растягиваться, между волокнами соединительной ткани появляются щели, которые и становятся грыжевыми воротами. В них выпячивается участок брюшины, покрывающий стенку живота, а следом — и часть внутреннего органа.
Симптомы грыжи живота
Пациенты чаще всего жалуются на не очень интенсивную боль в области расположения грыжи. Иногда боль бывает «отраженной»: так, на начальных этапах развития паховой грыжи могут быть жалобы на боль в яичке или половой губе, при пупочной грыже — в эпигастрии («под ложечкой»). По мере роста грыжи интенсивность боли снижается.
Если в грыжевой мешок попала часть мочевого пузыря, могут быть жалобы на боли и дискомфорт при мочеиспускании, чувство неполного опорожнения.
При осмотре заметно грыжевое выпячивание, размеры которого у разных пациентов варьируют от небольших до гигантских. Прощупывая его, можно определить грыжевые ворота и «вправить» в них участок органа, что ненадолго уменьшает размер грыжевого выпячивания. Если попросить пациента покашлять, введенный в грыжевой канал палец ощутит повышенное давление (симптом кашлевого толчка).

Основной симптом грыжи живота — эластичное безболезненное выпячивание
Самое опасное осложнение грыжи — ущемление. Оно может возникать в следующих случаях:
- спастически сжимаются ткани, окружающие грыжевой мешок;
- переполняется попавшая в него петля кишечника;
- часть петли возвращается в брюшную полость и «застревает» в грыжевых воротах.
При ущемленной грыже живота нарушается кровообращение попавшего в грыжевой мешок органа, что ведет к его некрозу (отмиранию). По статистике, ущемлением осложняется до 30% грыж.
Боль из умеренной становится сильной, спастической. При каловом ущемлении интенсивность боли может нарастать постепенно на фоне запора, при других формах она усиливается резко, внезапно. Максимальные болевые ощущения приходятся на область грыжевых ворот. Грыжевое выпячивание из мягкого становится напряженным, болезненным. За счет воспалительного экссудата оно увеличивается в размерах. Кашлевой толчок не передается, вправление грыжи невозможно.
Если больной медлит с обращением к врачу, со временем боль уменьшается. Но это не признак облегчения, а грозный симптом некроза органа, ущемленного в грыжевом мешке. Через некоторое время боль возвращается, уже как симптом острого перитонита.
Ущемление — показание к немедленной операции!
Диагностика грыжи живота
Обычно для диагностики грыжи живота бывает достаточно осмотра хирурга. Но для того, чтобы выбрать наилучшую хирургическую тактику, врачу нужно оценить состояние органов, попавших в грыжевой мешок. Для этого назначают:
- УЗИ органов брюшной полости;
- обзорную рентгенографию брюшной полости;
- серию рентгенограмм, показывающих движение бария по тонкому кишечнику.
Для оценки общего состояния пациента перед операцией назначают клинический анализ крови и мочи, ЭКГ, биохимическое исследование крови, консультации узких специалистов (в зависимости от имеющихся хронических заболеваний).
Лечение грыжи живота

Единственный эффективный метод лечения грыжи — операция
Единственный эффективный метод лечения грыжи — операция. Грыжевой мешок вскрывают, содержимое вправляют в брюшную полость, грыжевые ворота ушивают. В рамках традиционных методик область грыжевых ворот укрепляют собственными тканями пациента. Более современные методы предполагают наложение синтетического сетчатого протеза, который препятствует рецидиву грыжи живота.
В традиционном варианте операцию грыжесечения делают под местной анестезией, но сейчас, заботясь о комфорте пациента, нередко используют общий наркоз.
В последние годы для лечения грыжи живота начинают активно применять малотравматичные эндоскопические методики. При эндоскопической операции грыжевые ворота закрывают сетчатым протезом. Вмешательство проводят под общим наркозом.
Если по какой-то причине оперативное лечение грыжи живота невозможно, назначают ношение специального бандажа.
Показания для ношения бандажа:
- грыжи у очень маленьких детей;
- острые и хронические инфекции до их ликвидации;
- вторая половина беременности;
- первые полгода после инфаркта, инсульта;
- декомпенсация тяжелых хронических заболеваний, при которых пациент может не перенести операцию.
Бандаж не считается адекватным методом лечения грыжи, так как он травмирует её и может превратить в невправимую.
Прогноз и профилактика грыжи живота
При условии вовремя сделанной операции прогноз, как правило, благоприятен. К сожалению, примерно у 10% пациентов после операции случаются рецидивы. Тем не менее, неосложненная грыжа не угрожает жизни. При осложнении прогноз резко ухудшается.
Специфической профилактики грыжи живота не существует. Чтобы снизить вероятность её появления, нужно своевременно лечить заболевания, повышающие внутрибрюшное давление: колиты, хронические болезни лёгких, сопровождающиеся постоянным кашлем.
[1] Шимко В.В., Сысолятин А.А. Грыжи живота: учебное пособие. — Благовещенск: Амурск. гос. мед. академия, 2010
Источник
