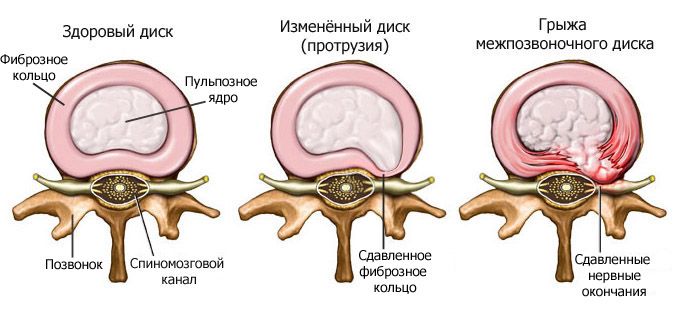
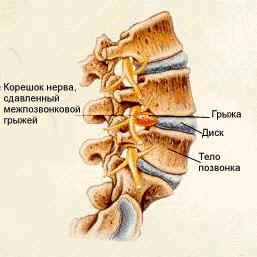
Научилась ходить после грыжи

Реабилитация после удаления межпозвоночной грыжи поясничного отдела проводится в несколько этапов. Ее длительность зависит от сложности операции и общего состояния пациента. Основными задачами являются восстановление двигательной активности и укрепление мышц для разгрузки позвоночника.

Реабилитация после удаления межпозвоночной грыжи зависит от сложности операции и общего состояния пациента.
Этапы
Реабилитация проходит в 3 этапа. В первые 7-14 суток пациент остается в стационаре. Ему назначается медикаментозная терапия и даются рекомендации по дальнейшему образу жизни.
При отсутствии осложнений больного выписывают.
После стационара пациенту нужно планово посещать врача для контроля восстановления. Через несколько месяцев начинается активная реабилитация с помощью ЛФК.
Ранний период
Занимает около 14 дней после вмешательства. В ранний послеоперационный период купируют с помощью лекарств болезненные симптомы и восстанавливают основные двигательные навыки.
Пациентам разрешается принимать вертикальное положение через сутки после удаления выпячивания. Ходить можно недолго. Прогулка не должна превышать 15 минут. Пациентам нужно носить корсет, чтобы рубец быстрее зажил. Шов снимают через 7-10 дней после вмешательства.
Поздний период
Начинается со 2-3 недели. Период длится до 2 месяцев. В это время начинается реадаптация пациента. Основные применяемые методы – физиопроцедуры и щадящая лечебная физкультура. Упражнения выполняют лежа. Ходить разрешается в течение 30-45 минут. Медикаменты назначаются больным при необходимости.
Отсроченный период
Начинается спустя 2 месяца после удаления грыжи. Главная задача – вернуть пациента к привычному ритму жизни. Больным требуется общеспортивная активность. Они начинают интенсивно заниматься гимнастикой, плавать. Для реабилитации используются и тренажеры.
Ограничения в послеоперационный период
- В течение 1-1,5 месяца после вмешательства запрещается сидеть, т.к. в этой позе усиливается нагрузка на позвоночник. Ездить в автомобиле можно в положении полулежа.
- Париться в бане и посещать сауну можно только через полгода.
- В первые несколько месяцев нужно ограничить физическую активность. Во время восстановления нельзя резко двигаться, бегать, кататься на велосипеде, прыгать, делать скручивания.
- В послеоперационный период запрещается переохлаждать и перегревать поясницу.

Париться в бане после операции на грыже можно только через полгода.
Иногда во время реабилитации могут возникнуть осложнения. Срочно обратиться к врачу нужно, если опух рубец, тянет ногу, появляется жжение в спине. Другие настораживающие симптомы:
- онемение конечностей;
- нарушение мочеиспускания;
- повышение температуры;
- внезапная боль в животе и спине;
- мышечные спазмы.
Методы реабилитации
На разных этапах реабилитации применяются медикаментозная терапия, физиопроцедуры, лечебная гимнастика. Единой восстановительной программы не существует. Методики подбираются исходя из вида операции, тяжести заболевания, индивидуальных показаний, наличия осложнений.
Реабилитация проводится не только во время нахождения в больнице, но и дома. Необходимо самостоятельно заниматься гимнастикой, правильно чередовать режим труда и отдыха, совершать пешие прогулки.
Медикаментозная терапия
После операции могут возникнуть болевой синдром, отек, спаечный процесс. Для их ликвидации назначается медикаментозная терапия.

Пациентам в послеоперационный период прописывают анальгетики, противовоспалительные, спазмолитики, глюкокортикоиды.
Пациентам прописывают анальгетики, противовоспалительные, спазмолитики, глюкокортикоиды. Для снятия тревожности используют седативные препараты.
Лечебная гимнастика
Назначается для укрепления мышц спины, пресса и ног. Упражнения делают лежа, чтобы на позвоночник не оказывалась осевая нагрузка. Под запрет попадает ряд движений. Нельзя наклоняться вперед и вбок, поднимать прямые ноги, резко вращать тазобедренными суставами.
Комплекс упражнений подбирается врачом индивидуально.
Еще один метод реабилитации – кинезотерапия. Занятия проводятся на тренажерах, которые работают по принципу декомпрессии и антигравитации. На первом этапе занимаются под контролем врача в реабилитационном центре, чтобы научиться правильно выполнять упражнения.
Физиотерапия
Для восстановления назначается комплекс физиопроцедур.
Массаж используется для борьбы с гипертонусом мышц и для их релаксации. После удаления поясничной грыжи назначается сегментарный массаж.

После удаления поясничной грыжи назначается сегментарный массаж.
Подушечками пальцев разминаются узелки мышц, которые болят, и перенапряженные участки тела. Во время процедуры воздействуют и на сегменты позвоночника. Для этого используется прием “пила”. Массажные движения осуществляются от одного сегмента к другому снизу вверх.
Иглоукалывание улучшает циркуляцию крови, снимает отек, обезболивает. Процедуры начинают делать через несколько месяцев после вмешательства.
Гидропроцедуры назначаются для улучшения кровообращения и циркуляции лимфы. Процедуры оказывают сосудорасширяющий эффект, улучшают обменные процессы. Во время них используется теплая вода, т.к. она расслабляет мышцы. Процедуры проводятся в течение 10-20 минут.
Лечение лазером назначается для снятия воспаления и отека. Из-за процедуры улучшается трофика тканей. Воздействие оказывается на болезненные паравертебральные области.
Электростимуляция усиливает циркуляцию крови и обменные процессы. Различными видами тока воздействуют на мышцы спины и конечностей. За счет этого происходит стимуляция волокон. Процедура длится 10-20 минут.

Бандаж носят несколько недель или месяцев после операции.
Бандаж
Больным рекомендуется носить полужесткий корсет для снижения давления на поясницу и для профилактики рецидивов. Конструкция помогает снизить давление на поясничный отдел. Бандаж носят несколько недель или месяцев. Срок его использования определяется врачом с учетом состояния пациента.
Диетотерапия
После операции рекомендуется придерживаться щадящей диеты, чтобы организму было проще восстановиться. В первые дни можно есть каши, нежирное мясо, кисломолочные продукты, приготовленные на пару овощи. Во время восстановления не стоит употреблять алкоголь.
Профилактика заболевания
После удаления межпозвонковой грыжи может произойти рецидив. Чтобы избежать этого, нужно заниматься профилактикой заболевания.
- Специалисты рекомендуют внимательно следить за осанкой. Нагрузка на позвоночник должна распределяться равномерно.
- Не стоит отказываться от лечебной гимнастики. Она помогает поддерживать нормальную работу опорно-двигательного аппарата.
- Пациентам рекомендуется укреплять мышцы спины, чтобы они могли нормально поддерживать позвоночник. Перед любой физической нагрузкой следует хорошо размяться.
- Важная часть профилактики – поддержание активного образа жизни. Пациентам рекомендуют побольше ходить и заниматься плаваньем.
- Нельзя долго находиться в статичном положении. Во время сидячей работы следует делать перерыв, чтобы размяться.
- Рецидив можно предотвратить, нормализовав массу тела.
- Больным стоит отказаться от поднятия тяжестей и осевых нагрузок.
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=RICwfcWkCBI&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0456645/data/www/gryzha.guru/wp-content/themes/ortopedia03/functions.php on line 1384
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=7caO2FGF2Og&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0456645/data/www/gryzha.guru/wp-content/themes/ortopedia03/functions.php on line 1384
Отзывы
Маргарита, 29 лет, Курск: “Грыжу удалили после того, как появились боли в ноге. Они были настолько сильными, что не могла передвигаться. После операции разрешили ходить на следующий день. Состояние почти сразу улучшилось. Чтобы шов быстрее зажил, пришлось носить корсет. Через 2 недели выписали домой, где продолжила долечиваться. Восстанавливалась примерно 5 месяцев. Ходила на лечебную физкультуру и физиопроцедуры. Реабилитация прошла без проблем”.
Антон, 33 года, Тюмень: “Нахожусь в процессе восстановления после удаления поясничной грыжи. Нейрохирург заставил ходить уже на следующее утро. Через 6 дней выписали домой. Спустя месяц вышел на работу. Боли к этому моменту прошли. Сейчас занимаюсь гимнастикой и хожу на массаж. Если бы знал раньше, что с восстановлением нет никаких проблем, то сразу же без раздумий удалил бы грыжу”.
Елена, 46 лет, Москва: “После операции назначили антибиотики и обезболивающие. Врач разрешил только ходить. Садиться и наклоняться было нельзя. Всего пролежала в больнице 10 суток. Каждый день нужно было заниматься с тренером по лечебной физкультуре. Также был назначен массаж правой ноги и физиопроцедуры.
После выписки находилась под наблюдением невролога. Нужно было ходить к нему раз в месяц. Врач рекомендовал избегать нагрузок, переохлаждения и перегрева. В поздний реабилитационный период нужно было гулять на свежем воздухе, носить поясничный корсет, ходить на ЛФК и физиотерапию, принимать обезболивающие, витамины и препараты, улучшающие циркуляцию крови.
В прежнюю форму стала постепенно приходить спустя 3 месяца. Начала сидеть, активно двигаться”.
Источник
Ïðèâåòñòâóþ âñåõ ïîäïèñ÷èêîâ è èíòåðåñóþùèõñÿ!  ýòîì ïîñòå áóäåò íàêîíåö èíôîðìàöèÿ íåïîñðåäñòâåííî î óïðàæíåíèÿõ öèãóí, èõ èñïîëíåíèè è ðåêîìåíäàöèè ïî ëèòåðàòóðå. Ïîñò ïîëó÷èëñÿ î÷åíü îáúåìíûé ïî òåêñòó, ñëèøêîì ìíîãî õîòåëîñü ñêàçàòü, à äðîáèòü ñíîâà íà îòäåëüíûå ïîñòû íå õîòåëîñü.
Íà÷íåì ñ íåêîòîðûõ ïîÿñíåíèé ïî òåìå. Öèãóí, òàê æå êàê óøó è òðàäèöèîííàÿ êèòàéñêàÿ ìåäèöèíà, ïðèçíàí â Ïîäíåáåñíîé ÷àñòüþ êóëüòóðíîãî íàñëåäèÿ, ïðè÷åì ïðèçíàí íà óðîâíå Êîìïàðòèè Êèòàÿ, òî åñòü ïðàêòèêà öèãóí, äàæå ïðîñòî â êà÷åñòâå ïîëåçíîé ãèìíàñòèêè, íàñàæäàåòñÿ â îáùåñòâå, êàê íåêàÿ ïîëåçíàÿ ïðîôèëàêòè÷åñêàÿ ïðèâû÷êà. Èìåííî ïîýòîìó â Êèòàå ìîæíî óâèäåòü â ãîðîäàõ ïðèìåðíî òàêóþ êàðòèíó:
Ýòî íå êàêàÿ-òî îäíà øêîëà, ñåêòà èëè ðåëèãèîçíàÿ ãðóïïà, ýòî ïðîñòî ëþäè âûõîäÿò íà óëèöû è ñèíõðîííî çàíèìàþòñÿ öèãóí äëÿ çäîðîâüÿ, äëÿ ðàçìèíêè â îáùåì ïî ðàçíûì ïðè÷èíàì. Âîîáùå èñòîðèÿ öèãóí äîâîëüíî äðåâíÿÿ, ïåðâûå êîìïëåêñû áûëè ðàçðàáîòàíû áîëüøå òûñÿ÷è ëåò íàçàä, êàê ÷àñòü ðåëèãèîçíîé âíóòðåííåé ïðàêòèêè äàîñèçìà òðàäèöèîííîé äëÿ Êèòàÿ ðåëèãèè. Ïîñëå ïðèõîäà ê âëàñòè â Êèòàå êîììóíèñòè÷åñêîé ïàðòèè, öèãóí îñîâðåìåíèëè, èçìåíèâ áàçîâûå óïðàæíåíèÿ è ïîäñòðîèâ èõ ïîä ñîâðåìåííûå ìåäèöèíñêèå ìèðîâîççðåíèÿ, äàîññêèå èäåè â îñíîâíîì áûëè îòáðîøåíû.
Îòñþäà ñëåäóåò íåñêîëüêî âûâîäîâ:
1.  ñîâðåìåííîì Öèãóí íåò è íå ìîæåò áûòü íèêàêèõ «äðåâíèõ çíàíèé», «âåëèêîãî òàéíîãî çíàíèÿ» è ïðî÷åãî, òàê ëþáèìûìè ñåêòàíòàìè áðåäà. Äîïîäëèííî èçâåñòíî äâà äðåâíèõ êîìïëåêñà Öèãóí «8 êóñêîâ ïàð÷è» è «Èãðû ïÿòè çâåðåé», íî äàæå îíè ïðîøëè îñîâðåìåíèâàíèå è áûëè èçìåíåíû ïîä ñîâðåìåííûå ìåäèöèíñêèå çíàíèÿ î ìîòîðèêå, ñòðîåíèå òåëà ÷åëîâåêà è ôóíêöèîíèðîâàíèè îðãàíèçìà. Âîò ýòè äâà êîìïëåêñà ÿ è ðåêîìåíäóþ.
2. Ìàññà ëþäåé â Êèòàå è îñîáåííî íà çàïàäå (ñþäà ÿ îòíîøó è Ðîññèþ, ïîòîìó ÷òî êóëüòóðà ó íàñ çàïàäíàÿ) ñïåêóëèðóþò íà òåìó Öèãóí è âïàðèâàþò áåäíûì ïî÷èòàòåëÿì âñÿêèå ÷óäî-òåõíèêè òî äëÿ îòêðûòèÿ «òðåòüåãî ãëàçà» òî äëÿ ïðîðåçàíèÿ «òðåòüåãî óõà». Åñòåñòâåííî, íà ýòîì çàðàáàòûâàþòñÿ ñåðüåçíûå äåíüãè. Ñðåäè òàêèõ øêîë, äåéñòâóþùèõ â Ðîññèè, ìîæíî âûäåëèòü «×æóí þàíü öèãóí». Ýòî áîëüøàÿ ôåäåðàöèÿ, ðàáîòàþùàÿ íå òîëüêî ó íàñ, íî è â äðóãèõ çàïàäíûõ ñòðàíàõ, â Êèòàå, ïî ñëóõàì, ïðåäñòàâëåíà äîâîëüíî ñëàáî, ïîòîìó ÷òî êîìïàðòèÿ Êèòàÿ äîâîëüíî ñóðîâî ñìîòðèò íà âñÿêóþ ýçîòåðèêó — ýòî ïðîäóêò äëÿ çàïàäíîãî ïîòðåáèòåëÿ. ß ñìîòðåë íåñêîëüêî èõ ñåìèíàðîâ è ìíå î÷åíü íå ïîíðàâèëñÿ íè èõ ïîäõîä ê îáó÷åíèþ (íàïîìèíàåò ñåêòàíòñêèå ñîáðàíèÿ) íè óïðàæíåíèÿ, êîòîðûå îíè äàþò.  ÷àñòíîñòè ìåíÿ âîñõèòèëà (â ñìûñëå èäèîòèçìà) èäåÿ «ñòîÿíèÿ ñòîëáîì» â òå÷åíèå íåñêîëüêèõ ÷àñîâ, ÷òî ïîñòóëèðóåòñÿ, êàê ìåòîäèêà äëÿ áåññìåðòèÿ.  îáùåì ïî ýòîìó ïóíêòó, äóìàþ, âñå ÿñíî: íè â Êèòàå, íè òåì áîëåå íà çàïàäå ÍÅÒ ó÷èòåëåé êîòîðûå ó÷àò îäíîìó åäèíñòâåííîìó, ïðàâèëüíîìó äðåâíåìó öèãóí — ýòî ÷óøü. Âåñü ñîâðåìåííûé öèãóí ýòî íîâîäåë. ß êîíå÷íî äîïóñêàþ, ÷òî ãäå-íèáóäü â ãîðàõ èëè ëåñàõ Êèòàÿ åñòü ìàñòåðà, ïîìíÿùèå ñòàðûå òåõíèêè è ïåðåäàþùèå èõ ïî íàñëåäñòâó îò îòöà ê ñûíó (÷òî êñòàòè è ïîñëóæèëî ïî ñóòè ïðè÷èíîé óòðàòû ñòàðûõ òåõíèê, íà áóìàãå íàäî çàïèñûâàòü, à íå óñòíî ïåðåäàâàòü), íî ïîïàñòü ê òàêîâûì âðÿä ëè ñìîæåò äàæå êèòàåö, ÷åãî óæ òóò óïîìèíàòü çàïàäíûõ ïî÷èòàòåëåé.
3. Áîëüøàÿ ÷àñòü òðåíåðîâ èç Ðîññèè, ïîáûâàâ íà ñòàæèðîâêå â Êèòàå, âîçâðàùàåòñÿ äîìîé ñ òâåðäûì óáåæäåíèåì ÷òî âî-ïåðâûõ ïðàêòèêîâàòü öèãóí ñàìîñòîÿòåëüíî íåëüçÿ (íó ÿñåí ïåíü,èíà÷å êàê áóäóò çàðàáàòûâàòü èõ øêîëû è îíè ñàìè) è âî-âòîðûõ ÷òî èìåííî îíè åñòü íîñèòåëè èñòèííîãî çíàíèÿ î öèãóí.  îáùåì ×Ñ çàøêàëèâàåò çà âñå ìûñëèìûå ïðåäåëû, à ýãî âûðàñòàåò äî ðàçìåðà ñðåäíåé ìíîãîýòàæêè. Ïðèìåðîì ïîäîáíîãî ó÷èòåëÿ ìîæíî íàçâàòü Àëåêñà Àíàòîëÿ, âûäàþùåãî ñåáÿ çà ñóïåð ìàñòåðà, ïðè ýòîì ÷óâàê âûãëÿäèò òàê, ÷òî îòäàñò êîíöû ïðÿìî â ñåðåäèíå óïðàæíåíèÿ: áîëüøîé ëèøíèé âåñ, îòäûøêà è ïðî÷èå ïðåëåñòè.
4. Åñëè áóäåòå èñêàòü âèäåî èëè êíèãè ïîìèìî òåõ, ÷òî ÿ ðåêîìåíäóþ, òî èùèòå êèòàéñêèõ àâòîðîâ (íà ðóññêîì î÷åíü ìàëî õîðîøèõ êíèã). Òî æå ïðàâèëî äåéñòâóåò â îòíîøåíèè âèäåî èùèòå âèäåî ñ êèòàéñêèìè òðåíåðàìè, äëÿ ýòîãî ìîæíî çàäàòü íà þòóá çàïðîñ íà àíãëèéñêîì qigong. Èçáåãàéòå øêîëû «×æóí þàíü öèãóí» ýòî ñåêòàíòû. Ìîæåò âàñ è íàó÷àò òàì ÷åìó ïîëåçíîìó, íî ìîçãè çàáüþò ïî ïîëíîé ïðîãðàììå.
Êàðòèíêà ñ ðàñêîïîê, íàéäåííûé êîìïëåêñ öèãóí:
Ñ òî÷êè çðåíèÿ ñîâðåìåííîé ìåäèöèíû, öèãóí ïðåäïîëàãàåò ñëèòíóþ ðàáîòó ïñèõèêè è ôèçè÷åñêîãî òåëà. Åñëè ïåðåâåñòè ïîÿñíåíèÿ êèòàéñêèõ ìàñòåðîâ íà ñîâðåìåííûé ÿçûê, òî âî âðåìÿ çàíÿòèé öèãóí ó âàñ äîëæíî áûòü îïðåäåëåííîå ôèçè÷åñêîå (ðàññëàáëåííîå) è ïñèõè÷åñêîå (ñîñðåäîòî÷åííîå âíèìàíèå íà äâèæåíèÿõ è íåêîòîðûõ ÷àñòÿõ òåëà, îòñóòñòâèå ìûñëåé) ñîñòîÿíèÿ. Ãîâîðÿ î ïñèõèêå, ïîäîáíîå ñîñòîÿíèå ìîæíî îõàðàêòåðèçîâàòü òåðìèíîì «èçìåíåííîå ñîñòîÿíèå ñîçíàíèÿ».
 ïîñëåäíåå âðåìÿ â ïñèõîëîãèè ïîÿâèëñÿ åùå òåðìèí «Ïîòîê», îçíà÷àþùèé ñîñòîÿíèå, êîãäà ÷åëîâåê âûïàäàåò èç íîðìàëüíîãî òå÷åíèÿ âðåìåíè è ïîëíîñòüþ ñîñðåäîòî÷åí íà òîì, ÷òî îí äåëàåò. Àâòîð òåðìèíà è ðàáîò â ýòîì íàïðàâëåíèè, íå ñêðûâàåò, ÷òî ÷åðïàë âäîõíîâåíèå èç âîñòî÷íûõ ïðàêòèê, â òîì ÷èñëå éîãè, öèãóí è ïðî÷èõ. Âñå ýòî ëèðèêà, íî ñêàçàòü îá ýòîì íóæíî áûëî, ÷òîáû íå áûëî èëëþçèé î òîì, ÷òî ýòî êàêèå-òî òàéíûå ñóïåð çíàíèÿ, âñå ýòî èçó÷àåòñÿ çàïàäíîé ìåäèöèíîé (ïñèõîëîãèåé â îñíîâíîì), ñóùåñòâóþò çàïàäíûå æå ìåòîäèêè ñàìîãèïíîçà, íàïðèìåð î÷åíü êðóïíàÿ øêîëà Ìèëòîíà Ýðèêñîíà
êîòîðûé äîáèëñÿ âíóøèòåëüíûõ ðåçóëüòàòîâ â äåëå îáó÷åíèÿ ëþäåé òåõíèêàìè ñàìîãèïíîçà è áîðüáû ñ íåäóãàìè.
Òåïåðü âåðíåìñÿ ê îñíîâíîé òåìå, ê öèãóíó, â íà÷àëå îñíîâíûå ïðàâèëà âûïîëíåíèÿ âñåõ óïðàæíåíèé:
1. Ðèòì äâèæåíèé. Äâèæåíèÿ ìÿãêèå, ïëàâíûå, ìåäëåííûå.
2. Ôèçè÷åñêîå ðàññëàáëåíèå. Òåëî ðàññëàáëåííîå, êðîìå ìûøö, êîòîðûå ó÷àñòâóþò íåïîñðåäñòâåííî â äâèæåíèè.
3. Ñïîêîéíîå äûõàíèå. Äûõàíèå ãëóáîêîå è ñïîêîéíîå, ïûòàòüñÿ ñèíõðîíèçèðîâàòü åãî ñ äâèæåíèÿìè íå íóæíî, ýòî ïðèäåò ñàìî ñî âðåìåíåì, à åñëè áóäåòå äåëàòü ýòî ñîçíàòåëüíî, òî èëè ñîáüåòå äûõàíèå èëè íà÷íèòå ÷àñòèòü â äâèæåíèÿõ.
4. Ïóñòîå ñîçíàíèå.  ãîëîâå íå äîëæíî áûòü íèêàêèõ ìûñëåé, íî äîñòèãíóòü ýòîãî î÷åíü ñëîæíî, äëÿ ýòîãî íóæíî ìàêñèìàëüíî ñîñðåäîòî÷èòüñÿ íà ñâîèõ ëàäîíÿõ, ÷óâñòâîâàòü ïîêàëûâàíèå â íèõ è ëåãêîå òåïëî. Âî âñåõ óïðàæíåíèÿõ öèãóí òàê èëè èíà÷å ôèãóðèðóþò ðóêè, îíè âñå âðåìÿ ÷òî-òî äåëàþò, óäåðæèâàþò êàêîå-òî ïîëîæåíèå èëè ëåæàò â îïðåäåëåííîì ìåñòå, ïîýòîìó ñîñðåäîòî÷èòüñÿ íà ðóêàõ ìîæíî è íóæíî. Åñëè âàì ñëîæíî ïî÷óâñòâîâàòü òåïëî â ëàäîíÿõ, ïîòðèòå èõ äðóã îá äðóãà, ïîêà îíè íå ðàçîãðåþòñÿ è ïðèñëóøàéòåñü ê ñâîèì îùóùåíèÿì ïðèìåðíî òàê îíî äîëæíî áûòü áåç ïîòèðàíèÿ.
5. Óëûáêà.  öèãóíå åñòü ïîíÿòèå «âíóòðåííåé óëûáêè», òî åñòü âû ïðåäñòàâëÿåòå, êàê óëûáàåòåñü âíóòðè, ïîïûòàéòåñü ïî÷óâñòâîâàòü ýòî è ïðèíÿòü, âíåøíå äîñòàòî÷íî ÷óòü ïðèïîäíÿòü óãîëêè ãóá. Îáðàòèòå âíèìàíèå, ÷òî â ðîëèêå, êîòîðûé ÿ âûëîæó íèæå, ìóæèê ÷óòü-÷óòü óëûáàåòñÿ. Ýòî íå ïîòîìó, ÷òî îí ïîçèòèâíûé, ýòî ÷àñòü ïðàêòèêè öèãóí è âàæíàÿ ÷àñòü ìûñëåííîãî ðàññëàáëåíèÿ.
5. Âèçóàëèçàöèÿ. Äëÿ ëó÷øåãî îùóùåíèÿ ðóê, ìîæíî èñïîëüçîâàòü âèçóàëèçàöèþ, íàïðèìåð åñëè â óïðàæíåíèè ïîäíèìàþòñÿ è îïóñêàþòñÿ ðóêè â îäíîé ïîçèöèè îòíîñèòåëüíî äðóã äðóãà, ìîæíî ïðåäñòàâèòü ÷òî âû äåðæèòå â ðóêàõ øàð è îñòîðîæíî íåñåòå åãî â íóæíîì íàïðàâëåíèè.
6. Öåíòðû äâèæåíèé.  êèòàéñêîé ìåäèöèíå è êàðòèíå ìèðà ó ÷åëîâåêà åñòü íåêîòîðûå «ýíåðãåòè÷åñêèå öåíòðû», îäèí èç âàæíåéøèõ «äàíòÿíü», ðàñïîëîæåííûé ïðèìåðíî çà ïóïêîì, â æèâîòå. Ïîýòîìó ìíîãèå óïðàæíåíèÿ òàê èëè èíà÷å íà÷èíàþòñÿ îò äàíòÿíÿ èëè ïðèõîäÿò â íåãî â êîíöå. Ýòî ïðîñòî ïîÿñíåíèå, ÿ íå î÷åíü âåðþ â íàëè÷èå ýòèõ «ýíåðãåòè÷åñêèõ öåíòðîâ», íî òî ÷òî îíè ÿâëÿþòñÿ òî÷êîé âîçâðàòà ìíîãèõ äâèæåíèé, ýòî ôàêò.
7. Öèêëè÷íîñòü äâèæåíèé. Ïî÷òè âî âñåõ óïðàæíåíèÿõ öèãóí íàáëþäàåòñÿ öèêëè÷íîñòü è íåïðåðûâíîñòü äâèæåíèé òî åñòü âû íå äîëæíû ðåçêî ïåðåõîäèòü ìåæäó ÷àñòÿìè óïðàæíåíèÿ, âñå ïåðåõîäû è ïðîâîäû äåëàþòñÿ ìàêñèìàëüíî ïëàâíî, ìåäëåííî è îñîçíàííî. Òî÷íî òàêæå îäíî óïðàæíåíèå ìåäëåííî ïåðåõîäèò â äðóãîå.
8. Âûõîä èç ñîñòîÿíèÿ. Ýòî Î×ÅÍÜ âàæíûé ïóíêò. Êàê è ëþáàÿ ïðàêòèêà, èñïîëüçóþùàÿ ðàáîòó ñ ïñèõèêîé ÷åëîâåêà, öèãóí ïîçâîëÿåò âàì âîéòè â èçìåíåííîå ñîñòîÿíèå ñîçíàíèÿ. Ýòî õîðîøî è ïîëåçíî, ïîòîìó ÷òî ïîìîãàåò âàøåé ïñèõèêå îòêëþ÷èòñÿ è îòäûõàòü íà âðåìÿ çàíÿòèé, íî ïîäîáíîå ñîñòîÿíèå ÍÅ ÍÓÆÍÎ è äàæå ÂÐÅÄÍÎ â îáûäåííîé æèçíè. Âû áóäåòå ðàññåÿíû, îòñòðàíåíû, êàê áû «â ñåáå». Èç-çà ýòîãî âîçìîæíî íåäîïîíèìàíèå ñ îêðóæàþùèìè è îùóùåíèå íåðåàëüíîñòè ïðîèñõîäÿùåãî âîêðóã. Èç ýòîãî ñîñòîÿíèÿ íóæíî âûéòè ñðàçó ïîñëå çàíÿòèé öèãóí.
Óïðàæíåíèå äëÿ âûõîäà èç ñîñòîÿíèÿ:
Ïîñëå ôèíàëüíîãî óïðàæíåíèÿ, ïîòðèòå ðóêè äðóã îá äðóãà, ïîòîì ïîòðèòå ðóêàìè ëèöî, øåþ, ìî÷êè óøåé. Íåñêîëüêî ðàç ïðîâåäèòå ðóêè ïðîòèâ ðîñòà âîëîñ, ïîìàññèðóéòå êîæó ãîëîâû. Ñäåëàéòå íåñêîëüêî ýíåðãè÷íûõ äâèæåíèé, êàê â ñîâåòñêîé çàðÿäêå (ëþáûõ, ìîæíî îòæàòüñÿ, ñäåëàòü ïëàíêó).
9. Öèãóí âíà÷àëå òÿæåëàÿ ôèçóõà â êîíöå. Åñëè âû çàíèìàåòåñü åùå êàêèìè-íèáóäü òÿæåëûìè ôèçè÷åñêèìè íàãðóçêàìè (êà÷àëêà, ôèòíåñ, áåã, âåëîñèïåä), òî ñðàçó ïîñëå íèõ çàíèìàòüñÿ öèãóí ÍÅËÜÇß. ß ñòîëêíóëñÿ ñ ïðîáëåìîé, êîãäà äåëàë êîìïëåêñ öèãóí ñðàçó ïîñëå Õàäó (äîâîëüíî òÿæåëàÿ ãèìíàñòèêà, çàìåíÿþùàÿ êà÷àëêó, ïî íåé áóäåò îòäåëüíûé ïîñò) íà ìåíÿ íàêàòèëà íåðåàëüíàÿ áîäðîñòü, ìíå õîòåëîñü áåãàòü è ðàäîñòíî îðàòü ïî óëèöàì, ïðîáëåìà áûëà â òîì, ÷òî áûë óæå âå÷åð, îêîëî 19 00, ïîòîìó çàñíóòü ìíå íî÷üþ íå óäàëîñü âïëîòü äî 6 00 óòðà. Ïîòîì ÿ ïîñïàë ïàðó ÷àñîâ, â òå÷åíèå äíÿ ñïàòü ïî÷òè íå õîòåëîñü, íî ñîñòîÿíèå áûëî ïàðøèâîå, ãîëîâà áîëåëà. Îòñþäà âûâîä: åñëè çàíèìàåòåñü äâóìÿ óïðàæíåíèÿìè ñðàçó, âíà÷àëå öèãóí, ïîòîì òÿæåëûå íàãðóçêè, ÒÎËÜÊÎ òàê.
Èòàê, êîìïëåêñ «8 êóñêîâ ïàð÷è» («Áà Äóàíü Öçèíü»), èìåííî åãî ÿ äåëàþ åæåäíåâíî. Îí äîâîëüíî ëåãêèé â èñïîëíåíèè è ìîæåò èñïîëüçîâàòüñÿ äàæå â òÿæåëîì ñîñòîÿíèè çäîðîâüÿ. ß äåëàþ åãî ñåé÷àñ, ïîñëå îïåðàöèè, â ðåàáèëèòàöèîííûé ïåðèîä.
Êîìïëåêñ «Èãðû ïÿòè çâåðåé» («Ó Öèíü Ñè»). Ýòîò êîìïëåêñ óæå çíà÷èòåëüíî ñëîæíåå ïî ìåõàíèêå è åñòü ïðèëè÷íûå ñêðóòêè ïîçâîíî÷íèêà. Åãî äåëàòü ñòîèò òîëüêî åñëè âû äåéñòâèòåëüíî õîðîøî îñâîèëè ïðåäûäóùèé.
Åñòü åùå íåïëîõèå âèäåî ñ çàïàäíûì ó÷èòåëåì, Ëè Õîëäåíîì, íî ýòî óæå îòäàåò ñåêòàíòñòâîì, õîòÿ óïðàæíåíèÿ ïîëåçíûå åñòü, íàïðèìåð «äîáðàÿ è çëàÿ êîøêà ñòîÿ». Ïîñìîòðèòå, ìîæåò ÷òî-òî âûáåðèòå.
Íó è íàïîñëåäîê äâå êíèãè, êîòîðûå ðåàëüíî èíòåðåñíûå è ïîëåçíûå. Ê ñîæàëåíèþ, íà ðóññêîì ÿçûêå î÷åíü ìàëî ïðèëè÷íûõ êíèã ïî òåìå, ÿ âûÿñíèë ýòî â õîäå èçó÷åíèÿ ñïåöèàëèçèðîâàííûõ ôîðóìîâ è ïðîñòî ÷òåíèÿ íåñêîëüêèõ àâòîðîâ.
Ðåêîìåíäóåìûå êíèãè íà ðóññêîì:
1. Ëèíü Õîóøåí, Ëî Ïýéþé. Ñåêðåòû êèòàéñêîé ìåäèöèíû. 300 âîïðîñîâ î öèãóí.
2. Âîí Êüþ-Êèò. «Èñêóññòâî êóíã-ôó ìîíàñòûðÿ Øàîëèíü. Ñåêðåòû ñàìîîáîðîíû, çäîðîâüÿ è ïðîñâåòëåíèÿ äóõà».
P.S. Ñïàñèáî âñåì, îñèëèâøèì ìåãà-ïîñò. Ñëåäóþùèé áóäåò ñêîðåå âñåãî ïî õàäó, ãèìíàñòèêå äëÿ çàìåíû êà÷àëêè.
Источник