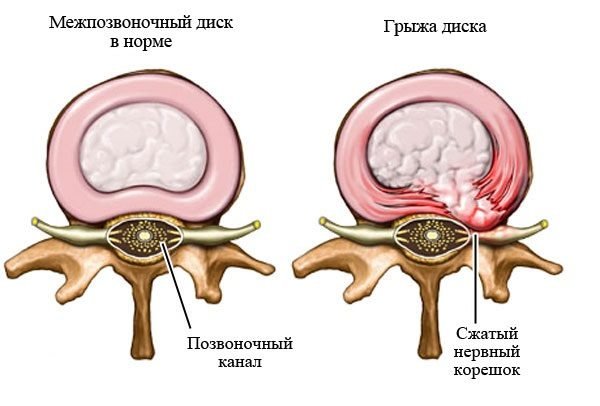
Невправимые грыжи дифференциальная диагностика

Грыжа
с вправимой становится невправимой ,
т.е. фиксированной в грыжевом мешке, и
перестает вправляться в брюшную полость.
Причиной:является
спаечный процесс между содержанием
грыжи и ее мешком. Спайки развиваются
в результате травматизации грыжевого
содержимого при вправлении, бандажом.
Клиническа:
безболезненна?характеризуется
невозможностью как пассивного, так и
активного вправления грыжевого
содержимого в брюшную полость. В этой
связи, при пальпации грыжи сложно
определить размеры дефекта в тканях
передней брюшной стенки. Не меняет
размеры в горизонтальном положнении.
Важным
симптомом, отличающим невправимую
грыжу от
ущемленной, есть положительный
симптом кашлевого толчка.
При невправимой
грыже он
свидетельствует о свободном размещении
содержания в грыжевых воротах, а также
о том, что содержимое грыжи может
перемещаться там и увеличиваться в
объеме. Развитие невправимой грыжи
нередко затрудняет дифференциальную
диагностику этого осложнения с другими
— ущемлением, развитием опухоли в грыже.
Решающим диагностическим тестом в таких
случаях является симптом кашлевого
толчка.
Невправимость
грыжи требует хирургического лечения
для предупреждения более опасных
(острых) осложнений,по тем же принципам
,что и при свободной грыже.
50. Стеноз привратника. Причины, патогенез водно-электролитных и других нарушений, клиника, лечение.
Причиной
чаще являются язвы двенадцатиперстной
кишки, реже — препилорические язвы и
язвы пилорического канала.
Формирование
стеноза происходит в результате
рубцевания язвы, в некоторых случаях
— вследствие сдавления двенадцатиперстной
кишки воспалительным инфильтратом,
обтурации просвета кишки отеком слизистой
оболочки, пилороспазмом или опухолью
желудка.
Причины
и степень сужения определяются с помощью
гастродуоденоскопии и биопсиии
рентгенологического исследования. В
ответ на затруднение эвакуации из
желудка мышечная оболочка его
гипертрофируется. В дальнейшем
сократительная способность мышц
ослабевает, наступает расширение желудка
(гастрэктазия).
Клиническая
картина и диагностика. В
клиническом течении стеноза различают
три стадии: I
стадия — компенсации, II стадия —
субкомпенсации и III стадия — декомпенсации.
Стадия
компенсации не имеет выраженных
клинических признаков. На фоне обычных
симптомов язвенной болезни больные
отмечают в эпигаст-ральной области
после приема пищи продолжительные боли,
чувство тяжести и полноты; изжогу,
отрыжку. Эпизодически бывает рвота,
приносящая облегчение больному, с
выделением значительного количества
желудочного содержимого.
В
стадии субкомпенсации чувство тяжести
и полноты в эпигастрии усиливается,
появляется отрыжка с неприятным запахом
тухлых яиц вследствиедлительной задержки
пищи в желудке. Часто беспокоят
коликообразные боли, связанные с
усиленной перистальтикой желудка,
сопровождающейся урчанием в животе.
Почти ежедневно возникает обильная
рвота. Нередко больные вызывают ее
искусственно. Рвотные массы содержат
примесь непереваренной пищи.
Для
стадии субкомпенсации характерно
снижение массы тела. При осмотре
живота у худощавых больных видна
волнообразная перистальтика желудка,
меняющая контуры брюшной стенки. Натощак
определяется «шум плеска» в желудке.
В
стадии декомпенсации прогрессируют
гастростаз, атония желудка. Перерастяжение
желудка приводит к истончению его
стенки, потере возможности восстановления
моторно-эвакуаторной функции. Состояние
больного значительно ухудшается.
Отмечается многократная рвота. Чувство
распирания в эпигастральной области
становится тягостным, заставляет больных
вызывать рвоту искусственно или промывать
желудок через зонд. Рвотные массы
(несколько литров) содержат зловонные,
разлагающиеся многодневной давности
остатки пищи.
Больные
с декомпенсированным стенозом обычно
истощены, обезвожены, адинамичны, их
беспокоит жажда. Отмечается уменьшение
диуреза. Кожа сухая, тургор ее снижен.
Язык и слизистые оболочки полости рта
сухие. Через брюшную стенку у похудевших
больных могут быть видны контуры
растянутого желудка. Толчкообразное
сотрясение брюшной стенки рукой
вызывает «шум плеска» в желудке.
При
рентгенологическом исследовании в I
стадии выявляют несколько расширенный
желудок, усиление его перистальтики,
сужение пилородуоденальной зоны. Полная
эвакуация контрастной массы из желудка
замедлена на срок до 6—12 ч. Во II стадии
желудок расширен, натощак содержит
жидкость, перистальтика его ослаблена.
Пилородуоденальная зона сужена. Через
6—12 ч в желудке выявляют остатки
контрастного вещества; эвакуация
содержимого происходит через 24 ч и
позже. В III стадии желудок резко растянут,
натощак в нем большое количество
содержимого. Перистальтика резко
ослаблена. Эвакуация контрастной массы
из желудка задержана более чем на 24 ч.
Степень
сужения пилородуоденальной зоны
определяют при эндоскопическом
исследовании.
У
больных с пилородуоденальным стенозом
вследствие исключения нормального
питания через рот, потери с рвотными
массами большого количества желудочного
сока, содержащего ионы Н, К, Na,
C1,
а также белок, наблюдаются обезвоживание,
прогрессирующее истощение, нарушение
электролитного баланса (гипокалиемия,
гипохлоремия) и кислотно-основного
состояния (метаболический алкалоз).
Признаками
водно-электролитных нарушений являются
головокружение и обмороки при резком
переходе больного из горизонтального
в вертикальное положение, частый
пульс, снижение артериального давления,
тенденция к коллапсу, бледность и
похолодание кожных покровов, снижение
диуреза. Гипокалиемия (концентрация К+
ниже 3,5 ммоль/л) клинически проявляется
мышечной слабостью. Нарушение содержания
электролитов в крови влияет на
нервно-мышечную возбудимость. В тяжелых
случаях на фоне гипохлоремии развивается
желудочная тетания — общие судороги,
тризм, сведение кистей рук («рука
акушера» — симптом Трус-со), подергивание
мышц лица при поколачивании в области
ствола лицевого нерва (симптом
Хвостека).
Дифференциальная
диагностика. Пилородуоденальный
стеноз язвенного происхождения следует
отличать от стенозов, обусловленных
опухолями выходного отдела желудка.
Эндоскопическое (включая биопсию) и
рентгенологическое исследования
позволяют уточнить диагноз. Наличие
пилородуоденального субкомпенсированного
или декомпенсированного стеноза является
абсолютным показанием к операции.
Лечение.
Больным
с признаками обострения язвенной болезни
при компенсированном и субкомпенсированном
стенозе проводят курс консервативного
противоязвенного лечения в течение 2—3
нед. В то же время корригируют
водно-электролитные и белковые нарушения.
Риск операции снижается.
Больные
с компенсированным стенозом могут быть
оперированы после короткого (5—7 дней)
периода интенсивного противоязвенного
лечения.
Больные
с субкомпенсированным и декомпенсированным
стенозом, предоперационной подготовке,
в которую должны быть включены следующие
мероприятия.
Нормализация
водно-электролитных нарушений (Парентеральное
или зондовое энтеральное питание,
обеспечивающееэнергетические потребности
организма за счет введения растворов
глюкозы, аминокислот, жировой эмульсии
и др.
Противоязвенное
лечение по полной программе.Систематическая
декомпрессия желудка (аспирация
желудочного содержимого через зонд).
Хирургическое
лечение. При
компенсированном стенозе при достаточной
проходимости пилородуоденальной зоны
может быть выполнена селективная
проксимальная ваготомия. Если во время
операции через стенозирован-ный участок
не удается провести толстый желудочный
зонд, то ваготомию дополняют дуоденопластикой
или пилоропластикой. При субкомпенсиро-ванном
стенозе, когда сохранена сократительная
способность мышц желудка, показана
ваготомия с дренирующей желудок
операцией.
Резекция
половины желудка или антрумэктомия со
стволовой ваготоми-ей показаны при
декомпенсированном стенозе и при язвах
II типа, когда наряду с пилородуоденальным
стенозом имеется язва желудка.
Отдаленные
результаты правильного оперативного
лечения стенозов двенадцатиперстной
кишки не отличаются от результатов
лечения неослож-ненных язв.
Соседние файлы в предмете Факультетская хирургия
- #
- #
- #
- #
03.10.20171.98 Mб118Острый холецистит.pptx
- #
Источник
Дифференциальную диагностику при ущемлении грыжи приходится проводить с рядом патологических состояний как самого грыжевого выпячивания, так и не имеющих непосредственного отношения нему.
1. Прежде всего, необходимо дифференцировать ущемлённую грыжу от невправимой:
· Последняя, как правило, не напряжена, не очень болезненна, хорошо передаёт кашлевой толчок.
· Кроме того, полностью невправимые грыжи встречают редко, обычно часть грыжевого содержимого всё же удаётся вправить.
· Особые трудности в дифференциальном диагнозе могут возникнуть в случае многокамерной грыжи, когда ущемление происходит в одной из камер.
· Тем не менее, и в этом случае отмечают обязательные признаки ущемления: боль, напряжение и отсутствие передачи кашлевого толчка.
2. В практической хирургии иногда возникает необходимость дифференцировать ущемление грыжи от копростаза.
· Последнее состояние встречают главным образом при невправимых грыжах улиц преклонного возраста с физиологическим замедлением перистальтики и склонностью к запорам.
· Это приводит к застою содержимого в петле кишки, находящейся в грыжевом мешке, но в отличие от калового ущемления при копростазе никогда не бывает сдавления брыжейки кишки.
· Клинически копростаз нарастает постепенно, без предшествовавшего физического напряжения, с медленным развитием болевого синдрома.
· Боли никогда не бывают интенсивными,
· на первое место выступает задержка стула и газов,
· напряжение грыжевого выпячивания не выражено,
· симптом кашлевого толчка положителен.
3. Ущемлённые паховую и бедренную грыжи необходимо дифференцировать от пахового лимфаденита и острого орхоэпидидимита.
· В этих случаях нет анамнестических указаний на предшествующую грыжу,
· отсутствуют резко выраженный болевой синдром и рвота,
· появлению болей обычно предшествует повышение температуры тела.
Постановке правильного диагноза помогает внимательный физикальный осмотр, при котором удаётся определить:
· неизменённое наружное отверстие пахового канала,
· наличие ссадин, царапин и гнойников на ногах,
· явления простатита, проктита или флебита геморроидальных узлов, ставших причиной лимфаденита.
· В случаях орхоэпидидимита всегда удаётся определить наличие увеличенного болезненного яичка или его придатка.
4. Отличить тромбофлебит приустьевого отдела варикозно изменённой большой подкожной вены от ущемлённой бедренной грыжи помогает внимательный осмотр нижних конечностей, поскольку тромбофлебит обычно носит восходящий характер.
5. В клинической практике встречают ситуации, обозначаемые термином ложное ущемление. Это понятие включает симптомокомплекс, напоминающий картину ущемления, но вызванный каким-либо другим острым заболеванием органов брюшной полости.
Грыжа — распространённое заболевание, и её наличие не исключает возможности развития иной острой патологии брюшной полости. При возникновении перитонита воспалительный экссудат перемещается в грыжевой мешок, больной в первую очередь начинает предъявлять жалобы на боли в области грыжевого выпячивания. Сходная симптоматика становится причиной ошибочного диагноза ущемления грыжи, в то время как истинный характер заболевания остаётся скрытым. Неверный диагноз приводит к неправильной хирургической тактике, в частности к грыжесечению вместо необходимой широкой лапаротомии.
Лечение
При ущемлении грыжи, даже в случаях её самопроизвольного вправления, пациент подлежит экстренной госпитализации в хирургический стационар.
Ущемлённая грыжа — показание к экстренному оперативному лечению вне зависимости от вида грыжи и срока ущемления.
Единственное противопоказание к операции — агональное состояние больного.
• Попытки вправления грыжи на догоспитальном этапе или в стационаре недопустимы из-за опасности перемещения в брюшную полость органа, подвергшегося необратимым изменениям.
• Введение перед операцией спазмолитических и обезболивающих средств запрещается в связи с тем, что они могут спровоцировать спонтанное вправление грыжи.
Исключение может быть сделано при операциях по поводу больших вентральных грыж, когда гернио- лапаротомия позволяет выполнить полноценную ревизию органов брюшной полости. Во всех остальных случаях анальгетики вводят только после вскрытия грыжевого мешка и фиксации грыжевого содержимого.
2. Невправимость
Невправимость характеризуется постоянным наличием грыжевого содержимого в грыжевом мешке, при этом в отличие от ущемления их связь с брюшной полостью сохраняется.
Это самое распространённое осложнение грыж.
· Под влиянием различных механических раздражителей, микротравм в грыжевом мешке возникает асептическое воспаление, приводящее к образованию спаек.
· Спайки фиксируют органы брюшной полости к стенкам грыжевого мешка, что приводит сначала к возникновению частично невправимой, а затем и полностью невправимой грыжи.
· При частично невправимой грыже часть внутренностей, ещё сохранивших подвижность, можно вправить в брюшную полость.
· При полной невправимости содержимое грыжевого мешка находится в нём постоянно и ни самостоятельно, ни при надавливании не перемещается в брюшную полость.
· Невправимость наиболее часто отмечают при длительно существующих грыжах.
В конечном итоге любая своевременно не прооперированная грыжа становится невправимой.
· Грыжевое выпячивание в случае невправимой грыжи в положении лёжа не исчезает и мало изменяет свою форму.
· При осторожной попытке вправления грыжа не исчезает.
· Подобное грыжевое выпячивание безболезненно и сохраняет мягко-эластическую консистенцию.
· Характерная особенность невправимых грыж — положительный симптом кашлевого толчка, что позволяет дифференцировать невправимые грыжи от ущемлённых.
Лечение
При отсутствии противопоказаний в плановом порядке выполняют грыжесечение. Операции при невправимых грыжах технически более сложны из-за спаечного процесса в грыжевом метке и рубцовых изменений тканей, обусловленных длительным существованием грыжи.
3. Копростаз в грыже
Это осложнение может развиться, если содержимое грыжевого мешка составляет толстая кишка.
Копростаз возникает в результате:
• расстройства моторной функции кишечника,
• ослабления перистальтики,
• понижения тонуса кишечной стенки,
• а также деформации кишечной трубки в грыжевом мешке.
Способствуют копростазу:
• невправимость грыжи,
• малоподвижный образ жизни,
• обильная еда,
• отсутствие в пище растительной клетчатки.
Его чаще выявляют у тучных больных старческого возраста с пахово-мошоночными грыжами.
Копростаз в грыже проявляет себя:
· ноющими болями в области грыжевого выпячивания,
· запорами,
· тошнотой, редко рвотой.
· Общее состояние больного страдает мало.
Грыжевое выпячивание:
· по мере заполнения толстой кишки каловыми массами медленно увеличивается в размерах,
· оно не очень болезненно, не напряжено, тестообразной консистенции.
Просвет кишки перекрыт не полностью, сохраняется сообщение грыжевого мешка с брюшной полостью, поэтому симптом кашлевого толчка положительный.
Следует учитывать, что длительно сохраняющийся копростаз может перейти в каловую форму ущемление грыжи.
Лечение
При копростазе для освобождения толстой кишки от содержимого применяют сифонные клизмы. Использование слабительных средств может представлять определённую опасность, так как переполнение приводящей петли содержимым способно вызвать сдавление и странгуляцию отводящей петли кишки. Для предотвращения копростаза (при невозможности выполнить грыжесечение) рекомендуют подбор диеты, способствующей нормализации перистальтики кишечника.
4. Воспаление грыжи
Воспаление грыжи возникает вследствие инфицирования грыжевого мешка (воспаление изнутри) или оболочек грыжи (воспаление снаружи).
1. При инфицировании со стороны брюшной полости:
· общее состояние больных быстро ухудшается,
· прогрессируют признаки перитонита,
· нарастает интоксикация.
· Грыжа увеличивается в размерах в результате отёка и инфильтрации тканей,
· в последующем появляется гиперемия кожи.
2. Оболочки грыжи могут воспалиться в результате первичного повреждения кожных покров (фурункулы, ссадины, расчёсы). В таких случаях общее состояние больных страдает незначительно.
Лечение
С помощью экстренной операции устраняют источник перитонита и инфицирование грыжевого мешка. Пластику грыжевых ворот в таких случаях не проводят. При наружном инфицировании грыжесечение можно выполнить только после ликвидации воспалительных процессов в коже.
Прогноз
Прогноз при наружных грыжах живота зависит от своевременности выполнения операции. Плановое грыжесечение практически не сопровождается летальностью, связанной с хирургическим вмешательством.
При развитии осложнений, в первую очередь ущемления грыжи, опасность для жизни больного возрастает по мере увеличения периода времени, прошедшего с момента ущемления до операции.
· Летальность после операций, выполненных в первые 6 ч от момента ущемления, составляет 1,0—1,5%.
· В случаях резекции ущемлённой кишки летальность возрастает до 10—15%,
· а при флегмоне грыжевого мешка превышает 25%.
Читайте также:
Рекомендуемые страницы:
©2015-2020 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2016-08-20
Нарушение авторских прав и Нарушение персональных данных
Источник
Клиническое обследование
Диагностировать ущемлённую грыжу в типичных случаях несложно. Необходимо, прежде всего, учитывать анамнез, из которого удаётся выяснить, что грыжа до появления болей была вправимой и безболезненной. Следует учитывать, что моменту ущемления предшествует, как правило, сильное физическое напряжение: подъём тяжести, бег, прыжок или акт дефекации.
Для ущемлённой грыжи характерны 4 клинических признака:
- резкая боль в области грыжи или по всему животу;
- невправимость грыжи;
- напряжение и болезненность грыжевого выпячивания;
- отсутствие передачи кашлевого толчка.
Боль — главный симптом ущемления. Она возникает, как правило, в момент сильного физического напряжения и не стихает, даже если оно прекращается. Боль настолько сильна, что пациенту становится трудно удержаться от стонов и крика. Он беспокоен, его кожные покровы бледнеют, часто развиваются явления болевого шока с тахикардией и снижением артериального давления.
Боль чаще всего локализуется в области грыжевого выпячивания; при ущемлении брыжейки наблюдают иррадиацию в центр живота и эпигастральную область. В подавляющем большинстве случаев боль остаётся очень сильной в течение нескольких часов вплоть до того момента, пока не произойдет некроз ущемлённого органа с гибелью интрамуральных нервных элементов. Иногда болевой синдром может принимать схваткообразный характер, что связано с развитием кишечной непроходимости.
У пожилых больных, страдающих грыжей, при многолетнем использовании бандажа вырабатывается привыкание к болезненным и другим неприятным ощущениям в области грыжи. У таких пациентов, если возникло подозрение на ущемление, важно выявить изменения характера болевого синдрома, момент появления интенсивной боли и других необычных симптомов.
Невправимость грыжи — признак, который может иметь значение только при ущемлении свободной, ранее вправимой грыжи. Тогда больной обычно связывает появление болей с выхождением грыжи, которая перестаёт вправляться. При развитии ущемления невправимой грыжи этот анамнестический признак неинформативен.
Следующие симптомы ущемлённой грыжи выявляют при физикальном обследовании больного. В начале заболевания состояние больного, как правило, удовлетворительное, температура тела нормальная. Гипертермия возникает только при развитии деструкции ущемлённых органов и вторичном воспалении оболочек грыжи.
При осмотре грыжевое выпячивание хорошо заметно, оно не исчезает и не меняет очертаний при изменении положения тела больного. При пальпации определяют напряжение и резкую болезненность выпячивания, особенно в области грыжевых ворот. Напряжение грыжевого выпячивания и некоторое увеличение его размеров сопутствуют ущемлению как вправимой, так и невправимой грыжи. Этот признак имеет большее значение для распознавания ущемления, чем сама по себе невправимость грыжи. Обычно выпячивание становится не только напряжённым, но и резко болезненным при пальпации, что нередко отмечают сами больные при ощупывании грыжи и попытке произвести вправление.
Отсутствие передачи кашлевого толчка в области грыжевого выпячивания — наиболее важный признак ущемления. Он связан с тем, что в момент ущемления грыжевой мешок разобщается со свободной брюшной полостью и становится как бы изолированным образованием. В связи с этим повышение внутрибрюшного давления, которое возникает в момент кашля, не передаётся в полость грыжевого мешка (отрицательный симптом кашлевого толчка). Этот симптом трудно оценить при больших вентральных грыжах, в которых содержится значительная часть брюшных органов. В таких ситуациях при кашле сложно определить: передаётся кашлевой толчок на грыжу или она сотрясается вместе со всем животом. Для правильной интерпретации данного симптома в подобных случаях нужно не класть ладонь на грыжевое выпячивание, а охватить его двумя руками. При положительном симптоме кашлевого толчка хирург ощущает увеличение грыжи.
Перкуторно над ущемлённой грыжей определяют притупление за счёт грыжевой воды (если в грыжевом мешке содержится кишка, то в первые часы ущемления выслушивается тимпанит).
Ущемление часто сопровождается однократной рвотой, которая вначале носит рефлекторный характер. Далее, по мере развития кишечной непроходимости и гангрены кишки, она становится постоянной. Рвотные массы приобретают зеленовато-бурый цвет и неприятный запах. Поскольку ущемление кишки (исключая грыжу Рихтера) осложняется острой кишечной непроходимостью, оно сопровождается всеми характерными для неё симптомами.
Частичное ущемление толстой кишки, например, слепой кишки в скользящей паховой грыже, не вызывает непроходимость, но вскоре после ущемления наряду с болью появляются учащённые ложные позывы к дефекации (тенезмы). Пристеночное ущемление мочевого пузыря в скользящей грыже сопровождается дизурическими расстройствами: учащённым болезненным мочеиспусканием, гематурией.
Длительное ущемление приводит к развитию флегмоны грыжевого мешка. Возникают системная воспалительная реакция и местные признаки воспаления: отёк и гиперемия кожи, резкая болезненность и флюктуация над грыжевым выпячиванием.
В конечном счёте длительное ущемление заканчивается развитием разлитого перитонита из-за перехода воспалительного процесса на брюшную полость или за счёт перфорации резко растянутого и истончённого приводящего отдела ущемлённой кишки.
Выше была изложена картина, присущая эластическому ущемлению. Каловое ущемление имеет те же закономерности развития, но протекает менее бурно. В частности, при каловом ущемлении не так выражен болевой синдром, медленнее развивается интоксикация, позже наступает некроз ущемлённой кишки. Тем не менее каловое ущемление так же опасно, как и эластическое, поскольку конечный исход этих двух видов ущемления одинаков. Именно поэтому лечебная тактика при них одинакова.
Физикальное обследование больного нужно проводить очень внимательно, так как начальная клиническая картина ущемления сходна с некоторыми другими острыми заболеваниями органов брюшной полости. В связи с этим при болях в животе, прежде всего, необходимо осмотреть все те «слабые» места брюшной стенки, которые могут служить грыжевыми воротами. Необходимость такого осмотра возникает потому, что иногда встречаются так называемые первично-ущемлённые грыжи. В это понятие включают грыжи, которые ущемляются непосредственно в момент своего появления, без предшествующего грыжевого анамнеза. Особенно часто первичному ущемлению подвергаются грыжи редких локализаций: полулунной линии, поясничных областей, запирательного канала. При осмотре живота иногда удаётся отметить «шум плеска», симптом Валя и другие симптомы острой кишечной непроходимости.
Лабораторная диагностика
В зависимости от выраженности деструктивных изменений ущемлённого органа общий анализ крови демонстрирует ту или иную степень лейкоцитоза, сдвиг лейкоцитарной формулы влево. В то же время отсутствие этих признаков в течение нескольких часов сразу после ущемления не исключает это патологическое состояние.
Инструментальные методы
Инструментальное обследование в диагностике ущемлённой грыжи имеет второстепенное значение. Рентгенологическое исследование позволяет выявить признаки кишечной непроходимости, если в грыжевом мешке находится петля кишки. С помощью УЗИ отличают ущемлённую грыжу от воспалительных или злокачественных опухолей брюшной стенки, выявляют тромбоз венозного узла в устье большой подкожной вены (иногда он имитирует ущемлённую бедренную грыжу).
Дифференциальная диагностика
Дифференциальную диагностику при ущемлении грыжи приходится проводить с рядом патологических состояний, связанных как с самим грыжевым выпячиванием, так и не имеющих непосредственного отношения к нему. Конечно, в типичных случаях диагноз ущемления не сложен, но иногда в силу ряда обстоятельств (первично ущемлённая грыжа, сопутствующая патология органов брюшной полости) её распознавание представляет большие трудности.
Прежде всего, необходимо дифференцировать ущемлённую грыжу от невправимой грыжи. Она не напряжена, малоболезненна, хорошо передаёт кашлевой толчок. Кроме того, полностью невправимые грыжи встречаются редко, обычно часть грыжевого содержимого все же удаётся вправить. Особые трудности при дифференциальной диагностике могут возникнуть при многокамерной грыже, когда ущемление происходит в одной из камер. Тем не менее и в этом случае наблюдают обязательные признаки ущемления: боль, напряжение и отсутствие передачи кашлевого толчка.
В практической хирургии иногда возникает необходимость дифференцировать ущемление грыжи от копростаза. Подобное состояние встречается, главным образом, при невправимых грыжах у пациентов старческого возраста, у которых есть физиологическое замедление перистальтики и склонность к запорам. Это приводит к застою содержимого в петле кишки, находящейся в грыжевом мешке, но, в отличие от калового ущемления, при копростазе никогда не бывает сдавления брыжейки кишки. Проявления копростаза нарастают постепенно, им не предшествует физическое напряжение, медленно развивается болевой синдром. Боли никогда не бывают интенсивными, на первое место выступает задержка стула и газов, напряжение грыжевого выпячивания не выражено, симптом кашлевого толчка положителен. Копростаз не требует оперативного лечения, для его ликвидации применяют обычную сифонную клизму. Однако неустранённый копростаз может привести к каловому ущемлению грыжи.
В клинической практике встречается патологическое состояние, которое принято обозначать термином «ложное ущемление». Это состояние возникает у больных, имеющих наружные брюшные грыжи, и проявляется симптомами, напоминающими картину ущемления, но вызванными каким-либо другим острым заболеванием органов брюшной полости. Указанная ситуация бывает причиной ошибочного диагноза ущемления грыжи, в то время как истинный характер заболевания остается скрытым. Наиболее часто диагностические ошибки возникают при кишечной непроходимости, панкреонекрозе, перитоните различной природы, печёночной и почечной колике. Неверный диагноз приводит к неправильной хирургической тактике, в частности, к грыжесечению вместо необходимой широкой лапаротомии или ненужному оперативному вмешательству на грыже при мочекаменной или жёлчной колике. Гарантией от подобной ошибки служит только внимательный осмотр больного. Следует обращать особое внимание на боли вне грыжи и тщательно проверять симптом кашлевого толчка.
Врач может столкнуться и с такой ситуацией, когда ущемление грыжи как истинной причины острой кишечной непроходимости остаётся нераспознанным, а заболевание расценивают как следствие странгуляции кишки в брюшной полости. Основная причина такой ошибки — невнимательный осмотр больного. Следует помнить, что ущемлённая грыжа не всегда выглядит как хорошо заметное выпячивание на передней брюшной стенке. В частности, при начальной паховой грыже бывает ущемление во внутреннем кольце пахового канала. В таком случае внешний осмотр, особенно у тучных больных, не даёт никаких результатов, лишь при тщательной пальпации в толще брюшной стенки несколько выше паховой связки можно обнаружить плотное болезненное образование небольшого размера. Не следует забывать также о возможности ущемления редко встречающихся грыж: запирательного канала, полулунной линии, поясничных, промежностных и других, которые при ущемлении чаще всего дают картину острой кишечной непроходимости. Здесь уместно напомнить высказывание известного французского клинициста А. Мондора: «При непроходимости следует, прежде всего, исследовать грыжевые ворота и искать ущемлённую грыжу». Именно поэтому при возникновении у больного жалоб на внезапно возникшие боли в животе (тем более если они сопровождаются симптомами кишечной непроходимости) всегда необходимо исключить ущемление грыжи. Вот почему при осмотре любого больного с подозрением на острый живот следует обследовать анатомические зоны возможного выхождения грыж.
Если в отношении диагноза имеются какие-либо сомнения, то их необходимо разрешать в пользу ущемлённой грыжи. Хирурги, располагающие большим опытом в лечении грыж, формулируют эту установку следующим образом: «В сомнительных случаях гораздо правильнее склониться к диагнозу ущемления и срочно оперировать больного. Менее опасно для больного признать ущемление там, где его нет, чем принять ущемление за какое-либо другое заболевание».
Примеры формулировки диагноза
Ущемлённая левосторонняя пахово-мошоночная грыжа.
Ущемлённая гигантская пупочная грыжа, острая странгуляционная кишечная непроходимость, каловая флегмона грыжевого мешка, абдоминальный хирургический сепсис.
А.А. Матюшенко, В.В. Андрияшкин, А.И. Кириенко
Источник