Операции при врожденных пупочных грыжах

Этапы и техника операции при пупочной грыже
а) Показания для операции при пупочной грыже:
— Плановые: при установлении диагноза, редко до второго года жизни у детей (тенденция к спонтанному закрытию у младенцев и маленьких детей).
— Альтернативные операции: нет.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование.
в) Специфические риски, информированное согласие пациента:
— Рецидив (5% случаев)
— Повреждение внутрибрюшных органов (1% случаев)
г) Обезболивание. Местное обезболивание, общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при пупочной грыже. Полукружный разрез вокруг пупка.
ж) Этапы операции:
— Доступ
— Отделение грыжевого мешка
— Обработка грыжевого мешка I
— Обработка грыжевого мешка II
— Закрытие грыжевого дефекта
— Фиксация пупка
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Дефект пупочной грыжи находится в пределах пупочного кольца.
— При наличии ущемления возможно внепупочное выделение.
и) Меры при специфических осложнениях. В неясных ситуациях возможно продление разреза по средней линии.
к) Послеоперационный уход после операции на пупочной грыже:
— Медицинский уход: удалите активный дренаж на 2-й день.
— Возобновление питания: немедленно.
— Активизация: сразу же.
— Физиотерапия: нет необходимости.
— Период нетрудоспособности: 1 неделя.
л) Этапы и техника операции при пупочной грыже:
1. Доступ
2. Отделение грыжевого мешка
3. Обработка грыжевого мешка I
4. Обработка грыжевого мешка II
5. Закрытие грыжевого дефекта
6. Фиксация пупка
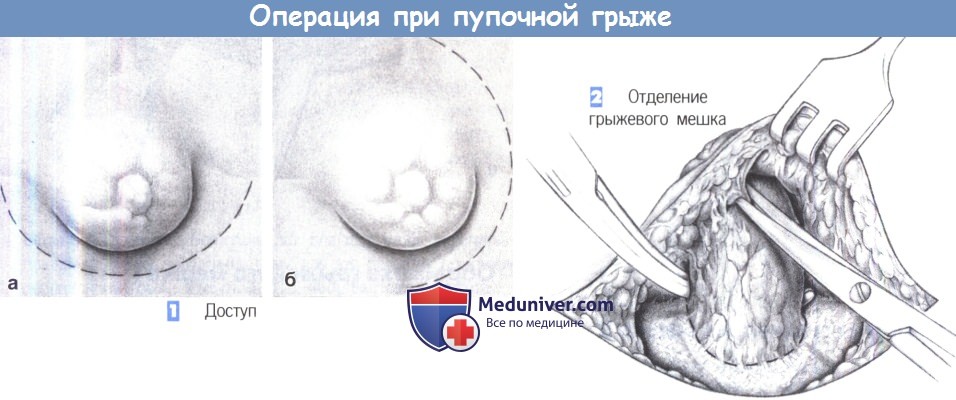
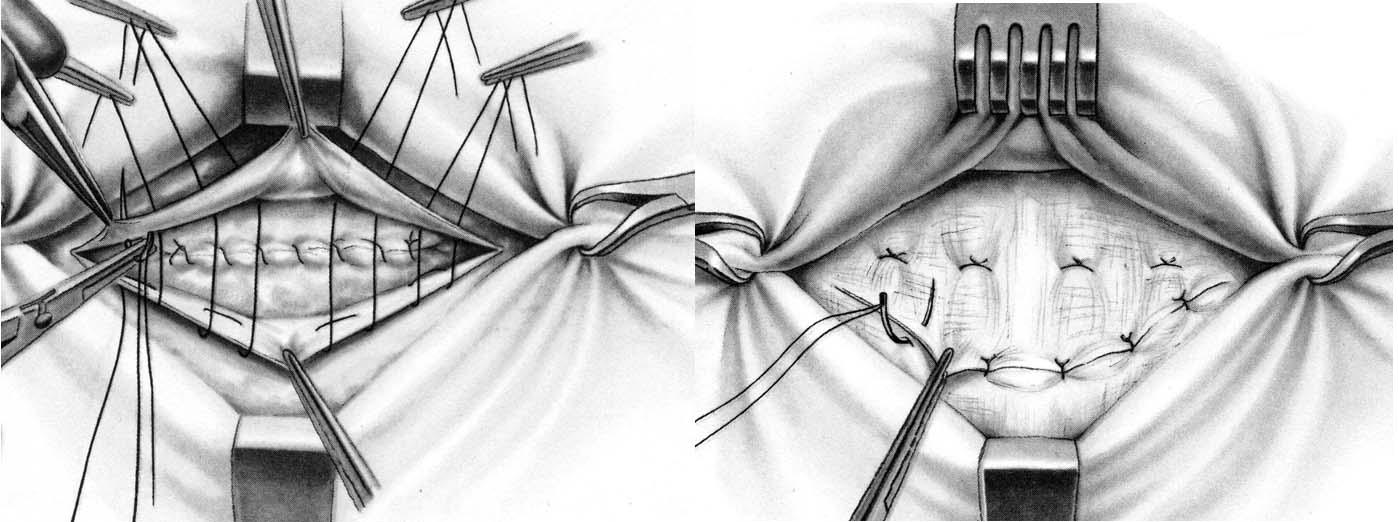
1. Доступ. Доступ через полукружный подпупочный (а) или латеральный (б) разрез кожи.
2. Отделение грыжевого мешка. Грыжевой мешок отделяется от пупка тупой и острой диссекцией, которая облегчается проведением петли вокруг грыжевого мешка тотчас выше уровня апоневроза.
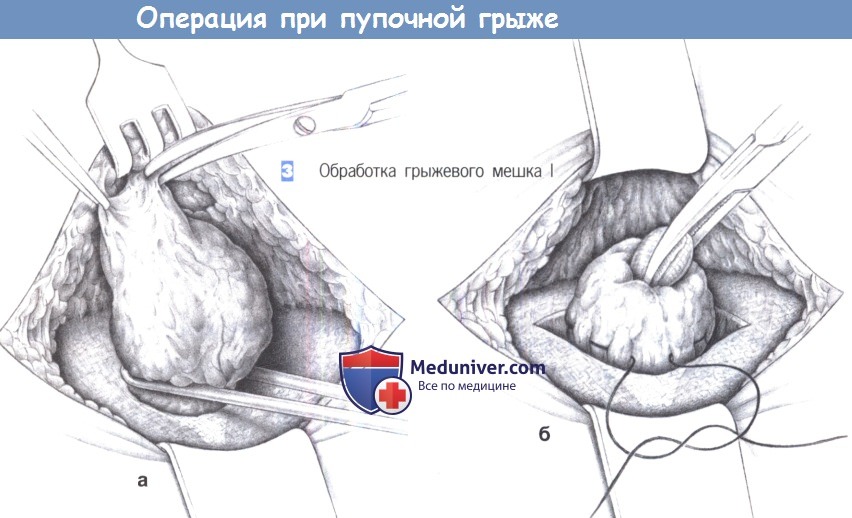
3. Обработка грыжевого мешка I. При небольших легко отделяемых пупочных грыжах грыжевой мешок оставляется интактным. При острой диссекции необходимо соблюдать осторожность, чтобы не сформировать в коже «пуговичную петлицу» и не нарушить кровоснабжение кожи (а). После наложения наружного кисетного шва грыжевой мешок вворачивается и погружается в ткани ниже уровня апоневроза (б).
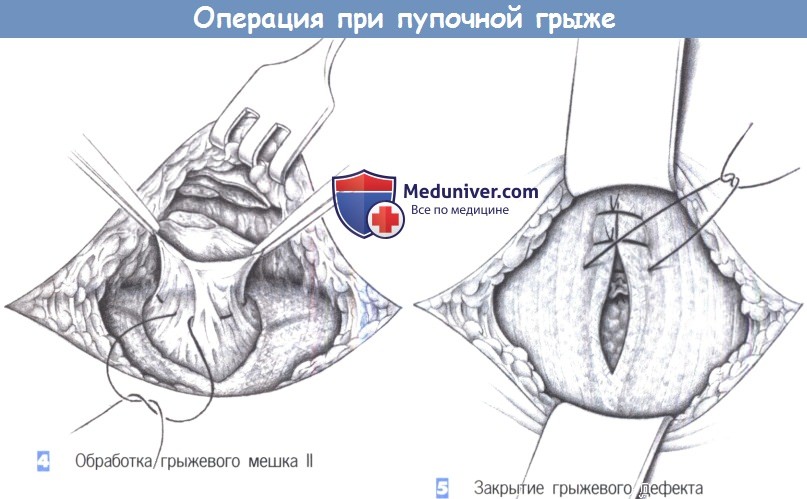
4. Обработка грыжевого мешка II. При выраженном сращении пупка с грыжевым мешком дистальную часть мешка можно оставить прикрепленной к пупку. Основная часть грыжевого мешка перевязывается с прошиванием наружным кисетным швом, избыток иссекается и культя погружается в ткани.
5. Закрытие грыжевого дефекта. Закрытие грыжевого дефекта может быть выполнено продольно (а) или поперечно (б). Важно, чтобы швы прочно удерживались в тканях. Авторы предпочитают поперечное закрытие швами. Шовный материал — полипропилен 0. При грыжевых дефектах > 4 см в диаметре авторы предпочитают использовать сетку Ultrapro (Ethicon, Inc., Somerville, NJ), для того чтобы укрепить брюшную стенку аналогично тому, как это делается при послеоперационной грыже. Без сетки частота рецидива пупочных грыж значительно выше.
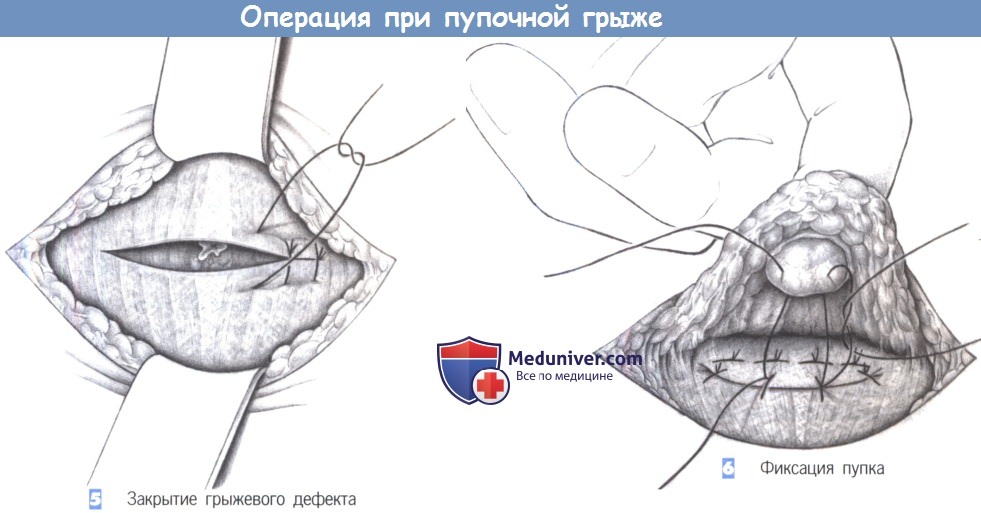
6. Фиксация пупка. В конце операции пупок фиксируется на уровне апоневроза одним или двумя швами (3-0 PGA), чтобы предотвратить его выворачивание. Операция заканчивается дренированием, подкожными и кожными швами.
— Также рекомендуем «Этапы и техника операции при послеоперационной грыже»
Оглавление темы «Техника операций»:
- Этапы и техника пластики бедренной грыжи через паховый и бедренный доступы
- Этапы и техника операции при эпигастральной грыже
- Этапы и техника операции при пупочной грыже
- Этапы и техника операции при послеоперационной грыже
- Этапы и техника операции при грыже спигелиевой линии (полулунной линии)
- Этапы и техника операции при паховой грыже у ребенка
- Этапы и техника операции при неопущении яичек (орхидопексия)
- Этапы и техника обрезания у мальчиков и мужчин
- Этапы и техника пилоротомии по Фреде-Рамштедту (пилоромиотомии по Weber-Ramstedt)
- Этапы и техника бедренной эмболэктомии (удаления эмбола из бедренной артерии)
Источник
Пупочные грыжи детского возраста и
грыжи взрослых можно оперировать как
экстраперитонеальным так и
интраперитонеальным способами.
Экстраперитонеальный способ применяется
редко, главным образом при небольших
грыжах, когда вправление грыжевого
содержимого не представляет затруднений.
В остальных случаях вскрывают грыжевой
мешок.
К
интраперитонеальным способам оперативного
лечения пупочных грыж относятся способы
Лексера, К.М. Сапежко, Мейо и др. Способ
Лексера применяют при небольших пупочных
грыжах. При средних и больших пупочных
грыжах целесообразнее способы К.М.
Сапежко или Мейо.
В
зависимости от способа операции применяют
различные разрезы кожи, которые изображены
на рис. 28.
Способ
Лексера (Lexer).
Разрез кожи проводят полулунный,
окаймляющий грыжевую опухоль снизу,
реже – циркулярный. Во время операции
пупок можно удалить или оставить. Если
грыжа небольшая, то пупок обычно
оставляют.
Кожу с подкожной клетчаткой отслаивают
кверху и выделяют грыжевой мешок. Нередко
очень трудно выделить дно грыжевого
мешка, которое интимно спаяно с пупком.
В таких случаях выделяют шейку грыжевого
мешка, вскрывают ее и грыжевое содержимое
вправляют в брюшную полость. Шейку мешка
прошивают шелковой нитью, перевязывают
и мешок отсекают. Культю мешка погружают
за пупочное кольцо, а дно его отсекают
от пупка. Закончив обработку грыжевого
мешка, приступают к закрытию грыжевых
ворот. Для этого под контролем указательного
пальца, введенного в пупочное кольцо,
на апоневроз вокруг кольца накладывают
шелковый кисетный шов, который затем
затягивают и завязывают. Поверх кисетного
шва накладывают еще 3 – 4 узловых шелковых
шва на передние стенки влагалищ прямых
мышц живота. Кожный лоскут укладывают
на место и пришивают рядом узловых швов
(рис. 29).
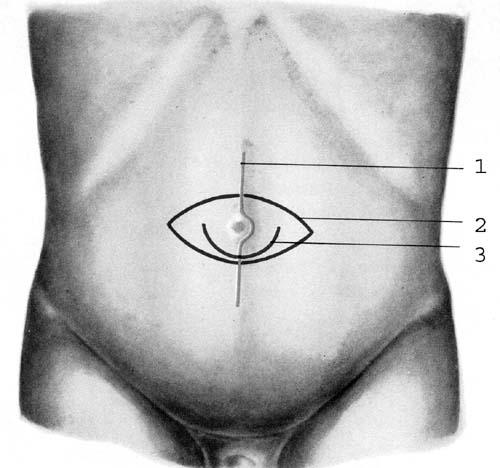
Рис. 28. Разрезы
при пупочных грыжах. 1 – разрез по средней
линии живота; 2 – окаймляющий разрез; 3
– полулунный разрез, окаймляющий пупок
снизу.
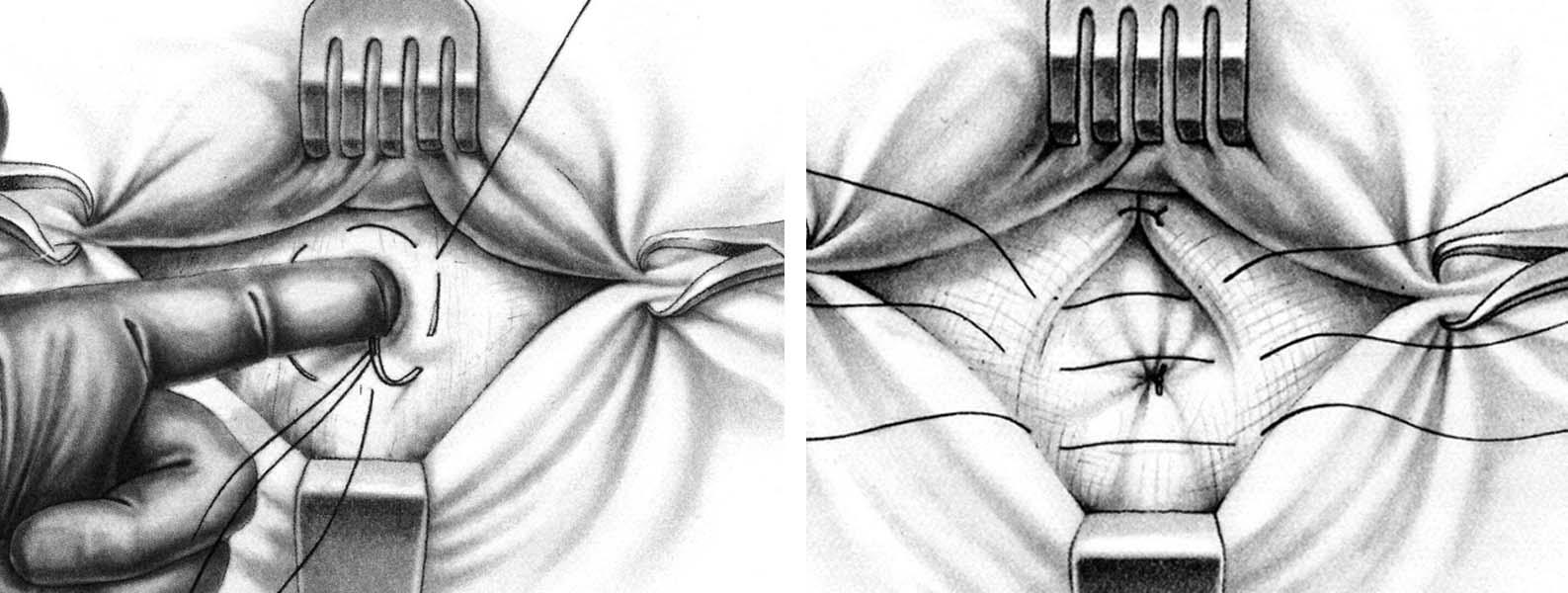
Рис. 29. Пластика
пупочного кольца по способу Лекснера.
Способ
К.М. Сапежко.
Разрез кожи проводят над грыжевым
выпячиванием в вертикальном направлении.
Выделяют грыжевой мешок из подкожной
жировой клетчатки, которую отслаивают
от апоневроза в стороны на 10 – 15 см.
Грыжевое кольцо рассекают кверху и
книзу белой линии живота. Грыжевой мешок
обрабатывают по общепринятой методике.
После этого рядом узловых швов подшивают
край рассеченного апоневроза одной
стороны к задней стенке влагалища прямой
мышцы живота противоположной стороны.
Оставшийся свободный край апоневроза
укладывают на переднюю стенку влагалища
прямой мышцы живота противоположной
стороны и также фиксируют рядом узловых
шелковых швов. В результате этого
влагалища прямых мышц живота наслаиваются
друг на друга по белой линии, какполы пальто
(рис. 30 а).
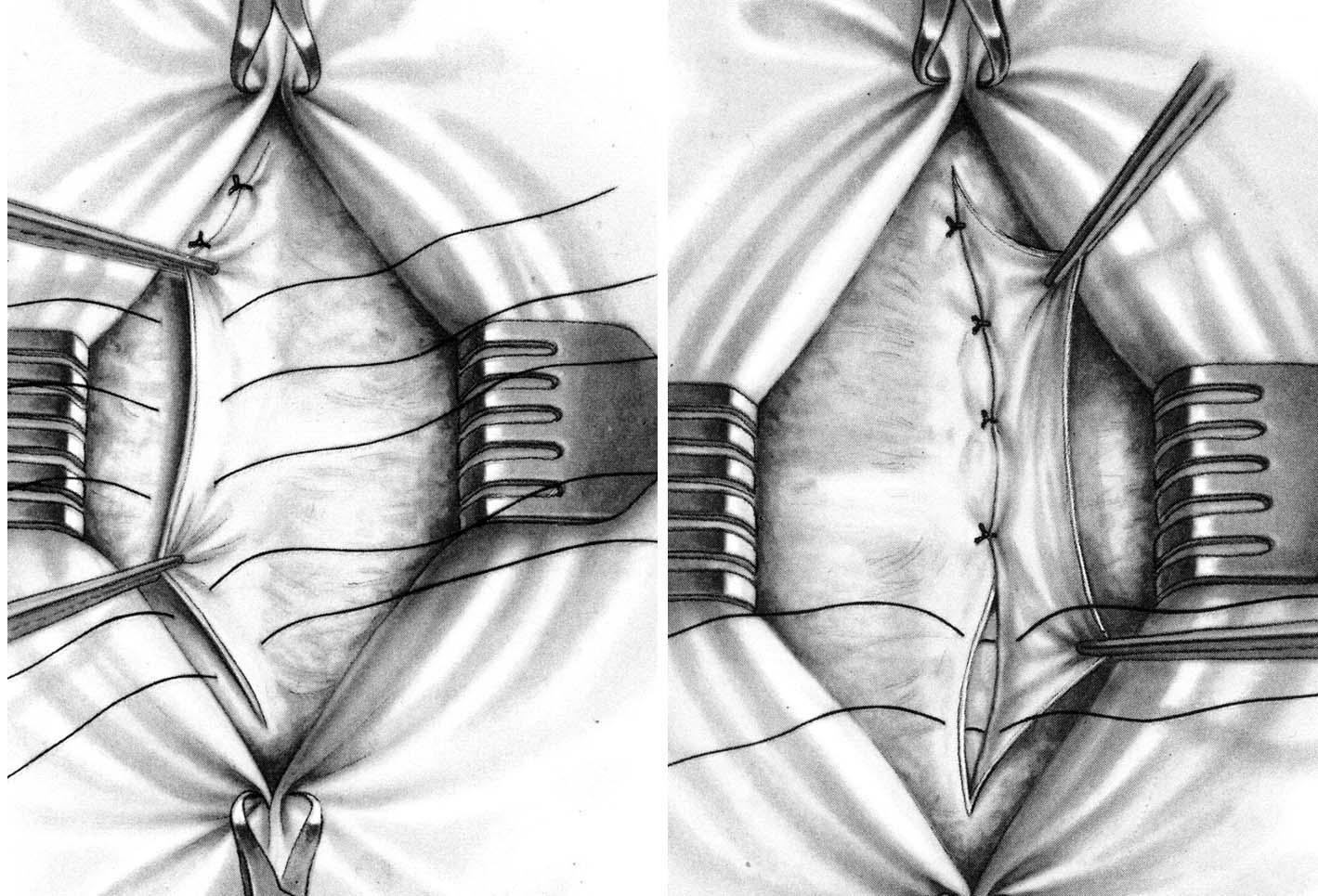
а
б
Рис. 30. Пластика
при пупочной грыже: а – по Сапежко; б –
по Мейо.
Операцию
заканчивают наложением швов на кожу. В
случае необходимости несколькими швами
соединяют подкожную жировую клетчатку.
Способ
Мейо (Mayo).
Проводят два полулунных разреза кожи
в поперечном направлении вокруг грыжевого
выпячивания. Кожный лоскут захватывают
зажимами Кохера и отслаивают от апоневроза
вокруг грыжевых ворот на протяжении 5
– 7 см. Грыжевое кольцо рассекают в
поперечном направлении по зонду Кохера.
Выделив шейку грыжевого мешка, его
вскрывают, содержимое осматривают и
вправляют в брюшную полость. При наличии
сращений грыжевого содержимого с
грыжевым мешком спайки рассекают.
Грыжевой мешок иссекают по краю грыжевого
кольца и удаляют вместе с кожным лоскутом.
Брюшину зашивают непрерывным кетгутовым
швом. Если брюшина сращена с краем
грыжевого кольца, то ее зашивают вместе
с апоневрозом. Затем на апоневротические
лоскуты накладывают несколько П-образных
шелковых швов так, чтобы при завязывании
их один лоскут апоневроза наслаивался
на другой. Свободный край верхнего
лоскута подшивают рядом узловых швов
к нижнему (рис. 30 б).
Разрез кожи зашивают
несколькими узловыми швами.
Соседние файлы в предмете Оперативная хирургия и топографическая анатомия
- #
- #
- #
- #
15.02.201633.91 Mб524Золотко. Атлас по ОХ и ТА. Том 1 (1964).djvu
- #
- #
- #
Источник
- Диагностика
- Оперировать или не оперировать?
- Суть и основные способы хирургического лечения
- Дооперационное обследование
- Методы натяжной герниопластики
- Ненатяжная герниопластика
- Лапароскопия
- Реабилитация
Большую роль в появлении грыж играет предрасположенность организма. Иногда выпячивание может развиться даже при прекрасно натренированных мышцах брюшного пресса. В отдельных случаях фактор натренированности способствует развитию грыжи, к тому же крепкие мышцы делают пупочную грыжу почти незаметной, повышая вероятность ее ущемления.
Основным признаком болезни является появившееся в области пупка выпячивание, которое может увеличиваться. При небольших размерах оно при нахождении в горизонтальной позе будет исчезать или с легкостью вправляться. Боль возникает вследствие физической нагрузки, при кашле, чихании.
Есть определенные симптомы, при появлении которых откладывать операцию нельзя. К ним относятся:
- расстройства диспепсического характера;
- кал мелена (полужидкий стул черного цвета);
- колостаз и отсутствие отхождения газов;
- боль в паховой области острого характера, значительно усиливающаяся во время ходьбы;
- повышение температуры;
- невозможность лежа на спине легким нажатием вправить грыжу
Диагностика
 Поскольку клиническая картина является довольно характерной для любых видов грыж, при диагностике, как правило, не возникает затруднений. Хотя аналогичные симптомы могут иметь и некоторые другие патологии.
Поскольку клиническая картина является довольно характерной для любых видов грыж, при диагностике, как правило, не возникает затруднений. Хотя аналогичные симптомы могут иметь и некоторые другие патологии.
При подозрении на пупочную грыжу проводят рентгенографию желудка и двенадцатиперстной кишки. Такое обследование позволяет выявить другие болезни, приводящие к появлению болевого синдрома в этой части живота.
Проводят также:
- гастроскопию;
- герниографию (рентген с введением контрастного вещества);
- ультразвуковое исследование органов брюшной полости.
Оперировать или не оперировать?
При подтверждении диагноза “пупочная грыжа” назначается лечение. Единственным способом радикального решения проблемы является операция, поскольку грыжа никогда не исчезает самостоятельно и проявляет тенденцию к увеличению в размерах, вследствие чего возрастает риск развития осложнений – в частности, ущемления грыжевого выпячивания. Такие меры, как, например, ношение бандажа, могут лишь замедлить прогрессирование болезни и применяются только в качестве временных.
Выпячивание может исчезнуть только у малышей до 5 лет. В этом случае врач предпочитает выбрать выжидательную тактику, хотя при тяжелом течении болезни операция может быть назначена даже годовалому малышу.
Второй возможной причиной ее откладывания является беременность пациентки, но и в этом случае при наличии серьезных показаний проводят щадящие виды хирургического лечения.
Намеренное затягивание операции по поводу пупочной грыжи очень опасно, за медицинской помощью нужно обращаться сразу после появления первых признаков патологии.
Суть и основные способы хирургического лечения
При всем разнообразии применяемых на сегодняшний день методов их целью являются:
- удаление грыжевого мешка;
- вправление внутренних органов обратно в брюшную полость;
- укрепление слабых участков брюшной стенки, на которых появились грыжевые ворота.
В настоящее время применяются две основные методики:
- Традиционная (натяжная)– осуществляется посредством использования местных тканей.
- Ненатяжная – с применением имплантатов.
Поскольку грыжевое выпячивание развивается вследствие появления отверстия, избавиться от него можно при помощи стягивания краев собственных тканей. Есть также способ избежать натяжения окружающих тканей: это накладывание сверху или снизу особого имплантата.
Хирургическая пластика пупочной грыжи называется герниографией. Основы ее применения были заложены еще в конце 19 столетия итальянским хирургом Бассини.
Сутью натяжной герниопластики (традиционного способа) с применением тканей пациента является устранение грыжевых ворот посредством сшивания мышц и апоневроза. Основным минусом метода является продолжительность болевых ощущений: она может достигать нескольких недель и даже месяцев. Вероятность рецидивов зависит от определенных обстоятельств (размеров ворот и выпячивания, длительности протекания болезни) и составляет от 2 до 14%.
Минимальный срок исключения физических нагрузок после операции – 3 месяца.
Если боитесь «ложиться под нож» — почитайте отзывы
В конце 20 века (точнее — с середины 80-х годов) начала развиваться так называемая теория ненатяжной пластики. Сначала исследования велись только в области лечения паховых грыж, но в дальнейшем их результаты стали применять к лечению выпячиваний различной локализации, в том числе пупочной.
Есть мнение, что основной причиной рецидивов после операции пупковой грыжи является процесс сшивания, при котором происходит натяжение разнородных тканей, противоречащее естественным закономерностям заживления раны. Поэтому для проведения герниопластики используют разные синтетические имплантаты. Через полгода такой имплантат практически невозможно отличить от собственных тканей. Данный способ пластики грыж имеет следующие преимущества:
- помогает избежать натяжения собственных тканей;
- при его использовании не сшиваются ткани разного происхождения;
- значительно сокращается количество рецидивов.
Отличительной особенностью лапароскопических операций является их выполнение через проколы небольших размеров. Течение операции контролируют при помощи миниатюрной видеокамеры. В большинстве случаев устранение дефекта брюшной стенки производится при помощи устанавливаемого изнутри синтетического сетчатого протеза.
Период реабилитации в основном не превышает 14 дней. Рецидивы возможны в 2-5% случаев. Проведение подобного лечения возможно в амбулаторных условиях с применением местного или эпидурального (спинального) обезболивания.
Дооперационное обследование
До операции осуществляется комплексное обследование пациента для оценки его соматического статуса. При необходимости проводится коррекция – стабилизация состояния пациента. Мера эта является обязательной: она позволяет значительно сократить риск развития осложнений.
К мероприятиям предоперационного обследования относятся:
- анализ состава крови (клинический и биохимический);
- исследование клинического состава мочи;
- анализы на гепатит, ВИЧ, сифилис;
- электрокардиограмма;
- коагулограмма (анализ свертываемости крови);
- рентгенография грудной клетки.
Методы натяжной герниопластики
Так называемая аутопластика (или пластика с применением собственных тканей) осуществляется при размерах грыжевых ворот до 3 см. Во время такой операции хирург создает удвоенную структуру, благодаря которой передняя брюшная стенка становится значительно прочнее. Если грыжевые ворота отличаются большими размерами, обычное “удваивание” тканей может спровоцировать рецидив заболевания.
К натяжной пластике относятся:
- Метод Мейо.
- Метод Сапежко.
- Метод Лексера.
Классическая операция предполагает следующие этапы:
- иссечение кожи в околопупочной области;
- иссечение грыжевого мешка;
- сшивание тканей стенки брюшной полости;
- ушивание кожи.
Операции с натяжением тканей рекомендованы в основном при маленьких размерах выпячивания и при отсутствии у пациента ожирения.
- Производится продольный разрез выше пупка (примерно на расстоянии 2-3 см) по средней линии с обходом с левой стороны. Разрез продолжается на 3 или 4 см ниже.
- При наличии у пациента лишнего веса делается разрез полулунной или овальной формы – он как бы окаймляет выпячивание с нижней стороны.
- Кожа и подкожная клетчатка рассекаются до достижения апоневроза белой линии. Кожный лоскут отпрепаровывают слева направо.
- Кожа и расположенная под ней подкожная клетчатка отделяются от грыжевого мешка. Выделение мешка продолжается до достижения хорошей видимости грыжевых ворот (они образованы плотным краем околопупочного кольца).
- В пространство между пупочным кольцом и шейкой мешка вводится желобоватый зонд. По нему осуществляется поперечное рассечение кольца. Рассекать можно и по белой линии, в направлении вверх и вниз.
- После этого становится возможным полное выделение грыжевого мешка. Его вскрывают, затем вправляют содержимое и отсекают.
- Брюшина ушивается посредством наложения непрерывного кетгутового шва.
Пластика по Мейо при пупочных грыжах осуществляется только в случае поперечного рассечения. Швы накладываются в форме буквы “П”.
- Производится прошивание верхнего лоскута шелком вначале с внешней стороны в направлении внутрь с 1,5-сантиметровым отступом от края, потом при помощи этой же нитки по нижнему краю апоневроза делается стежок с наружной части внутрь и из внутренней части к наружной. При этом отступ должен составлять всего 0,5 см. На верхнем крае выходят на том же уровне. Требуется три таких шва: один располагается в центре, а два – по бокам.
- Во время завязывания нижний конец апоневроза перемещается под верхний, после чего производится его фиксация в виде дупликатуры.
- Подшивание свободного края верхнего лоскута к поверхности нижнего осуществляется посредством отдельных узловых швов (второй ряд).
Пластика по методу Сапежко осуществляется в случае продольного рассечения околопупочного кольца.
- Ассистент оттягивает левый конец апоневроза на зажимах Кохера. Этот край прогибается таким образом, чтобы внутренняя поверхность оказалась максимально вывернутой.
- Хирург подтягивает к ней правый край (стараясь подвести как можно дальше) и осуществляет подшивание П-образными или отдельными узловыми шелковыми швами.
- Левый свободный край укладывается над правым и подшивается отдельными швами. Таким способом удается достичь апоневротического удвоения брюшной стенки.
Операция по Лексеру в большинстве случаев проводится маленьким пациентам при небольших размерах выпячивания. Делается разрез популунной формы. Он окаймляет грыжевое выпячивание снизу. Пупок удаляется или сохраняется в зависимости от размеров грыжи: если опухоль небольшая, возможно сохранение пупка. Пупочное апоневротическое кольцо ушивают посредством шелкового кисетного шва, над которым накладываются узловые отдельные швы.
Основными недостатками перечисленных методов являются:
- длительность восстановительного периода: в среднем физическая нагрузка ограничивается до 1 года;
- значительный риск повторного появления грыжи — до 20%. Если аутопластика применяется при размерах грыжи более 3 см, вероятность рецидива возрастает до 35-50%.
Ненатяжная герниопластика
При таких операциях дефект закрывается при помощи особых материалов. Они совершенно инертны для организма и не приводят к проявлению аллергической реакции или отторжения. Пластика с использованием сетчатых имплантатов является самым современным и эффективным методом лечения грыжи. Спустя некоторое время после операции (в основном через неделю) сетка начинает прорастать тканями самого организма. На оперированном участке происходит формирование прочной соединительнотканной преграды.
Есть два основных способа установки сеток:
- Производится ее размещение над апоневрозом, прямо под кожным покровом. Недостатком данного способа является возможность формирования сером (патологического скопления жидкости под слоем кожи), что значительно продлевает реабилитационный период. В настоящее время этот способ используют очень редко – в основном в случае пожилого возраста пациента, при отсутствии необходимости быстрого возвращения к активной жизни.
- Второй метод предполагает имплантирование сетки под апоневроз, в глубоко расположенные слои брюшной стенки – под околопупочное кольцо. Это более предпочтительный способ устранения дефекта. Он практически лишен недостатков.
При значительных дефектах стенки брюшного пресса, наличии так называемого “феномена второй брюшной полости” нередко назначают специальную предоперационную подготовку, целью которой является увеличение объема брюшной полости и приспособление систем организма к повышенному внутрибрюшному давлению. Только после этого проводится пластика брюшной стенки с применением целого комплекса полимерных протезов.
Их имплантация осуществляется по специальной методике.
Основные плюсы данного способа:
- максимальный уровень комфорта;
- абсолютное исключение вероятности смещения протеза и повторного развития грыжи;
- в случае расхождения прямых мышц — возможность проведения дополнительной пластики;
- повышенная степень надежности в сочетании со всеми возможными степенями защиты;
- минимальная вероятность повреждения нервов в результате небольшого количества накладываемых швов;
- короткий реабилитационный период;
- возможность применения любого вида анестезии.
Во время операции пупочной грыжи используются особые нити, не вызывающие реакции со стороны организма.
Лапароскопия
Одним из современных способов лечения пупочной грыжи является лапароскопия. Ее стали применять около 15 лет назад. Суть метода заключается в создании лапароскопического доступа к брюшной стенке. Такой способ ушивания грыжевого выпячивания обладает всеми плюсами малоинвазивной хирургии. Это:
- отсутствие болевых ощущений;
- минимальная травматизация тканей;
- минимум операционного вмешательства;
- отличный косметический эффект;
- очень короткий восстановительный период;
- низкий процент рецидивов и осложнений.
Данный способ просто незаменим в случае сочетания грыжи с другими болезнями органов брюшной полости, которые также требуют хирургического вмешательства. При операции применяется современная видеоэндоскопическая техника, особые материалы и инструменты для создания сверхтонких швов. По мнению многих европейских специалистов, на сегодняшний день лапароскопический метод операции является золотым стандартом в лечении пупочной грыжи.
Противопоказаниями к операции являются:
- иммунодефицитные состояния, ВИЧ;
- печеночные патологии, гепатит С;
- активная фаза менструального цикла.
Реабилитация
Длительность периода реабилитации после операции на пупочной грыже зависит от конкретного вида вмешательства. Пациенты должны начать носить бандаж непосредственно после операции: это необходимо для поддержания ослабленной области пупка и брюшной стенки. В отдельных случаях хирург может разрешить ношение широкого пояса вместо бандажа. При нормальном самочувствии пациент может быть выписан спустя 3 часа после операции, но в любом случае он должен проходить периодические осмотры.
Первые 2-3 дня для предупреждения расхождения швов необходим постельный режим. На третий день можно вставать. Физические нагрузки в течение нескольких дней совершенно исключаются. На протяжении недели или немного дольше перевязки проводят в больнице, после этого их можно осуществлять самостоятельно.
Пациентам прописывают антибиотики, обезболивающие препараты и сеансы физиотерапии, способствующие заживлению раны.
В послеоперационный период особое внимание надо уделять правильному питанию. Из рациона исключаются острые блюда, продукты, способствующие газообразованию и приводящие к запорам.
Меню должно быть основано на легкой пище: супах, кашах, вареных овощах, способствующих размягчению стула. Постепенно можно вводить в рацион новые продукты, внимательно следя за реакцией организма.
Источник