Операция грыжи белой линии живота по сапежко
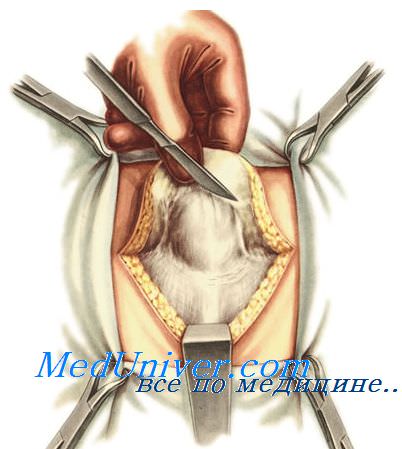
Хирургия грыж живота ¦ Операции по К.М. Сапежко, Мейо и Лексеру
Наиболее распространёнными способами хирургического лечения пупочных (умбиликальных) грыж у взрослых и детей являются методики Сапежко, Мейо и Лексера.
К.М. Сапежко предложил свою схему операции в 1900 году. Заключается она в следующем. Кожу над грыжевым выпячиванием рассекают в вертикальном направлении, затем грыжевой мешок аккуратно выделяют из подкожной клетчатки и отслаивают её от апоневроза во все стороны на десять-пятнадцать сантиметров. Пупочное кольцо по белой линии живота разрезают кверху и книзу, грыжевой мешок обрабатывают согласно общепринятой методике и посредством наложения ряда узловых шёлковых швов фиксируют край рассечённой апоневротической пластинки одной стороны к задней стенке сухожильного влагалища прямой мышцы живота контрлатеральной стороны. Оставшийся после этого свободный край апоневроза располагают на передней стенке влагалища прямой мышцы противоположной стороны и аналогичным образом подшивают. В результате влагалища обеих прямых мышц живота наслаиваются одно на другое по белой линии подобно полам пальто.
Руководствуясь методикой Мейо (Mayo) для устранения пупочной грыжи вокруг неё в поперечном направлении проводят два полулунных разреза кожных покровов. Образовавшийся таким образом лоскут захватывают при помощи зажимов Кохера и осторожно отслаивают вокруг грыжевых ворот от подлежащего апоневроза на протяжении пяти-семи сантиметров. Пупочное кольцо рассекают по специальному зонду в поперечном направлении. Выделив шейку грыжевого мешка, последний вскрывают, содержимое подвергают тщательной ревизии и вправляют назад в брюшную полость. В случаях, когда имеются спайки между грыжевым содержимым и стенками грыжевого мешка, эти сращения рассекают. Грыжевой мешок резецируют по краю грыжевых ворот и удаляют его вместе с кожным лоскутом. После чего зашивают брюшину непрерывным швом кетгутовой нитью. Если серозная оболочка сращена с краем пупочного кольца, её зашивают вместе с апоневрозом. На апоневротические лоскуты по совету Мейо накладывают несколько П-образных швов шёлком так, чтобы после их завязывания получилось наслоение одного лоскута апоневроза на другой. В конце свободный край верхнего лоскута фиксируют к нижнему рядом узловых швов.
По способу Лексера (Lexer) кожу рассекают полулунным, окаймляющим грыжевое выпячивание снизу разрезом (реже он делается циркулярным). Во время операции пупок, в зависимости от конкретной ситуации либо удаляют, либо оставляют, особенно если грыжа имеет небольшие размеры. Кожу с подкожной жировой клетчаткой отслаивают кверху и приступают к выделению грыжевого мешка. Если его дно плотно спаяно с пупком, занимаются шейкой: вскрывают её, осматривают грыжевое содержимое и вправляют его обратно в брюшную полость. Потом шейку мешка прошивают, используя шёлковую нить, перевязывают и отсекают весь мешок, культю его погружают за пупочное кольцо, дно острым путём отделяют от пупка. Завершив обработку грыжевого мешка, переходят к пластике грыжевых ворот. Для чего под контролем введенного в пупочное кольцо указательного пальца на апоневроз вокруг него накладывают шёлковый кисетный шов, который впоследствии затягивают и завязывают. Сверху на передних стенках влагалищ прямых мышц живота проводят такой же нитью ещё три-четыре шва, но уже узловых. В конце укладывают кожный лоскут и фиксируют его рядом узловых швов.
(495) 506-61-01 — где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
Источник
ÎÏÅÐÀÖÈÈ ÏÐÈ ÃÐÛÆÀÕ ÁÅËÎÉ ËÈÍÈÈ
 ñâÿçè ñ âåëè÷èíîé ãðûæåâîãî âûïÿ÷èâàíèÿ è ñîîòâåòñòâåííûìè àíàòîìè÷åñêèìè èçìåíåíèÿìè áåëîé ëèíèè îïåðàòèâíûå ìåòîäû è îáúåì èõ áóäóò ìåíÿòüñÿ â ñòîðîíó áîëüøåé èëè ìåíüøåé ñëîæíîñòè, ÷òîáû â ñëó÷àå íåîáõîäèìîñòè îáåñïå÷èòü ðàçëè÷íûìè êîíñòðóêòèâíûìè ñïîñîáàìè ñîõðàíåíèå îñíîâíûõ ôóíêöèé áðþøíîãî ïðåññà è ñïîñîáñòâîâàòü íàèëó÷øèì îòäàëåííûì ðåçóëüòàòàì.
Ãðûæè áåëîé ëèíèè íà âñåõ ó÷àñòêàõ åå ìîæíî ðàçäåëèòü íà òðè ãðóïïû: ïåðâàÿ ãðûæè áåëîé ëèíèè, ìàëûå ïî ðàçìåðàì, à òàêæå ïðåäáðþøèííûå ëèïîìû, ïðè êîòîðûõ ïîêàçàíà îïåðàöèÿ; âòîðàÿ ãðûæè áîëüøèõ ðàçìåðîâ áåç äèàñòàçà ïðÿìûõ ìûøö æèâîòà; òðåòüÿ ãðûæè áåëîé ëèíèè ñ îïðåäåëÿþùèìñÿ äèàñòàçîì ïðÿìûõ ìûøö æèâîòà. Äîïîëíèòåëüíî ê ýòèì ãðóïïàì ìîæíî âûäåëèòü è ìíîæåñòâåííûå ãðûæè áåëîé ëèíèè. Îáåçáîëèâàíèå ïðîâîäèòñÿ ïî À. Â. Âèøíåâñêîìó. Ïî íàìå÷åííîé ëèíèè ðàçðåçà ïðîèçâîäèòñÿ èíúåêöèÿ íîâîêàèíà äëÿ îáðàçîâàíèÿ «äåðìàëüíîãî æåëâàêà», âñëåä çà êîòîðûì èäåò ïðîïèòûâàíèå ïîäêîæíîé êëåò÷àòêè. Ïðîéäÿ ðàçðåçîì ÷åðåç æèðîâóþ êëåò÷àòêó äî àïîíåâðîçà, äàëüíåéøóþ ïðåïàðîâêó íåîáõîäèìî ïðîèçâîäèòü òîëüêî ïîñëå ââåäåíèÿ ðàñòâîðà íîâîêàèíà ïîä àïîíåâðîç (ïåðåäíþþ ñòåíêó âëàãàëèùà ïðÿìîé ìûøöû æèâîòà). Äîïîëíèòåëüíî ââîäèòñÿ ðàñòâîð íîâîêàèíà âûøå è íèæå ãðûæåâûõ âîðîò, êîòîðûé îõâàòûâàåò øåéêó ãðûæåâîãî ìåøêà è ïðîäâèãàåòñÿ äàëüøå â ïðåäáðþøèííóþ êëåò÷àòêó.
Ïðè ìàëûõ ãðûæàõ áåç äèàñòàçà ïðÿìûõ ìûøö îïåðàöèÿ íå ÿâëÿåòñÿ ñëîæíîé è ïðîõîäèò ïî îáû÷íîìó ïëàíó ïîñëîéíûé ðàçðåç, ðàññå÷åíèå àïîíåâðîçà, âûäåëåíèå ãðûæåâîãî ìåøêà è âñêðûòèå åãî, ïåðåâÿçêà øåéêè, îòñå÷åíèå ìåøêà, ïîãðóæåíèå êóëüòè ïîä àïîíåâðîç è çàêðûòèå äåôåêòà ñ äóáëèêàòóðîé àïîíåâðîçà. Åñëè äèàãíîç ãðûæè áåëîé ëèíèè âî âðåìÿ îïåðàöèè íå ïîäòâåðæäàåòñÿ è õèðóðã îáíàðóæèâàåò òèïè÷íóþ ïðåäáðþøèííóþ ëèïîìó, âìåøàòåëüñòâî ïðîäîëæàþò òàê æå, êàê è ïðè ãðûæå áåëîé ëèíèè. Íåîáõîäèìî òùàòåëüíî âûäåëèòü íîæêó ëèïîìû è, çàõâàòèâ åå äâóìÿ ïèíöåòàìè, ðàññå÷ü, ÷òîáû óáåäèòüñÿ â îòñóòñòâèè õîòÿ áû è íåçíà÷èòåëüíîãî âûïÿ÷èâàíèÿ áðþøèíû. Äàëåå ïåðåâÿçûâàþò íîæêó ëèïîìû è ïîñëå îòñå÷åíèÿ åå íàêëàäûâàþò êåòãóòîâûå øâû íà ïðåäáðþøèííóþ êëåò÷àòêó è øåëêîâûå íà êðàÿ ðàññå÷åííîãî àïîíåâðîçà.
Ïðè ìàëûõ ãðûæàõ ïðèìåíÿþòñÿ êàê ïðîäîëüíûé (ñðåäèííûé), òàê è ïîïåðå÷íûé ðàçðåçû. Ïîñëå ñðåäèííûõ ðàçðåçîâ ïî áåëîé ëèíèè èìååòñÿ íàêëîííîñòü ê ðàñòÿæåíèþ ïîñëåîïåðàöèîííûõ ðóáöîâ ïîä âëèÿíèåì òÿãè êîñûõ è ïîïåðå÷íûõ ìûøö, ÷òî ìîæåò â äàëüíåéøåì ñïîñîáñòâîâàòü ðàçâèòèþ ïîñëåîïåðàöèîííûõ ãðûæ. Ïîýòîìó öåëåñîîáðàçíåå çàâåðøàòü òàêèå îïåðàöèè äóáëèêàòóðîé àïîíåâðîçà. Ïðè ìàëûõ ãðûæàõ êîæíûé ðàçðåç ìîæíî ïðîâåñòè ïðîäîëüíî, à äàëåå ðàçðåç àïîíåâðîçà ïîïåðå÷íî. Ïðè ìíîæåñòâåííûõ ãðûæàõ áåëîé ëèíèè ïðîäîëüíûé ðàçðåç îáëåã÷àåò îäíîâðåìåííûé ïîäõîä ê íåñêîëüêèì ãðûæàì (ïðåäáðþøèííûì ëèïîìàì).
Ïðè ñðåäíèõ è áîëüøèõ ãðûæàõ áåëîé ëèíèè ïîïåðå÷íûé ðàçðåç îáîñíîâàí è àíàòîìè÷åñêè, è ôèçèîëîãè÷åñêè, òàê êàê äàåò âîçìîæíîñòü áîëåå ñâîáîäíî íàëîæèòü øâû áåç îñîáîãî íàòÿæåíèÿ è íàäåæíî óäâîèòü áðþøíóþ ñòåíêó ñ èñïîëüçîâàíèåì òêàíåé â îáëàñòè îïåðàöèîííîãî ðàçðåçà.
Ïîñëå òùàòåëüíîé îòñåïàðîâêè àïîíåâðîçà ó ãðûæåâûõ âîðîò ïîñëåäíèé ðàññåêàþò â ïîïåðå÷íîì íàïðàâëåíèè. Ïîïåðå÷íûé ðàçðåç òàêæå ñîîòâåòñòâóåò è äëèííèêó ùåëè â àïîíåâðîçå (ãðûæåâûì âîðîòàì), êîòîðûé ÷àùå áûâàåò òàêæå ïîïåðå÷íî ðàñïîëîæåííûì. Ðàññå÷åíèå àïîíåâðîçà â ñòîðîíû óäîáíî ïðîâåñòè íà ïîäâåäåííîì ïîä êðàÿ ðàçðåçà æåëîáîâàòîì çîíäå èëè çîíäå Êîõåðà.
Ãðûæåâîé ìåøîê çàõâàòûâàþò äâóìÿ ìÿãêèìè çàæèìàìè è ðàññåêàþò ó äíà åãî. Ïîñëå îñìîòðà ïîëîñòè ïðîèçâîäÿò ïðîøèâàíèå øåéêè ìåøêà è ïåðåâÿçêó åå ó îñíîâàíèÿ. Ïðè ïðîäîëüíîì ðàçðåçå íàèáîëåå ïðîñòûì è ëåãêî âûïîëíèìûì ÿâëÿåòñÿ ïðèíöèï îïåðàöèè ïî Ê. Ì. Ñàïåæêî, ïðè êîòîðîì àïîíåâðîòè÷åñêèå ïëàñòû (êðàÿ ðàçðåçà) íàêëàäûâàþòñÿ îäèí íà äðóãîé (êàê çàïàõèâàþòñÿ ïîëû ñþðòóêà). Ïðè ýòîì îäèí êðàé ðàññå÷åííîãî àïîíåâðîçà ïîäøèâàþò ê áðþøíîé ïîâåðõíîñòè äðóãîãî êðàÿ, ïîñëå ÷åãî âòîðîé êðàé (áîðò) íàêëàäûâàþò è ïîäøèâàþò ïîâåðõ ïåðâîãî, îáðàçóÿ óäâîåíèå ñòåíêè æèâîòà â îáëàñòè ãðûæåâûõ âîðîò (ñþðòó÷íûé øîâ ïî Ñàïåæêî).
Íåäîñòàòêîì ýòîãî ñïîñîáà, ïðåæäå âåñüìà ðàñïðîñòðàíåííîãî, ÿâëÿåòñÿ èíòåðïîçèöèÿ áðþøèíû ìåæäó äâóìÿ ëèñòêàìè àïîíåâðîçà, ÷òî â èçâåñòíîé ñòåïåíè ìåøàåò õîðîøåìó ñðàñòàíèþ.
 íàñòîÿùåå âðåìÿ ñîõðàíåí ïðèíöèï «ñþðòó÷íîãî øâà» ïî Ñàïåæêî, ïðè÷åì óäâàèâàåòñÿ ëèøü àïîíåâðîç. Ëó÷øèå ðåçóëüòàòû äàåò çàêðûòèå äåôåêòà â ïîïåðå÷íîì íàïðàâëåíèè ñ èñïîëüçîâàíèåì ïðèíöèïà «ñþðòó÷íîãî øâà» ïî Ñàïåæêî, ÷òî îäíîâðåìåííî ñ Ìåéî ïðåäëîæèë Ï. È. Äüÿêîíîâ. Íà VIII ñúåçäå ðîññèéñêèõ õèðóðãîâ Ô. Ô. Þðãèí ñîîáùèë, ÷òî â Áàñìàííîé áîëüíèöå (Ìîñêâà) ïî ýòîìó ñïîñîáó îïåðèðîâàëè ñ 1895 ã. Ìåòîä ïîïåðå÷íîãî óäâîåíèÿ ïðè ãðûæàõ áåëîé ëèíèè è ïóïî÷íûõ, âïåðâûå ïðèìåíåííûé è ðàçðàáîòàííûé îòå÷åñòâåííûìè õèðóðãàìè, ñëåäóåò íàçûâàòü îïåðàöèåé ÄüÿêîíîâàÌåéîÑàïåæêî.
Ïðè ñî÷åòàíèè ãðûæè áåëîé ëèíèè ñ äèàñòàçîì ïðÿìûõ ìûøö çàðàíåå îáñóæäàåòñÿ ïëàí îïåðàöèè. Ïðè äèàñòàçå, âûðàæåííîì ïî âñåé äëèíå áåëîé ëèíèè, âîïðîñ î öåëåñîîáðàçíîñòè îäíîâðåìåííîé îïåðàöèè ãðûæè è äèàñòàçà ðåøàåòñÿ èíäèâèäóàëüíî.
Íàèáîëåå öåëåñîîáðàçíûì ðàçðåçîì ÿâëÿåòñÿ ñðåäèííûé êàê îáåñïå÷èâàþùèé íàèëó÷øèé ïîäõîä ê äèàñòàçó íà âñåì åãî ïðîòÿæåíèè. Èç íàèáîëåå ïðîñòûõ ìîæíî ðåêîìåíäîâàòü îïåðàöèþ À. Â. Ìàðòûíîâà (ñì. ãëàâó «Äèàñòàçû ïðÿìûõ ìûøö æèâîòà»).
Ãðûæè ñóõîæèëüíûõ ïåðåìû÷åê ïðÿìûõ ìûøö æèâîòà
Ñóõîæèëüíûå ïåðåìû÷êè ðàñïîëàãàþòñÿ íà ïðîòÿæåíèè ïðÿìûõ ìûøö â êîëè÷åñòâå 34. Äâå âåðõíèå ïåðåìû÷êè ðàñïîëîæåíû âûøå ïóïêà, òðåòüÿ íà óðîâíå åãî è ÷åòâåðòàÿ (íåïîñòîÿííàÿ) íèæå ïóïêà. Ñóõîæèëüíûå ïåðåìû÷êè çàíèìàþò âñþ øèðèíó ïðÿìîé ìûøöû è ñðàùåíû ñ ïåðåäíåé ñòåíêîé âëàãàëèùà. Ïî çàäíåé æå ïîâåðõíîñòè ïðÿìîé ìûøöû ñóõîæèëüíûå ïåðåìû÷êè îòäåëÿþòñÿ îò âëàãàëèùà ìûøöû ðûõëîé ñîåäèíèòåëüíîé òêàíüþ. Ãðûæåâûå âûïÿ÷èâàíèÿ ðàçâèâàþòñÿ íà ó÷àñòêàõ ñîåäèíåíèÿ áåëîé ëèíèè ñ ñóõîæèëüíûìè ïåðåìû÷êàìè ïðÿìîé ìûøöû, ðàñïîëàãàÿñü ëàòåðàëüíåå áåëîé ëèíèè è ïóïêà.
Ë. Ì. Àìèíåâ íàáëþäàë áîëüíîãî ñ ãðûæåé ñóõîæèëüíîé ïåðåìû÷êè ëåâîé ïðÿìîé ìûøöû æèâîòà; íåáîëüøîå âûïÿ÷èâàíèå âïðàâëÿëîñü è ñíîâà ïîÿâëÿëîñü ïðè íàòóæèâàíèè
íà ðàññòîÿíèè 5,5 ñì âûøå ïóïêà è íà 4 ñì âëåâî îò ñðåäíåé ëèíèè. Ïðè îñìîòðå áîëüíîãî â ïîëîæåíèè ëåæà è ïðè àêòèâíîì ïîäíèìàíèè ãîëîâû è ïëå÷åâîãî ïîÿñà ñóõîæèëüíûå ïåðåìû÷êè è ãðûæåâûå âûïÿ÷èâàíèÿ õîðîøî ïðîùóïûâàþòñÿ.
Êëèíè÷åñêàÿ êàðòèíà ãðûæ ñóõîæèëüíûõ ïåðåìû÷åê ñõîäíà ñ òàêîâîé ïðè ãðûæàõ áåëîé ëèíèè. Îïåðàöèè ïðè ãðûæàõ ñóõîæèëüíûõ ïåðåìû÷åê ïðîâîäÿòñÿ òàê æå, êàê è ïðè ãðûæàõ áåëîé ëèíèè; ïðåäïî÷òèòåëåí ïîïåðå÷íûé ðàçðåç.
Источник
Оглавление темы «Грыжесение. Кишечные швы.»:
1. Операции при врожденной паховой грыже. Принципы операций при врожденной паховой грыже.
2. Операции при бедренной грыже. Принципы операций при бедренной грыже.
3. Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.
4. Операции при грыже белой линии живота. Принципы операций при скользящих грыжах.
5. Грыжесечение при ущемлённых грыжах. Принципы операций при ущемлённых грыжах.
6. Лапаротомия. Доступы к органам полости живота. Лапаротомные доступы.
7. Косые лапаратомные разрезы. Поперечные лапаратомные разрезы. Комбинированные лапаратомные разрезы.
8. Осмотр брюшной полости при ранениях. Ревизия брюшинной полости при проникающих ранениях живота.
9. Кишечные швы. Кишечный шов. Требования к кишечному шву.
10. Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.
Разрез кожи при пупочной грыже продольный по средней линии на несколько сантиметров выше пупка с обходом его слева и продолжающийся на 3—4 см ниже.
У тучных больных при пупочной грыже чаще делают полулунный или овальный разрез, окаймляющий грыжевое выпячивание снизу. Кожу и подкожную клетчатку рассекают до апоневроза белой линии живота.
Отпрепаровывая кожный лоскут слева направо, отделяют кожу с подкожной клетчаткой от грыжевого мешка пупочной грыжи. Его выделяют до тех пор, пока не будут четко видны грыжевые ворота, образованные плотным апоневротическим краем пупочного кольца.
Между шейкой грыжевого мешка пупочной грыжи и пупочным кольцом вводят желобоватый зонд и по нему рассекают кольцо в поперечном направлении или по белой линии вверх и вниз. Грыжевой мешок окончательно выделяют, вскрывают, вправляют содержимое, отсекают и ушивают брюшину непрерывным кетгутовым швом.

Пластика по Мейо при пупочной грыже производится тогда, когда пупочное кольцо рассечено в поперечном направлении. Накладывают П-образные швы. Верхний лоскут апоневроза прошивают шелком сначала снаружи внутрь отступя от края на 1,5 см; затем этой же нитью делают стежок на нижнем крае апоневроза снаружи внутрь и изнутри кнаружи, отступя от края его лишь на 0,5 см, и выходят на верхнем крае на том же уровне. Таких швов обычно накладывают 3: 1 в центре и 2 по бокам.
При завязывании нижний край апоневроза перемещают под верхний и фиксируют в виде дупликатуры. Свободный край верхнего лоскута апоневроза подшивают к поверхности нижнего лоскута отдельными узловыми швами (второй ряд швов).
Пластика по Сапежко при пупочной грыже производится тогда, когда пупочное кольцо рассечено продольно. На зажимах Кохера ассистент оттягивает левый край апоневроза и прогибает так, чтобы максимально вывернуть его внутреннюю поверхность. К ней хирург подтягивает и подшивает отдельными узловыми или П-образными шелковыми швами правый край апоневроза, стараясь подвести его по возможности дальше. Свободный левый край апоневроза укладывают поверх правого и подшивают отдельными швами. Достигается апоневротическое удвоение брюшной стенки.

Пластика по Лексеру при пупочной грыже чаще производится у детей при небольших пупочных грыжах путем ушивания пупочного апоневротического кольца шелковым кисетным швом, поверх которого накладывают отдельные узловые швы.
Видео урок анатомии грыжи и хода грыжесечения
Другие видео уроки по топочке находятся: Здесь
— Также рекомендуем «Операции при грыже белой линии живота. Принципы операций при скользящих грыжах.»
Источник
Операции при грыжах белой линии чаще
производят под местным обезболиванием
по А. В. Вишневскому. Разрез кожи проводят
над грыжевым выпячиванием в продольном
или поперечном направлении. Выделяют
грыжевой мешок и обрабатывают его
обычным способом. Вокруг грыжевых ворот
на протяжении 2 см апоневроз освобождают
от жировой клетчатки, после чего грыжевое
кольцо рассекают по белой линии.
Пластику грыжевых ворот производят по
способу Сапежко—Дьяконова,
т. е. создают дубликатуру из лоскутов
апоневроза белой линии живота в
вертикальном направлении путем
накладывания вначале 2—4 П-образных
швов, подобно тому как это производится
при способеМейо,
с последующим подшиванием узловыми
швами края свободного лоскута апоневроза
к передней стенке влагалища прямой
мышцы живота.
Если операция производится по поводу
предбрюшинной липомы, то последнюю
отделяют от окружающей подкожной
клетчатки и от краев апоневроза, а затем
рассекают, чтобы убедиться, нет ли в ней
грыжевого мешка. При отсутствии грыжевого
мешка липому перевязывают у основания
ножки и отсекают. Культю ее погружают
под апоневроз, края которого зашивают
кисетным швом или узловыми швами.
39.Операции при пупочных грыжах (по Лексеру, Мейо, Сапежко).
Пупочные грыжи детского возраста и
грыжи взрослых можно оперировать как
экстраперитонеальным так и
интраперитонеальным способами.
Экстраперитонеальный способ применяется
редко, главным образом при небольших
грыжах, когда вправление грыжевого
содержимого не представляет затруднений.
В остальных случаях вскрывают грыжевой
мешок.
К интраперитонеальным
способам оперативного лечения пупочных
грыж относятся способы Лексера,
К.
М. Сапежко, Мейо
и др. Способ Лексера
применяют при небольших пупочных грыжах.
При средних и больших пупочных грыжах
целесообразнее способы К.
М. Сапежко или Мейо.
Способ Лексера (Lexer). Разрез кожи
проводят полулунный, окаймляющий
грыжевую опухоль снизу, реже — циркулярный.
Во время операции пупок можно удалить
или оставить. Если грыжа небольшая, то
пупок обычно оставляют. Кожу с подкожной
клетчаткой отслаивают кверху и выделяют
грыжевой мешок.
Нередко очень трудно выделить дно
грыжевого мешка, которое интимно спаяно
с пупком. В таких случаях выделяют шейку
грыжевого мешка, вскрывают ее и грыжевое
содержимое вправляют в брюшную полость.
Шейку мешка прошивают шелковой нитью,
перевязывают и мешок отсекают. Культю
мешка погружают за пупочное кольцо, а
дно его отсекают от пупка. Закончив
обработку грыжевого мешка, приступают
к закрытию грыжевых ворот. Для этого
под контролем указательного пальца,
введенного в пупочное кольцо, на апоневроз
вокруг кольца накладывают шелковый
кисетный шов, который затем затягивают
и завязывают. Поверх кисетного шва
накладывают еще 3—4 узловых шелковых
шва на передние стенки влагалищ прямых
мышц живота. Кожный лоскут укладывают
на место и пришивают рядом узловых швов.
Способ К. М. Сапежко.Разрез кожи
проводят над грыжевым выпячиванием в
вертикальном направлении. Выделяют
грыжевой мешок из подкожной жировой
клетчатки, которую отслаивают от
апоневроза в стороны на 10—15 см. Грыжевое
кольцо рассекают кверху и книзу по белой
линии живота. Грыжевой мешок обрабатывают
по общепринятой методике. После этого
рядом узловых шелковых швов подшивают
край рассеченного апоневроза одной
стороны к задней стенке влагалища прямой
мышцы живота противоположной стороны.
Оставшийся свободный край апоневроза
укладывают на переднюю стенку влагалища
прямой мышцы живота противоположной
стороны и также фиксируют рядом узловых
шелковых швов. В результате этого
влагалища прямых мышц живота наслаиваются
друг на друга по белой линии, как полы
пальто. Операцию заканчивают наложением
швов на кожу. В случае необходимости
несколькими швами соединяют подкожную
жировую клетчатку.
Способ Мейо (Mayo).Проводят два
полулунных разреза кожи в поперечном
направлении вокруг грыжевого выпячивания.
Кожный лоскут захватывают зажимами
Кохера и отслаивают от апоневроза вокруг
грыжевых ворот на протяжении 5—7 см.
Грыжевое кольцо рассекают в поперечном
направлении по зонду Кохера. Выделив
шейку грыжевого мешка, его вскрывают,
содержимое осматривают и вправляют в
брюшную полость. При наличии сращений
грыжевого содержимого с грыжевым мешком
спайки рассекают. Грыжевой мешок иссекают
по краю грыжевого кольца и удаляют
вместе с кожным лоскутом. Брюшину
зашивают непрерывным кетгутовым швом.
Если брюшина сращена с краем грыжевого
кольца, то ее зашивают вместе с апоневрозом.
Затем на апоневротические лоскуты
накладывают несколько П-образных
шелковых швов так, чтобы при завязывании
их один лоскут апоневроза наслаивался
на другой. Свободный край верхнего
лоскута подшивают рядом узловых швов
к нижнему.
Разрез кожи зашивают несколькими
узловыми шелковыми швами.
Соседние файлы в папке оперативка от хасана
- #
- #
- #
- #
- #
- #
- #
Источник


