Операция по удалению паховой грыжи в сургуте
Демин Никита Валерьевич
кандидат медицинских наук, уролог-андролог, детский хирург, доцент кафедры эндоурологии РУДНИ
Оглавление
1) Методики [1]
2) Преимущества [2]
3) Получите медицинскую помощь [3]
4) Этапы лечения [4]
5) Подходы к герниопластике [5]
…
Оглавление
- Методики
- Преимущества
- Получите медицинскую помощь
- Этапы лечения
- Подходы к герниопластике
- Причины рецидива
Паховая грыжа – наиболее частая патология. У мальчиков паховая грыжа встречается значительно чаще, чем у девочек. В 10% случаях грыжа может быть двусторонней.
Методики оперативного лечения:
- полостная операция. Паховое грыжесечение
- лапароскопическая операция. Лапароскопическая герниорафия
«Паховая грыжа у детей связана с незаращением влагалищного отростка брюшины, который к моменту рождения ребенка должен быть полностью облитерирован. Основное отличие этой патологии у детей то, что она носит врожденный характер. При сохранении сообщения на уровне семенного канатика, возникает паховая грыжа, а при более низком незаращении вагинального отростка брюшины — пахово-мошоночная грыжа. У девочек паховая грыжа имеет такой же механизм возникновения, что и у мальчиков, но чаще встречается с двух сторон. Данный вид патологии подлежит обязательному оперативному лечению, так как, достаточно часто, может возникнуть грозное осложнение – ущемление. У девочек может происходить ущемление яичника в паховом канале. Современные подходы к оперативному лечению подразумевают перевязку, пересечение влагалищного отростка брюшины на уровне глубокого пахового кольца.»
Преимущества оперативного лечения у доктора Демина:
- превосходный результат
- отличный косметический результат
- современное оснащение
- применение лапароскопических малоинвазивных методик
Как получить медицинскую помощь
| Бесплатная медицинская помощь | Платная медицинская помощь |
|---|---|
| Направление по ОМС (обязательное медицинское страхование) | Платная медицинская помощь согласно прейскуранту медицинских услуг |
| ДМС (добровольное медицинское страхование) |
Как пройти лечение:
- Запись на прием. По телефону (89031830141), запись на прием с сайта, по E-mail.
- Консультация. Очно.
- Госпитализация и сбор анализов. Сбор необходимых анализов и подготовка к операции.
- Оперативное лечение. Полостная операция. Лапароскопическая герниорафия.
- Выписка. Рекомендации в послеоперационном периоде.
Паховая грыжа, как и грыжа любой другой локализации, лечится исключительно хирургическими методами. Все консервативные методики, которые существуют на сегодняшний день и предполагают, например, ношение бандажа, не дают возможности избавиться от грыжи или предотвратить возможное развитие осложнений.

Хирургическое лечение же предполагает выполнение открытой операции на паховом канале. Выполняется оперативное вмешательство, как правило, под местной анестезией с применением седативных препаратов, которые помогают лучше подготовить пациента к оперативному лечению и улучшить переносимость вмешательства.
Общая анестезия применяется исключительно редко по двум причинам:
- она несет куда большие риски для пациента по сравнению с местным обезболиванием, которого зачастую оказывается достаточно для проведения лечения;
- при выполнении операции нередко врачи просят пациента натужиться для определения грыжевого мешка и его последующего иссечения. Естественно, что сделать это можно только в том случае, если пациент находится в сознании.
Подходы к герниопластике
Собственно оперативное вмешательство предполагает:
- рассечение кожи и подкожно-жировой клетчатки в области грыжевого мешка;
- иссечение грыжевого мешка и возвращение его содержимого в брюшную полость;
- укрепление стенки пахового канала.
Классической методикой предполагается создание двойной складки апоневроза поперечной мышцы живота. Иными словами формируется как бы два слоя фиброзной ткани в области задней стенки пахового канала, которая считается наиболее слабой и чаще всего является местом образования грыжевых ворот.
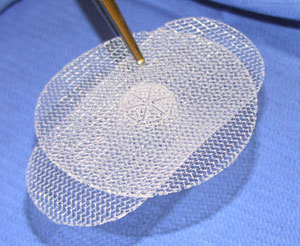
Одной из главных задач оперативного лечения является недопущение рецидива грыжи, а добиться этого удается не всегда, особенно при использовании классических методик. Именно поэтому сегодня более распространенным является подход к лечению с использованием специальных искусственных сеток. Изготовленные из тефлона или других полимеров, они имеют мелкоячеистую структуру, помещаются в паховый канал и играют роль его задней стенки.

Синтетическая сетка не воспринимается организмом, как чужеродное тело, а потому не отторгается. Она довольно быстро обрастает соединительной тканью и позволяет значительно укрепить паховый канал даже при выраженной слабости мышц передней брюшной стенки.
Рецидивы после операции
Рецидивы после оперативного вмешательства могут быть связаны с:
- несоблюдением рекомендаций в раннем послеоперационном периоде. Если пациент начинает вставать на следующий день после операции или поднимать значительные тяжести через неделю после нее, то это ведет к значительному увеличению вероятности рецидива, поскольку рана не успевает зажить, а повышение уровня внутрибрюшного давления способствует формированию новой паховой грыжи. После операции в течение трех-четырех месяцев рекомендуют полностью воздерживаться от физических нагрузок;
- несоблюдение диеты после операции (употребление продуктов, которые способствуют газообразованию, ведет к выраженному повышению внутрибрюшного давления);
- сохранению основной причины, которая привела к появлению грыжи, и может стать причиной ее рецидива, несмотря на проведенную операцию. Речь идет, прежде всего, о хроническом кашле или постоянных запорах.
Несмотря на то, что после операции возможно возникновение рецидива, ее проведение необходимо все больным с выраженной и прогрессирующей паховой грыжей, поскольку:
- только операция позволяет избавиться от грыжи;
- операция позволяет предупредить возможные осложнения, в частности, ущемление грыжевого содержимого в грыжевых воротах;
- эффективность оперативного лечения является достаточно высокой.
Источник
Грыжа представляет собой выпячивание органа или его части в ослабленных участках брюшной стенки – возле пупка, по белой линии живота, в паху. Соответственно грыжесечение – это операция, направленная на устранение грыжи.
Чаще всего грыжи развиваются у пожилых людей, когда происходит естественная потеря тонуса мышц с возрастом. Однако эта проблема может быть и у маленьких детей, у которых мышцы брюшного пресса не имеют достаточной силы, и у женщин после беременности, когда мышцы перерастягиваются из-за растущей матки. У маленьких детей чаще встречается пупочная грыжа, у женщин – грыжи белой линии живота, а у пожилых мужчин паховая грыжа.
Также к факторам риска возникновения грыж относят тяжелый физический труд и резкое изменение веса, как в сторону уменьшения, так и увеличения. При физическом напряжении возрастает внутрибрюшное давление, из-за этого подвижные части кишечника пролабируют в слабые места стенки живота и выпячиваются наружу. Кстати, эти риски возрастают и при сильном хроническом кашле, при затруднении мочеиспускания из-за аденом, или при частом плаче у младенцев.
Лечить грыжу можно только хирургическим путем, даже если она не приносит никакого дискомфорта пациенту. В этом случае операцию проводят в плановом порядке. Если же в области грыжи возникли болезненные ощущения и тем более, если они продолжают нарастать, требуется немедленно обратиться к врачу, поскольку это может быть ущемление, которое, если его не устранить, приводит к такому грозному осложнению как некроз органа или его части, и даже к перитониту.
Как проводится операция грыжесечения
Удаление грыжи, чаще всего, выполняется под местной, инфильтрационной анестезией. Однако возможен и общий наркоз, например, когда планируется большой объем вмешательства или при операции у маленьких детей. Существует большое множество техник выполнения грыжесечения, однако все они проходят определенные этапы:
- Вскрытие места выпячивания грыжи.
- Возвращение содержимого грыжевого мешка в полость живота.
- Ушивание ворот грыжи.
Последний пункт в нашей операции является самым главным. Все разрабатываемые и ранее разработанные методики операции грыжесечения направлены именно на то, чтобы надежно ушить грыжевые ворота и предотвратить повторное выпячивание грыж. Все виды пластики делятся на две большие группы:
- Натяжная пластика – для ушивания ворот применяются только собственные ткани пациента. Врач стягивает их на область пролабирования грыжи и создает, таким образом, дополнительный слой в брюшной стенке. Традиционно, таким образом, проводится грыжесечение паховой грыжи.
- Ненатяжная пластика подразумевает укрепление слабой зоны с помощью синтетических материалов, например, полипропиленовых или композитных сеток. Эта сетка прорастает тканями брюшной стенки и становится надежным каркасом, поддерживающим и укрепляющим грыжевые ворота.
Послеоперационный период
После операции пациент какое-то время находится под наблюдением врача, затем его выписывают домой. Чтобы снизить риски повторного развития грыж, нужно придерживаться нехитрых рекомендаций:
- Носить бандаж в послеоперационном периоде.
- Стараться не поднимать тяжести.
- Нормализовать питание так, чтобы избегать запоров.
- Лечить сопутствующие заболевания, симптомы которых благоприятствуют повышению внутрибрюшного давления (кашель, нарушение мочеиспускания и др.)
В заключение стоит отметить, что радикальное лечение грыж невозможно никаким иным методом, кроме как хирургическим. При этом, чем раньше оно проведено, тем больше шансов на полное восстановление и отсутствие рецидивов, а успех операции во многом зависит от умелых действий Вашего хирурга.
Стоимость услуг
Стоимость услуги «Грыжесечение» – от 20 000 рублей. В каждом случае цена рассчитывается индивидуально. Все подробности уточните у нашего специалиста.
Запись на консультацию ведется по телефону +7(922) 469 59 69 – врач составит подходящую вам программу и ответит на все вопросы.
Также можете воспользоваться кнопкой «Задать вопрос».
Источник
Амбулаторная хирургия – для людей, ценящих свое время!
Слово “операция” привычно ассоциируется у большинства из нас с больничной койкой, на которую уж если довелось “загреметь”, так минимум на неделю. А между тем есть способ освободиться от докучливого недуга и встать на ноги намного быстрее. Всего за 1 день! Именно столько времени требуется на лечение и выписку пациента специалистам Центров амбулаторной хирургии.
В Центре амбулаторной хирургии оперируют:
- Грыжи брюшной стенки
- Доброкачественные новообразования кожи, подкожной клетчатки, мягких тканей
- Варикозное расширение вен нижних конечностей
- Фимоз, гидроцеле, варикоцеле, короткая уздечка
- Искривление носовой перегородки, вазомоторный ринит.
- Хронический геморрой
- некоторых других болезнях.
Используются самые передовых методики: протезирующие (с сеткой) способы устранения грыж, удаление варикозных вен через небольшие разрезы, бескровные операции на ЛОР-органах с помощью сверхсовременного холодно-плазменного выпаривателя тканей (COBLATOR). В штате Центра врачи с высшей и первой квалификационной категорией, 3 кандидата медицинских наук. Центр работает успешно с 2001 года и располагает опытом лечения более 12 тысяч пациентов.
На лечение в Центр амбулаторной хирургии пациента направляет хирург поликлиники по месту жительства, но можно обратиться и самостоятельно при условии, что у Вас есть страховой полис и место жительства в г. Сургуте. Пациентам без страхового полиса оказывается помощь на платной основе. После операции пациенты находятся в Центре от 1 до 5 часов, а затем, в зависимости от состояния, в сопровождении медицинского работника транспортируется домой. В последующем наблюдается оперировавшим врачом до выздоровления.
Минимальный объем обследования при направлении в ЦАХ:
Телефон 52-70-87, 52-70-96
После принятия решения о лечении в ЦАХ и назначении даты операции необходимо пройти обследование, которое включает:
- клинический анализ крови (не позднее 10-дневной давности),
- коагулограмма (не позднее 10-дневной давности),
- кровь на микрореакцию (не позднее 10-дневной давности),
- группа крови и Резус-фактор,
- общий анализ мочи (не позднее 10-дневной давности),
- ЭКГ после 30 лет (не позднее 10-дневной давности),
- флюорография (в течение года),
- сахар (глюкоза) крови (не позднее 10-дневной давности),
- обследование на маркеры вирусных гепатитов В и С (не позднее 10- дневной давности),
- консультация терапевта (не позднее 10-дневной давности),
- смотровой кабинет для женщин (в течение года),
- мужчинам старше 40 лет — ПСА
Для получения заключения по результатам обследования, направления и рекомендаций по подготовке к операции к направившему Вас врачу необходимо явиться до назначенного дня операции, крайний срок — за день до операции в часы приема или по предварительной договоренности по телефону – в другое время рабочего дня направившего Вас врача.
Если Вы не уложились в назначенное время, если потребовалось дополнительное обследование или лечение выявленной при обследовании патологии ПРЕДУПРЕДИТЕ ОБ ЭТОМ ВРАЧА по телефону!
Памятка пациентам, поступающим на оперативное лечение в Центр амбулаторной хирургии (ЦАХ) по поводу грыжи брюшной стенки, доброкачественных опухолей, урологических заболеваний (водянка, фимоз, кисты, варикоцеле).
Назначенное обследование Вы должны пройти за 10 дней, не раньше.
В назначенный день и час явиться в ЦАХ, при себе иметь:
1.Паспорт или другой документ, удостоверяющий личность;
2.Страховой полис;
3.Направление на лечение;
4.Результаты обследования;
5.Сменную обувь и одежду, которая не будет травмировать область, где будет проводиться оперативное вмешательство.
В день операции (только перед операцией, после нее в этом нет необходимости) не пить, не есть. Утром в день операции широко побрить место, где будет выполняться операция. Больные, получающие постоянно препараты по поводу хронических заболеваний (гипертония, диабет, обструктивный бронхит), должны заранее согласовать их прием с врачом ЦАХ. Гипертоникам в обязательном порядке принять препараты, которые Вы принимаете постоянно.
За рулем автомобиля можно приехать только с предварительного согласия врача.
Через 1-4 часа после операции в ЦАХ Вы сможете самостоятельно или санитарным транспортом, в зависимости от состояния и тяжести операции, отправиться домой.
В день операции в домашних условиях Вы должны находиться под наблюдением родственников. Старайтесь самостоятельно выполнять все, что посильно для Вас.
В первые 1-2 суток к послеоперационному шву 3-4 раза на 15-20 минут (до ощущения холода) прикладывайте лед, для уменьшения отёка и боли.
При болях принять заблаговременно купленные таблетки обезболивающих средств (дексалгин, кеторол, кеторолак и т.п.).
При необычном течении послеоперационного периода необходимо проконсультироваться с лечащим врачом по телефону: 52-70-87 (пост медсестры, зав. ЦАХ) и 52 70 96 (ординаторская) или дополнительному, который вам порекомендует лечащий врач. Ваш лечащий врач всегда с Вами.
Строго соблюдайте рекомендации врача после операции!
Памятка пациентам, поступающим на операцию в ЦАХ по поводу варикозной болезни вен нижних конечностей.
Назначенное обследование Вы должны пройти за 10 дней, не раньше.
В назначенный день и час явиться в ЦАХ, при себе иметь:
1.Паспорт или другой документ удостоверяющий личность;
2.Страховой полис
3.Направление на лечение;
4.Результаты обследования
5.Сменную обувь и свободную обувь для забинтованной после операции ноги.
6.Два широких (минимум 10 см на 5 метров) эластических бинта средней степени растяжимости
В день операции не пить, не есть. Утром в день операции побрить всю ногу от паха включительно. Больные, получающие постоянно препараты по поводу хронических заболеваний (диабет, гипертоническая болезнь), должны заранее согласовать их прием с врачом ЦАХ. Гипертоникам в обязательном порядке принять препараты, которые Вы принимаете постоянно.
Через 3-4 часа после операции в ЦАХ Вас могут забрать родственники своим транспортом, а при наличии показаний Вас отправят нашим санитарным транспортом в сопровождении медицинского работника до квартиры. Управление транспортным средством в день операции запрещено.
В домашних условиях в первые сутки после операции Вы должны быть под наблюдением родственников, но старайтесь самостоятельно выполнять все, что посильно для Вас.
В первые сутки к оперированной конечности к наиболее болезненным местам надлежит 3-4 раза прикладывать лед, для уменьшения отёка и боли, бинт не снимать, стараться либо ходить, либо лежать. Сидеть не рекомендуется.
При болях принять заблаговременно купленные таблетки обезболивающих средств (дексалгин, кеторол, кеторолак, пенталгин, баралгин и т.п.).
При необычном течении послеоперационного периода необходимо проконсультироваться с лечащим врачом по телефону указанному в визитке.
Строго соблюдайте рекомендации врача по правилам бинтования конечности после операции! Бинт не должен сдавливать конечность, иначе ниже этого места будет отек и кровоизлияние!
Вопросы Вы можете задать по телефону 52-70-96, 52-70-87
Памятка пациентам,
поступающим на операцию в Центр амбулаторной хирургии по поводу хронического геморроя, анального полипа.
Назначенное обследование Вы должны пройти за 10 дней, не раньше.
В назначенный день и час явиться в ЦАХ, при себе иметь:
1.Паспорт или другой документ удостоверяющий личность;
2.Страховой полис
3. Направление на лечение;
4.Результаты обследования
5.Сменную обувь
В день операции не пить, не есть. Утром за 4часа до назначенного часа сделать 1(одну!) очистительную клизму. Больные, получающие постоянно препараты по поводу хронических заболеваний (диабет, обструктивный бронхит), должны заранее согласовать их прием с врачом ЦАХ. Гипертоникам в обязательном порядке принять препараты, которые Вы принимаете постоянно.
Через 20-30 минут после операции в ЦАХ Вы можете самостоятельно или в сопровождении родственников уйти домой.
В первые сутки после операции в большинстве случаев возникают ложные позывы на стул. Опасаться этого не следует, но дефекацию не затягивать и стараться не тужиться. На весь период лечения откажитесь от острых блюд, и спиртного, горячих ванн, которые могут спровоцировать воспаление или кровотечение.
При болях принять заблаговременно купленные таблетки обезболивающих средств (дексалгин, кеторол, кеторолак, пенталгин, и т.п.).
При необычном течении послеоперационного периода необходимо проконсультироваться с лечащим врачом по телефону указанному в визитке.
Для контрольного осмотра, как правило, через день после первого этапа операции, необходимости в подготовке кишечника нет. Необходимо сделать это только в плане подготовки к операции (второй этап), дату который назначит вам врач. Все другие возникающие вопросы Вы можете задать по телефону 52-70-87
Памятка пациентам,
после операции по поводу хронического геморроя
Памятка пациентам.
10 простых правил для облегчения симптомов при геморрое или профилактики их развития.
1.Пейте больше воды: по крайней мере 1,5-2 литра в день.
2.Избегайте пищи, способной вызвать местное раздражение (острая пища, алкоголь).
3.Соблюдайте сбалансированную диету: принимайте пищу, богатую клетчаткой, злаковые, хлеб с отрубями, фрукты и овощи.
4.Соблюдайте личную гигиену, но избегайте средств, которые при длительном использовании могут вызвать раздражение.
5.Регулярно делайте физические упражнения, например, занимайтесь гимнастикой, плаваньем, ходьбой; избегайте определенных видов спорта: велосипедного, конного.
6. Старайтесь не поднимать тяжести.
7. Ходите в туалет в одно и то же время, например, утром после сна, выпив большой стакан воды. Но не проводите там длительное время, например за чтением.
8.Старайтесь не носить слишком обтягивающую одежду.
9. Не оставайтесь слишком долго в парной при высокой температуре.
10.Если симптомы не проходят (кровь на туалетной бумаге, анальный дискомфорт), обратитесь к врачу
Помните:
1.В начальной стадии геморроя изменения в узлах обратимые. При соблюдении рекомендаций патологически измененные кавернозные сплетения прямой кишки приходят в норму.
2. Для нормализации кровообращения в сосудах прямой кишки после запоров, тяжелой физической нагрузки, при надсадном кашле или просто с профилактической целью помогут следующие физические упражнения: лечь на спину так, чтобы нижняя половина тела и таз были выше головной. Не спеша втянуть максимально в себя живот, затем последовательно сжать мышцы заднего прохода, последними — сжать ягодицы. Повторять упражнение не менее 20 раз. При отсутствии условий, эти упражнения можно выполнять в любом положении, а не только лежа.
3. С целью профилактики геморроя или его обострения необходимо постоянно пользоваться приемом защиты промежности. Заключается он в том, что при необходимости выполнения движений, требующих значительных физических усилий, предварительно необходимо сжать мышцы заднего прохода.
Наиболее часто задаваемые пациентами вопросы.
- Способ обезболивания при операциях в ЦАХ?
В амбулаторных условиях во всем мире операции предпочитают проводить под местным обезболиванием (укол и введение препарата в место, где проводится операция). Используются современные высокоэффективные препараты (ропивакаин). Для снятия эмоциональных реакций, неминуемо возникающих у любого пациента, даже с «железными» нервами, перед операцией, проводится внутривенная седативная поддержка. Проще сказать, анестезиологическая бригада в вену вводит препараты, снимающий психологическое напряжение, страх. Не редко после этого пациенты на операционном столе засыпают на период всей операции, что дает повод говорить в последствии, что оперировали под наркозом.
В отличие от наркоза, такой метод позволяет восстановиться пациенту в течение короткого промежутка времени и полностью себя обслуживать к моменту отправки домой.
Благодаря современным препаратам для местного обезболивания боль в месте операции появляется только к ночи, постепенно. Для ее устранения в таком случае необходимо принять заблаговременно купленные препараты (таблетки) для обезболивания (дексалгин, кеторол, кеторолак, пенталгин, и т.п). Хорошо снимает болевые ощущения пузырь со льдом, приложенный к месту операции. Его необходимо держать до ясного ощущения холода (15-30мин, в зависимости от того, во что завернут пузырь со льдом).
Часто пациенты после операции не испытывают боли в ране, требующей медикаментозной коррекции, и вообще не пользуются обезболивающими препаратами. Это, как правило, пациенты после небольших операций по удалению доброкачественных опухолей, но не редко и после устранения пупочной грыжи, водянки и др.
- Что такое грыжа, и каков принцип ее хирургического лечения?
Грыжа брюшной стенки – это дефект соединительнотканного каркаса брюшной стенки, который обеспечивает ее прочность в процессе жизнедеятельности. Мышцы, какие бы мощные они не были, не имеют отношения к процессу образования грыжи. Грыжевые дефекты брюшной стенки возникают в так называемых ее слабых местах – пупочное кольцо (пупочные грыжи), место выхода семенного канатика у мужчин и круглой связки матки у женщин (паховые грыжи), место выхода под кожу бедренных сосудов (бедренные грыжи), место выхода сосудов через белую линию живота (грыжи белой линии) и другие. В настоящее время установлено, что дефекты брюшной стенки, способствующие образованию грыж, обусловлены наследственными факторами, и проявляются чаще всего в детском, подростковом возрасте или в возрасте старше 50 лет.
Таким образом, грыжа – это дефект (отверстие) в брюшной стенке, через которое содержимое живота (сальник, кишка и пр.) выходят под кожу.
Сущность операции заключается в устранении дефекта (закрытие отверстия брюшной стенки). До недавнего времени самые распространенные операции в этом случае предусматривали сшивание краев отверстия различными способами. Однако образовавшийся после ушивания рубец часто со временем становится не в состоянии удержать давление, которое возникает в брюшной полости при натуживании, кашле и т.п. Возникает рецидив грыжи. Последние десятилетия во всем мире для устранения грыжевых дефектов стали применять синтетические материалы в виде сетчатой заплатки, которая, создавая прочный каркас для собственных тканей, обеспечивает пожизненно прочность брюшной стенки. После таких операций рецидивы крайне редки. Использование современных синтетических материалов для сеток, в качестве нитей для наложения швов крайне редко (редкие исключения) приводит к их отторжению организмом. Синтетические материалы в настоящее время широко используются в медицине. Это протезы клапанов сердца, искусственные сосуды, суставы и многое другие, без которых в настоящее время трудно представить успехи в хирургии. В том числе и при лечении грыж.
- Не опасно ли удаление варикозных вен на ногах, не произойдет ли нарушение кровообращения в конечности после удаления вены?
Удаляются только пораженные заболеванием вены, которые не только не улучшают кровообращение в конечности, но и наоборот резко его ухудшают, за счет того, что по ним кровь течет назад, от сердца в ниже лежащие отделы конечности. Последний факт как раз и определяет все неприятности этого заболевания, которые ощущает пациент. А это в начальных стадиях тяжесть в ногах во второй половине дня, позже – приходящие отеки, пятна коричневого цвета выше голеностопного сустава, сухость и ранимость кожи в этих отделах. В запущенных случаях возникают так называемые варикозные язвы голени, которые чрезвычайно сложно поддаются лечению. Подкожная венозная сеть на ногах весьма разветвленная и удаление больной вены (удаляются только подкожные) не только не сказывается отрицательно на кровообращение, но и как раз наоборот, существенно улучшают его за счет ликвидации обратного тока венозной крови в конечности. Диагностика пораженных участков вен в настоящее время осуществляется совершенным ультразвуковым методом, позволяющим точно установить место поражения и его выраженность, проконтролировать результат операции. В день операции и перед ней лечащий врач проводит это исследование для определения объема операции, при необходимости в последующем контролирует ее результат.
Источник


