Оперативное лечение бедренной грыжи

Оглавление темы «Операции при бедренной грыже.»:
1. Бедренный канал (canalis femoralis). Топография бедренного канала. Отверстия бедренного канала. Бедренное кольцо. Стенки бедренного канала.
2. Операции при бедренной грыже. Принципы операций при бедренной грыже.
3. Этапы и техника пластики бедренной грыжи по Бассини, Куммеру, Фабрициусу
4. Этапы и техника пластики бедренной грыжи по МакВэю-Лотейссену, Мошковичу
5. Этапы и техника пластики бедренной грыжи через паховый и бедренный доступы
Операции при бедренной грыже. Принципы операций при бедренной грыже.
Различают бедренный способ операций, когда доступ к грыжевому мешку и закрытие бедренного кольца производят со стороны бедра, и паховый способ. В последнем случае доступ к грыжевому мешку осуществляется через паховый канал.
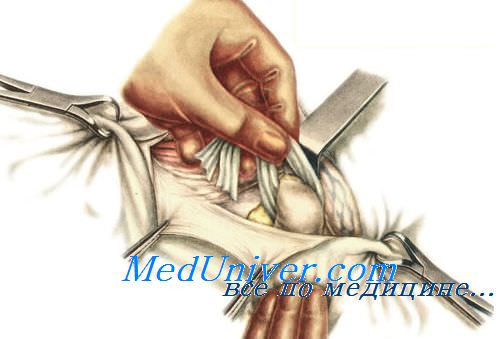
Бедренный способ операций при бедренной грыже.
Разрез кожи длиной 10—12 см ведут вертикально над грыжевым выпячиванием начиная на 2—3 см выше паховой связки. Рассекают кожу и подкожную клетчатку, лимфатические узлы и большую подкожную вену сдвигают в сторону.
Обнажают грыжевой мешок бедренной грыжи и тупо выделяют его до шейки, освобождают грыжевые ворота (бедренное кольцо) со стороны бедра. Снаружи защищают бедренные сосуды во избежание их повреждения.
Вскрытие грыжевого мешка при бедренной грыже, ревизию и погружение его содержимого, перевязку шейки и удаление мешка производят так же, как при паховых грыжах.
Грыжевые ворота при бедренной грыже закрывают путем подшивания паховой связки к гребенчатой. Для этого следует оттянуть паховую связку вверх, а бедренную вену кнаружи. Необходимо пользоваться круто изогнутыми иглами, чтобы глубже захватить гребенчатую связку и соединить ее с паховой. Обычно накладывают 2—3 таких шва.
Наружный серповидный край, ограничивающий подкожную шель, hiatus saphenus, подшивают несколькими швами к фасции гребенчатой мышцы (способ Бассини при бедренной грыже).
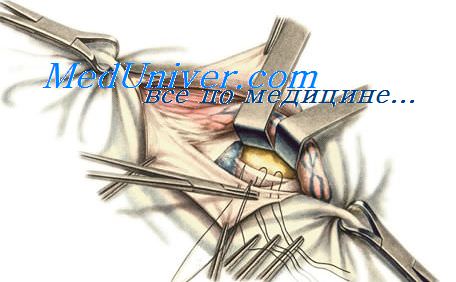
Паховый способ операций при бедренной грыже.
Разрез кожи, подкожной клетчатки, поверхностной фасции и апоневроза наружной косой мышцы живота производят так же, как при паховых грыжах.
После вскрытия пахового канала выделяют семенной канатик и отводят его кверху. Продольно вскрывают заднюю стенку пахового канала — поперечную фасцию. Верхний край этой фасции оттягивают кверху. Проникают в предбрюшинное пространство и в нем отыскивают шейку грыжевого мешка. Бедренную грыжу выводят в паховый канал.
Освобождают от клетчатки паховую и гребенчатую связки, 2-3 шелковыми швами позади семенного канатика подшивают паховую связку к гребенчатой (способ Руджи при бедренной грыже).
В этом случае паховая связка несколько перемещается вниз, увеличивая высоту пахового промежутка, что создает благоприятные условия для образования прямых паховых грыж в дальнейшем. Во избежание этого к гребенчатой связке вместе с паховой связкой подшивают нижние края внутренней косой и поперечной мышц живота впереди семенного канатика, что одновременно с ликвидацией бедренного кольца устраняет и паховый промежуток (способ Парлавеччо при бедренной грыже).
Видео операции по поводу бедренной грыжи

— Также рекомендуем «Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.»
Источник
Бедренные грыжи составляют 5-8% всех грыжевых образований. Они часто ущемляются, а после выполнения хирургического вмешательства часто рецидивируют. Бедренные грыжи значительно чаще возникают у женщин, что обусловлено большими размерами таза и бедренного кольца.
Грыжевыми воротами бедренных грыж могут служить сосудистая и мышечная лакуны и щели в лакунарной связке. В большинстве случаев бедренная грыжа выходит через выполненную жировой клетчаткой медиальную часть сосудистой лакуны, которая при наличии грыжи превращается в бедренный канал. Бедренные грыжи могут также располагаться и кпереди или сзади от влагалища бедренных сосудов: hernia femoralis и hernia retrovascularis. Грыжа сосудистой лакуны проходит через щель в лакунарной связке. Грыжи в области бедренного нерва в мышечной лакуне (hernia Hesselbachi) возникают редко.
Направление грыжевого мешка, как правило, имеет нисходящий характер. Однако иногда грыжевой мешок может уходить вверх и располагаться над паховой связкой, а также на передней поверхности гребешковой мышцы (грыжа Клоке). Нередко грыжевой мешок у мужчин проникает в мошонку, а у женщин — в большую половую губу.
Как правило, клиническое течение бедренных грыж бессимптомно. Даже при развитии ущемления пациент чаще отмечает появление болей в брюшной полости, нежели в области бедра. Таким образом, возникающий болевой синдром при ущемлении и острая кишечная непроходимость — одни из первых клинических проявлений заболевания. Местные клинические проявления бедренной грыжи зависят от её размеров; при малых её размерах она может определяться только лишь в виде небольшой выпуклости чуть ниже паховой связки.
Дифференциальную диагностику бедренной грыжи проводят с варикозным расширением большой подкожной вены, аневризмой бедренной артерии и лимфоаденопатиями бедра.
Хирургическое лечение бедренных грыж
Предложенные методы хирургического лечения бедренных грыж не обеспечивают полного и надёжного закрытия бедренного канала. Узость бедренного канала, непосредственная близость бедренной вены, атипичное расположение запирательной артерии определяют технические трудности оперирования этого вида грыж. Хирургические вмешательства при бедренных грыжах выполняют в основном открытым способом. В зависимости от доступа к грыжевым воротам различают бедренные, паховые и внутрибрюшинные способы операции. При проведении пластики возможно дополнительное применение синтетических эксплантатов, которые используют в виде «patch» («затычка»). Оперативное вмешательство проводят обычно под местной или спинальной анестезией.
Местную анестезию проводят из четырёх точек:
1) на 4 см ниже верхней передней подвздошной ости;
2) на уровне лобкового бугорка;
3) на 5 см выше грыжевого выпячивания;
4) на 5 см ниже грыжевого выпячивания.
При анестезии прерывается проводимость по подвздошно-паховому и подвздошно-подчревному нервам. Кожу и подкожную клетчатку обезболивают по линии разреза. После обнажения грыжевого мешка раствор анестетика вводят дополнительно по медиальной, верхней и нижней сторонам грыжевого мешка. Ввиду близости бедренной вены не рекомендуют вводить раствор с латеральной стороны грыжевого мешка. Фасцию и гребенчатую мышцу анестезируют дополнительно.
Бедренный способ Бассини
Эта операция по своей технике наиболее проста и применяется особенно широко. Разрез кожи длиной 8-10 см выполняют параллельно и тотчас ниже паховой связки. Обнажают паховую связку, нижний участок апоневроза наружной косой мышцы живота и грыжевой мешок. Грыжевой мешок следует выделять как можно выше. Для этого его переднюю стенку освобождают от жировой клетчатки и окружающих фасциальных оболочек, которые особенно выражены ближе к шейке. Оболочками мешка служат решётчатая пластинка и поперечная фасция. Их идентификация облегчается введением 0,5% раствора новокаина в область шейки грыжевого мешка. Выделение грыжевого мешка с латеральной стороны, где к нему тесно прилежит бедренная вена, необходимо проводить с особой осторожностью. При выделении грыжевого мешка следует помнить, что с медиальной стороны может находиться мочевой пузырь, а снизу — большая подкожная вена. Следует проводить тщательный гемостаз, коагулируя и перевязывая проходящие в этой области притоки бедренной и большой подкожной вен.
Если грыжевые ворота необходимо расширить, их рассекают в медиальном направлении, пересекая лакунарную связку. Любое другое направление грозит травмой бедренных сосудов или паховой связки. Важное практическое значение при выделении грыжевого мешка имеют и некоторые аномалии расположения сосудов в зоне бедренного канала. Прежде всего необходимо помнить об атипичном отхождении запирательной артерии от нижней надчревной артерии у 20-30% пациентов. В этих случаях запирательная артерия может интимно прилегать к шейке грыжевого мешка, охватывая её спереди, медиально и отчасти сзади. Подобная анатомическая аномалия известна под названием «corona mortis» («венец смерти»). Повреждение запирательной артерии может привести к опасному кровотечению. Тактика послойного рассечения тканей при постоянном визуальном контроле предохраняет от возможного ранения этой артерии, а при случайном повреждении облегчает остановку кровотечения и перевязку сосуда.
После вскрытия грыжевого мешка и вправления содержимого в брюшную полость шейку грыжевого мешка циркулярно освобождают от внутренней поверхности грыжевых ворот, прошивают, перевязывают, а сам мешок отсекают. При скользящей грыже мочевого пузыря шейку мешка ушивают изнутри кисетным швом без прокалывания стенки мочевого пузыря. Культю грыжевого мешка анатомическим пинцетом перемещают за пределы грыжевых ворот в сторону брюшной полости.
Прежде чем приступить к пластике грыжевых ворот, необходимо с помощью маленького тугого марлевого тупфера тщательно очистить паховую, верхнюю лобковую и лакунарную связки, убрать жировую клетчатку из бедренного канала и обязательно увидеть бедренную вену. Глубокое отверстие бедренного канала суживают, сшивая задний и нижний края паховой связки с верхней лобковой связкой. Для этого необходимы крутые атравматические иглы и нерассасывающиеся прочные синтетические нити. Бедренную вену во время наложения швов тупым крючком защищают от возможного повреждения иглой. При случайном проколе вены иглой нужно прижать кровоточащее место марлевым тупфером и подержать до полной остановки кровотечения (обычно 5-7 мин). При разрыве стенки бедренной вены, сопровождающемся массивным и опасным кровотечением, необходимо хорошо обнажить вену на протяжении, взять её на турникеты и дефект в стенке закрыть сосудистым швом.
При пластике грыжевых ворот первым лучше наложить латеральный шов, его не завязывать, а оба конца нити захватить зажимом. Для этого на расстоянии 1 см или чуть меньше от бедренной вены прошивают паховую связку, которую после этого вторым крючком оттягивают кверху, чтобы обнажить и прочно захватить в шов верхнюю лобковую связку. Далее в медиальном направлении накладывают последующие швы. Всего накладывают 2-4 подобных шва на расстоянии 0,5-1,0 см друг от друга. Перед завязыванием швов провизорным стягиванием проверяют качество этих швов. Хорошее закрытие грыжевых ворот проверяют при натуживании пациента. При этом следует обращать внимание и на то, чтобы латеральный шов не сдавливал бедренную вену.
Вторым рядом швов (3-4 шва) соединяют серповидный край широкой фасции бедра и гребешковую фасцию и тем самым укрепляют поверхностное отверстие бедренного канала. Накладываемые швы не должны сдавливать большую подкожную вену. Далее рану послойно ушивают.
Основной недостаток способа Бассини — трудность высокой перевязки грыжевого мешка и ушивания глубокого отверстия бедренного канала. Типичная ошибка — сшивание паховой связки не с верхней лобковой связкой, а с гребешковой фасцией. В подобном случае вероятность рецидива грыжи весьма велика.
Паховый способ Руджи-Парлавекьо
Паховый способ лечения бедренной грыжи позволяет более надёжно выделить и укрепить грыжевые ворота. Данный способ пластики особенно следует использовать у мужчин, поскольку у них в 50% случаев одновременно с бедренной грыжей возникает паховая грыжа.
Впервые паховый способ радикального лечения бедренной грыжи подробно описал G. Ruggi (1892). В 1893 г. другой итальянский хирург Parlavecchio, помимо сужения бедренных грыжевых ворот, предложил одновременно закрывать также и паховые грыжевые ворота. В последующем этот способ также был модифицирован многими авторами.
Разрез кожи и подкожной клетчатки проводят так же, как и при паховой грыже, над паховой связкой. Апоневроз наружной косой мышцы живота рассекают вдоль его волокон. Семенной канатик или круглую связку матки освобождают от окружающих тканей, берут на держалку и отводят кверху. Заднюю стенку пахового канала осматривают в целях выявления сопутствующих паховых грыж. Затем поперечную фасцию рассекают над паховой связкой параллельно ей от медиального края глубокого пахового кольца до лобкового бугорка. Таким образом, попадают в околобрюшинное пространство, где брюшина покрыта более или менее выраженной предбрюшинной жировой клетчаткой. Осторожно отодвигая марлевым шариком клетчатку кверху, находят и выделяют шейку грыжевого мешка, которую берут на провизорную держалку.
Грыжевое содержимое вправляют в брюшную полость, надавливая на грыжевое выпячивание. Потягивая за шейку мешка и пересекая имеющиеся сращения со стенками бедренного канала, мешок переводят в паховую область. Затем мешок прошивают, перевязывают синтетической нитью как можно выше и отсекают. Марлевым шариком освобождают верхнюю лобковую, лакунарную и паховую связки, а также влагалище бедренных сосудов. Грыжевые ворота закрывают путём сшивания нижнего края внутренней косой и поперечной мышц, а также верхнего края рассечённой поперечной фасции с верхней лобковой и паховой связками. Чтобы снизить нагрузку на ткани, делают послабляющий разрез влагалища прямой мышцы живота. При широком глубоком паховом кольце его ушивают до нормальных размеров, накладывая дополнительные швы на поперечную фасцию. Семенной канатик или круглую связку матки укладывают на мышцы. Края рассечённого апоневроза наружной косой мышцы живота сшивают край в край непрерывным швом.
Паховый способ Ривса
При атрофии и рубцовом перерождении внутренней косой и поперечной мышц и разволокнении поперечной фасции эффективность применения способа Руджи-Парлавекьо становится сомнительной. В этой ситуации с успехом может быть применена ненатяжная пластика с использованием синтетического сетчатого протеза.
Выделение и обработку грыжевого мешка производят так же, как и при способе Руджи-Парлавекьо. Поперечную фасцию широко отслаивают от брюшины для размещения в этом пространстве сетчатого протеза. Нижнюю часть полипропиленовой сетки подворачивают за Куперову связку и фиксируют так же, как и при методике Лихтенштейна. Верхнюю часть сетчатого протеза размещают в предбрюшинном пространстве позади поперечной фасции и фиксируют сквозными трансмускулярными П-образными швами.
B.C. Савельев, Н.А. Кузнецов, С.В. Харитонов
Источник
Единственно возможный способ лечения бедренной грыжи – проведение хирургической операции по ее удалению. Если вовремя не обратиться к специалисту, значительно возрастет вероятность возникновения осложнений, связанных с ущемлением грыжи, воспалением, поражением других органов.
Наши хирурги – профессиональные специалисты, владеющие разными техниками удаления бедренных грыж у женщин и мужчин.
Преимущества лечения грыжи в СМ-Клиника
Минимальная вероятность возникновения рецидивных грыж на бедре
Это возможно благодаря использованию искусственных имплантов, а не тканей пациента для укрепления стенок брюшной полости.
Низкий болевой синдром
При использовании сетчатых протезов собственные ткани организма не растягиваются, а значит, вы практически не почувствуете боли.
Быстрое восстановление
В зависимости от используемого метода хирургического вмешательства длительность стационарного периода составляет 1–3 дня, а на полную реабилитацию требуется не более 1 месяца.
Показания к операции при бедренных грыжах
Наши врачи проводят лечение одно- и двусторонних бедренных грыж у мужчин и женщин как в плановом, так и в экстренном порядке (если диагностирована ущемленная бедренная грыжа).
Стоимость хирургического лечения
зависит от многих факторов: диагноза, стадии
заболевания, метода проведения операции и т.д.
Чтобы узнать цену на операцию, оставьте заявку, и мы вам обязательно перезвоним!
Что вам следует сделать
1
Свяжитесь с нами, запишитесь на прием
+7 (495) 292-59-87
Наш оператор расспросит о причинах обращения, расскажет о стоимости услуг, запишет на первичный прием.
2
Получите первичную консультацию
30 минут
1 950 руб. бесплатно по акции
На первичном приеме врач проведет осмотр и соберет анамнез, поставит диагноз или разработает план дополнительных обследований, а также предложит оптимальную тактику лечения.
3
Пройдите подготовку к операции
1-2 дня
12 450 руб. — скидка 20%
Стандартная предоперационная подготовка включает в себя прием терапевта, консультацию анестезиолога, ЭКГ, рентген органов грудной полости и лабораторные анализы. Все обследования можно пройти в нашей клинике.
4
Пройдите хирургическое лечение
1-2 часа
в зависимости от вида операции
Опытные хирурги проведут операцию с использованием современных технологий и материалов.
5
Пройдите реабилитацию после операции
2 недели-1 мес.
в зависимости от курса
Индивидуально разработанный курс реабилитационных процедур позволит в максимально быстрые сроки восстановить здоровье и вернуться к полноценной жизни.
Подготовка к операции при бедренной грыже
Предоперационное обследование при бедренной грыже включает в себя:
- осмотр хирургом и пальпация грыжевого выпячивания;
- выполнение УЗИ грыжи, а также органов малого таза и брюшной полости;
- проведение ЭКГ;
- проведение рентгена органов грудной клетки;
- выполнение анализов мочи и крови;
- консультация анестезиолога и терапевта.
Проведение комплексной подготовки при грыже бедренного канала позволяет получить полное представление о состоянии здоровья пациента, обнаружить сопутствующие патологии, определить оптимальный способ обезболивания и вид хирургического вмешательства.

Виды оперативных вмешательств при лечении бедренной грыжи
Лечение бедренной грыжи без операции у мужчин и женщин невозможно. Промедление может привести к печальным последствиям. Все современные операции включают использование сетчатых протезов. Операции с пластикой местными тканями нами не применяются.
Лапароскопическая герниопластика бедренной грыжи
Доступ — через 3 минипрокола
Время операции — 60 мин — 120 мин
Время пребывания в стационаре — 1 день
Это малоинвазивное хирургическое вмешательство, которое заключается в мобилизации грыжевого мешка, возвращении органов на место в брюшной полости и укреплении ее стенок с помощью синтетических сетчатых протезов. Доступ к грыжевому мешку врач осуществляет через 3 прокола диаметром 5–10 мм. В них вводится эндоскопическое оборудование и инструменты. В зависимости от клинической ситуации хирург выбирает один из следующих видов доступа:
- Трансабдоминальный преперитонеальный. В этом случае брюшина вскрывается в области пахового канала. Врач выделяет грыжевой мешок, возвращает органы на место, а затем с помощью 3D-сетки закрывает отверстия бедренного канала.
- Тотальный экстраперитонеальный. Его суть – в создании операционного пространства в предбрюшинной клетчатке с помощью специального баллона. Затем врач выполняет те же манипуляции, что и при трансабдоминальном доступе.
В конце операции при бедренной грыже у женщин и мужчин хирург извлекает из брюшной полости инструменты и накладывает швы.
Эндоскопическое вмешательство при лечении бедренной грыжи отличается рядом преимуществ:
- быстрое восстановление,
- низкий болевой синдром,
- низкий риск развития рецидивов,
- практически полное отсутствие послеоперационных рубцов.
Открытая герниопластика грыжи на бедре
Доступ — полостная операция
Время операции — 60 — 90 мин
Время пребывания в стационаре — 2 — 3 дня
Если в ходе предоперационного обследования были выявлены противопоказания к общей анестезии, бедренная грыжа у мужчин и женщин может быть удалена с использованием открытого доступа.
Как правило, открытая герниопластика проводится в экстренных случаях или при наличии противопоказаний к выполнению лапароскопии. Операции по открытой герниопластике, которые проводят специалисты Центра хирургии, отличаются низким процентом рецидивов и надежностью благодаря используемым современным материалам.
Для доступа к грыжевому мешку хирург делает один разрез брюшной стенки в области паховой складки. Дальнейший ход операции аналогичен тому, что выполняется при лапароскопическом доступе. Использование качественных синтетических имплантов для укрепления тканей позволяет минимизировать риск возникновения рецидивов и осложнений.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Грыжа на бедре: реабилитация после операции
Врачи Центра хирургии применяют современные методики и материалы, что позволяет значительно сократить время нахождения пациента в стационаре и реабилитационный период. После открытой герниопластики и после лапароскопического вмешательства Вы можете уйти домой в тот же или на следующий день. Возобновление физических нагрузок рекомендовано через 2–3 недели. Вернуться к обычному образу жизни вы сможете уже на следующий день после вмешательства.
На протяжении всего реабилитационного периода обязательно следуйте рекомендациям врача: соблюдайте диету, препятствующую возникновению запоров и газообразования, дозируйте физические нагрузки, следите за послеоперационной раной. Если внезапно вы снова обнаружили признаки бедренной грыжи, обратитесь к врачу, так как данное состояние может говорить о рецидиве заболевания, требующего повторного оперативного вмешательства.
Почему именно мы?
Высокая квалификация и опыт врачей
Хирурги Центра — высококвалифицированные специалисты, имеющие значительный опыт работы в России и за рубежом.
Крупный хирургический центр
В Центре хирургии – 10 операционных и более 80 оперирующих специалистов по всем направлениям современной хирургии.
Современные малотравматичные методики
Выполняются эндоскопические и лапароскопические операции через мини-проколы, а также радиоволновая бескровная хирургия.
Индивидуальный подход
Специалисты Центра разрабатывают тактику хирургического лечения и программу реабилитации для каждого пациента.
Послеоперационное наблюдение
Каждый пациент находится под наблюдением лечащего врача и медицинских специалистов до самой выписки. Стационар оснащен палатами интенсивной терапии.
Круглосуточный комфортабельный стационар
Круглосуточное медицинское наблюдение, высокая квалификация врачей и медицинских сестер, комфортабельные палаты, индивидуальное меню.
Комплексная реабилитация
Комплексное лечение с использованием современных возможностей восстановительной медицины значительно сокращает процесс реабилитации.
Транспортировка пациента из любых регионов
Собственная Служба скорой помощи обеспечивает медицинскую транспортировку и госпитализацию пациентов в наш стационар из любых городов и регионов.
Наши партнеры

Российский университет дружбы народов
Кафедра хирургии и онкологии ФПК МР РУДН
«СМ-Клиника» на ул. Волгоградском Проспекте с января 2017 года является клинической базой Кафедры хирургии и онкологии Факультета повышения квалификации медицинских работников Медицинского института РУДН.
Вы можете проконсультироваться у специалистов
356
оперирующих специалиста работает в нашем центре
Цены
| Наименование услуги | цена (руб.) |
|---|---|
| Консультация хирурга по поводу операции (бесплатно по акции)* | руб. |
| Консультация хирурга | 1 950 руб. |
| Лапароскопическая герниопластика при бедренной грыже (в зависимости от категории сложности) | от 55 000 руб. |
| Грыжесечение бедренной грыжи (в зависимости от категории сложности) | от 25 000 руб. |
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Хирургические центры

м. «ВДНХ»
ул. Ярославская, дом 4,
корп. 2
Пн-Пт с 9:00 до 22:00
Сб, Вс с 9:00 до 21:00
4 операционных
51 койка в стационаре

м. «Войковская»
ул. Клары Цеткин, д. 33 корп. 28
Пн-Пт с 8:00 до 22:00
Сб, Вс с 9:00 до 21:00
3 операционных
18 коек в стационаре

м. «Текстильщики»
Волгоградский проспект, д.42, cтр. 12
Пн-Пт с 8:00 до 22:00
Сб, Вс с 8:00 до 21:00
3 операционных
44 койки в стационаре

м. «Новые Черемушки»
ул. Новочеремушкинская, д.65, корп.1
Пн-Пт с 8:00 до 22:00
Сб, Вс с 8:00 до 21:00
2 операционных
16 коек в стационаре
Консультативные центры
м.«Крылатское»
на ул. Маршала Тимошенко
Пн-Пт с 7:30 до 21:00
Сб, Вс с 7:30 до 21:00
м. «Войковская»
на ул. Клары Цеткин
Пн-Пт с 8:00 до 22:00
Сб, Вс с 9:00 до 21:00
м. «ВДНХ»
на ул. Ярославская
Пн-Пт с 9:00 до 22:00
Сб, Вс с 9:00 до 21:00
м. «Курская»
на 2-ом Сыромятническом пер
Пн-Пт с 8:00 до 21:00
Сб, Вс с 8:00 до 21:00
м. «Молодежная»
на ул. Ярцевская
Пн-Пт с 9:00 до 22:00
Сб, Вс с 9:00 до 21:00
м. «Белорусская»
на ул. Лесная
Пн-Пт с 8:00 до 21:00
Сб, Вс с 9:00 до 21:00 в сб, с 09:00 до 20:00 в вс
м. «Войковская»
в Старопетровском проезде
Пн-Пт с 9:00 до 22:00
Сб, Вс с 9:00 до 21:00
м. «Динамо»
на пер. Расковой
Пн-Пт с 9:00 до 20:00
Сб, Вс с 9:00 до 20:00
м.«Севастопольская»
на Симферопольском бульваре
Пн-Пт с 9:00 до 22:00
Сб, Вс с 9:00 до 21:00
«СМ-Клиника» в Солнечногорске
Пн-Пт с 9:00 до 21:00
Сб, Вс с 9:00 до 21:00
Источник

