Опущение грыжа задней стенке
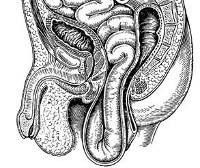
Такое заболевание как пролапс матки и недержание мочи встречается практически у каждой четвертой женщины старше 40 лет. А после наступления менопаузы, риск развития пролапса органов малого таза увеличивается в разы. Мы решили осветить столь серьезную тему в отдельной публикации и побеседовали с руководителем Швейцарской клиники, д.м.н., профессором Константином Викторовичем Пучковым. Сегодня мы поговорим с ним о том, что такое пролапс матки, как и почему он возникает, и какие способы лечения предлагает современная медицина.
— Константин Викторович! Расскажите, что такое пролапс матки? Возможно, кто-то из наших читателей имеет такую патологию, но просто не знают, что это так называется.
Пролапс гениталий – это заболевание, которое объединяет группу нарушений связочного аппарата матки и проявляется опущением и выпадением внутренних половых органов. А т.к. передняя и задняя стенки влагалища очень тесно связаны с мочевым пузырем и прямой кишкой, то при крайних степенях пролапса выпадает еще мочевой пузырь и прямая кишка. Т.е. получается это такое комплексное заболевание, и его можно сравнить с тазовой грыжей.
— Т.е. это своего рода грыжа?
Абсолютно верно. Как пупочная, паховая… Здесь нет ничего стыдного – это обычная хирургическая вещь, которая хирургически и лечится. Поэтому на это нужно акцентировать внимание и обязательно обращаться к врачу.
Опущение гениталий бывает четырех степеней. Первая степень опущения – это когда шейка матки наполовину достигает середины влагалища. Более крайняя степень – когда она зияет из половой щели. Четвертая степень – это уже выпячивание мочевого пузыря и прямой кишки из влагалища.
— Доктор, скажите, почему у ряда женщин возникает подобная проблема?
Здесь стоит отметить, что механизм возникновения пролапса матки аналогичен механизму возникновения грыжи, т.е. существуют два фактора возникновения этой болезни. Один – предрасполагающий фактор, второй – производящий.
К предрасполагающим факторам относится, прежде всего, слабость самой соединительной ткани, т.е. как правило, у таких пациенток часто бывает грыжа иной локализации, варикозное расширение вен, могут быть дисплазия соединительной ткани… Как правило, это связано с наследственностью, т.е. грыжа и выпадение половых органов встречаются у мамы, у бабушки… Еще одним предрасполагающим фактором является изменение уровня эстрогена в крови женщины с течением времени. У молодых женщин уровень эстрогена достаточно высок, поэтому связочный аппарат у них более крепкий, сильный, и промежность более мягкая. С возрастом уровень эстрогена в крови падает, и это сказывается на связочном аппарате – он начинает растягиваться. Плюс, если женщина болеет диабетом или есть какие-то обменные нарушения, то это тоже будет влиять на ее связочный аппарат.
Дальше рассмотрим производящие факторы, т.е. это, как правило, те, которые приводят к повышению внутрибрюшного давления. В данной ситуации это беременность. Наиболее частый фактор – это патологические роды или же роды, такой структуры как «крупный плод – узкий таз», т.е. там, где произошла механическая травма связочного аппарата тазового дна. Также к факторам возникновения пролапса матки может относиться хронический кашель, когда человек страдает, например, бронхитом, и он постоянно кашляет. Также не стоит оставлять без внимания такие факторы, как запоры, избыточная масса тела (лишний вес)… это все как раз относится к обменным вещам.
Вот это сочетание факторов, производящих и предрасполагающих, приводит к тому, что развивается, так называемая, тазовая грыжа, т.е. пролапс гениталий.
Можно сказать, что опущение органов малого таза может быть связано с ослаблением связок и мышц, поддерживающих матку и влагалище.
— В чем заключаются жалобы пациенток, которым, в итоге, ставят диагноз: «пролапс матки»? И когда, на какой стадии, начинают поступать эти жалобы?
Первые жалобы возникают при первой стадии. Как правило, небольшое опущение матки и шейки ощущается женщиной как наличие инородного тела во влагалище. Зачастую, это опущение сочетается с элонгацией матки, т.е. с ее удлинением. Таким образом, получается, что женщина практически ощущает свою шейку во входе во влагалище.
Следующим этапом, если опущение прогрессирует дальше (а оно всегда имеет прогрессирующий характер), может быть вовлечение мочевого пузыря и прямой кишки. Если симптом уже появляется со стороны мочевого пузыря, то может отмечаться так называемая дизурия (нарушение мочеиспускания) или же сложный вид рефлюкса мочи (заброс мочевого пузыря в мочеточники с развитием хронической инфекции от пилонефритов и вплоть до гидронефрозов). Также может наблюдаться острая задержка мочи. Это может быть вызвано следующим фактором. В норме, задняя стенка мочевого пузыря спаяна с передней стенкой влагалища, и опущение передней стенки влагалища за собой тянет заднюю стенку мочевого пузыря с образованием, так называемой,
цистотеле
, т.е. уже грыжей мочевого пузыря – мочевой пузырь делится на две части, возникает
двухэтапное мочеиспускание
. Чтобы мочевой пузырь сокращался адекватно, нужно параллельное правильное сокращение всех мышц, чего не происходит, т.к. одна часть пузыря висит в виде грыжи. Вот эта сама вторая часть и сдавливает уретру, в связи с чем и происходит острая задержка мочи. В этом случае только катетер, введенный через уретру в мочевой, ликвидирует такое осложнение.
Если вовлекается прямая кишка, то в этой ситуации пациентка отмечает запоры, неустойчивый стул. Зачастую, эти все нарушения связываются между собой: один усиливает второй, второй – третий и т.д. В общем, пролапс матки усугубляется запорами и расстройствами в
работе кишечника
.
Но самая главная проблема состоит в том, что пролапс гениталий резко ухудшает качество половой жизни: дискомфорт женщины испытывают сильнейший. А когда у пациентки молодой, репродуктивного возраста, нарушается половая жизнь, сами понимаете, ни к чему хорошему это не приводит. Основная жалоба бывает именно у молодых женщин: «у меня нет нормальной интимной жизни».
— А может ли заметить какие-либо опущения половых органов сексуальный партнер? Как-нибудь визуально это проявляется?
Он видит зияющую половую щель и выпадающую из нее шейку, т.е. для него что-то инородное. И тактильно это ощущается. Но, опять-таки, самое главное, что женщина испытывает боль во время полового акта.
— Константин Викторович, а расскажите, пожалуйста, об эволюционной составляющей в лечении этого заболевания?
При выраженном опущении матки эффект даст только хирургическое лечение.
КЛАССИЧЕСКАЯ МЕТОДИКА
Есть, так называемая, основная классическая методика, которая была основана на пластике со стороны промежности. Т.к. выпадение происходит со стороны влагалища, т.е. ослабляются связки сзади и спереди влагалища, фиксирующиеся к крестцам и к тазовым костям, то и пластика была направлена на коррекцию со стороны влагалища:
задние кольпорафии
,
передние кольпорафии
, ушивались фасции мочевого пузыря и прямой кишки, т.е. восстанавливался третий уровень нарушения фиксации тазового дна. При этом внутри никаких оперативных вмешательств не выполнялось, т.е. первый и второй уровень не корригировался. Проблема была в том, что как при паховой и пупочной грыжах, если использовалась только пластика местными тканями, то процент рецидива доходил до 15, т.е. из 100 оперированных женщин у 15-ти все это возвращалось вновь.
СЕТЧАТЫЕ ИМПЛАНТЫ
Медицина развивалась, и уже в 70-80-е годы появились сетчатые импланты, которые активно стали использоваться для пластики как грыж пупочных и паховых, так и грыж тазовых. Располагать их можно было с двух сторон. Первый способ – со стороны промежности (огромное количество систем было в этом плане сделано, и лет 20 этот способ активно использовался в мире). Со стороны промежности эта сеточка ставилась под фасции рядом с влагалищем, как бы создавая ажурный каркас, удерживая тазовое дно вместе со своими органами, связками и мышцами, чтобы не было этого опущения.
Синтетические импланты
позволили с одной стороны снизить количество осложнений – количество рецидивов снизилось с 15% до 0,5%. Но в то же время, расположение сетчатого импланта рядом с влагалищем у женщины, живущей половой жизнью, стали приводить к тому, что стали возникать эрозии во влагалище. Именно в дне этой эрозии находился сетчатый имплант, где и происходило его инфицирование. И эти эрозии инфицированного импланта доходили до 30% даже в руках у хороших хирургов, т.е. у каждой 3ей женщины. В результате, в Америке (а это направление шло именно оттуда) была создана Ассоциация женщин, которые пострадали от этих операций. В настоящее время постановка сетчатых имплантов со стороны промежности в Америке запрещена.
Вторая методика установки сетчатого импланта – это, так называемая, промонтофиксация в чистом виде. Такая операция может быть выполнена как открыто лапаротомно через разрез, так и лапароскопически через дырочки. И суть его в том, что этот сетчатый имплант устанавливается со стороны живота – а не со стороны промежности. Если мы ставим сетчатый имплант со стороны брюшной полости, лапароскопически или открыто, то количество осложнений становится меньше. Хоть женщина и не испытывает дискомфорта, минус такой операции все равно остается. Т.к. сетчатый имплант располагается вокруг влагалища и фиксируется нерассасывающимися нитями к стенкам влагалища, все равно наличие эрозии вполне вероятно и, зачастую, возникает. Также есть вероятность инфицирования импланта.
Приведем пример. Скажем, к примеру, эта операция была сделана женщине в 40 лет, когда стенка влагалища у нее была толстая (примерно 4-5 мм, а иногда и до 1 см может доходить толщина), т.к. уровень эстрогена в крови высок. Но вот, через лет 5-7 количество эстрогенов упало, женщина уходит в климакс, и стенка влагалища утоньшается (это физиологическое явление – никуда мы от этого не денемся). И та фиксация, что была в 40 лет, в 50 будет уже далеко не та: могут прорезаться шовчики, т.е. будет микроскопическое прорезывание. А т.к. в полости влагалища всегда есть инфекция (не обязательно «злая»), то эта инфекция через те самые микроскопические прорезания попадает в сетчатый имплант, т.е. ту стерильную зону, где вообще никаких, даже своих, микробов не должно быть. Это приводит к инфицированию импланта. Проводя такую операцию, мы не можем спрогнозировать, что будет через 5, 10, 15 лет…
— А какой метод предлагаете вы?
Мы около 17 лет занимаемся этим вопросом, и мы решили в данной ситуации пойти следующим путем: взять и объединить две методики – хорошую старую методику пластики местными тканями и, так называемую, облегченную промонтофиксацию. Таким образом, мы укрепляем третий уровень мышечно-связочного аппарата, а потом, лапороскопически, мы ставим этот сетчатый имплант, но не в таком виде, в каком это классически ставится, окутывая стенку влагалища (потому что этот классический вариант подразумевает отсутствие пластики со стороны промежности), а мы делаем облегченную промонтофиксацию, т.е. прикрепляем связочный аппарат матки с помощью сетчатого импланта к крестцу, но не окутывая влагалище сеткой, только за связки, за шейку, т.е. за те плотные соединительно-тканные структуры. Таким образом, мы формируем как бы новую связку, взамен этим слабым, не входя в паровагинальное пространство.
Пациентки могут ходить уже в день операции. В клинике нужно находиться всего два-три дня максимум, после чего женщина может активно двигаться. Единственное, мы не рекомендуем женщинам кататься на велосипеде, заниматься греблей. А так, плавание, бег, гимнастика, фитнес… все дозволено. Также половая жизнь после таких операций не подлежит никаким ограничениям.
— После подобных операций как быстро можно вернуться к половой жизни?
Обычно нужно выждать полтора месяца. Как, собственно, и после родов.
— А вот женщина еще сможет выносить ребенка и родить после таких операций?
В любом случае, это делать не рекомендуется. Т.е она, в принципе, это сможет сделать, но, как правило, это может закончиться рецидивом этого пролапса. Если женщина достаточно молодая, и после первого ребенка у нее развился пролапс, то мы рекомендуем ей родить второй раз, и потом сделать корригирующую операцию.
После операции по устранению пролапса матки женщина может рожать, но операцию придется делать повторно. А делать второй раз всегда сложнее, чем оперировать свежие ткани.
— А если у женщины уже четвертая степень пролапса, у нее уже грыжа мочевого пузыря, удалили бы вы параллельно эту грыжу, делая операцию по устранению пролапса по вашей методике?
Она, грыжа мочевого пузыря, корректируется, она не удаляется. Т.е. лапароскопически мы возвращаем матку с шейкой и верхнюю часть влагалища в брюшную полость на место, и сетчатым имплантом фиксируем ее к крестцовой связке, а дальше, со стороны промежности, корректируется весь этот мышечно-связочный аппарат, в т.ч. и задняя стенка мочевого пузыря и ушиваются фасции, удерживающие его.
Константин Викторович, спасибо вам большое за такую подробную и ценную информацию, данную вами для наших читателей.
www.puchkovk.ru
+7 (495) 222-10-87
Источник
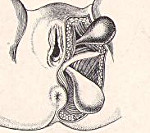
Промежностная грыжа — грыжевое выпячивание абдоминальных или тазовых органов в мягкие ткани промежности. Проявляется наличием эластичного образования в перинеальной области, периодическими или постоянными тянущими болями, дискомфортом при ходьбе, нарушениями мочеиспускания, дефекации. Диагностируется с помощью физикального осмотра, влагалищного, пальцевого ректального исследования, УЗИ грыжевого образования, органов брюшной полости, таза. Устраняется путем проведения промежностной, брюшнополостной или комбинированной герниопластики с ушиванием дефекта, использованием ауто- или аллотрансплантатов.
Общие сведения
Перинеальные (промежностные) грыжи принадлежат к категории редких грыжевых образований, локализуются в тканях тазового дна. Обычно встречаются в возрасте 40-60 лет, у женщин выявляются в 5 раз чаще, чем у мужчин. По наблюдениям специалистов в сфере общей хирургии, герниологии, гастроэнтерологии, андрологии, акушерства и гинекологии, у женщин преобладают передние перинеальные грыжи, у мужчин — задние, что связано с анатомическими особенностями строения мочеполовой диафрагмы у представителей разного пола. Основными особенностями промежностных грыжевых образований являются преимущественно небольшие размеры, сложность диагностики из-за нетипичного расположения и развитой жировой клетчатки в области ягодичной складки, промежности, частое рецидивирование, склонность к ущемлению, обусловленная недостаточной эластичностью грыжевых ворот.

Промежностная грыжа
Причины промежностной грыжи
Возникновение перинеальных грыжевых выпячиваний вызвано несостоятельностью тазовой мускулатуры, неспособной противостоять нормальному или повышенному давлению в брюшной полости. Вероятность образования грыжевого дефекта в области промежности повышается при наличии у пациента родственников с различными грыжами, ожирения или истощения, астенического телосложения. В группу риска входят больные со стигмами врожденной дисплазии соединительной ткани (миопией, подвывихом и вывихом хрусталика, сколиозом, плоскостопием, косолапостью, варикозной болезнью, геморроем и т. п.). Анатомической предпосылкой промежностного грыжеобразования является наличие пузырно-маточной, маточно-прямокишечной ямок у женщин, пузырно-ректальной ямки у мужчин. Непосредственными причинами формирования перинеальной грыжи становятся:
- Ослабление мышц дна таза. Вероятность расхождения пучков мышечных волокон, образования дефектов в связочно-фасциальных образованиях, формирующих мочеполовую и тазовую диафрагму, увеличивается при частых родах, вынашивании многоплодной беременности или крупного плода. Это связано с повышенной механической нагрузкой на тазовое дно, возникающей во время гестации и родов.
- Повреждение промежностной мускулатуры. Целостность тазовых мышц нарушается при перинеотомии, эпизиотомии, разрывах промежности в родах. Грыжи тазового дна наблюдаются у больных, перенесших операции с абдоминально-перинеальным и перинеальным доступом — брюшно-промежностную экстирпацию прямой кишки, иссечение дермоидных кист, радикальную простатэктомию и др.
Выходу содержимого брюшной полости через ослабленные участки промежности способствует значительное разовое, периодическое или постоянное повышение внутриабдоминального давления. Грыжевое выпячивание может формироваться при потугах во время родов, натуживании при запорах, затрудненном мочеиспускании у пациентов с аденомой предстательной железы, надсадном кашле, поднятии тяжестей. Возможно образование грыжи при наличии больших и гигантских объемных образований в полости живота (забрюшинных шванном, нефробластом, гемангиоэпителиом печени и пр.).
Патогенез
Механизм образования промежностной грыжи основан на постепенном истончении слоев тазового дна в слабых зонах при повышении давления в абдоминальной полости. Под давлением собственного веса внутренние органы с покрывающей их париетальной брюшиной внедряются в участки мочеполовой или тазовой диафрагмы, расслаивают их мускулатуру, растягивают фасции, проникают в подкожную клетчатку, образуя грыжевые ворота и выпячивание. Сформировавшаяся грыжа имеет грыжевой мешок, представленный париетальной серозной оболочкой, содержит тазовые или брюшнополостные органы и зачастую отличается склонностью к увеличению размеров. Обычно брюшина, вышедшая за пределы грыжевых ворот, утолщается и подвергается фиброзному перерождению за счет асептического воспалительного процесса.
Классификация
Систематизация промежностных грыж проводится с учетом их расположения. Анатомический подход максимально учитывает особенности формирования грыжевого выпячивания и его содержимого. Как и другие грыжи, перинеальные образования могут быть неполными и полными, вправимыми и невправимыми. Ориентиром для отнесения выпячивания к определенному анатомическому типу является межседалищная линия, разделяющая область промежности на передний и задний отделы. Соответственно различают:
- Передние промежностные грыжи. Начинаются в мочепузырно-маточной тазовой ямке, проходят между седалищно-пещеристой, передней промежностной, луковично-пещеристой мышцами, выпячиваясь в большую половую губу. В грыжевом мешке чаще всего содержатся мочевой пузырь и женские половые органы.
- Задние промежностные грыжи. Происходят из маточно-ректального или мочепузырно-ректального углубления тазовой брюшины. Проходят через мышцу, поднимающую задний проход, в седалищно-прямокишечную ямку. Обычно содержат кишечник, сальник, могут сочетаться с выпадением прямой кишки.
Симптомы промежностной грыжи
Клиническая картина заболевания развивается постепенно. По центру большой половой губы или возле анального отверстия появляется мягкое эластичное выпячивание. В начальном периоде у пациента периодически возникают тянущие боли в промежностной области или внизу живота, которые со временем становятся постоянными, могут иррадиировать в ногу, поясницу. При увеличении образования в размерах иногда отмечается дискомфорт при ходьбе. У женщин наблюдаются болезненные ощущения во время полового акта. Симптомы грыжи зависят от органов, заполняющих грыжевой мешок. При попадании в выпячивание мочевого пузыря выявляются дизурические расстройства, недержание мочи, боли при мочеиспускании. Зачастую развиваются хронические запоры, обусловленные вовлечением в процесс прямой кишки. Общее состояние пациентов с грыжей промежности не нарушено.
Осложнения
Если содержимым грыжи является петля кишечника, может формироваться кишечная непроходимость, проявляющаяся сильными болями в животе, задержкой стула, газов, многократной рвотой. При длительном течении заболевания, травмировании выпячивания, присоединении инфекции возможна промежностная флегмона, для которой характерно нарушение общего состояния больного (возникновение фебрильной лихорадки, озноба, головной боли, тошноты), появление местных признаков воспаления. Наиболее серьезное осложнение болезни — ущемление промежностной грыжи, которое приводит к ишемии и некрозу содержимого грыжевого мешка. При отсутствии лечения повышается риск присоединения вторичной инфекции с развитием перитонита.
Диагностика
Постановка диагноза может быть затруднена на начальных этапах заболевания, когда грыжевой мешок имеет маленькие размеры и визуально не определяется. Подозревать наличие грыжи промежности следует у представителей группы риска при наличии характерной клинической картины. Диагностический поиск направлен на тщательное обследование больных для исключения другой патологии. Для диагностики грыжи наиболее информативны:
- Физикальный осмотр. Пальпация и перкуссия являются основными способами, с помощью которых определяются локализация и размеры образования. У мужчин дополнительно осуществляют пальцевое исследование прямой кишки для выявления задней грыжи промежности, а также сопутствующей патологии (простатита, аденомы простаты).
- Влагалищное исследование. Осмотр половых органов женщины на гинекологическом кресле необходим для обнаружения передней промежностной грыжи, которая пальпируется в виде небольшого выпячивания на передней стенке влагалища. Во время осмотра берут мазок для бактериологического анализа микрофлоры с целью исключения инфекционного процесса.
- УЗИ промежностного выпячивания. Ультразвуковое исследование выполняется для подтверждения диагноза, позволяет врачу оценить размеры и содержимое грыжевого мешка, состояние органов, входящих в его состав. Сонография имеет высокую диагностическую ценность при проведении дифференциального диагноза с другими объемными образованиями.
Изменения в лабораторных анализах крови (повышения уровня лейкоцитов, увеличение СОЭ) наблюдаются только в случае развития осложнений. При попадании мочевого пузыря в грыжевой мешок в клиническом анализе мочи может обнаруживаться белок, слизь, повышенное содержание лейкоцитов и эритроцитов в поле зрения. Для исключения патологии со стороны абдоминальных, тазовых органов производится обзорная рентгенография, УЗИ брюшной полости, цистоскопия, ректороманоскопия.
Дифференциальная диагностика осуществляется с паховой, седалищной, бедренной грыжами, паховой лимфаденопатией, доброкачественными и злокачественными образованиями промежностной области, кишечной непроходимостью, у женщин — с бартолинитом, скинеитом, у мужчин — с варикоцеле, гидроцеле, опухолью или эктопией яичка. Кроме осмотра хирурга пациенту рекомендованы консультации гастроэнтеролога, проктолога, гинеколога, уролога, андролога, онколога.
Лечение промежностной грыжи
Единственным методом устранения дефекта является герниопластика. Хирургическое вмешательство обычно проводят в плановом порядке. Экстренная операция требуется при ущемлении грыжи. При неосложненном течении заболевания предпочтителен промежностный доступ, через который после выделения и иссечения грыжевого мешка удобнее закрывать грыжевые ворота. При хорошо сохраненной тазовой мускулатуре дефект между мышцами ушивается. При мышечной атрофии выполняется аутопластика фрагментом большой ягодичной мышцы, апоневротической тканью или аллопластика с установкой сетчатого синтетического имплантата. Возможное ущемление грыжевого выпячивания становится показанием к лапаротомии или комбинированному вмешательству, позволяющему провести качественную ревизию органов и при необходимости осуществить их резекцию в пределах здоровых тканей.
Прогноз и профилактика
При своевременной диагностике и адекватном хирургическом лечении у большинства пациентов наступает выздоровление. Прогноз благоприятный. В отдельных случаях наблюдается рецидив промежностной грыжи. Меры профилактики перинеального грыжеобразования у больных из групп риска неспецифичны, предполагают ограничение веса поднимаемых тяжестей, регулярные физические нагрузки, направленные на укрепление тазовых мышц, снижение массы тела, своевременное опорожнение мочевого пузыря, нормализацию стула, адекватную терапию заболеваний, сопровождающихся повышением внутрибрюшного давления.
Источник


