Параэзофагеальная грыжа хирургическое лечение

Показания и методика операции пластики параэзофагеальной грыжи
а) Показания к операции при параэзофагеальной грыже. Параэзофагеальная грыжа — относительно редкое заболевание, встречающееся в основном у пожилых больных. Истинная параэзофагеальная грыжа типа I не имеет «скользящего» компонента.
При ней место соединения пищевода с желудком остаётся в брюшной полости, а рядом с пищеводом образуется большой грыжевой мешок из брюшины, лежащий спереди и/или слева. Пищеводное отверстие диафрагмы обычно очень расширено. В грыжевом мешке, находящемся в переднем средостении, обычно лежит дно желудка.
Гораздо чаще встречают параэзофагеальную грыжу типа II, в которой пищеводно-желудочный переход и верхний отдел желудка поднимаются как единое целое в грудную полость. Реже, если пищеводное отверстие диафрагмы и грыжевой мешок становятся очень большими, большая часть желудка заворачивается спереди в средостение в грыже типа III. Перевёрнутый желудок может почти полностью находиться в грудной полости.
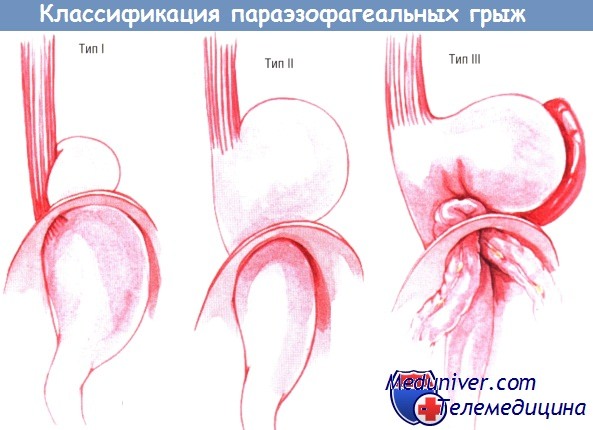
Большинство параэзофагеальных грыж имеет скользящую часть, при том что пищеводножелудочный переход находится в грудной клетке. Поскольку желудочно-пищеводный рефлюкс у этих больных встречают редко, заболевание может протекать бессимптомно либо с умеренными неспецифическими симптомами, такими как отрыжка, быстрая насыщаемость или ощущение переполнения в груди.
В настоящее время считают, что, если у больных нет симптомов, в пластике грыжи нет необходимости. Однако если симптомы значительны, риск ущемления, кровотечения и/или перфорации достаточно большой. Стаз желудочного содержимого может привести к изъязвлению и гастриту в части желудка, находящейся в грыже. Самое тяжёлое осложнение — ущемление с развитием странгуляционной непроходимости — катастрофическое событие с весьма высокой летальностью.
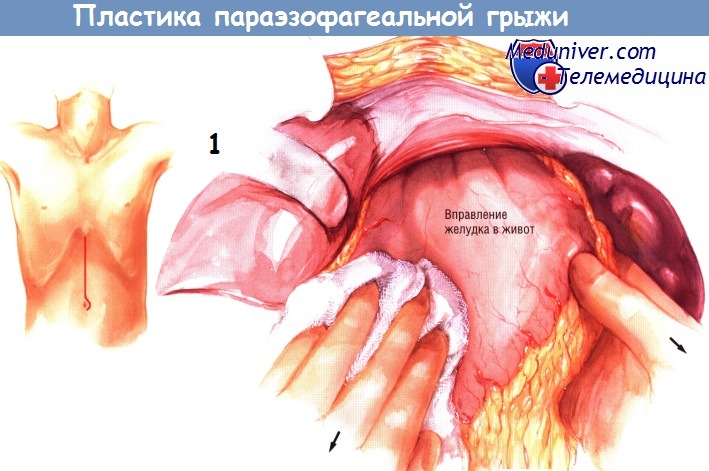
б) Техника операции при параэзофагеальной грыже. Операцию можно выполнить как через торакальный, так и через абдоминальный доступ. Чаще используют абдоминальный доступ, поскольку больные легче переносят его.
Выполняют верхнюю срединную лапаротомию, обе рёберных дуги разводят ретракторами, прикреплёнными к раме, фиксированной к операционному столу. При грыже типа IV в средостении, кроме желудка, могут находиться селезёнка и ободочная кишка. Желудок почти всегда удаётся низвести в брюшную полость, осторожно потягивая его вниз. Экспозиции обычно помогает оттягивание вниз треугольной связки, приводящее к смещению левой доли печени вправо.
Удалять из средостения большой грыжевой мешок, всегда бывающий при параэзофагеальной грыже, не обязательно. Однако если он будет удалён, это облегчит идентификацию нужных слоёв тканей при пластике грыжевых ворот. При иссечении задней части грыжевого мешка необходима осторожность, чтобы не ранить задний (правый) ствол блуждающего нерва. В процессе удаления грыжевого мешка пищевод полностью мобилизуют, а оба блуждающих нерва идентифицируют и оставляют прикреплёнными к пищеводу.
После вправления грыжи её мешок иссекают и полностью мобилизуют абдоминальную часть пищевода вместе с дном желудка, а расширенное пищеводное отверстие диафрагмы суживают. Предпочтительно закрывать пищеводное отверстие диафрагмы сзади вперёд, тем самым перемещая пищевод кпереди. Как было отражено на предыдущих схемах пластики пищеводного отверстия диафрагмы, через ножки диафрагмы проводят нити (шёлк № 2 или пролен), но сначала их не завязывают.
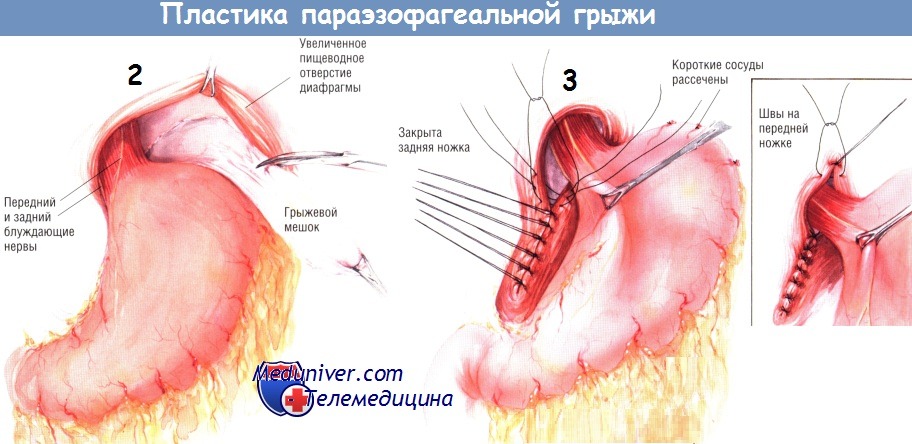
Ножки диафрагмы следует сопоставлять при условии, что в пищеводе будет находиться расширитель Maloney 16 Fr, позволяющий отверстию диафрагмы аккуратно облегать пищевод. Некоторые хирурги предпочитают накладывать швы на диафрагму спереди, избегая тем самым значительного смещения пищевода кпереди. Кроме того, некоторые хирурги считают, что швы на пищеводном отверстии диафрагмы следует укреплять синтетической или биологической сеткой.
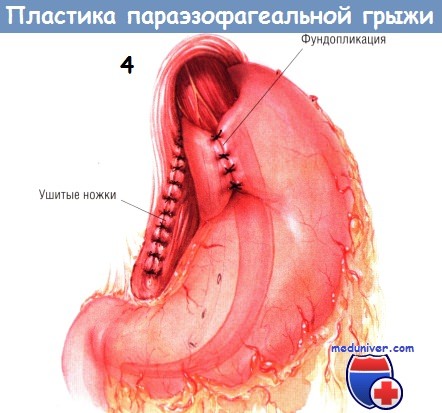
Во время мобилизации кардиальной части желудка рассекают связку между печенью и желудком вместе с ветвями левых желудочных сосудов. Кроме того, пересекают несколько коротких сосудов, без чего невозможна фундопликация. В связи с выхождением желудка в грыжу короткие сосуды удлиняются, поэтому их достаточно просто пересечь. Фундопликацию проводят, оборачивая очень подвижную фундальную часть желудка вокруг пищевода сзади и подшивая её к прилегающему дну и пищеводу рядом из четырёх шёлковых нитей № 2/0.
Многие из параэзофагеальных грыж имеют скользящую часть. Даже если её нет, всё равно полностью мобилизуют желудочно-пищеводный переход и его задние связки низводят вниз во время диссекции. Фундопликация необходима, поскольку она увеличивает объём фундальной части желудка, тем самым уменьшая вероятность рецидива грыжи. Брюшную полость закрывают без дренажей.
Альтернативная операция — простая фиксация желудка к передней брюшной стенке с выведением гастростомической трубки после вправления грыжи и сшивания ножек диафрагмы. Фундопликацию в таком случае не делают. Данное вмешательство можно выполнить пожилому больному либо при необходимости сокращения времени вмешательства у больного, состояние которого отягощено сопутствующей патологией. Ещё одна причина поступить так — наличие выраженных спаек, не позволяющих мобилизовать дно желудка для формирования муфты при фундопликации.
— Также рекомендуем «Показания и методика операции удаления дивертикула пищевода — Ценкера»
Оглавление темы «Операции на пищеводе.»:
- Показания, доступ и ход лапароскопической фундопликации по Ниссену
- Показания, доступ и ход фундопликации по Toupet
- Доступ и ход лапароскопической фундопликации по Toupet
- Показания, доступ и ход операции Belsey Mark IV при рефлюксной болезни (ГЭРБ)
- Показания, доступ и ход пластики пищевода по Коллису-Ниссену при стриктуре, укорочении
- Показания и методика резекции стриктуры пищевода с замещением сегментом толстой кишки
- Показания, доступ и ход операции пластики параэзофагеальной грыжи
- Показания и методика операции удаления дивертикула пищевода — Ценкера
- Показания и методика подвешивания дивертикула Ценкера — дивертикулопексии
- Показания и методика резекции наддиафрагмального дивертикула пищевода
Источник
Параэзофагеальной грыжей называется хроническое, неинфекционное заболевание, характеризующееся смещением нижней части пищевода, желудка или кишечника в грудную полость. В норме эти органы расположены под диафрагмой. Уровень заболеваемости выше в преклонном возрасте. Женщины сталкиваются с подобной проблемой чаще мужчин.

Параэзофагеальной грыжей называется хроническое, неинфекционное заболевание, характеризующееся смещением нижней части пищевода, желудка или кишечника в грудную полость.
Причины появления
Факторами риска развития диафрагмальной грыжи являются:
- Врожденные пороки развития.
- Слабость связок в области пищеводного отверстия диафрагмы.
- Низкая физическая активность.
- Нарушение развития соединительной ткани. Наблюдается при синдроме Марфана.
- Плоскостопие.
- Геморрой.
- Варикозное расширение вен.
- Хронический запор. Способствует повышению давления в брюшной и грудной полостях, что приводит к смещению органов. Возможен при хронических кишечных инфекциях.
- Тупые травмы живота.
- Поднятие тяжестей.
- Вздутие живота.
- Скопление жидкости в брюшной полости.
- Резкие наклоны туловища.
- Беременность.
- Интенсивный, приступообразный кашель. Наблюдается при бронхите и астме.
- Рефлюксная болезнь. Наблюдается при неправильном режиме питания. Данная патология становится причиной воспаления пищевода и образования рубцов, которые приводят к укорочению органа и грыже.
- Термические и химические ожоги слизистой.
- Эндокринная патология.
- Наличие вредных привычек.
- Тяжелые роды.
Симптомы
Клиническими признаками этой патологии являются:
- Боль. Ощущается в верхней части живота и распространяется по ходу пищеводной трубки. Она иррадиирует в спину и между лопатками. Данный симптом возникает после приема пищи или нагрузки и ослабевает при смене позы и после глубокого вдоха. Часто появляется чувство давления в грудной клетке (некоронарная кардиалгия). По своим характеристикам этот симптом напоминает стенокардию и инфаркт миокарда.
- Чувство перебоев в работе сердца. Наблюдается при нарушении сердечного ритма по типу тахикардии или экстрасистолии.
- Тошнота. Часто приводит ко рвоте.
- Рвота с примесью крови. Часто наблюдается при внутреннем кровотечении.
- Одышка.
- Бледная, с синюшным оттенком кожа.
- Падение артериального давления.
- Учащенное сердцебиение.
- Горькая или кислая отрыжка.
- Горький привкус во рту.
- Дисфагия (затруднение продвижения пищи по пищеводу). Является специфическим признаком грыжи. Дисфагия чаще развивается во время поспешной еды, употребления слишком горячей, холодной или жидкой пищи.
- Кашель и хрипы. Возникают при попадании кусочков пищи в дыхательные пути.
- Боль в языке.
- Охриплость голоса.
- Икота. Чаще наблюдается при аксиальной грыже. Икота может длиться несколько недель или месяцев.
- Изжога (жжение за грудиной).
Диагностика
При подозрении на скользящую грыжу пищеводного отверстия диафрагмы требуется обратиться к врачу (гастроэнтерологу). Для уточнения диагноза понадобятся:
- опрос;
- пальпация живота;
- перкуссия (простукивание);
- аускультация (выслушивание легких и сердца);
- ФЭГДС (осмотр пищевода и слизистой желудка с помощью зонда, оснащенного камерой);
- рентген с использованием бариевой смеси;
- УЗИ органов брюшной полости;
- измерение кислотности желудочного сока;
- эзофагеальная манометрия (измерение сократимости органа);
- электрокардиография;
- анализ рвотных масс и кала на скрытую кровь;
- биопсия с цитологическим анализом;
- электрофизиологическое исследование (импедансометрия).
Дифференциальная диагностика проводится со стенокардией, инфарктом миокарда, рефлюкс-эзофагитом, опухолями и желудочно-кишечной патологией.
Классификация
Выделяют следующие виды параэзофагеальных выпячиваний:
- фундальные (характеризуются смещением фундального отдела желудка вверх);
- антральные (отличаются смещением заднего отдела желудка, расположенного ближе к 12-типерстной кишке);
- ущемленные и неущемленные;
- фиксированные и нефиксированные.
Наряду с параэзофагеальными существуют также аксиальные и смешанные грыжи. Выделяют 3 степени тяжести данной патологии. При 1 степени брюшная часть пищеводной трубки располагается ниже диафрагмы, а кардиальный отдел желудка — на уровне дыхательной мышцы. При этом желудок прилежит к диафрагме.
При 2 степени грыжи кривизна желудка находится в области пищеводного отверстия, а абдоминальная часть пищевода определяется в грудной полости.
При 3 степени патологии пищеводная трубка и большая часть желудка мигрируют в грудную полость.

Образование параэзофагеальной грыжи.
Чем опасна подобная грыжа
При грыже диафрагмы (ГПОД) возможны следующие осложнения:
- Гастрит. Воспаляется часть желудка, которая непосредственно смещена. Характеризуется нарушением моторики органа.
- Анемия. Развивается вследствие внутреннего кровотечения. Проявляется головокружением, слабостью и бледностью кожи. Снижается уровень гемоглобина и эритроцитов.
- Выпадение слизистой желудка.
- Ущемление грыжи.
- Артериальная гипотензия.
- Аспирационная пневмония (воспаление легких). Возникает при рвоте.
- Трахеоброхит (сочетанное воспаление бронхов и трахеи).
- Образование пептической язвы.
- Укорочение пищеводной трубки.
- Сдавливание аорты.
- Дисфункция кардиального клапана.
- Инвагинация (врастание одного участка органа в другой).
- Перфорация стенки.
- Рубцовое сужение пищевода и как следствие — затруднение приема пищи.
- Пищеводное и желудочное кровотечение.
- Развитие эрозивного эзофагита.

При грыже диафрагмы (ГПОД) возможны осложнения, например, гастрит. Воспаляется часть желудка, которая непосредственно смещена. Характеризуется нарушением моторики органа.
Постоянный заброс желудочного сока в пищевод может стать причиной перерождения клеток (рака).
Неоперативное лечение
Вначале проводится консервативная терапия. Она включает в себя прием медикаментов, соблюдение диеты и режима питания, отказ от вредных привычек (курения и алкоголя) и ограничение физических нагрузок.
Медикаменты
При диафрагмальной грыже могут назначаться следующие лекарства:
- Антациды (Фосфалюгель, Алмагель, Гевискон, Ренни, Маалокс). Данные препараты нейтрализуют соляную кислоту, защищая слизистую. Эти медикаменты показаны при кислой отрыжке и изжоге на фоне грыжи.
- Блокаторы H2-гистаминовых рецепторов (Ранитидин-Акос, Зантак, Квамател, Фамотидин-Акос). Эти лекарства снижают кислотность желудка, помогая тем самым устранить болевой синдром.
- Блокаторы протонной помпы (Омез, Париет).
- Прокинетики (Итомед, Ганатон, Тримедат). Данные лекарства противопоказаны при желудочно-кишечных кровотечениях.
Народные средства
При данной патологии эффективны следующие народные средства:
- отвар на основе семян льна;
- чай на основе ромашки и ежевики;
- липовый чай с малиной и медом.
Необходимо придерживаться правильного питания. При грыже нужно:
- есть не позднее чем за 3 часа до сна;
- отказаться от алкоголя;
- исключить из меню кофе, шоколад, бобовые, капусту, кислые, жирные, острые и копченые продукты и блюда;
- не пить газированные напитки.
При данной патологии полезны кисломолочные продукты, негазированная вода, соки, морсы, постное мясо, крупы, сладкие фрукты и ягоды, постный сыр и яичные белки. Питаться необходимо понемногу 4-6 раз в день.
Лечебная физкультура
При грыже полезна гимнастика. Разрешены следующие упражнения:
- выпячивание живота на вдохе и расслабление на выдохе в положении лежа на боку с приподнятой головой;
- медленные наклоны туловища вперед;
- повороты туловища при неподвижном тазе;
- максимальное вытягивание свободной руки назад за спину в положении лежа на боку;
- задержка дыхания;
- движение локтями в сторону колен в положении лежа на спине с согнутыми коленями и скрещенными за головой руками.
Занятия должны проводиться в свободной одежде перед приемом пищи. Не рекомендуются резкие наклоны туловища ввиду того, что содержимое желудка может забрасываться в пищевод, вызывая изжогу и отрыжку. Комплекс упражнений подбирает врач по ЛФК.

При грыже полезна гимнастика. Комплекс упражнений подбирает врач по ЛФК.
Хирургическое вмешательство
Операция проводится при тяжелом протекании заболевания. Наиболее эффективны следующие вмешательства:
- Фундопликация по Ниссену. Она предполагает восстановление нужного угла между брюшным отделом пищеводной трубки и дном желудка. Из желудка готовится лоскут, который фиксируется в месте отверстия (расширения диафрагмы).
- Резекция. Проводится в случае рубцового сужения пищеводной трубки.
- Гастропексия (фиксация органов к структурам, расположенным под диафрагмой рядом с брюшной стенкой).
Операция чаще всего проводится в плановом порядке. Предварительно сдаются анализы и проводятся инструментальные исследования. Доступ к тканям может быть открытым (через разрез в брюшной стенке) или эндоскопическим.
Показания к операции
Показаниями к хирургическому лечению грыжи являются:
- безуспешность консервативной терапии;
- ущемление грыжевого содержимого;
- сужение пищевода;
- дисплазия тканей.

Операция проводится при тяжелом протекании заболевания.
Операция противопоказана при развитии острой инфекционной патологии, декомпенсированной сердечной и дыхательной недостаточности, нарушении свертывания крови, тяжелом поражении почек и печени, онкологической патологии и во время беременности
Лапароскопия
Хирургическое лечение больных может проводиться посредством лапароскопии (зондирования). Ее преимуществами являются меньшая травматичность ткани и простота. После предварительного обезболивания делается прокол, после чего вводится трубка с камерой. Хирург устраняет грыжу, глядя на экран монитора.
Профилактика
Параэзофагеальная грыжа пищеводного отверстия может развиться у молодых людей, поэтому профилактика должна проводиться с юного возраста. Нужно придерживаться следующих рекомендаций:
- своевременно лечить имеющиеся заболевания органов пищеварения (язву, гастрит, панкреатит, холецистит, энтероколит);
- не реже 1 раза в год посещать гастроэнтеролога и проходить ФЭГДС;
- не переедать;
- не есть на ночь;
- придерживаться диеты;
- предупреждать длительный кашель и запор;
- дозировать физическую нагрузку (не поднимать тяжести);
- не употреблять спиртные напитки;
- не курить;
- не делать резких наклонов туловища после приема пищи;
- заниматься спортом;
- больше двигаться;
- предупреждать травмы живота;
- исключить ожоги пищевода.
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=OTWZsh4A5ds&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0833354/data/www/vseogryzhe.ru/wp-content/plugins/morkovnaya_fotogalereya/morkovnaya_fotogalereya.php on line 104
Warning: file_get_contents(https://www.googleapis.com/youtube/v3/videos?id=wg72Qrm_DPM&part=id,contentDetails,snippet&key=AIzaSyBneuqXGHEXQiJlWUOv23_FA4CzpsHaS6I): failed to open stream: HTTP request failed! HTTP/1.0 403 Forbidden
in /var/www/u0833354/data/www/vseogryzhe.ru/wp-content/plugins/morkovnaya_fotogalereya/morkovnaya_fotogalereya.php on line 104
Специфическая профилактика грыжи отсутствует. С целью предупреждения осложнений необходимо своевременно обращаться к врачу и выполнять все его рекомендации.
Источник
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ГРЫЖ
ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
Грыжи пищеводного отверстия диафрагмы (хиатальные грыжи) являются наиболее распространенным вариантом нарушения анатомических взаимоотношений органов брюшной полости. Истинная частота данного состояния неизвестна, поскольку в большинстве случаев хиатальные грыжи не имеют клинических проявлений. Считается, что у лиц моложе 30 лет подобные анатомические изменения отмечаются в 10-15% случаев, в то время как у индивидуумов старше 50 лет – в 60%. Указанная диссоциация объясняется инволютивными изменениями диафрагмы и связочного аппарата желудка улиц старших возрастных групп.
По типу изменений анатомических взаимоотношений между пищеводом, желудком и диафрагмой выделяют грыжи I (аксиальные, скользящие), II (параэзофагеальные), III (смешанные) и IV (содержащие другие органы брюшной полости) типов.
Аксиальные грыжи пищеводного отверстия диафрагмы отмечаются в 90-95% случаев и характеризуются осевым смещением гастроэзофагеального перехода, дна или тела желудка в средостение. Скользящие грыжи не имеют анатомических предпосылок для ущемления, и обычно проявляются симптомами желудочно-пищеводного заброса. При параэзофагеальных грыжах желудочно-пищеводный переход располагается в брюшной полости, в то время как часть желудка через пищеводное отверстие диафрагмы смещается в средостение, проявляясь болевым синдромом. Смешанные грыжи сочетают в себе анатомические изменения, клинические проявления и осложнения аксиальных и параэзофаге-альных. Хиатальные грыжи IV типа несут наибольший риск ущемления, а их клинические проявления зависят от того, какой орган брюшной полости (сальник, тонкая, толстая кишка) смещается в средостение.
Эндоскопическая картина при аксиальных хиатальных грыжах характеризуется смещением желудочно-пищеводного перехода выше ножек диафрагмы и расширением пищеводного отверстия (рис. 1, 2, 3, 4).

При параэзофагеальных грыжах желудочно-пищеводное соустье располага-ется на уровне диафрагмы. Однако лежащие ниже отделы желудка, смещаясь в средостение, препятствуют свободному продвижению аппарата, придавая органу форму “песочных часов” с эксцентрично расположенной зоной сужения.
При параэзофагеальных грыжах желудочно-пищеводное соустье располагается на уровне диафрагмы. Однако лежащие ниже отделы желудка, смещаясь в средостение, препятствуют свободному продвижению аппарата, придавая органу форму “песочных часов” с эксцентрично расположенной зоной сужения.
В случаях смешанных диафрагмальных грыж выявляемые при осмотре изменения включают феномены, характерные для анатомических нарушений I и II типов (рис. 5, 6, 7, 8).

Рентгенологическое исследование верхних отделов пищеварительного тракта с контрастным веществом является обязательным методом инструментального подтверждения хиатальной грыжи. Полипозиционное лучевое сканирование позволяет выявить все детали изменения анатомических взаимоотношений между пищеводом, желудком и диафрагмой (рис. 9, 10, 11, 12).

Показанием к хирургическому лечению аксиальных грыж пищеводного отверстия диафрагмы является неподдающиеся медикаментозному контролю гастрэзофагеальный рефлюкс и его осложнения (пищеводные или внепищеводные). При параэзофагеальных и смешанных хиатальных грыжах необходимость оперативного вмешательства определяется риском их ущемления с развитием перитонита и медиастинита.
Ключевой проблемой хирургии хиатальных грыж является коррекция размеров пищеводного отверстия диафрагмы. Для предотвращения повторной дислокации гастроэзофагеального перехода в средостение при структурной неполноценности ножек диафрагмы или размерах пищеводного отверстия более 5 см применяются протезирующие материалы. При меньших размерах хиатального окна и полноценных ножках использование протезов не требуется (рис. 13, 14, 15, 16).

Выбор методики антирефлюксной реконструкции определяется тяжестью проявлений гастроэзофагеального заброса и характером сократительной активности пищевода. При минимальных проявлениях рефлюкса или нарушениях моторики пищевода выполняются частичные или “мягкие” циркулярные фундопликации (R. Belsey, A. Toupet, A. Watson, D. Dor. P. Donahue и др.). При нормокинезии пищевода и выраженных симптомах рефлюкса выполняются реконструкции R. Nissen, M. Rossetti, L. Hill (рис. 17, 18, 19, 20).

Хорошие отдаленные результаты хирургического лечения грыж пищеводного отверстия диафрагмы, при условии применения протезирующих материалов для коррекции размеров хиатального отверстия, отмечаются у 75-85% пациентов (рис. 21, 22, 23, 24).

В случаях выполнения пластики пищеводного отверстия диафрагмы собственными тканями, рецидив отмечается в 30-45% случаев.
Ниже на видео Вы можете просмотреть:
1. Хирургическое вмешательство — устранение аксиальной грыжи пищеводного отверстия диафрагмы с укреплением хиатального отверстия комбинированным протезом, фундопликацией A. Toupet (д.м.н. Василевский Д.И):
2. Хирургическое вмешательство — устранение параэзофагеальной грыжи пищеводного отверстия диафрагмы с укреплением хиатального отверстия полипропиленовым протезом, фундопликацией A. Toupet (д.м.н. Василевский Д.И):
Источник


