Пластика грыжи по сапежко пупочная грыжа

Оглавление темы «Грыжесение. Кишечные швы.»:
1. Операции при врожденной паховой грыже. Принципы операций при врожденной паховой грыже.
2. Операции при бедренной грыже. Принципы операций при бедренной грыже.
3. Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.
4. Операции при грыже белой линии живота. Принципы операций при скользящих грыжах.
5. Грыжесечение при ущемлённых грыжах. Принципы операций при ущемлённых грыжах.
6. Лапаротомия. Доступы к органам полости живота. Лапаротомные доступы.
7. Косые лапаратомные разрезы. Поперечные лапаратомные разрезы. Комбинированные лапаратомные разрезы.
8. Осмотр брюшной полости при ранениях. Ревизия брюшинной полости при проникающих ранениях живота.
9. Кишечные швы. Кишечный шов. Требования к кишечному шву.
10. Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру.
Разрез кожи при пупочной грыже продольный по средней линии на несколько сантиметров выше пупка с обходом его слева и продолжающийся на 3—4 см ниже.
У тучных больных при пупочной грыже чаще делают полулунный или овальный разрез, окаймляющий грыжевое выпячивание снизу. Кожу и подкожную клетчатку рассекают до апоневроза белой линии живота.
Отпрепаровывая кожный лоскут слева направо, отделяют кожу с подкожной клетчаткой от грыжевого мешка пупочной грыжи. Его выделяют до тех пор, пока не будут четко видны грыжевые ворота, образованные плотным апоневротическим краем пупочного кольца.
Между шейкой грыжевого мешка пупочной грыжи и пупочным кольцом вводят желобоватый зонд и по нему рассекают кольцо в поперечном направлении или по белой линии вверх и вниз. Грыжевой мешок окончательно выделяют, вскрывают, вправляют содержимое, отсекают и ушивают брюшину непрерывным кетгутовым швом.
Пластика по Мейо при пупочной грыже производится тогда, когда пупочное кольцо рассечено в поперечном направлении. Накладывают П-образные швы. Верхний лоскут апоневроза прошивают шелком сначала снаружи внутрь отступя от края на 1,5 см; затем этой же нитью делают стежок на нижнем крае апоневроза снаружи внутрь и изнутри кнаружи, отступя от края его лишь на 0,5 см, и выходят на верхнем крае на том же уровне. Таких швов обычно накладывают 3: 1 в центре и 2 по бокам.
При завязывании нижний край апоневроза перемещают под верхний и фиксируют в виде дупликатуры. Свободный край верхнего лоскута апоневроза подшивают к поверхности нижнего лоскута отдельными узловыми швами (второй ряд швов).
Пластика по Сапежко при пупочной грыже производится тогда, когда пупочное кольцо рассечено продольно. На зажимах Кохера ассистент оттягивает левый край апоневроза и прогибает так, чтобы максимально вывернуть его внутреннюю поверхность. К ней хирург подтягивает и подшивает отдельными узловыми или П-образными шелковыми швами правый край апоневроза, стараясь подвести его по возможности дальше. Свободный левый край апоневроза укладывают поверх правого и подшивают отдельными швами. Достигается апоневротическое удвоение брюшной стенки.

Пластика по Лексеру при пупочной грыже чаще производится у детей при небольших пупочных грыжах путем ушивания пупочного апоневротического кольца шелковым кисетным швом, поверх которого накладывают отдельные узловые швы.
Видео урок анатомии грыжи и хода грыжесечения
Другие видео уроки по топочке находятся: Здесь
— Также рекомендуем «Операции при грыже белой линии живота. Принципы операций при скользящих грыжах.»
Источник
Показания: пупочные грыжи.
Инструментальное обеспечение:
— муляж пупочной грыжи;
— скальпель, ножницы, желобоватый зонд Кохера, тупые и острые крючки, пинцет анатомический, пинцет хирургический, кровоостанавливающие зажимы, иглодержатель Гегара, круглая изогнутая игла, шелк №4-6, кетгут №1-2, шелк № 1-2 (2/0).
При небольших пупочных грыжах у детей можно использовать пластику по Лексеру:
Техника:
I. Оперативный доступ:
— проводят дугообразный разрез по нижней полуокружности грыжевой припухлости (рис. 13.1)
II. Оперативный прием.
1. Обработка грыжевого мешка:
— выделяют шейку грыжевого мешка из клетчатки, не нарушая сращение дна грыжевого мешка с кожей (рис. 12а);
— вскрывают шейку грыжевого мешка
— вправляют (резецируют, удаляют) грыжевое содержимое;
— шейку грыжевого мешка подшивают кетгутом и перевязывают (рис. 12б);
— пересекают шейку грыжевого мешка дистальнее лигатуры (рис.12в);
— после пересечения шейку грыжевого мешка вместе с лигатурой погружают в брюшную полость.
— остаток грыжевого мешка иссекают, за исключением дна, сращенного с кожей.
2. Пластика грыжевых ворот:
— на края пупочного кольца накладывают шелковый кисетный шов и затягивают его;
— поверх кисетного шва накладывают 3-4 узловых шелковых шва на белую линию (рис. 12г);
— остаток дна грыжевого мешка шелковой нитью подшивают к белой линии.
III. Ушивание операционной раны:
— накладывают кетгутовые швы на подкожную жировую клетчатку и шелковые на кожу.
Рис. 12. Пластика пупочных грыж по Лексеру:
а — выделение шейки и тела грыжевого мешка;
б – прошивание шейки грыжевого мешка;
в – отсечение тела и дна грыжевого мешка от шейки ;
г – наложение узловых швов на белую линию живота.
Пластика по Сапежко.
Техника:
I. Оперативный доступ.
Отсепаровывают кожные лоскуты от апоневроза вправо и влево до появления грыжевых ворот.
II. Оперативный прием.
1. Обработка грыжевого мешка:
— выделяют грыжевой мешок из подкожной жировой клетчатки, которую отслаивают от апоневроза в стороны на 10-15 см;
— между шейкой грыжевого мешка и пупочным кольцом вводят желобоватый зонд Кохера и по нему кольцо рассекают кверху и книзу по белой линии живота.
— вскрывают грыжевой мешок, проводят ревизию грыжевого содержимого, вправляют (или при наличии некроза удаляют) его содержимое, прошивают шейку грыжевого мешка и отсекают его дистальный конец.
2. Пластика грыжевых ворот:
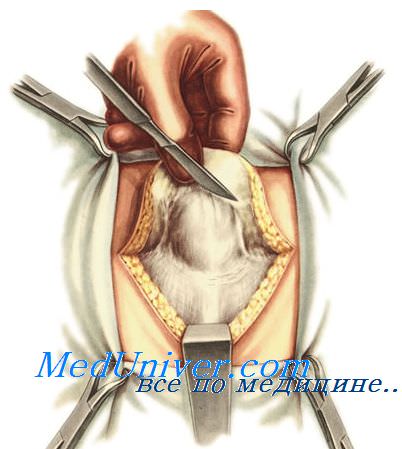
— наложение первого ряда швов. На зажимах Кохера левый край апоневроза оттягивают и прогибают так, чтобы максимально вывернуть его внутреннюю поверхность. К ней подтягивают и подшивают отдельными узловыми или П-образными шелковыми швами правый край апоневроза, стараясь подвести его по возможности дальше (рис 13).
— наложение второго ряда швов. Свободный левый край апоневроза укладывают поверх правого и подшивают шелковыми узловыми швами. Этим достигается мышечно-апоневротическое удвоение брюшной стенки (рис. 13).
III. Ушивание операционной раны:
Рис. 13. Пластика по Сапежко.
а – вид спереди : 1 – первый ряд швов; 2 – второй ряд швов.
б – горизонтальный разрез брюшной стенки:
: 1 – первый ряд швов; 2 – второй ряд швов.
Пластика по Напалкову.
Техника:
I. Оперативный доступ.
II. Оперативный прием.
Обработка грыжевого мешка.
Пластика грыжевых ворот.
Для пластики грыжевых ворот накладывают 3 ряда узловых швов:
— 1 ряд – швы на белую линию живота (рис. 14);
— перед наложением 2 и 3 ряда швов двумя параллельными разрезами рассекают передние стенки влагалищ прямых мышц живота вблизи их медиального края;
— накладывают швы сначала на внутренние (2-й ряд), а затем на наружные (3-й ряд) края этих разрезов.
III. Ушивание операционной раны:
Рис. 14. Пластика по Напалкову:
1 – швы на белой линии живота;
2 – швы на внутренних краях передней стенки влагалищ прямых мышц живота;
3 – швы на наружных краях передней стенки влагалищ прямых мышц живота.
Пластика по Мейо.
Техника:
I. Оперативный доступ.
Проводят овальный разрез кожи и подкожной жировой клетчатки. Кожу с пупком иссекают. Передние стенки влагалищ прямых мышц живота освобождают от ПЖК на расстоянии 5-6 см от грыжевых ворот. Грыжевые ворота расширяют в поперечном направлении по желобоватому зонду до внутренних краев прямых мышц.
II. Оперативный прием:
Обработка грыжевого мешка.
2. Пластика грыжевых ворот:
— пристеночный листок брюшины зашивают непрерывным кетгутовым швом;
— верхний листок апоневроза отсепаровывают от подлежащих мышц;
— П-образными шелковыми швами подшивают нижний лоскут под верхний;
— верхний листок апоневроза подшивают узловыми шелковыми швами к нижнему с образованием дупликатуры (рис. 15).
III. Ушивание операционной раны.
Рис. 15. Пластика по Мейо:
1 – непрерывный шов на пристеночном листке брюшины;
2 — П-образные швы;
3 – узловые швы.
Пластика по Менге.
Техника:
I. Оперативный доступ:
— поперечный разрез у основания грыжевого мешка. Грыжевые ворота рассекают до краев прямых мышц.
II. Оперативный прием:
Обработка грыжевого мешка.
2. Пластика грыжевых ворот:
— наложение первого (поперечного) ряда швов на заднюю стенку влагалища прямой мышцы живота, поперечную фасцию и брюшину;
— второго (продольного) ряда швов – на медиальные края прямых мышц;
— третьего (поперечного ряда) – на переднюю стенку влагалища прямой мышцы живота.
III. Ушивание операционной раны.
Строение пахового канала
В пределах паховой области расположен паховый треугольник, ограниченный:
— снизу – паховой связкой Пупартова связка);
— медиально – наружным краем прямой мышцы живота;
— сверху – перпендикуляром, опущенным из точки между наружной и средней третью паховой связки к прямой мышце живота.
В пределах пахового треугольника расположен паховый канал, имеющий два отверстия и четыре стенки.
Наружное отверстие – поверхностное паховое кольцо (рис. 16) – ограничено:
— латерально и медиально – латеральной и медиальной ножками, образованными расходящимися волокнами апоневроза наружной косой мышцы живота;
— сверху – межножковыми волокнами;
— снизу – загнутой связкой.
Размеры поверхностного кольца у мужчин составляют 1,0-4,5 х 0,6-3,0 см, у женщин – 0,5-1,8 х 0,5-1,8 см.
Внутренней отверстие – глубокое паховое кольцо расположено на 1 – 1,5 см выше середины паховой связки и представляет собой отверстие в поперечной фасции, через которое проходит семенной канатик (круглая связка матки). Оно соответствует латеральной паховой ямке, ограниченной (рис. 16):
— снаружи – паховой связкой, огибающей край глубокого пахового кольца и представляющей собой пучок фиброзных волокон в толще внутрибрюшной фасции;
— изнутри — наружной пупочной складкой, формирующейся при прохождении под брюшиной нижних надчревных сосудов.
Рис. 16. Паховая область.
1 – пирамидальная мышца; 2 – прямая мышца; 3 — мочевой пузырь, 4 – средняя пупочная складка; 5 –нижняя надчревная артерия и вена; 6,8 – семявыносящий проток; 7 – наружная подвздошная артерия и вена; 9 – яичковая артерия и вена; 10 — пристеночный листок брюшины; 11 – предбрюшинная жировая клетчатка; 12 –поперечная фасция; 13 – подвздошно-паховый нерв; 14,19 – семенной канатик; 15 – бедренная артерия и вена; 16 – мышца, поднимающая яичко; 17,20 – паховая связка; 18 –межножковые волокна; 21- медиальная ножка; 22 — латеральная ножка.
Стенки пахового канала:
— передняя – апоневроз наружной косой мышцы живота;
— задняя – поперечная фасция;
— нижняя – паховая связка;
— верхняя – нависающие края внутренней косой и поперечной мышц живота.
В паховом канале проходят:
— у мужчин – семенной канатик, у женщин – круглая связка;
— подвздошно-паховый нерв, проходящий по передне-внутренней поверхности семенного канатика или круглой связки матки;
— половая ветвь бедрено-полового нерва, прободает поперечную фасцию медиальнее глубокого пахового кольца и ложится на заднюю поверхность семенного канатика или круглой связки матки.
Пространство между нижней и верхней стенками пахового канала называется паховым промежутком (spatium inguinale), высота которого варьирует от 1 до 5 см.
Источник
Приобретённые пупочные грыжи составляют 3-5% всех наружных грыж живота. Особенно часто они возникают у быстро располневших женщин в возрасте после 30 лет. Причина их образования — дефекты анатомического строения пупочного кольца, повышение внутрибрюшного давления и растяжение передней брюшной стенки (беременность, ожирение, метеоризм, опухоли брюшной полости). После широкого внедрения в клиническую практику лапароскопических oпераций появилась значительная группа пациентов, у которых грыжи развиваются в пупке — типичном месте введения троакара. Пупочные грыжи у взрослых обычно быстро увеличиваются в размерах, что связано с прогрессирующим ослаблением брюшной стенки в целом.
Величина пупочной грыжи в диаметре может быть самой различной: от 1-2 см и до 20-30 см и даже более. Для данной грыжи характерно существенное преобладание размеров грыжевого выпячивания над диаметром грыжевых ворот. Даже при очень больших грыжах грыжевые ворота относительно малы и редко достигают в диаметре более 10 см. Узкие грыжевые ворота, с одной стороны, облегчают пластику, а с другой — становятся причиной таких осложнений, как хроническая непроходимость кишечника и ущемление внутренних органов. Грыжевые ворота обычно имеют округлую форму. При больших грыжах и отвислом животе они находятся в верхнем отделе грыжевого выпячивания. Апоневроз и мышцы в зоне грыжевых ворот нередко истончены, атрофичны и разволокнены. Пупочные грыжи довольно часто сочетаются с диастазом прямых мышц живота и эпигастральными грыжами. Это необходимо иметь в виду при выборе способа операции.
Грыжевой мешок обычно тонкий, прочно спаян с растянутой и истончённой кожей и краями грыжевых ворот. При длительно существующих и многократно рецидивирующих грыжах стенка мешка представлена достаточно плотной рубцовой тканью с множественными камерами и перегородками. Грыжевым содержимым пупочных грыж чаще всего бывают сальник, петли тонкой и поперечной ободочной кишки.
Операции при пупочной грыже
Наиболее целесообразный метод обезболивания при проведении оперативного лечения небольших пупочных грыж — местная анестезия, а при грыжах большого размера — эндотрахеальный наркоз или же перидуральная анестезия.
При проведении местной анестезии на животе пациента отмечают поперечно расположенный овал, в центре которого находится пупочная грыжа. Размеры овала определяют не только величиной грыжи, но и необходимостью иссечения из покровов живота избыточного количества кожи и подкожной жировой клетчатки, чтобы одновременно разгрузить стенку живота и убрать его отвисание. По линии предполагаемого разреза новокаином проводят тугую инфильтрацию во всю толщу до апоневроза. После рассечения кожи и подкожной жировой клетчатки раствор анестетика вводят под апоневроз белой линии и под переднюю стенку влагалища прямых мышц живота. Затем дополнительно делают несколько инъекций раствора новокаина в клетчатку, окружающую шейку грыжевого мешка, для того, чтобы он проник в предбрюшинную клетчатку.
При небольших грыжевых воротах для их закрытия у взрослых обычно используют методы с удвоением апоневроза. Из них отметим прежде всего способ братьев Мейо (1901), а также способ К.С. Сапежко (1900). При значительных размерах грыжевых ворот используют синтетические сетчатые протезы. Другие способы пластики ввиду их ненадёжности или чрезмерной сложности в клинической практике не применяют.
Способ Мейо
Двумя окаймляющими разрезами в поперечном направлении производят иссечение грыжевого образования вместе с избыточной жировой клетчаткой. Апоневроз отделяют от подкожной клетчатки на расстоянии 5-6 см от грыжевых ворот и рассекают в поперечном направлении до внутренних краёв прямых мышц живота. Этот разрез необходим, чтобы облегчить погружение грыжевого содержимого в брюшную полость и создать в последующем дупликатуру апоневроза. При этом не следует повреждать лежащую позади париетальную брюшину. Затем выделяют и вскрывают шейку грыжевого мешка, что иногда встречает затруднения из-за припаянного к этой части сальника или кишки.
В таких случаях разыскивают свободное от сращений место в грыжевом мешке, вскрывают его и рассекают в направлении свободной части. Края пересечённого мешка захватывают зажимами, чтобы они не ускользнули в глубину раны. Теперь вся удаляемая часть фиксирована только за приращённый к стенке грыжевого мешка сальник или петлю кишки. Если это только сальник, то его резецируют по частям между зажимами. Нередко внутренняя поверхность грыжевого мешка бывает сращена с петлёй кишки. В этом случае сращения разъединяют острым путём, стараясь не повредить серозный покров кишки. Небольшую кровоточивость, возникающую из мелких сосудов стенки кишки, останавливают лигированием. После освобождения кишки или сальника от стенки грыжевого мешка их погружают в брюшную полость.
Края париетальной брюшины отделяют от краёв апоневроза на 4 см кверху и 1 см книзу и сшивают непрерывным швом по краю грыжевых ворот. Затем накладывают U-образные швы с таким расчётом, чтобы нижний лоскут располагался под верхним, а ширина дупликатуры апоневроза составила 2-3 см. При одновременном стягивании всех наложенных U-образных швов верхняя часть апоневроза натягивается на нижнюю. В таком положении швы завязывают. Вторым рядом узловых швов верхний лоскут пришивают к нижнему в виде дупликатуры (рис. 68-12).

Рис. 68-12. Пластика грыжевых ворот при пупочной грыже по Мейо.
Рану послойно ушивают поверх подведённого к её ложу дренажа. Дренаж выводят наружу через контрапертуру, соединяют с отсосом и оставляют на одни сутки.
Считают косметически неприглядным удалять пупок. Его приходится вынужденно иссекать лишь при выраженных изменениях кожи в области пупка у пациентов с большими размерами грыжи. В этом случае грыжевой мешок тесно спаян с пупком и сильно истончённой кожей. Если не удалять пупок и истончённую часть кожи, под ними образуется полость, где накапливается легко инфицируемая серозная жидкость, а кожа, лишённая питания, некротизируется. При небольших пупочных грыжах пупок сохраняют. Для этого вместо окаймляющего разреза используют дугообразное рассечение тканей в нижней части пупка. Такой разрез даёт достаточный доступ к зоне пупочного кольца и становится малозаметным в отдалённые сроки после операции. После обработки грыжевого мешка и пластики грыжевых ворот пупок изнутри подшивают к апоневрозу одним швом.
При пластике грыжевых ворот по методике Мейо дупликатура апоневроза белой линии располагается в поперечном направлении. Доказано, что швы, наложенные в поперечном направлении, испытывают меньшее натяжение, чем продольные. Продольный шов при заживлении находится под постоянным действием растягивающих сил, вызванных сокращением косых и поперечных мышц живота. В связи с большей надёжностью методика Мейо стала наиболее популярной среди хирургов.
Способ Сапежко
Производят два продольных окаймляющих грыжу разреза, чтобы иссечь дряблую изменённую кожу вместе с пупком. Пупок можно сохранить лишь при небольших грыжах. Выделение, обработку и удаление грыжевого мешка производят, как и при предыдущем способе. Апоневроз рассекают вверх и вниз до мест, где белая линия живота суживается и выглядит малоизменённой. Верхняя часть разреза захватывает и ворота эпигастральной грыжи, если таковая имеется. Для плотного соприкосновения фасций прямых мышц живота и образования плотного рубца париетальную брюшину отделяют ножницами на 2-3 см от задней поверхности влагалища одной из прямых мышц живота. Брюшину сшивают непрерывным швом край в край.
Затем один край рассечённого апоневроза подшивают рядом узловых швов к задней стенке влагалища прямой мышцы живота противоположной стороны, где предварительно была отделена брюшина. Другой, оставшийся свободным, край апоневроза укладывают на переднюю стенку влагалища прямой мышцы живота противоположной стороны и фиксируют узловыми швами. Таким образом, образуется продольно расположенная дупликатура тканей шириной 2-3 см. Недостатки данной методики — значительное натяжение швов и тканей в области зоны пластики, низкая прочность рубца и повышение внутрибрюшного давления.
К данному способу пластики прибегают в основном при сочетании пупочной грыжи с эпигастральными грыжами или диастазом прямых мышц живота. При больших размерах пупочного кольца закрыть его собственными тканями без значительного натяжения швов не всегда представляется возможным. В таких случаях прибегают к ненатяжной пластике грыжевых ворот с использованием сетчатого синтетического эксплантата. При этом техника операции аналогична таковой при послеоперационных грыжах.
B.C. Савельев, Н.А. Кузнецов, С.В. Харитонов
Источник