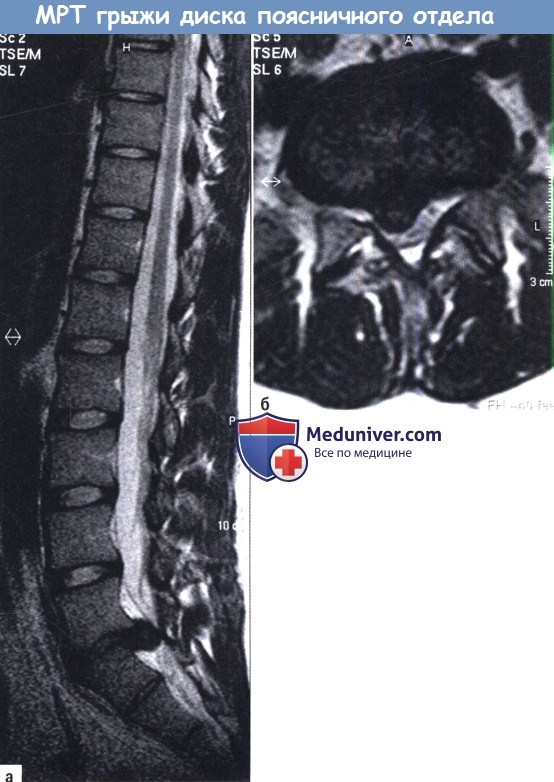
Предоперационная подготовка больных с грыжей

Важной частью подготовки к операции по устранению грыжи является консультация. В процессе консультации Вас осматривает хирург в положении стоя и лежа, обсуждаются наличие или отсутствие грыжи, показания и противопоказания к операции, при необходимости, назначается дата операции и определяется наиболее предпочтительная методика герниопластики. При проведении консультации пациент получает информацию о процедуре выполнения операции. Очень важно проанализировать риски, связанные с выполнением операции, обсудить процесс заживления после операции по устранению грыжи и то, как он должен прогрессировать. В зависимости от объема операции, общего состояния пациента решается вопрос о способе обезболивания (наркоз, местная, спинно-мозговая анестезия).
План предоперационного обследования.
— Общий анализ крови
— Группа крови, резус-фактор
— Анализ крови на сахар
— Биохимическое исследование крови:
— Общий белок, билирубин – общ., пр., непр.
— АсАТ, АлАТ, ост. азот, креатинин, мочевина
— Na+, K+
— Амилаза, щелочная фосфатаза
— Коагулограмма
— Анализ крови на RW и ИФА, маркеры вирусных гепатитов
— Общий анализ мочи
— ЭКГ (электрокардиограмма с расшифровкой)
— Рентгенография или ФЛГ орг. грудной клетки
— Осмотр терапевта (заключение об отсутствии противопоказаний к оперативному лечению)
— Осмотр гинеколога, уролога
— Спирограмма
— УЗИ сердца
Перед операцией по устранению грыжи.
Перед операцией по устранению грыжи вне зависимости от ее объема необходимо сдать анализы и пройти все необходимые обследования.
Целесообразно перед операцией по устранению грыжи принимать поливитамины, полноценно питаться, употребляя в пищу достаточное количество мяса, фруктов и овощей.
В предоперационном периоде важно выявить все сопутствующие заболевания. Для чего это необходимо? Во-первых возможна симультанная (одновременная коррекция) заболеваний требующих хирургического лечения. Например можно одновременно удалить кисту яичника, желчный пузырь и выполнить герниопластику.
Во-вторых, углубленное предоперационное обследования выявится все факторы риска, которые могут осложнить течение послеоперационного периода и своевременно их скорригировать.
При обширных и гигантских грыжах в предоперационном периоде назначают специальную компрессионную терапию, направленную на тренировку систем и органов организма к тому состоянию, когда внутренние органы из грыжевого мешка будут вправлены в брюшную полость и создадут состояние, которое называется синдром внутрибрюшной гипертензии. При вправлении кишечника, сальника в брюшную полость из грыжевого мешка увеличившийся объем внутренних органов давит на диафрагму, тем самым снижая функцию дыхания и на вены брюшной полости, приводя к ее депонированию в нижних конечностях, тем самым уменьшая венозный возврат к сердцу и сердечный выброс.
Все эти изменения наблюдаются в случаях обширных и гигантских грыж и могут быть профилактированы рациональной компрессионной подготовкой. О том как ее проводить, вам подробно расскажет ваш врач, которого Вы сами нашли себе для своей операции.
Чрезвычайно важно в предоперационном периоде провести лечение запоров и дисбактериоза кишечника. При не устраненных проблемах с кишечником вздутие живота в раннем послеоперационном периоде приведет не только к болевому синдрому, связанному с перерастяжением операционных швов, но и к ряду других осложнений.
Запоры, легочные заболевания сопровождающиеся кашлем, аденома простаты должны быть корригированы, так как напряжение мышц брюшной стенки создаст все условия для рецидива грыжи.
Особое значение приобретает грамотная предоперационная подготовка у пациентов с обширными и гигантскими грыжами, рецидивными грыжами при ожирении, сахарном диабете.
Учитывая наличие сопутствующих соматических заболеваний практически у всех таких больных в алгоритм предоперационной подготовки мы рекомендуем включать следующие лечебные мероприятия, которые непосредственно влияют на выявленные и корригируемые факторы риска:
1. Дыхательная гимнастика, лечебная физкультура, бронходилататоры, комплекс мероприятий улучшающих бронхо-альвеолярный дренаж
2. Периоперационное назначение селективных в-адреноблокаторов, преимущественно с влиянием на систему NO
3. Нормализация метаболических процессов (метформин, тиоктацид, тироксин)
4. Курс реотропной и сосудистой терапии (детралекс, антистакс, вессел дуэф)
5. Курс ГБО терапии (1,7 атм, 45 мин, 10 – 14 процедур на фоне приема антиоксидантов)
6. Санация очагов хронической инфекции
7. Коррекция кишечного дисбиоценоза
8. Компрессионная терапия
Как правило перед операцией проводится очищение кишечникас помощью клизмы. Особенно следует отметить то, что операционное поле бреется не накануне а непосредственно перед операцией.
Источник
Области применения
По месту локализации грыжевых ворот грыжи делятся на 5 типов:
- Паховые грыжи — выпячивание происходит в область пахового канала. Это наиболее распространенный тип грыж брюшной стенки.
- Пупочные грыжи — выпячивание сальника и петель кишечника происходит через пупочное кольцо.
- Бедренные грыжи — происходит выхождение за пределы бедренного канала фрагмента большого сальника и кишечника. Симптомы — появление опухолевидного образования на границе паха и бедра (ниже паховой складки), боли при ходьбе.
- Грыжи белой линии живота — наиболее часто располагаются по средней линии выше или возле пупка, что связано с наибольшей предрасположенностью к расхождению волокон соединительной ткани именно в этих местах.
- Диафрагмальные грыжи — как правило, располагаются в области пищеводного отверстия диафрагмы. Бывают врожденными и приобретенными (посттравматические грыжи). Грыжа пищеводного отверстия диафрагмы может приводить к забросу содержимого желудка в пищевод, с развитием хронического воспаления. В дальнейшем длительное течение воспалительного процесса может приводить к развитию злокачественных опухолей пищевода.
К грыжам более редких локализаций относятся грыжи мечевидного отростка грудины, сухожильной перемычки прямой мышцы живота, полулунной линии, пупочного канатика, а также поясничные, седалищные, промежностные и запирательные грыжи.
Также грыжевое выпячивание может сформироваться в связи с послеоперационным дефектом брюшной стенки, возникающим при неправильном анатомо-физиологическом доступе, избыточной физической нагрузке в послеоперационном периоде или при нагноении послеоперационной раны. В этом случае герниопластика выполняется не ранее чем через 6-12 месяцев после первой операции.
Виды грыжесечения
Грыжесечение делится на несколько видов по типу пластики тканей брюшной стенки:
- пластика местными тканями (аутопластика), используются собственные ткани больного;
- аллопластика, примененяются синтетические материалы (сетка, протез) или донорские ткани;
- комбинированный вариант (аллопластика+аутопластика).
Золотым стандартом операций по ликвидации паховой грыжи является пластика по Лихтенштейну. Ее особенностью является техника выполнения без натяжения прилежащих тканей. Использование саморассасывающейся композитной сетки дает превосходные результаты при этом методе герниопластики. Подобная методика также применяется при грыжах разных типов локализации.
Натяжная пластика дает, по сравнению с ненатяжной, значительно большее количество рецидивов, так как нагрузка на швы увеличивается в несколько раз, а соединительная ткань в месте дефекта брюшины зачастую довольно рыхлая и тонкая.
Показания к плановому грыжесечению
В плановом порядке оперируются небольшие грыжевые выпячивания, поддающиеся самостоятельному вправлению. В любом случае хирургическое вмешательство неизбежно, так что тянуть с операцией не стоит.
Показания к экстренному грыжесечению:
- осложненное течение грыж любой локализации;
- ущемление грыжи в области ворот, может развиваться после значительной физической нагрузки с выпячиванием в грыжевой мешок большого количества содержимого. Это осложнение опасно развитием некроза тканей, при ущемлении петель кишечника оно ведет к кишечной непроходимости;
- невозможность самостоятельного вправления вследствие развития спаечного процесса между содержимым и стенками грыжевого мешка;
- копростаз (закупорка грыжи каловыми массами) — чаще встречается у пациентов старческого возраста;
- воспалительный процесс, в том числе развитие аппендицит (червеобразный отросток попадает в грыжевой мешок).
Предоперационная подготовка к герниопластике
Речь о длительной подготовке вести можно только в случае планового оперативного вмешательства. Для того чтобы правильно подготовиться к операции, необходимо выполнить ряд диагностических процедур и лабораторных клинических исследований. Существует стандартный пакет лабораторных анализов перед полостной операцией:
- Общий анализ крови, включающий в себя лейкоцитарную формулу и количество тромбоцитов;
- Коагулограмма (оценка состояния белков свертывающей системы пациента на момент исследования);
- Исследование биохимических показателей (показатели уровня трансаминаз, общий белок, креатинин, щелочная фосфатаза и др.);
- Определение группы крови и резус-фактора;
- Исследование на ВИЧ, гепатиты В и С, реакция Вассермана .
В обязательном порядке больному, готовящемуся к операции, назначается ЭКГ, флюорография, общий анализ мочи. При наличии показаний добавляются другие исследования. Например, УЗИ брюшной области, грыжевого выпячивания или компьютерная томография, фиброгастродуоденоскопия, фиброколоноскопия.
Подготовка накануне плановой операции:
- запрет на прием пищи (с 18.00) и воды (с утра);
- удаление волос с операционного поля;
- очистка кишечника очистительной клизмой или специальными препаратами.
Пациентам с варикозным расширением вен перед, во время и после операции необходимо применение компрессионного трикотажа (для профилактики тромбоэмболических осложнений).
Как проходит операция
Существует два типа хирургического вмешательства при грыжах различной локализации:
Операция открытым способом
В отличие от лапароскопической операции, этот вид хирургического вмешательства проходит как под общим наркозом, так и под местной анестезией. При иссечении неосложненной паховой и бедренной грыжи небольшого размера часто используется эпидуральная анестезия.
Сама операция состоит из 4-х этапов:
- Открытие доступа к грыжевому мешку путем послойного рассечения тканей.
- Выделение и освобождение (или иссечение) грыжевого мешка
- Закрытие грыжевых ворот при помощи различных видов пластики.
- Послойное ушивание послеоперационной раны.
При развитии ущемления грыжи, длительном сроке с момента ущемления и омертвении содержимого грыжевого мешка вследствие сдавления, применяется оперативное вмешательство двумя доступами — через грыжевое выпячивание и через брюшную полость. Пораженные петли кишечника удаляются, целостность кишечника восстанавливается, затем проводится вмешательство в области грыжевого выпячивания. При развитии значительных воспалительных изменений тканей пластика в области выпячивания не всегда может быть произведена одномоментно.
Снятие швов производится на 8-10 день после операции.
Лапароскопическая герниопластика
При этом виде хирургического вмешательства используется только общая анестезия.
Операция проходит при использовании специальной аппаратуры (лапароскопа) позволяющей добиться четкой визуализации операционного поля. Для удобства выполнения хирургических манипуляций брюшная полость заполняется углекислым газом. Разрез брюшной полости при этом не производится. С помощью троакаров и особых миниатюрных хирургических инструментов производится доступ в брюшную полость и пластика грыжевых ворот сетчатой «заплатой» из синтетического материала. Трансплантат надежно фиксируется танталовыми швами или скобами и со временем прорастает соединительной тканью и сосудистой сеткой, качественно обеспечивая целостность брюшной стенки.
Среди преимуществ лапараскопического метода следует отметить:
- гораздо более короткий срок реабилитации (до 2-х недель);
- отсутствие необходимости пребывания в стационаре (зачастую выписка происходит в день операции);
- снижение риска рецидива и осложнений (в связи с более равномерно распределенной нагрузкой на швы);
- значительно лучший визуально-косметический эффект (отсутствие заметных шрамов).
Противопоказания к лапароскопической операции:
- выраженное ожирение;
- ущемление грыжи;
- сепсис;
- декомпенсированная форма сердечно-сосудистых заболеваний, серьезные патологии органов дыхания;
- не поддающийся медикаментозной коррекции сахарный диабет;
- выраженный тромбофлебит;
- цирроз печени;
- большая часть онкологических заболеваний.
Как действует герниопластика
Благодаря восстановлению анатомической целостности брюшинного пространства, пациенты значительно смогут улучшить качество жизни, возобновить физические нагрузки, избавиться от болевого синдрома и визуальных дефектов своего тела. Улучшается работа пищеварительной системы, пациент становится спокойнее — теперь ему не нужно жить в постоянном страхе ожидания внезапного обострения, которое может случиться в самый неподходящий для этого момент.
Перечень дополнительных специалистов и процедур которые могут понадобиться
Перед операцией необходимо исключить ряд патологий, которые могут дать серьезные осложнения во время самого хирургического вмешательства. Вам может понадобиться консультация:
- кардиолога (выявление и лечение сердечно-сосудистой патологии);
- сосудистого хирурга (для исключения риска тромбоэмболии при варикозном расширении вен);
- анестезиолога (для выбора оптимального способа анестезии);
- гастроэнтеролога (при наличии сопутствующих заболеваний органов брюшной полости, таких как холецистит, язвенная болезнь, панкреатит);
- эндокринолога (для страдающих сахарным диабетом).
После герниопластики следует пройти курс реабилитации с поэтапным усилением физической нагрузки для профилактики послеоперационных осложнений. Пациентам с избыточной массой тела не лишней будет консультация диетолога. Необходимо тщательно выполнять предписания хирурга и специалиста по реабилитации по поводу режима питания и двигательной активности.
Источник
Цели лечения
Устранение ущемления внутренних органов и его последствий, а также предотвращение повторного ущемления грыжи.
Показания к госпитализации
При ущемлении грыжи или подозрении на ущемление, даже при самопроизвольном вправлении грыжи, пациент подлежит экстренной госпитализации в хирургический стационар. Опасны и недопустимы попытки насильственного вправления ущемлённых грыж. Обезболивающие препараты, ванны, тепло или холод больным с ущемлёнными грыжами противопоказаны. Больного доставляют в стационар на носилках в положении лежа на спине.
Хирургическое лечение
Многолетний опыт хирургии однозначно указывает на необходимость незамедлительного оперативного лечения ущемлённой грыжи вне зависимости от вида грыжи и срока ущемления. Единственное противопоказание к операции — агональное состояние больного. Любая попытка вправления грыжи на догоспитальном этапе или в стационаре недопустима из-за опасности перемещения в брюшную полость органа, подвергшегося необратимой ишемии.
Иногда сами больные, обладающие некоторым опытом вправления грыжи, из-за боязни предстоящей операции производят неоднократные и нередко довольно грубые попытки вправления ущемлённой грыжи в домашних условиях. В результате может возникнуть состояние так называемого мнимого вправления — одно из крайне тяжёлых осложнений этого заболевания. Значительно реже мнимое вправление бывает результатом физического воздействия врача.
Варианты мнимого вправления
- В многокамерном грыжевом мешке возможно перемещение ущемлённых органов из одной камеры в другую, лежащую глубже, чаще всего в предбрюшинной клетчатке.
- Можно отделить весь грыжевой мешок от окружающих тканей и вправить его вместе с ущемлёнными органами в брюшную полость или предбрюшинную клетчатку.
- Известны случаи отрыва шейки грыжевого мешка от париетальной брюшины. При этом ущемлённые органы вправляют в брюшную полость или предбрюшинную клетчатку.
- Последствием грубого вправления может быть разрыв ущемлённого органа.
Типичные клинические симптомы ущемлённой грыжи после мнимого вправления перестают определяться. Между тем наличие резкой болезненности при исследовании живота в сочетании с анамнестическими сведениями об имевших место попытках насильственного вправления позволяют установить правильный диагноз и подвергнуть больного экстренному оперативному вмешательству.
В сомнительных случаях (невправимая, многокамерная послеоперационная грыжа) вопрос необходимо решать в пользу экстренной операции.
При синдроме ложного ущемления, вызванном другим острым хирургическим заболеванием органов брюшной полости у больных с грыжей, выполняют необходимую операцию (обычно путём лапаротомии), а затем — герниопластику (если нет перитонита и состояние пациента позволяет её произвести).
Хирургическая тактика при спонтанном вправлении ущемлённой грыжи
Если оно произошло до госпитализации (на дому, в машине «скорой помощи» по пути в больницу или в приёмном покое), то больного всё равно необходимо госпитализировать в хирургическое отделение.
Имеющийся факт ущемления длительностью свыше 2 ч, особенно при явлениях острой кишечной непроходимости, служит показанием к экстренной операции (проводимой путём срединной лапаротомии) или диагностической лапароскопии. Находят ущемлённый орган и оценивают его жизнеспособность.
Во всех остальных случаях спонтанного вправления: при сроке ущемления менее 2 ч, сомнении в достоверности имевшего место ущемления — необходимо динамическое наблюдение за состоянием больного. В тех ситуациях, когда состояние брюшной полости в ближайшие сутки после ущемления не вызывает тревоги (нет болей и признаков интоксикации), больного можно оставить в стационаре и после необходимого обследования провести плановое грыжесечение. Если у больного повышается температура тела, сохраняется болезненность в животе и появляются симптомы раздражения брюшины, производят экстренную срединную лапаротомию и резецируют орган, подвергшийся ущемлению и некрозу.
Спонтанное вправление грыжи может произойти по пути в операционную, во время вводного наркоза или начала местной анестезии. Несмотря на это, приступают к операции. После вскрытия грыжевого мешка (при необходимости выполняют герниолапаротомию), осматривают близлежащие органы. Обнаружив орган, подвергшийся ущемлению, извлекают его в рану и оценивают жизнеспособность. При затруднении в поисках ущемлённого органа прибегают к помощи лапароскопии через устье вскрытого грыжевого мешка. Далее операцию продолжают и заканчивают по общепринятым для ущемлённой грыжи правилам.
Предоперационная подготовка и обезболивание
Подготовка пациента перед хирургическим вмешательством, производимым по поводу ущемлённой грыжи, чаще всего минимальна: больного просят помочиться или выводят мочу с помощью катетера, бреют область операционного поля и осуществляют гигиеническую её подготовку. При необходимости опорожняют желудок с помощью зонда.
Больные с длительным ущемлением, с симптомами выраженной системной воспалительной реакции и тяжёлыми сопутствующими заболеваниями подлежат госпитализации в блок интенсивной терапии для соответствующей коррекции нарушенных показателей гомеостаза в течение 1,5-2 ч. Необходимые мероприятия можно провести в операционной, после чего начинают операцию. Вопрос о необходимости специальной подготовки больного к хирургическому вмешательству решают старший хирург и анестезиолог. Особое внимание следует уделять пациентам пожилого и старческого возраста с серьёзной патологией со стороны сердечно-сосудистой системы. Вне зависимости от характера подготовки операцию необходимо производить как можно быстрее (не позже первых 2 ч после госпитализации), так как с каждым последующим часом возрастает опасность некроза кишки. Задержка операции за счёт расширения объёма обследования больного недопустима.
Обезболивание
Многие хирурги отдают предпочтение местной анестезии. Считают, что она не приводит к нежелательному вправлению грыжи. Между тем опыт показывает, что эта опасность преувеличена. Предпочтение при любой локализации ущемлённой грыжи следует отдавать перидуральной (спинальной) анестезии либо комбинированному эндотрахеальному наркозу. Он настоятельно необходим при расширении объёма оперативного вмешательства в связи с кишечной непроходимостью или перитонитом.
Особенности проведения хирургического вмешательства
Экстренная операция при ущемлённой грыже имеет ряд принципиальных отличий от планового грыжесечения. Следует помнить, что первоочередная задача хирурга — быстро обнажить и зафиксировать ущемлённый орган для предотвращения его ускользания в брюшную полость при последующих манипуляциях в области грыжевых ворот и ликвидации ущемления. Разрез проводят непосредственно над грыжевым выпячиванием в соответствии с локализацией грыжи. Рассекают кожу, подкожную жировую клетчатку и, не выделяя полностью грыжевой мешок, рассекают его дно. Обычно при этом изливается желтоватого или тёмно-бурого цвета грыжевая вода. В связи с этим перед вскрытием грыжевого мешка необходимо изолировать рану марлевыми салфетками. Сразу же после вскрытия грыжевого мешка ассистент берёт ущемлённый орган (например, петлю тонкой кишки) и удерживает его в ране. После этого можно продолжить операцию и рассечь ущемляющее кольцо, то есть грыжевые ворота, ликвидируя тем самым ущемление. Это делают в наиболее безопасном направлении по отношению к окружающим органам и тканям. Освободить ущемлённый орган можно двумя способами. Рассечение апоневроза обычно начинают непосредственно со стороны грыжевых ворот (рис. 49-3).

Рис. 49-3. Рассечение ущемляющего кольца при паховой грыже.
Возможен другой вариант, при котором хирург рассекает апоневроз в противоположном направлении: от неизменённого апоневроза к Рубцовыми тканям ущемляющего кольца. В обоих случаях во избежание повреждения подлежащего органа рассечение апоневроза необходимо производить, подведя под него желобоватый зонд.
Освободив ущемлённую кишку, оценивают её жизнеспособность по следующим признакам:
- цвету — нормальная кишечная стенка имеет розовую окраску;
- наличию перистальтики;
- пульсации артерий брыжейки, вовлечённой в странгуляцию.
Отсутствие пульсации указывает на непроходимость сосудистого русла и необратимые изменения ущемлённого органа.
Ещё раз напомним о возможности ретроградного ущемления. В связи с этим, если в грыжевом мешке находятся две петли кишки или более, то необходимо извлечь, осмотреть и оценить жизнеспособность промежуточной петли, которая располагается в брюшной полости.
Если цвет кишечной петли не изменён, она перистальтирует и пульсация брыжеечных сосудов сохранена, её можно признать жизнеспособной и погрузить в брюшную полость. В сомнительных случаях в брыжейку вводят 100-150 мл 0,25% раствора новокаина и согревают ущемлённый участок в течение 10-15 мин салфетками, смоченными тёплым изотоническим раствором хлорида натрия. Если после этого отсутствует хотя бы один из перечисленных выше признаков и остаются сомнения в жизнеспособности кишки, то необходимо резекцировать её в пределах здоровых тканей через герниолапаротомный доступ.
Кроме ущемлённой петли необходимо удалить 30-40 см приводящего отдела кишки (выше странгуляции) и 15-20 см отводящего (ниже её). Чем длительнее ущемление, тем более обширной должна быть резекция. Это обусловлено тем, что при ущемлении приводящий отдел кишки, который находится выше препятствия, страдает в гораздо большей степени, чем отводящий. В связи с этим наложение кишечного анастомоза вблизи странгуляционной борозды связано с опасностью его несостоятельности и развития перитонита. Выполняя резекцию, необходимо помнить, что в ущемлённой кишечной петле, прежде всего, страдает слизистая оболочка и подслизистый слой, которые не видны со стороны серозной оболочки и о поражении которых можно судить лишь по косвенным признакам. В литературе описаны случаи изъязвления слизистой оболочки и перфорации язв тонкой кишки, подвергшейся ущемлению. Описано также рубцовое стенозирование тонкой кишки после ущемления, спаяние её с окружающими органами, что в последующем приводило к возникновению кишечной непроходимости.
Резекцию ущемлённой тонкой кишки производят согласно общим хирургическим правилам: вначале поэтапно рассекают брыжейку и накладывают лигатуры на её сосуды, а затем иссекают мобилизованную часть кишки. Анастомоз между приводящим и отводящим отделами предпочтительнее накладывать «конец в конец». При резком несоответствии диаметров приводящего и отводящего отделов кишки прибегают к формированию анастомоза «бок в бок». Если дистальная граница при резекции подвздошной кишки располагается менее чем в 10-15 см от слепой кишки, следует прибегнуть к наложению илеоасцендоанастомоза или илеотрансверзоанастомоза.
Иногда сама по себе ущемлённая кишка вполне жизнеспособна, но имеет резко выраженные странгуляционные борозды, на месте которых может развиться локальный некроз. В подобной ситуации прибегают к циркулярному погружению зон странгуляции узловыми серозно-мышечными швами при обязательном контроле проходимости кишки. При глубоких изменениях в области странгуляционной борозды следует резецировать кишку.
При некрозе ущемлённого сальника его некротизированную часть удаляют, а проксимальную часть вправляют в брюшную полость. При ущемлении жирового подвеска нарушается питание соответствующего участка кишки. Поэтому, резецируя его, необходимо тщательно осмотреть прилежащую кишечную стенку и оценить её жизнеспособность.
Тактика хирурга при ущемлении других органов (фаллопиевой трубы, червеобразного отростка) определяется выраженностью морфологических изменений со стороны этих анатомических образований. Например, оперируя больного с некрозом сигмовидной ободочной кишки, приходится существенно расширять объём оперативного вмешательства и выполнять операцию Хартманна из дополнительного срединного лапаротомного доступа.
Погрузив в брюшную полость жизнеспособный или резецированный орган, подвергшийся ущемлению, полностью выделяют из окружающей клетчатки грыжевой мешок, перевязывают его у шейки и иссекают. Грыжевой мешок не иссекают при обширных грыжах, у лиц пожилого и старческого возраста с сопутствующими заболеваниями. В этих случаях его только перевязывают и пересекают у шейки, а внутреннюю поверхность смазывают спиртом для адгезии брюшинных листков.
Далее, в зависимости от разновидности грыжи, приступают к пластике грыжевых ворот. С этого момента операция принципиально не отличается от планового грыжесечения, за исключением того, что при ущемлённой грыже необходимо использовать более простые, малотравматичные способы герниопластики, которые не осложняют и не утяжеляют оперативное вмешательство. Разработаны ненатяжные методы герниопластики с использованием различных аллотрансплантатов. В условиях экстренной хирургии их применяют редко, обычно у больных с ущемлёнными грыжами, которые имеют большие грыжевые ворота (рецидивные паховые, пупочные, послеоперационные).
Первичную пластику брюшной стенки нельзя производить при флегмоне грыжевого мешка и перитоните (из-за тяжести состояния больного и опасности гнойных осложнений), больших вентральных грыжах, существовавших у больных многие годы (возможно развитие компартмент-синдрома и тяжёлой дыхательной недостаточности). При этом грыжевой мешок иссекают частично, пластику грыжевых ворот не выполняют, накладывают швы на брюшину и кожу.
Объём и последовательность выполнения оперативного вмешательства по поводу ущемлённой грыжи, приведшей к развитию острой кишечной непроходимости, определяют исходя из особенностей и тяжести этого патологического состояния. При необходимости расширения объёма хирургического вмешательства и эвакуации токсичного содержимого из приводящих отделов кишечника прибегают к выполнению срединной лапаротомии.
Отдельно следует остановиться на принципах оперативного вмешательства при особых разновидностях ущемлённой грыжи. Обнаружив ущемление скользящей грыжи, хирург должен быть особенно внимателен при оценке жизнеспособности ущемлённого органа в той его части, которая не имеет серозного покрова. Чаще всего «соскальзывают» и ущемляются слепая кишка и мочевой пузырь. При некрозе кишечной стенки производят срединную лапаротомию и резекцию правой половины толстой кишки с наложением илеотрансверзоанастомоза. После окончания этого этапа операции приступают к пластическому закрытию грыжевых ворот. При некрозе стенки мочевого пузыря операция представляет не меньшую сложность, поскольку приходится резецировать этот орган с наложением эпицистостомы.
При ущемлённой грыже Литтре дивертикул Меккеля следует иссечь в любом случае, вне зависимости от того, восстановлена его жизнеспособность или нет. Необходимость удаления дивертикула вызвана тем, что этот рудимент лишен собственной брыжейки, исходит из свободного края тонкой кишки и плохо кровоснабжается. В связи с этим даже кратковременное его ущемление связано с опасностью некроза. Для удаления дивертикула используют лигатурно-кисетный способ, аналогичный аппендэктомии, или выполняют клиновидную резекцию кишки, включая основание дивертикула.
При флегмоне грыжевого мешка операцию проводят в два этапа. Сначала под наркозом проводят срединную лапаротомию. При этом осложнении ущемлённый орган настолько прочно спаян с грыжевыми воротами, что опасность его ускользания в брюшную полость практически отсутствует. В то же время гнойное воспаление в области грыжи создаёт опасность инфицирования брюшной полости, если операцию начать обычным способом (со вскрытия грыжевого мешка).
Произведя лапаротомию, подходят к ущемлённому органу изнутри. Если ущемлена кишка, то её мобилизуют в указанных выше пределах. Отсекают концы ущемлённой части кишки, подлежащей удалению, оставляя небольшие культи, которые ушивают наглухо. Между приводящим и отводящим отделами жизнеспособной кишки накладывают анастомоз однорядным внутриузелковым швом. Вопрос о способе завершения резекции толстой кишки решают индивидуально. Как правило, выполняют обструктивную резекцию с наложением колостомы.
После формирования межкишечного анастомоза накладывают кисетный шов на брюшину вокруг ущемлённого кольца (предварительно кишечные культи погружают под брюшину), отграничивая гнойник от брюшной полости. Далее ушивают лапаротомную рану и переходят ко второму этапу вмешательства непосредственно в области грыжевого выпячивания. Рассекают кожу, подкожную жировую клетчатку, вскрывают дно грыжевого мешка, надсекают грыжевые ворота ровно настолько, чтобы можно было извлечь и удалить ущемлённый орган, включая слепые концы кишки, оставленные вне брюшины. Удаляют некротизированный кишечник, дренируют и тампонируют полость гнойника. Пластику грыжевых ворот при этом не выполняют. Естественно, что отказ от пластики грыжевых ворот приводит к рецидиву грыжи, но всегда необходимо помнить, что первоочередная задача хирурга — сохранение жизни больного, а операцию по поводу рецидивной грыжи можно произвести позже в плановом порядке.
Указанную хирургическую тактику применяют почти во всех случаях флегмоны грыжевого мешка, за исключением гнойного воспаления ущемлённой пупочной грыжи, при котором применяют циркулярный сквозной способ грыжесечения.
А.А. Матюшенко, В.В. Андрияшкин, А.И. Кириенко
Источник