Принципы оперативного лечения грыжи

Хирургия грыж живота ¦ Основные принципы хирургического лечения грыж живота
Основной принцип хирургического лечения грыж живота — индивидуальный и дифференцированный подход к выбору способа грыжесечения для каждого конкретного пациента и безукоризненное выполнение всех деталей операции, которое, кстати, имеет не меньшее значение, чем разработка оптимальной тактики.
При этом обязательно учитывается форма грыжевого выпячивания, патогенетические условия его формирования, величина грыжевого дефекта и состояние тканей, образующих брюшную стенку. В ряде случаев выбор метода может быть ограничен возрастом и общим состоянием пациента, необходимостью выполнить лишь минимальное паллиативное вмешательство. Клиническая ситуация такого рода может возникнуть при наличии флегмонозного воспаления грыжевого мешка в результате длительного ущемления грыжи либо при ущемлении гигантской грыжи живота, вправление которой во время операции и сшивание краёв её грыжевых ворот угрожает развитием асфиксии (удушья).
Грыжесечение должно быть максимально простым и минимально травматичным и в то же время обеспечивать радикальность лечения. При оценке того либо иного способа герниопластики следует учитывать степень сложности и тяжесть всех его этапов, определяющих решение конкретной задачи — качественной, надёжной ликвидации дефекта, имеющегося в брюшной стенке с применением либо аутотканей, либо синтетических материалов (сетчатых трансплантатов).
Если, к примеру, в лечении неосложнённых пупочных грыж можно получить хорошие результаты при помощи довольно простых методик, то при сложных послеоперационных, гигантских, комбинированных и рецидивных грыжах грыжесечение становится зачастую очень сложным и трудоёмким процессом. В данных случаях необходимо отдавать предпочтение наиболее современным, безопасным и проверенным многолетним клиническим опытом способам операций с тем, чтобы свести к минимуму нарушение анатомии брюшной стенки.
Универсальных операций в герниологии не существует, так как ход вмешательства и его объём во многом определяются величиной грыжи, размером грыжевых ворот, возрастом пациента, его общим самочувствием, состоянием тканей брюшной стенки, опытом оперирующего хирурга и экстренностью принятия мер. Нельзя надеяться на получение идентичного эффекта при грыжах малых размеров с совсем небольшими грыжевыми воротами и при грыжах гигантских или рецидивных, используя одну и ту же методику вмешательства. По сути, для каждого отдельно взятого способа есть своя, строго определённая ниша в пластической хирургии.
И, конечно же, важнейший принцип любой операции, производимой по поводу грыжи живота — это её безукоризненное техническое выполнение. Ведь грыжесечение — это очень деликатное вмешательство, которое даже в достаточно простых клинических ситуациях требует высочайшего оперативного мастерства и серьёзного опыта. Именно здесь проявляется умение врача-хирурга бережно относиться к тканям, свободно ориентироваться в их непростых топографо-анатомических взаимоотношениях и обеспечивать максимальный уровень асептики и тщательный гемостаз (профилактику и остановку кровотечений).
(495) 506-61-01 — где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
Источник
Оперативное лечение грыжи заключается в проведениигрыжесечения.Как и при любой другой операции, грыжесечение предусматривает следующие три основных этапа:
1. оперативный доступ к грыжевому мешку;
2. оперативный прием;
3. послойное ушивание раны.
Оперативный прием в свою очередь подразделяется на следующие два этапа:
— обработка грыжевого мешка;
— пластика грыжевых ворот.
Обработка грыжевого мешка применяется в двух вариантах:
1. Обработка грыжевого мешка путем его вскрытия и прошивания шейки под контролем глаза с двойной лигатурой по ту и другую сторону от прошитого грыжевого мешка, с последующим его отсечением;
2. Инвагинационный метод заключается в том, что грыжевой мешок вместе с его содержимым без вскрытия погружается путем вворачивания через грыжевые ворота и укрепляется кисетным швом. Таким образом, при этой методике грыжевой мешок не отсекается.
Методы пластики грыжевых ворот при паховых грыжах.
Способ Мартынова– основан на положении о том, что наиболее прочное сращение возможно только у однородных тканей, при этом укрепление пахового канала (при косых паховых грыжах) производится путем формирования дубликатуры из апоневроза наружной косой мышцы живота. Таким образом, при этой операции применяются следующие два ряда швов:
— подшивание верхнего лоскута апоневроза наружной косой мышцы живота к паховой связке;
— нижний листок апоневроза заворачивается кверху и подшивается к апоневрозу наружной косой мышцы в виде дубликатуры.
Способ Кимбаровского –один из лучших, применяется многими хирургами. При этой методике также накладываются два ряда швов:
— прокол иглой верхнего лоскута апоневроза (отступя от его края на 0,5 – 1,0 см), а затем свободных краев внутренней косой и поперечной мышц живота с выколом иглы через нижний край того же лоскута апоневроза (отступя на 0.2 – 0.3 см) изнутри кнаружи и подшивание всех трех мышц к паховой связке;
— формирование дубликатуры обычного типа (подшивание нижнего лоскута апоневроза к верхнему).
Способ Бассини – укрепление задней стенки пахового канала при прямых паховых грыжах. Метод имеет широкое распространение. Сущность его заключается в наложении двух этажей швов в следующей последовательности:
— внутренняя косая и поперечная мышцы подшиваются к паховой связке под отведенным в сторону семенным канатиком;
— швы на апоневроз без формирования дубликатуры.
Методы пластики грыжевых ворот при бедренных грыжах
Бедренный способ Бассини.
1. разрез через грыжевую припухлость начинается на 2 см выше паховой связки и проводится на 6-8 см вниз;
2. обработка грыжевого мешка с прошиванием и отсечением;
3. подшивание к медиальному краю паховой связки Купперовскую связку с прихватыванием надкостницы.
Паховый способ Руджи-Парлавеччо.
— доступ через паховый канал;
— извлечение грыжевого мешка из внутреннего отверстия бедренного канала и перевод бедренной грыжи в паховую;
— подшивание медиального края паховой связки к лонной связке и надкостнице со стороны вскрытого пахового канала (Руджи) или же подшивание к лонной связке нижнего края внутренней косой и поперечной мышц живота (Парлавеччо);
— после наложения указанных швов производят ушивание пахового канала и накладывают кожные швы.
Методы пластики грыжевых ворот при пупочных грыжах:
Способ Лексера –применяется при небольших грыжах.
— кисетный шов под контролем пальца накладывается вокруг грыжевого отверстия;
— поперечные швы на переднюю стенку влагалища прямой мышцы живота для сужения белой линии.
Способ Сапежко
— разрез продольный;
— обработка грыжевого мешка по обычному способу;
— образование дубликатуры влагалища прямой мышцы живота и «матрацные» швы;
— пришивание свободного листка белой линии узловыми швами к наружной стенке влагалища прямой мышцы живота противоположной стороны;
— кожные швы.
Способ Мейо (Mayo)
— разрез кожи поперечный;
— обработка грыжевого мешка по обычному типу;
— пластика – 3-4 матрацных шва, проведенных сначала через нижний край апоневроза, затем изнутри кнаружи через верхний на расстоянии 3-4 см от его края;
— освободившаяся часть влагалища прямой мышцы в виде фартука натягивается вниз и подшивается вторым рядом обычных швов к апоневрозу. В результате создается дубликатура влагалища прямой мышцы живота.
Топография диафрагмы.
Диафрагма, в виде куполообразной перегородки, отделяет грудную полость от брюшной, и состоит из мышечной и сухожильной частей. С правой стороны она стоит выше, и верхняя часть купола располагается на уровне 4-го ребра у места перехода хрящевой части в костную. Слева купол диафрагмы меньше и лежит на уровне 5-го ребра. Диафрагма своими мышечными пучками начинается от мечевидного отростка, от 7-го по 12-е ребро и от поясничных позвонков, и поэтому подразделяется на грудинную, реберную и поясничную отделы. Средняя её часть представляет сухожильное растяжение в виде центра, от которого радиально отходят мышечные волокна. В состав диафрагмы, кроме мышц, входят покрывающие её фасции и серозные листки.
Спереди и сверху диафрагма питается двумя верхними диафрагмальными артериями (от аорты), а также внутренней грудной артерией. Сзади и снизу имеются две крупные нижние диафрагмальные артерии (от брюшного отдела аорты). С боковых сторон диафрагма васкуляризируется от межреберных артерий.
Вены, собирающие кровь от верхней поверхности диафрагмы, принимают её и от перикарда, частично и от пищевода, образуя перикардодиафрагмальные и диафрагмальные вены. Вены не имеют клапанов, вливаются в межреберные и нижнюю полую вены.
Иннервация диафрагмы осуществляют диафрагмальные и межреберные нервы, ветви блуждающих нервов и симпатического ствола.
Источник
Грыжа межпозвонкового диска — одна из частых причин болей в спине, а от периодических спинальных болей в пояснично-крестцовой области страдает от 60 до 80% взрослого населения Земли
[1]
. Лечение грыж межпозвонковых дисков чаще всего длительное и консервативное, но при отсутствии эффекта можно прибегнуть к хирургическому вмешательству.
Наиболее распространенной в настоящее время является операция с удалением пораженного диска —
дискэктомия
. Также в процессе операции могут быть удалены участки связок, остеофиты, фрагменты тел или дуги позвонков (
ламинэктомия
). Для уменьшения давления на нервные корешки производится укрепление соседних позвонков с помощью специальных вставок или стержней. Все эти операции выполняются при открытом доступе, то есть с разрезом кожи.
Более современная версия дискэктомии —
микродискэктомия
. Это операция, проводимая с помощью мощного микроскопа. Использование микроскопа позволяет проводить сложные высокоточные операции, меньше повреждать окружающие ткани и уменьшить выполняемый разрез.
Еще одним направлением развития спинальной хирургии являются малоинвазивные операции, без разрезов. В этом случае сокращается период восстановления после операции и достигается хороший эстетический эффект. Все виды операций по удалению грыжи позвоночника имеют свои показания и противопоказания. Но если раньше не было никаких альтернатив, кроме открытой операции, то теперь у пациента и нейрохирурга есть выбор.
Виды малоинвазивных операций по удалению грыжи позвоночника
Все подобные вмешательства можно разделить на две группы: эндоскопические операции по удалению грыжи межпозвонкового диска и нуклеопластика.
Эндоскопическая дискэктомия
В настоящее время это один из самых востребованных методов операции по удалению грыжи позвоночника.
Преимущества эндоскопических операций:
- визуальный контроль уменьшает вероятность повреждения нервного корешка;
- минимальное повреждение тканей — для операции нужен разрез около десяти миллиметров;
- отсутствует необходимость удалять участки позвонков или связок для облегчения доступа, а значит, сохраняется естественная стабилизация позвоночно-двигательного сегмента;
- уменьшается боль в период восстановления, пациент может быть выписан из клиники уже на следующий день.
Недостатки:
- некоторые виды грыж анатомически не подходят для эндоскопии: например, медианные грыжи в шейном сегменте позвоночника чаще требуют операцию с открытым передним доступом.
Эндоскопическая дискэктомия выполняется с использованием эндоскопа, при помощи которого хирург видит область операции. Для введения эндоскопа нужен разрез около 10 мм — этого достаточно, чтобы специальными инструментами удалить то, что сдавливает нерв. Вмешательство проводится под общим наркозом, длительность операции — около часа.
Практикуется также
микроэндоскопическая дискэктомия
— сочетание эндоскопической техники и микрохирургических манипуляций. Разрез при этом составляет 12 мм.
Показания к эндоскопической операции по удалению грыжи позвоночника:
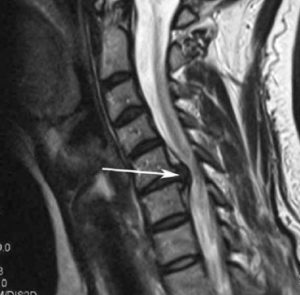
- грыжа межпозвонкового диска, подтвержденная МРТ;
- болевой синдром более 4 недель;
- отсутствие эффекта от консервативной терапии.
Противопоказания:
- нестабильность в позвоночно-двигательном сегменте;
- остеофиты, спондилолистез, сужение позвоночного канала;
- повторные грыжи межпозвонковых дисков.
Как образуется грыжа межпозвонкового диска?
Межпозвонковый диск состоит из плотной фиброзной оболочки и эластичного пульпозного ядра. Упругое ядро распределяет давление на позвонок при нагрузках. При сочетании нескольких провоцирующих факторов происходит дегенерация и разрушение фиброзного кольца, и в этой области пульпозное ядро под давлением выходит за пределы своей оболочки. Сначала образуется небольшое выбухание, или протрузия. Так как диск продолжает испытывать ежедневную нагрузку, то постепенно на этом месте формируется грыжевое выпячивание. Основную опасность представляет не сама грыжа, а ее давление на спинной мозг и корешки спинномозговых нервов.
Нуклеопластика
Это операция, при которой не требуется удалять диск целиком. Мишенью для нуклеопластики является только ядро межпозвонкового диска.
Цель нуклеопластики — уменьшить давление в пульпозном ядре межпозвонкового диска. При этом уменьшается выбухание фиброзного кольца, и в результате прекращается сдавление нервного корешка. Существуют различные виды нуклеопластики в зависимости от типа действующей силы:
- холодная плазма;
- гидропластика (жидкость под давлением);
- механическое воздействие;
- радиочастотная абляция;
- лазерное излучение.
Лазерное воздействие, или вапоризация, вызывает резкое повышение температуры, при этом происходит испарение ядра. Однако этот метод нередко приводит к осложнениям — ожогам окружающей ткани, что ухудшает заживление.
Наиболее распространенным методом является действие холодной плазмы, или коблация (сокращение от cold ablation, холодное разрушение). В отличие от лазерного или радиочастотного воздействия коблация не обжигает ткани. Применение холодной плазмы в медицине началось еще в 80-х годах, а первый прибор на основе холодной плазмы был предложен в 1995 году. С этого момента метод коблации активно развивался.
Процедура нуклеопластики проводится под местным обезболиванием. Точность обеспечивается постоянным рентгенологическим контролем. Через прокол 2–3 мм к ядру диска подводится игла с электродом, через который на ядро воздействует холодная плазма. В результате уменьшается размер пульпозного ядра, фиброзное кольцо больше не сдавливает нервный корешок. Вся операция занимает полчаса, госпитализация пациента не требуется.
Показания к нуклеопластике:
- наличие грыжи или протрузии межпозвонкового диска;
- выраженный болевой синдром;
- отсутствие эффекта от консервативного лечения в течение трех–четырех недель.
В 70–80% случаев применения нуклеопластики наблюдается положительный результат.
Однако не всегда расположение или строение грыжи позволяет применять малоинвазивные технологии. При некоторых видах грыж предпочтение отдается операциям открытого типа.
Классификация межпозвоночных грыж
Грыжи межпозвонкового диска можно распределить по уровню их расположения в позвоночнике, по положению грыжи в диске, а также по особенностям строения самой грыжи.
По локализации
, или уровню расположения, можно выделить:
- грыжи пояснично-крестцового отдела позвоночника, самые часто встречающиеся, более 80% случаев радикулита связаны именно с грыжей диска
[2]
;
- грыжи шейного отдела встречаются гораздо реже, около 4% от всех дегенеративно-дистрофических поражений позвоночника
[3]
;
- грыжи грудного отдела позвоночника являются самыми редкими.
Расположение грыжи определяет наиболее подходящий тип операции. Так, при операциях в грудном отделе позвоночника обычно не требуется укрепление позвоночного сегмента штифтами, так как грудные позвонки наименее подвижно сцеплены друг с другом. Также на разных уровнях отличается содержимое позвоночного канала. Если на уровне шеи и груди в позвоночнике расположен спинной мозг, то на уровне 1–2 поясничного позвонка он переходит в «конский хвост» — пучок нервов. Поэтому в области шеи в некоторых случаях проще подойти к позвоночнику спереди, провести операцию с открытым доступом, хотя используются и эндоскопические операции.
Симптомы грыжи межпозвонкового диска
-
В шейном отделе
: головная боль, головокружение; боль в шее, отдающая в ключицу, руку или под лопатку; онемение рук.
-
В грудном отделе
: нарушение осанки, боли в грудной клетке.
-
В пояснично-крестцовом отделе
: боли в пояснице, отдающие в крестец, в область таза или в ноги; онемение и слабость в ногах; нарушение работы органов таза, проблемы с потенцией.
По расположению
грыжи относительно средней оси позвоночника можно выделить такие виды, как:
- срединные (медианные, центральные) — грыжи, которые расположены по центру относительно середины позвонка, могут сдавливать половину спинного мозга или полностью;
- парамедианные — грыжи, которые смещены от центральной оси; опасность данного вида грыжи — сдавление спинного мозга с одной из сторон;
- боковые (латеральные) — грыжи, которые растут вбок и прилежат к дужкам позвонков;
- фораминальные — грыжи, проникающие в межпозвонковое отверстие, в котором проходят нервные корешки; особенность этих грыж — сильная боль.
Грыжи межпозвонкового диска различаются также
по стадиям образования
:
- небольшое выпячивание диска — 2–3 мм;
- протрузия — выпячивание размером более 5 мм;
- экструзия — практически все ядро выступает за пределы межпозвонкового диска.
Заключительным этапом будет постепенное разрушение диска и срастание соседних позвонков между собой.
В отдельный тип выделена
секвестрированная
грыжа. Она возникает, когда от грыжевого выпячивания отделяется участок ядра и попадает в спинномозговой канал.
Пять факторов риска развития грыжи:
-
Наследственность — существуют гены, отвечающие за прочность соединительной ткани, в том числе и в межпозвонковом диске.
-
Малоподвижный образ жизни, длительное нахождение в одном положении приводят к плохому кровоснабжению позвоночника и преждевременному износу тканей.
-
Чрезмерная нагрузка, особенно неправильно распределенная, приводит к повреждению межпозвонковых дисков.
-
Дефицит воды, которая очень важна для эластичности тканей, а также недостаток белка, витаминов и микроэлементов.
-
Травмы позвоночника, в том числе спортивные и те, которые не были вовремя пролечены.
Операция по удалению грыжи: основные этапы
Независимо от выбранного метода удаления грыжи позвоночника, процесс лечения включает в себя три этапа:
- подготовку к операции (проведение обследования, консервативное лечение при необходимости);
- непосредственно хирургическое вмешательство;
- восстановительный период после операции.
Подробнее рассмотреть каждый из этапов можно на примере эндоскопического удаления грыжи диска позвоночника, так как эта операция широко применяется и хорошо себя зарекомендовала.
Подготовка к операции
Перед эндоскопической операцией врач проводит осмотр пациента, анализирует предыдущее лечение. Операция назначается только в том случае, если консервативная терапия проводилась в адекватном объеме в течение четырех месяцев и не принесла результата. Также перед операцией может потребоваться проведение МРТ позвоночника с продольными срезами. Врач оценивает результаты обследования, обсуждает с пациентом возможные исходы. Если операция проводится под общим наркозом, то пациент также встречается с анестезиологом.
Проведение операции
Операция проводится в положении пациента на боку или на животе. С помощью небольшого надреза хирург формирует канал для доступа к грыже. При этом ткани обычно не разрезаются, а аккуратно раздвигаются, в результате ускоряется восстановление после операции. В созданный канал вводится специальный эндоскоп, который позволяет хирургу увидеть область операции и аккуратно удалить все, что привело к сдавлению нервного корешка. После удаления хирург извлекает все инструменты и накладывает небольшой внутрикожный шов на место разреза. Процедура длится около часа.
Восстановление после операции
Обычно через два часа после эндоскопической операции пациенту разрешают вставать, а если все прошло хорошо, то уже через 12–24 часа выписывают домой. В некоторых случаях хирург может назначить прием нестероидных противовоспалительных средств. Также необходимо избегать нагрузок, в частности наклонов и поворотов, особенно в первые недели после процедуры.
Благодаря современным малоинвазивным операциям пациенты могут избавиться от проблем, вызванных грыжей диска, и быстрее вернуться к обычной жизни. К сожалению, даже самые современные методы не дают 100% гарантии излечения. Также бывают случаи рецидива грыж, особенно при несоблюдении рекомендаций специалиста. Поэтому для успешного лечения очень важно взвешенно выбирать врача и тип операции.

Каадзе Анастасия Геннадьевна
Ответственный редактор
Мнение редакции
Не забывайте о простейшей профилактике: при сидячей работе каждые час–два вставайте с кресла и делайте небольшую разминку — хотя бы пройдитесь по офису. Следите за осанкой, сохраняйте правильное положение. Старайтесь больше двигаться.
Источник