Противопоказание при операции грыжи

Хирургия грыж живота ¦ Показания и противопоказания к оперативному лечению грыж живота. Оценка факторов риска осложнений при грыжесечении.
Все грыжи живота могут быть излечены только посредством выполнения соответствующего хирургического вмешательства. Исключение составляют лишь совсем маленькие дети, у которых пупочные грыжи в ряде случаев удаётся устранить консервативными методами.
В плановом порядке по относительным показаниям на операцию направляются пациенты с диагностированной неосложнённой вентральной грыжей при условии проведения полноценной предварительной подготовки. При этом обязательно учитывают степень операционного риска и выбирают наиболее оптимальный, обоснованный с точки зрения патогенеза, способ хирургического вмешательства. Более настойчиво оперироваться предлагают больным с невправимой грыжей живота.
В число абсолютных показаний входят различные варианты осложнённых форм вентральных грыж: ущемлённые любой локализации, рецидивные и постоперационные грыжи, сопровождающиеся спаечной кишечной непроходимостью и др. В целях спасения жизни оперируют лиц среднего, а также пожилого возраста, когда риск возникновения осложнений крайне велик (не смотря на сомнительную переносимость подобного мероприятия). Иногда к операции вынуждает прибегнуть угроза разрыва грыжевого мешка при истончении либо при изъязвлении кожи над выпячиванием.
Противопоказаниями к плановой операции считают гигантские вентральные грыжи у пациентов старше семидесяти лет при наличии сопутствующей декомпенсированной патологии сердца или бронхо-лёгочной системы. Повременить с хирургическим вмешательством рекомендуют при беременности, а вовсе воздержаться от него настоятельно советуют больным с циррозом печени, сопровождающимся явлениями портальной гипертензии, то есть асцитом, спленомегалией, варикозным расширением вен пищевода и прямой кишки; диабетикам в отсутствии эффекта от введения инсулина; лицам с тяжёлой хронической почечной недостаточностью, а также в тех ситуациях, когда послеоперационная грыжа возникла в результате проведения паллиативного вмешательства (например, при онкологическом процессе).
Кстати, сами по себе ни заболевания органов дыхания, ни проблемы с системой кровообращения не служат противопоказаниями к проведению грыжесечения. Тяжесть и объём хирургического вмешательства, как и операционный риск, как правило, возрастают, если осуществляется одномоментная ликвидация симультанной патологии различного профиля.
Тем не менее, при высокой квалификации хирурга, современном и качественном анестезиологическом обеспечении, глубоко продуманной предоперационной подготовке и высоком уровне последующей реабилитации пациента врачам удаётся добиваться хороших результатов.
Как показывает практика, для разных по виду, величине и клиническим характеристикам грыжевых выпячиваний характерны те либо иные осложнения, часть из которых довольно специфичны, а другие могут развиться при любых обстоятельствах. Поэтому вопрос о возможности и целесообразности оперативного вмешательства следует решать в индивидуальном порядке, руководствуясь данными комплексного обследования больного, позволяющего получить необходимую информацию о функциональном статусе больного.
(495) 506-61-01 — где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
Источник
1.Преклонный возраст при наличии нарушений деятельности сердечно-сосудистой и дыхательной систем (эти нарушения являются противопоказаниями и в более молодом возрасте).
2.Декомпенсированные пороки сердца.
3.Неоперабельные злокачественные образования.
4.Тяжелые заболевания почек, печени и др.
5.Истощение (кахексия), ожирение (крайней степени).
Временные противопоказания к грыжесечению: инфекционные заболевания, обострение туберкулеза, болезнь Боткина, сифилис, ВИЧ, наличие источников эндогенной инфекции.
Специальная предоперационная подготовка необходима при давно существующих гигантских грыжах.
Противовоспалительное лечение (антибиотики, сульфаниламиды), физиотерапия и др. проводятся при грыжах, осложненных воспалением. При нагноениях показано вскрытие гнойников.
При грыжах, осложненных копростазом, проводится комплексное консервативное лечение: диета, богатая клетчаткой, травяные слабительные, медикаментозная стимуляция кишечника (прозерин и др.), очистительные клизмы, клизмы по Огневу, удаление каловых камней из прямой кишки, физиолечение для стимуляции перистальтики кишечника (тепловые процедуры на живот, полуспиртовые компрессы на живот), оксигеноба-ротерапия.
При неосложненных грыжах и грыжах, осложненных невправлением, проводится плановое оперативное лечение.
Обезболивание: местная послойная инфильтра-ционная анестезия 0,25% раствором новокаина, внутривенный наркоз, интубационный наркоз.
Этапы операции при плановом грыжесечении
1.Доступ в зависимости от локализации будет разным.
2.Выделение грыжевого мешка.
3.Пластика грыжевых ворот.
4.Послойное зашивание брюшной стенки.
Определённые трудности представляет мобилизация грыжевого мешка при врожденной грыже, т.к. брюшина распластана и интимно спаяна с яичком и элементами семенного канатика. В этой ситуации закрывают вход в брюшную полость кисетным швом, не захватывая элементы семенного канатика. Избыточная брюшина иссекается, и остатками окутывают яичко и семенной канатик, выворачивая брюшину мезотелием кнаружи, после чего зашивают её край-в-край, закрывая элементы семенного канатика так, чтобы не оставить полость.
При скользящих грыжах выделять грыжевой мешок надо осторожно, чтобы не повредить мочевой пузырь, кишку. Грыжевой мешок прошивается у основания и отсекается.
При прямых паховых грыжах закрытие грыжевых ворот производится укреплением задней стенки пахового канала (по Бассини, Постемскому, Кукуджанову).
При косых паховых грыжах — укреплением передней стенки пахового канала (по Жирару, Ким-баровскому, Спасокукоцкому, Мартынову, Оппе-лю-Краснобаеву).
При бедренных грыжах грыжевые ворота закрываются бедренным способом (по Бассини, Локарду, паховым доступом по Руджи). Обе методики преследуют одну цель — подшивание пупартовой связки к надкостнице лонной кости.
При пупочных грыжах дефект зашивают по Лексеру, Дьяконову, Мейо, зашиванием его край-в-край. Грыжи белой линии живота закрывают по Сапежко, Дьяконову, зашиванием краев узловыми швами.
Дефекты брюшной стенки при вентральных грыжах устраняют зашиванием местными (мышечно-апоневро-тическими) тканями по Напалкову при локализации грыжевых ворог между пупком и мечевидным отростком. При больших дефектах его устраняют с помощью биологических и синтетических материалов.
Источник
В основном все грыжи должны быть устранены, если местный или системный статус больного предвещает надежный исход. Возможным исключением из этого правила является грыжа, имеющая широкую шейку и мелкий мешок, т. е. признаки, указывающие на возможность медленного увеличения грыжи. Грыжевые бандажи и хирургические ремни успешно используют при лечении небольших грыж в ситуации, когда операция противопоказана, но применение грыжевых бандажей не рекомендуется больным, обладающим бедренными грыжами.
Противопоказания к операции: абсолютные — острая инфекция, тяжелые заболевания — туберкулез, злокачественные опухоли, выраженная дыхательная и сердечная недостаточность и пр. Относительные — ранний возраст (до полугода), состояние одряхления, последние 23 месяца беременности, стриктуры уретры, аденома предстательной железы (грыжесечение производится после их устранения).
Операция во всех случаях складывается из двух этапов: I/ собственно грыжесечение — выделение грыжевого мешка, вскрытие его, вправление внутренностей, прошивание и перевязка мешка в области шейки и отсечение его — производится одинаково при всех формах грыж; 2/ пластика (ушивание) грыжевых ворот — производится различно даже при одной и той же форме грыж, в зависимости от этого различают разные методы грыжесечения.
Обезболивание — традиционно местное (новокаин или лидокаин) — при небольших грыжах у взрослых, наркоз применяется при всех других грыжах у взрослых, в том числе осложненных больших послеоперационных грыжах и у невропатов, а также у детей.
Предоперационная подготовка гигиеническая ванна и бритьё операционного поля, очистительная клизма накануне операции. В послеоперационном периоде — профилактика легочных осложнений, борьба с метеоризмом. Сроки вставания варьируют в зависимости от особенностей больного и операции.
Последний наиболее важный этап операции пластику грыжевых ворот производят различными способами: 1) путем сшивания местных однородных тканей (аутопластические методы); 2) с использованием дополнительных биологических или синтетических материалов (аллопластические методы).
Косые паховые грыжи образуются в результате выпячивания грыжевого мешка через внутреннее паховое кольцо, соответствующее латеральной паховой ямке. Грыжевой мешок при этом покрыт общей влагалищной оболочкой семенного канатика и повторяет его ход.
В зависимости от стадии развития принято различать следующие формы косых паховых грыж (по А.П. Крымову): 1) начальная грыжа, при которой мешок определяется только в паховом канале; 2) канальная форма дно мешка доходит до наружного отверстия пахового канала; 3) канатиковая форма грыжа выходит через наружное от верстие пахового канала и располагается на различной высоте семенного канатика; 4) паховомошоночная грыжа грыжевой мешок с содержимым опускается в мошонку (у женщин в клетчатку большой половой губы).
Врожденные паховые грыжи всегда являются косыми. Они развиваются в случае незаращения влагалищного отростка брюшины. Последний, сообщаясь с полостью брюшины, образует грыжевой мешок. На дне грыжевого мешка лежит яичко, поскольку собственная его оболочка является одновременно внутренней стенкой грыжевого мешка. Врожденные паховые грыжи нередко сочетаются с водянкой яичка или семенного канатика.
Диагноз паховой грыжи обычно не представляет затруднений. Характерным объективным признаком является выпячивание передней брюшной стенки в паховой области, увеличивающееся при нату живании и кашле. При косой паховой грыже оно имеет продолговатую форму, располагается по ходу пахового канала, часто опускается в мошонку.
Пальцевое исследование грыжевого канала позволяет определить его направление и дифференцировать вид грыжи. При косой паховой грыже палец не опре деляет наличия кости при продвижении его по паховому каналу, так как этому мешают мышечноапоневротические элементы пахового треугольника. Не извлекая пальца из грыжевого канала, больного просят потужиться или покашлять определяют симптом кашлевого толчка. Дифференциальная диагностика. Паховую грыжу следует дифференцировать от бедренной грыжи, водянки оболочек яичка, кисты семенного канатика и нукова канала, крипторхизма, варикоцеле, пахового лимфаденита, опухолей в зоне пахового канала. При дифференцировании грыжи, водянки, опухоли яичка целесообразно применять метод трансиллюминации. Источник света (фонарик) устанавливают с одной стороны мошонки, а с другой стороны с помощью какойлибо трубочки определяют свечение. При грыже и опухоли яичка свечения нет, а при водянке оно определяется. Для крипторхизма характерны высокое расположение «опухоли» у корня мошонки, несмещаемость ее и невозможность вправления в брюшную полость.
Наличие паховой грыжи является показанием к оперативному лечению. Способов восстановления и реконструкции брюшной стенки при паховых грыжах предложено более 200. Условно их можно разделить на три группы:
* Методы укрепления передней стенки пахового канала без рассечения апоневроза наружной косой мышцы живота. В эту группу входят способы Ру, РуОппеля, Краснобаева. Применяются они при неосложненных паховых грыжах в детском возрасте.
* Методы, направленные на укрепление передней стенки пахового канала после рассечения апоневроза наружной косой мышцы живота (способы операции Мартынова, Жирара, Спасокукоцкого, Кимбаровского и др.).
3. Методы герниопластики, связанные с укреплением задней стенки пахового канала и перемещением семенного канатика. В эту группу входят способы Бассини, Кукуджанова, МакВея, Шулдайса, Постемпского и др.
При выборе метода герниопластики необходимо помнить, что в генезе формирования паховых грыж ведущую роль играют не слабость апоневроза наружной косой мышцы живота и расширение наружного пахового кольца, а ослабление задней стенки пахового канала и увеличение диаметра его глубокого отверстия. Исходя из этой предпосылки, при всех прямых, большинстве косых грыж и рецидивных грыжах следует пользоваться методами пластики задней стенки пахового канала. Укрепление передней его стенки может быть при менено у детей и молодых мужчин при небольших косых паховых грыжах. Целесообразность такой хирургической тактики подтверждена статистикой отдаленных результатов грыжесечения.
Особенность операции при врожденной паховой грыже заключается в методике обработки грыжевого мешка. Последний выделяют у шейки, перевязывают и пересекают. Дистальную часть мешка не удаляют, а рассекают ее по всей длине вдоль, затем выворачивают и сшивают позади семенного канатика и яичка (аналогично операции Винкельмана при водянке яичка). Пластику пахового канала производят по одному из перечисленных выше методов.
Последовательность операции по поводу паховой грыжи однотипна при различных методах и состоит из следующих этапов:
Первый этап формирование доступа к паховому каналу. Обнажение пахового канала достигается разрезом кожи, производимой параллельно паховой связке и выше ее на 2 см длиной около 1012 см. Соответственно ране рассекается апоневроз наружной косой мышцы живота и обнажается пупартова связка.
Второй этап выделение из окружающих тканей и удаление грыжевого мешка. Прошивание шейки мешка перед его отсечением производят или снаружи, или изнутри кисетным швом, но обязательно под контролем глаза.
Третий этап ушивание глубокого пахового отверстия до нор мальных размеров (0,60,8 см) при его расширении или разрушении.
Четвертый этап операции пластика пахового канала.
Большое количество операций, предложенных для лечения паховых грыж, отличается друг от друга лишь завершающим этапом способом пластики пахового канала.
Источник
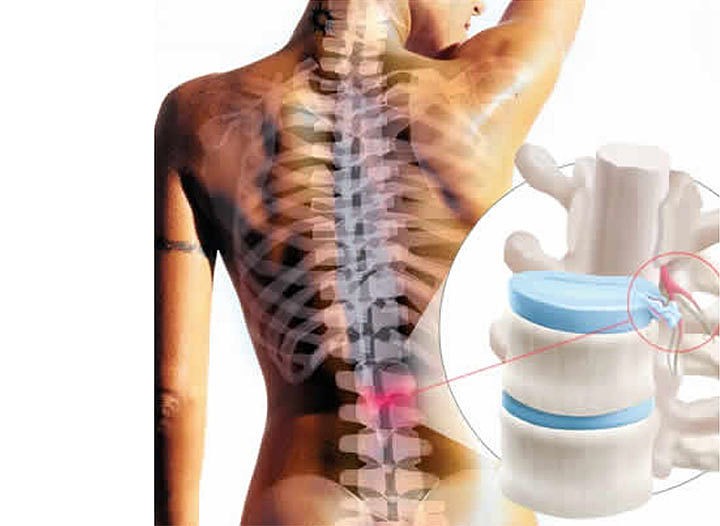
Грыжа межпозвонкового диска — одна из частых причин болей в спине, а от периодических спинальных болей в пояснично-крестцовой области страдает от 60 до 80% взрослого населения Земли[1]. Лечение грыж межпозвонковых дисков чаще всего длительное и консервативное, но при отсутствии эффекта можно прибегнуть к хирургическому вмешательству.
Наиболее распространенной в настоящее время является операция с удалением пораженного диска — дискэктомия. Также в процессе операции могут быть удалены участки связок, остеофиты, фрагменты тел или дуги позвонков (ламинэктомия). Для уменьшения давления на нервные корешки производится укрепление соседних позвонков с помощью специальных вставок или стержней. Все эти операции выполняются при открытом доступе, то есть с разрезом кожи.
Более современная версия дискэктомии — микродискэктомия. Это операция, проводимая с помощью мощного микроскопа. Использование микроскопа позволяет проводить сложные высокоточные операции, меньше повреждать окружающие ткани и уменьшить выполняемый разрез.
Еще одним направлением развития спинальной хирургии являются малоинвазивные операции, без разрезов. В этом случае сокращается период восстановления после операции и достигается хороший эстетический эффект. Все виды операций по удалению грыжи позвоночника имеют свои показания и противопоказания. Но если раньше не было никаких альтернатив, кроме открытой операции, то теперь у пациента и нейрохирурга есть выбор.
Виды малоинвазивных операций по удалению грыжи позвоночника
Все подобные вмешательства можно разделить на две группы: эндоскопические операции по удалению грыжи межпозвонкового диска и нуклеопластика.
Эндоскопическая дискэктомия
В настоящее время это один из самых востребованных методов операции по удалению грыжи позвоночника.
Преимущества эндоскопических операций:
- визуальный контроль уменьшает вероятность повреждения нервного корешка;
- минимальное повреждение тканей — для операции нужен разрез около десяти миллиметров;
- отсутствует необходимость удалять участки позвонков или связок для облегчения доступа, а значит, сохраняется естественная стабилизация позвоночно-двигательного сегмента;
- уменьшается боль в период восстановления, пациент может быть выписан из клиники уже на следующий день.
Недостатки:
- некоторые виды грыж анатомически не подходят для эндоскопии: например, медианные грыжи в шейном сегменте позвоночника чаще требуют операцию с открытым передним доступом.
Эндоскопическая дискэктомия выполняется с использованием эндоскопа, при помощи которого хирург видит область операции. Для введения эндоскопа нужен разрез около 10 мм — этого достаточно, чтобы специальными инструментами удалить то, что сдавливает нерв. Вмешательство проводится под общим наркозом, длительность операции — около часа.
Практикуется также микроэндоскопическая дискэктомия — сочетание эндоскопической техники и микрохирургических манипуляций. Разрез при этом составляет 12 мм.
Показания к эндоскопической операции по удалению грыжи позвоночника:
- грыжа межпозвонкового диска, подтвержденная МРТ;
- болевой синдром более 4 недель;
- отсутствие эффекта от консервативной терапии.
Противопоказания:
- нестабильность в позвоночно-двигательном сегменте;
- остеофиты, спондилолистез, сужение позвоночного канала;
- повторные грыжи межпозвонковых дисков.
Как образуется грыжа межпозвонкового диска?
Межпозвонковый диск состоит из плотной фиброзной оболочки и эластичного пульпозного ядра. Упругое ядро распределяет давление на позвонок при нагрузках. При сочетании нескольких провоцирующих факторов происходит дегенерация и разрушение фиброзного кольца, и в этой области пульпозное ядро под давлением выходит за пределы своей оболочки. Сначала образуется небольшое выбухание, или протрузия. Так как диск продолжает испытывать ежедневную нагрузку, то постепенно на этом месте формируется грыжевое выпячивание. Основную опасность представляет не сама грыжа, а ее давление на спинной мозг и корешки спинномозговых нервов.
Нуклеопластика
Это операция, при которой не требуется удалять диск целиком. Мишенью для нуклеопластики является только ядро межпозвонкового диска.
Цель нуклеопластики — уменьшить давление в пульпозном ядре межпозвонкового диска. При этом уменьшается выбухание фиброзного кольца, и в результате прекращается сдавление нервного корешка. Существуют различные виды нуклеопластики в зависимости от типа действующей силы:
- холодная плазма;
- гидропластика (жидкость под давлением);
- механическое воздействие;
- радиочастотная абляция;
- лазерное излучение.
Лазерное воздействие, или вапоризация, вызывает резкое повышение температуры, при этом происходит испарение ядра. Однако этот метод нередко приводит к осложнениям — ожогам окружающей ткани, что ухудшает заживление.
Наиболее распространенным методом является действие холодной плазмы, или коблация (сокращение от cold ablation, холодное разрушение). В отличие от лазерного или радиочастотного воздействия коблация не обжигает ткани. Применение холодной плазмы в медицине началось еще в 80-х годах, а первый прибор на основе холодной плазмы был предложен в 1995 году. С этого момента метод коблации активно развивался.
Процедура нуклеопластики проводится под местным обезболиванием. Точность обеспечивается постоянным рентгенологическим контролем. Через прокол 2–3 мм к ядру диска подводится игла с электродом, через который на ядро воздействует холодная плазма. В результате уменьшается размер пульпозного ядра, фиброзное кольцо больше не сдавливает нервный корешок. Вся операция занимает полчаса, госпитализация пациента не требуется.
Показания к нуклеопластике:
- наличие грыжи или протрузии межпозвонкового диска;
- выраженный болевой синдром;
- отсутствие эффекта от консервативного лечения в течение трех–четырех недель.
В 70–80% случаев применения нуклеопластики наблюдается положительный результат.
Однако не всегда расположение или строение грыжи позволяет применять малоинвазивные технологии. При некоторых видах грыж предпочтение отдается операциям открытого типа.
Классификация межпозвоночных грыж
Грыжи межпозвонкового диска можно распределить по уровню их расположения в позвоночнике, по положению грыжи в диске, а также по особенностям строения самой грыжи.
По локализации, или уровню расположения, можно выделить:
- грыжи пояснично-крестцового отдела позвоночника, самые часто встречающиеся, более 80% случаев радикулита связаны именно с грыжей диска[2];
- грыжи шейного отдела встречаются гораздо реже, около 4% от всех дегенеративно-дистрофических поражений позвоночника[3];
- грыжи грудного отдела позвоночника являются самыми редкими.
Расположение грыжи определяет наиболее подходящий тип операции. Так, при операциях в грудном отделе позвоночника обычно не требуется укрепление позвоночного сегмента штифтами, так как грудные позвонки наименее подвижно сцеплены друг с другом. Также на разных уровнях отличается содержимое позвоночного канала. Если на уровне шеи и груди в позвоночнике расположен спинной мозг, то на уровне 1–2 поясничного позвонка он переходит в «конский хвост» — пучок нервов. Поэтому в области шеи в некоторых случаях проще подойти к позвоночнику спереди, провести операцию с открытым доступом, хотя используются и эндоскопические операции.
Симптомы грыжи межпозвонкового диска
- В шейном отделе: головная боль, головокружение; боль в шее, отдающая в ключицу, руку или под лопатку; онемение рук.
- В грудном отделе: нарушение осанки, боли в грудной клетке.
- В пояснично-крестцовом отделе: боли в пояснице, отдающие в крестец, в область таза или в ноги; онемение и слабость в ногах; нарушение работы органов таза, проблемы с потенцией.
По расположению грыжи относительно средней оси позвоночника можно выделить такие виды, как:
- срединные (медианные, центральные) — грыжи, которые расположены по центру относительно середины позвонка, могут сдавливать половину спинного мозга или полностью;
- парамедианные — грыжи, которые смещены от центральной оси; опасность данного вида грыжи — сдавление спинного мозга с одной из сторон;
- боковые (латеральные) — грыжи, которые растут вбок и прилежат к дужкам позвонков;
- фораминальные — грыжи, проникающие в межпозвонковое отверстие, в котором проходят нервные корешки; особенность этих грыж — сильная боль.
Грыжи межпозвонкового диска различаются также по стадиям образования:
- небольшое выпячивание диска — 2–3 мм;
- протрузия — выпячивание размером более 5 мм;
- экструзия — практически все ядро выступает за пределы межпозвонкового диска.
Заключительным этапом будет постепенное разрушение диска и срастание соседних позвонков между собой.
В отдельный тип выделена секвестрированная грыжа. Она возникает, когда от грыжевого выпячивания отделяется участок ядра и попадает в спинномозговой канал.
Пять факторов риска развития грыжи:
- Наследственность — существуют гены, отвечающие за прочность соединительной ткани, в том числе и в межпозвонковом диске.
- Малоподвижный образ жизни, длительное нахождение в одном положении приводят к плохому кровоснабжению позвоночника и преждевременному износу тканей.
- Чрезмерная нагрузка, особенно неправильно распределенная, приводит к повреждению межпозвонковых дисков.
- Дефицит воды, которая очень важна для эластичности тканей, а также недостаток белка, витаминов и микроэлементов.
- Травмы позвоночника, в том числе спортивные и те, которые не были вовремя пролечены.
Операция по удалению грыжи: основные этапы
Независимо от выбранного метода удаления грыжи позвоночника, процесс лечения включает в себя три этапа:
- подготовку к операции (проведение обследования, консервативное лечение при необходимости);
- непосредственно хирургическое вмешательство;
- восстановительный период после операции.
Подробнее рассмотреть каждый из этапов можно на примере эндоскопического удаления грыжи диска позвоночника, так как эта операция широко применяется и хорошо себя зарекомендовала.
Подготовка к операции
Перед эндоскопической операцией врач проводит осмотр пациента, анализирует предыдущее лечение. Операция назначается только в том случае, если консервативная терапия проводилась в адекватном объеме в течение четырех месяцев и не принесла результата. Также перед операцией может потребоваться проведение МРТ позвоночника с продольными срезами. Врач оценивает результаты обследования, обсуждает с пациентом возможные исходы. Если операция проводится под общим наркозом, то пациент также встречается с анестезиологом.
Проведение операции
Операция проводится в положении пациента на боку или на животе. С помощью небольшого надреза хирург формирует канал для доступа к грыже. При этом ткани обычно не разрезаются, а аккуратно раздвигаются, в результате ускоряется восстановление после операции. В созданный канал вводится специальный эндоскоп, который позволяет хирургу увидеть область операции и аккуратно удалить все, что привело к сдавлению нервного корешка. После удаления хирург извлекает все инструменты и накладывает небольшой внутрикожный шов на место разреза. Процедура длится около часа.
Восстановление после операции
Обычно через два часа после эндоскопической операции пациенту разрешают вставать, а если все прошло хорошо, то уже через 12–24 часа выписывают домой. В некоторых случаях хирург может назначить прием нестероидных противовоспалительных средств. Также необходимо избегать нагрузок, в частности наклонов и поворотов, особенно в первые недели после процедуры.
Благодаря современным малоинвазивным операциям пациенты могут избавиться от проблем, вызванных грыжей диска, и быстрее вернуться к обычной жизни. К сожалению, даже самые современные методы не дают 100% гарантии излечения. Также бывают случаи рецидива грыж, особенно при несоблюдении рекомендаций специалиста. Поэтому для успешного лечения очень важно взвешенно выбирать врача и тип операции.
Источник