Рецидив послеоперационных вентральных грыж
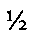
3 июля 20191423,9 тыс.
Лечением заболевания Послеоперационная вентральная грыжа занимается хирург
Само название указывает на то, что данная грыжа возникает
после ранее выполненной операции на органах брюшной полости и расположена в области послеоперационного рубца.
Грыжевое выпячивание может появиться сразу после операции или спустя какое то время, иногда через несколько лет. Частота возникновения этого вида грыж после открытых операций на органах брюшной полости по данных разных авторов достигает 10–20%.
Симптомы послеоперационной вентральной грыжи
В зависимости от своего расположения, размеров и содержимого, она проявляется различными симптомами – от незначительного чувства дискомфорта до выраженных болей при небольших физических нагрузках, тошноты, запоров и рвоты. Самым грозным осложнением грыжи является ущемление расположенных в ней органов.
Причин возникновения послеоперационных грыж несколько. Чаще всего это инфекция в ране после операции, препятствующая нормальному заживлению тканей. Немаловажное значение имеют наличие
генетических дефектов в формировании соединительной ткани и сопутствующих заболеваний, таких как сахарный диабет, ожирение, хроническая болезнь легких (ХОБЛ) и др.
Кроме того, к появлению грыжи могут приводить большие физические нагрузки в раннем послеоперационном периоде. Редко к образованию грыжи могут приводить технические дефекты ушивания раны при первичной операции или некачественный шовный материал.
Диагностика послеоперационной вентральной грыжи
Диагностируется послеоперационная грыжа при осмотре пациента врачом. Как правило этого бывает достаточно. Однако в сомнительных случаях или для выбора характера операции используются
дополнительные методы обследования – УЗИ, КТ, МРТ. Реже применяются рентгеноконтрастные исследования желудочно-кишечного тракта – рентгенография желудка и ирригоскопия
(контрастирование толстой кишки). Они позволяют уточнить размеры ворот грыжевого мешка, определить его содержимое и выявить другие дефекты в рубце,
что в конечном итоге может повлиять на объем оперативного вмешательства.
Лечение послеоперационной вентральной грыжи
Операция при послеоперационной грыже, как и при любой другой, заключается в ликвидации грыжевого выпячивания с вправлением содержимого в брюшную полость и закрытии дефекта брюшной стенки.
Грыжевой мешок может быть иссечен, если он большой, либо вправлен в брюшную полость вместе с содержимым при малых размерах.
Закрытие дефекта осуществляется либо собственными тканями, либо с помощью сетки. Согласно рекомендациям Европейского и Российского обществ герниологов предпочтение следует отдавать протезирующим операциям, т.е. с использованием сетки. Это связано с тем, что число рецидивов после пластики собственными тканями значительно больше.
Существует два подхода к имплантации сетки – открытый и с применением видеоэндоскопической техники.
Выбор способа операции зависит от нескольких причин: это размеры грыжевых ворот, количество ранее перенесенных операций на брюшной полости, наличие сопутствующих заболеваний, личный опыт хирурга и оснащенность клиники. Хирурги клиники Рассвет имеют опыт выполнения всех видов операций.
Следует отметить, что реабилитационный период после операций по поводу послеоперационной грыжи в большинстве случаев более длительный в сравнении с другими грыжами.
Это связано с большей травматичностью вмешательства.
Лечением заболевания Послеоперационная вентральная грыжа занимается хирург
Источник

Проникновение различных органов, расположенных в брюшной полости, под кожу принято называть вентральной грыжей. Такой выход может произойти как через имеющие естественное происхождение отверстия в брюшине, так и через отверстия, возникшие в результате патологий.

Рецидивной вентральной послеоперационной грыжей принято называть такую, для которой грыжевыми воротами послужил рубец, оставшийся после операции. Ее главным отличительным признаком является большой размер, напрямую зависящий от размеров образовавшегося после операции рубца.
Следует понимать, что наружные косметические неудобства, создаваемые этой проблемой, являются наименьшими из бед.
Главная же опасность состоит в том, что существует большой риск ущемления, а кроме того, грыжа может привести к нарушению анатомического взаимодействия между органами брюшной полости.Это, в свою очередь, вызовет нарушения в работе пищеварительной и мочевыводящей систем и диафрагмы.
Несмотря на сложность лечения, современные технологии позволяют весьма успешно удалять рецидивные грыжи.
Причины возникновения
Непосредственной причиной, приводящей к возникновению рецидивных грыж, является нарушившееся ранозаживление. Ведь чем больше времени уходит на заживление раны, тем меньшей плотностью обладает рубец. Принято выделять пять замедляющих ранозаживление причин:
- Инфекция. Возникшие на ране нагноения инфекционного характера провоцируют появление рецидивных грыж. Хотя вероятность их развития не столь высока, но во многом зависит от тяжести инфекции, различных патологий и возраста пациента.
- Нарушение послеоперационного режима. После того, как рана зашита, начинается ее заживление. Шов достаточной плотности может образоваться не ранее, чем через семь дней с момента завершения процедуры. Полноценный рубец же сформируется только через полгода. На протяжении этого периода необходимо оберегать шов, поскольку он отличается высокой эластичностью и может растянуться, разойтись или лопнуть.
- Сопутствующие заболевания. Такие заболевания, как сахарный диабет, почечная либо сердечная недостаточность, значительно замедляют ранозаживление. Это приводит к тому, что у пациентов, страдающих такими заболеваниями, швы формируются на неделю дольше, а полноценный рубец получится не ранее, чем через год.
- Ожирение. Жир, скопившийся на мышцах живота, значительно ухудшает их кровоснабжение и тем самым замедляет процесс ранозаживления. Кроме того, ожирение органов, расположенных в брюшной полости, вызывает рост внутрибрюшного давления, и как следствие, возрастает нагрузка на область шва после операции.
- Хирургические дефекты. Сюда можно отнести низкое качество используемых материалов, а также ошибки, которые были допущены в ходе проведения операции.
Хирургические методики


Только оперативное вмешательство эффективно при послеоперационных и рецидивных грыжах. Хирургическое вмешательство проводится по одной из двух методик:
Натяжная
В ходе проведения оперативного вмешательства по данной схеме для закрытия грыжевых ворот используются собственные ткани брюшной стенки. Главное достоинство методики заключается в простоте. Ее в состоянии выполнить даже начинающий хирург.
К недостаткам же относятся такие:
- невозможность применения для удаления крупноразмерных грыж;
- период после операции сопровождается сильными болями;
- повышается вероятность рецидива.
Ненатяжная
В процессе операции, осуществляемой по данной схеме, грыжевые ворота закрывают различными материалами, имеющими искусственное происхождение.
Особенности методики хирургического лечения рецидивной грыжи позволяют удалять грыжи любых размеров, значительно уменьшать восстановительный период и сокращать количество повторных появлений.
Однако существуют и недостатки, среди которых можно выделить необходимость использования специальных материалов. Хирург, проводящий операцию по этой методике, должен обладать высокой квалификацией, а провести вмешательство можно только под общим наркозом.
Консервативные методы
Вылечить рецидивную вентральную послеоперационную грыжу, не прибегая к хирургии, невозможно. Суть консервативных методов лечения сводится к постоянному использованию различных специализированных бандажей, не допускающих выход органов брюшной полости под кожу.
Поскольку использование бандажа весьма некомфортно и ведет к снижению качества жизни, то к такому методу лечения прибегают только в случае, если имеются такие противопоказания к проведению операции, как:
- пожилой возраст пациента;
- беременность;
- наличие у пациента различных недостаточностей;
- общее тяжелое состояние организма.
Профилактические меры

Не допустить образования рецидивной грыжи значительно легче, чем лечить. Просто достаточно:
- осуществлять нагрузки на мышцы живота, тем самым поддерживать их в нормальном состоянии;
- рационально питаться;
- вести борьбу с ожирением.
В случае, если вы перенесли хирургическое вмешательство в брюшной полости, нужно:
- соблюдать послеоперационный режим;
- на протяжении полугода после перенесенного вмешательства избегать физических нагрузок;
- использовать специальный бандаж.
Следование этим несложным рекомендациям не допустит появления рецидивной вентральной послеоперационной грыжи.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂

« Фиксированная и другие грыжи пищеводного отверстия Диафрагмальная грыжа Бохдалека: что это значит и как лечится »
Источник
Аннотация:
Группа изобретений относится к медицине, а именно к герниологии для лечения вариантов рецидива послеоперационной вентральной грыжи. Способы включают герниотомию, выделение и вскрытие грыжевого мешка, ревизию его содержимого, выполнение внутрибрюшного этапа операции, закрытие брюшной полости, рассечение передних листков влагалищ прямых мышц живота, сшивание медиальных лоскутов между собой непрерывным швом, вшивание нового эндопротеза между латеральными лоскутами влагалищ прямых мышц живота. При частичном рецидиве оболочки грыжевого мешка, содержащие ранее установленный эндопротез, подшивают к грыжевым воротам, а не содержащие его иссекают. Новый синтетический протез вшивают между латеральными лоскутами влагалищ прямых мышц живота. При полном рецидиве оболочки грыжевого мешка, содержащие ранее установленный эндопротез, иссекают, оставшиеся части оболочки сшивают непрерывным швом край в край. Новый синтетический протез вшивают между латеральными лоскутами влагалищ прямых мышц живота. При ложном рецидиве доступ к грыжевому мешку производят путем рассечения ранее установленного эндопротеза, брюшную полость закрывают, ушивая сохраненные оболочки грыжевого мешка. Края ранее установленного эндопротеза сшивают между собой непрерывным швом после подшивания нового синтетического эндопротеза так, что новый синтетический эндопротез располагается под ранее установленным. 3 н.п. ф-лы, 3 пр.
Изобретение относится к медицине, а именно к области хирургии герниологии, и может быть использовано для оперативного лечения пациентов с различными вариантами рецидива послеоперационной вентральной грыжи (ПВГ).
В настоящий момент проблема выбора способа пластики грыжевого дефекта при рецидивах ПВГ является нерешенной. Существующие способы оперативного устранения рецидивов ПВГ применяются без учета типа рецидива грыжи.
На основании классификации рецидивных грыж после герниопластики с использованием сетчатых эндопротезов [1] выделены следующие виды рецидивов грыж:
1. Частичный рецидив — вследствие сокращения, соскальзывания эндопротеза от одной из стенок его фиксации чаще в нижнем полюсе. Таким образом, формируется дефект менее 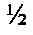 периметра бывших грыжевых ворот, через который выходит грыжевой мешок, то есть эндопротез является одной из стенок грыжевых ворот.
периметра бывших грыжевых ворот, через который выходит грыжевой мешок, то есть эндопротез является одной из стенок грыжевых ворот.
2. Полный рецидив грыжи — эндопротез смещается от грыжевых ворот более чем на 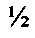 их периметра и является одной из стенок грыжевого мешка или отходит от грыжевых ворот полностью.
их периметра и является одной из стенок грыжевого мешка или отходит от грыжевых ворот полностью.
3. Ложный рецидив — протез остается фиксированным к тканям (чаще к апоневрозу), а грыжевой мешок вследствие несостоятельности швов на апоневрозе после натяжной пластики выходит за него под эндопротез по типу «запонки».
Известен способ герниопластики при срединных грыжах живота по Белоконеву В.И., когда после выполнения герниотомии и отсепаровывания подкожно-жирового лоскута от передних листков влагалищ прямых мышц живота производят вскрытие грыжевого мешка с ревизией его содержимого и ушиванием брюшной полости наглухо. Затем выполняют рассечение передних листков влагалищ прямых мышц живота вокруг грыжевых ворот на расстоянии, равном 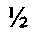 ширины их ширины. Медиальные лоскуты прямых мышц, развернутые на 180°, без натяжения сшивают между собой. Синтетический эндопротез вшивают между латеральными лоскутами рассеченных передних листков влагалищ прямых мышц живота по большому диаметру [2].
ширины их ширины. Медиальные лоскуты прямых мышц, развернутые на 180°, без натяжения сшивают между собой. Синтетический эндопротез вшивают между латеральными лоскутами рассеченных передних листков влагалищ прямых мышц живота по большому диаметру [2].
Недостатком его применения является необходимость изначального и полного удаления ранее установленного синтетического эндопротеза, что технически сложнее выполнить, удлиняется время оперативного вмешательства, возрастают риски интраоперационных и послеопреационных осложнений, снижается прочность новой пластики и, как следствие, повышается вероятность рецидива заболевания. Данный способ взят за прототип.
Целью изобретения является разработка метода оперативного укрепления вновь образованных грыжевых ворот при различных вариантах рецидива ПВГ.
Эта цель достигается тем, что оболочки грыжевого мешка, содержащие ранее установленный эндопротез, подшивают к грыжевым воротам, а не содержащие его иссекают, новый синтетический эндопротез вшивают между латеральными лоскутами влагалищ прямых мышц живота; или оболочки грыжевого мешка, содержащие ранее установленный эндопротез, иссекают, оставшиеся части оболочки сшивают непрерывным швом край в край, новый синтетический протез вшивают между латеральными лоскутами влагалищ прямых мышц живота; или доступ к грыжевому мешку производят путем рассечения ранее установленного эндопротеза, брюшную полость закрывают, ушивая сохраненные оболочки грыжевого мешка, края ранее установленного эндопротеза сшивают между собой непрерывным швом после подшивания нового синтетического эндопротеза так, что новый синтетический эндопротез располагается под ранее установленным.
Техническим результатом предлагаемого способа является возможность выполнения пластики при разных видах рецидивов ПВГ, уменьшение времени выполнения операции, снижение вероятности интраоперационных и послеоперационных осложнений, обеспечение надежности пластики, снижение вероятности рецидива заболевания.
Способ оперативного лечения рецидива послеоперационной вентральной грыжи (варианты) реализуется следующим образом.
В случае частичного рецидива ПВГ при выполнении внутрибрюшного этапа операции грыжевой мешок вскрывают по свободному краю синтетического эндопротеза, проводят ревизию содержимого грыжевого мешка с выполнением внутрибрюшного этапа операции, при закрытии брюшной полости оболочки грыжевого мешка частично иссекают, причем оболочку грыжевого мешка, содержащую эндопротез, подшивают к грыжевым воротам; производят рассечение передних листков влагалищ прямых мышц живота на расстоянии, равном 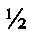 ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшивают между собой. Между латеральными лоскутами вшивают новый синтетический эндопротез. Таким образом, зона пластики представлена тремя слоями и включает оболочки грыжевого мешка с сохранением ранее подшитого протеза, апоневроз передних листков влагалищ прямых мышц живота и новый эндопротез.
ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшивают между собой. Между латеральными лоскутами вшивают новый синтетический эндопротез. Таким образом, зона пластики представлена тремя слоями и включает оболочки грыжевого мешка с сохранением ранее подшитого протеза, апоневроз передних листков влагалищ прямых мышц живота и новый эндопротез.
В случае полного рецидива ПВГ при выполнении внутрибрюшного этапа операции грыжевой мешок вскрывают, проводят ревизию содержимого грыжевого мешка с выполнением внутрибрюшного этапа вмешательства, а при закрытии брюшной полости оболочки грыжевого мешка, содержащие эндопротез, полностью иссекают. Производят рассечение передних листков влагалищ прямых мышц живота на расстоянии, равном 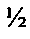 ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшивают между собой. Между латеральными лоскутами вшивают новый синтетический эндопротез. Таким образом, зона пластики представлена тремя слоями и включает оболочки грыжевого мешка с сохранением ранее подшитого эндопротеза, апоневроз передних листков влагалищ прямых мышц живота и новый эндопротез.
ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшивают между собой. Между латеральными лоскутами вшивают новый синтетический эндопротез. Таким образом, зона пластики представлена тремя слоями и включает оболочки грыжевого мешка с сохранением ранее подшитого эндопротеза, апоневроз передних листков влагалищ прямых мышц живота и новый эндопротез.
В случае развития ложного рецидива ПВГ выполняют герниотомию, затем по всей длине раны производят рассечение ранее установленного эндопротеза, выделяют грыжевой мешок. Внутрибрюшной этап операции заключается во вскрытии грыжевого мешка, погружении его содержимого в брюшную полость, которую закрывают оболочками грыжевого мешка. Производят рассечение передних листков влагалищ прямых мышц живота на расстоянии, равном 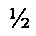 ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшивают между собой. Между латеральными лоскутами вшивают новый синтетический эндопротез. Далее участок грыжевого мешка, содержащий старый эндопротез, сшивают над новым непрерывным швом. Таким образом, зона пластики представлена четырьмя слоями и включает оболочки грыжевого мешка, апоневроз передних листков влагалищ прямых мышц живота, новый эндопротез, вшитый между латеральными лоскутами рассеченного переднего листка влагалищ прямых мышц живота, а также эндопротез, установленный ранее.
ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшивают между собой. Между латеральными лоскутами вшивают новый синтетический эндопротез. Далее участок грыжевого мешка, содержащий старый эндопротез, сшивают над новым непрерывным швом. Таким образом, зона пластики представлена четырьмя слоями и включает оболочки грыжевого мешка, апоневроз передних листков влагалищ прямых мышц живота, новый эндопротез, вшитый между латеральными лоскутами рассеченного переднего листка влагалищ прямых мышц живота, а также эндопротез, установленный ранее.
Данные варианты лишены недостатка способа комбинированной пластики ПВГ, при котором пришлось бы удалять ранее установленный синтетический эндопротез. Надежность герниопластики и снижение вероятности рецидива заболевания достигается за счет оболочек грыжевого мешка и ранее использованного синтетического эндопротеза.
Способ оперативного лечения рецидива послеоперационной вентральной грыжи (варианты) иллюстрируется клиническими примерами.
Клинический пример 1
Пациентка И., 1949 г. р., находилась на стационарном лечении в 6 х/о ГКБ №1 с 07.04.03 по 15.04.03 по поводу рецидивной ПВГ MW3R2. В 1998 году больная перенесла лапаротомию, после которой в течение года сформировалась грыжа MW2R0. В 2000 году выполнено грыжесечение с пластикой местными тканями, после которой наступил рецидив грыжи. В 2002 году повторно выполнена герниопластика местными тканями с укреплением полипропиленовым эндопротезом, расположенным в позиции on lay. Спустя 2 месяца после операции вновь наступил рецидив заболевания. Последняя операция выполнена 8.04.2003 года, во время которой установлено, что рецидив грыжи является частичным вследствие соскальзывания эндопротеза по нижнему контуру его фиксации. Сформирован дефект, занимающий менее 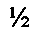 периметра бывших грыжевых ворот, через который выходит грыжевой мешок размерами 15×15 см. Грыжевой мешок вскрыт по свободному краю синтетического эндопротеза. Выполнена ревизия брюшной полости и внутрибрюшной этап операции, заключающийся в разделении спаек. Оболочки грыжевого мешка частично иссечены, а оболочки грыжевого мешка, содержащие ранее установленный эндопротез, подшиты к грыжевым воротам. Выполнена ненатяжная протезирующая пластика комбинированным способом с использованием нового синтетического эндопротеза. Для этого произведено рассечение передних листков влагалищ прямых мышц живота на расстоянии, равном
периметра бывших грыжевых ворот, через который выходит грыжевой мешок размерами 15×15 см. Грыжевой мешок вскрыт по свободному краю синтетического эндопротеза. Выполнена ревизия брюшной полости и внутрибрюшной этап операции, заключающийся в разделении спаек. Оболочки грыжевого мешка частично иссечены, а оболочки грыжевого мешка, содержащие ранее установленный эндопротез, подшиты к грыжевым воротам. Выполнена ненатяжная протезирующая пластика комбинированным способом с использованием нового синтетического эндопротеза. Для этого произведено рассечение передних листков влагалищ прямых мышц живота на расстоянии, равном 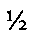 ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшиты между собой. Подкожно-жировая клетчатка дренирована по Редону. Рана ушита послойно, наложена асептическая повязка. Послеоперационный период протекал без осложнений. Рана зажила первичным натяжением. Выписана на 7 сутки. При контрольном осмотре в 2012 и в 2014 г. рецидива грыжи нет.
ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшиты между собой. Подкожно-жировая клетчатка дренирована по Редону. Рана ушита послойно, наложена асептическая повязка. Послеоперационный период протекал без осложнений. Рана зажила первичным натяжением. Выписана на 7 сутки. При контрольном осмотре в 2012 и в 2014 г. рецидива грыжи нет.
Клинический пример 2
Пациент Т., 1970 г. р., находился на стационарном лечении в 6 х/о ГКБ №1 с 2.02.12 по 12.02.12 с диагнозом: рецидивная послеоперационная эпимезогастральная грыжа средних размеров (MW2R1). В 2010 году больной перенес операцию холецистэктомию. Через 6 месяцев после операции образовалась ПВГ. 21.06.12 было выполнено грыжесечение местными тканями с укреплением линии швов протезом в позиции on lay. Спустя 3 месяца с момента операции наступил полный рецидив грыжи.
3.02.14 выполнено устранение полного рецидива грыжи. Во время вмешательства выделен грыжевой мешок размером 10×8 см, в дне которого расположен эндопротез, полностью утративший точки фиксации к апоневрозу. Грыжевые ворота 8×8 см представлены рубцовой тканью. Грыжевой мешок вскрыт, проведена ревизия содержимого. От выполнения внутрибрюшного этапа принято решение отказаться. Оболочки грыжевого мешка, содержащие ранее установленный эндопротез, иссечены. Брюшная полость ушита наглухо за счет оставшихся фрагментов оболочек грыжевого мешка. Рассечены передние листки влагалищ прямых мышц живота на расстоянии, равном 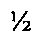 ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшиты между собой. Между латеральными лоскутами вшит новый синтетический эндопротез размером 8×6 см в позиции sub lay — on lay. Рана дренирована одной сквозной трубкой. Матрацные швы, швы на кожу, вакуумная аспирация. Течение послеоперационного периода гладкое, дренаж удален на 6 сутки, швы сняты на 9 сутки. Послеоперационных осложнений нет. Рана зажила первичным натяжением. При контрольном осмотре в 2014 году рецидива заболевания нет.
ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшиты между собой. Между латеральными лоскутами вшит новый синтетический эндопротез размером 8×6 см в позиции sub lay — on lay. Рана дренирована одной сквозной трубкой. Матрацные швы, швы на кожу, вакуумная аспирация. Течение послеоперационного периода гладкое, дренаж удален на 6 сутки, швы сняты на 9 сутки. Послеоперационных осложнений нет. Рана зажила первичным натяжением. При контрольном осмотре в 2014 году рецидива заболевания нет.
Клинический пример 3
Пациентка, С., 1940 г. р., находилась на лечении в х/о 6 с 19.11.2007 по 26.11.07 с диагнозом: послеоперационная рецидивная вентральная грыжа M3W1R1; сахарный диабет 2 типа, среднетяжелое течение; варикозная болезнь вен нижних конечностей в стадии субкомпенсации. В 2003 году перенесла ампутацию матки с придатками. Сразу после выписки образовалась грыжа, по поводу которой в 2006 году выполнено грыжесечение с пластикой грыжевых ворот комбинированным способом. Через 8 месяцев после операции вновь появилось грыжевое выпячивание. Во время повторной операции выявлен ложный рецидив, вследствие несостоятельности швов на апоневрозе, при этом грыжевой мешок выходит за него, обуславливая клиническую картину грыжи. 20.11.2007 выполнено повторное оперативное вмешательство с целью устранения рецидива грыжи. После обеспечения необходимого доступа путем рассечения кожи и подкожно-жировой клетчатки в проекции грыжи произведено рассечение ранее установленного эндопротеза и выделен грыжевой мешок, который рассечен. Содержимое его погружено в брюшную полость, которая закрыта оболочками грыжевого мешка. Проведено рассечение передних листков влагалищ прямых мышц живота на расстоянии, равном 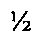 ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшиты между собой. Между латеральными лоскутами вшит новый синтетический эндопротез. Участок грыжевого мешка, содержащий ранее установленный эндопротез, сшит над новым непрерывным швом. Дренирование раны по Редону. Матрацные швы, швы на кожу. Течение послеоперационного периода без осложнений, швы сняты на 7 сутки. 26.11.07 больная выписана на амбулаторное лечение по месту жительства. При контрольном осмотре в 2012 году рецидива заболевания нет.
ширины грыжевых ворот. Развернутые на 180° медиальные лоскуты рассеченных передних листков влагалищ прямых мышц живота сшиты между собой. Между латеральными лоскутами вшит новый синтетический эндопротез. Участок грыжевого мешка, содержащий ранее установленный эндопротез, сшит над новым непрерывным швом. Дренирование раны по Редону. Матрацные швы, швы на кожу. Течение послеоперационного периода без осложнений, швы сняты на 7 сутки. 26.11.07 больная выписана на амбулаторное лечение по месту жительства. При контрольном осмотре в 2012 году рецидива заболевания нет.
Предлагаемый способ оперативного лечения рецидива послеоперационной вентральной грыжи (варианты) может быть эффективно использован в хирургических отделениях многопрофильных лечебно-профилактических учреждений.
ИСТОЧНИКИ ИНФОРМАЦИИ
1. Мелентьева О.Н. Лечение больных с послеоперационной вентральной грыжей: ультразвуковая диагностика и хирургическая тактика. — Автореф. дисс. на соискание кандидата медицинских наук. Самара. — 2010.
2. Белоконев В.И., Белоусов Д.В., Александров И.К., Грачев Б.Д.; Махова А.Н. Способ герниопластики при срединных грыжах живота. Патент на изобретение RU 2123292 от 25.05.1995.
Источник


