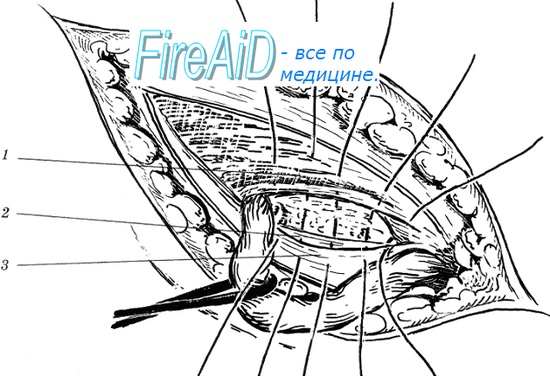
Рефлексы при межпозвонковых грыжах

Грыжа межпозвонкового диска (неправильно — межпозвоночная грыжа) – это заболевание, при котором происходит выпячивание пульпозного ядра вследствие истончения или разрыва фиброзного кольца. Грыжи в поясничном отделе позвоночника чаще всего появляются на заднебоковой поверхности диска, между позвонками L4-L5 и L5-S1. Межпозвонковый диск в процессе дегенеративных его изменений или под воздействием травмы может смещаться за пределы своей естественной локализации, вызывая компрессию спинного мозга и спинномозговых корешков. Вследствие этого характерным признаком грыжи диска является корешковая симптоматика (боли, чувство онемения в соответствующих зонах верхних и нижних конечностей), а в запущенных случаях – парезы, параличи, нарушение функций тазовых органов.
Механизм образования грыжи межпозвонкового диска и симптомы заболевания
Дегенеративные процессы в позвоночнике, приводящие к появлению грыж межпозвонковых дисков, развиваются преимущественно у людей с соответствующей наследственной предрасположенностью, выявляемой у 48% населения. Примерно с 18-35 лет начинаются старение позвоночника и реактивные изменения в результате дистрофического процесса, возникающего в межпозвонковом диске. Так как диск плохо кровоснабжается, его питание осуществляется путем диффузии питательных веществ из связок, которые окружают диск по периферии и кровоснабжаемой кости, покрытой хрящем. С возрастом уменьшается уровень диффузии к пульпозному ядру, что влияет на синтез коллагена и протеогликанов, и приводит к высушиванию диска. По мере того, как диск высушивается, уменьшается его устойчивость к механическим воздействиям. Внутри фиброзного кольца и фасеточных сустовов образуются трещины. Этот процесс развивается под влиянием гормональных сдвигов и патологической импульсации из различных тканей, а основную роль в формировании заболевания играют статические и динамические нагрузки.
Пульпозное ядро сначала разбухает, затем высыхает, диск уплощается, и фиброзное кольцо начинает выпячиваться, формируя протрузию межпозвонкового диска. В дистрофически измененных коллагеновых волокнах фиброзного кольца появляются трещины и разрывы. Через эти трещины просачивается пульпозное ядро, которое за пределами фиброзного кольца образует экструзию, или грыжу межпозвонкового диска. Если это образование теряет связь с диском, то становится его секвестром. В случае проникновение дискового вещества в тело позвонка образуется так называемый «узелок Шморля»
Различают медианные, парамедианные и латеральные грыжи. Медиальными называются грыжи, которые располагаются кпереди от задней продольной связки. Парамедиальные грыжи образуются частично за задней продольной связкой, частично вне нее. Латеральные грыжи находятся вне задней продольной связки. Через трещины в фиброзном кольце в зону пульпозного ядра начинают прорастать сосуды, и в ядре начинается процесс фиброза и обызвествления, что в конечном итоге приводит к разболтанности позвоночно-двигательного сегмента.
Дегенеративному процессу в дисках под влиянием статико-динамической перегрузки позвоночно-двигательного сегмента способствуют приобретенные и врожденные особенности позвоночника. Уменьшение числа дисков также ведет к их перегрузке (сакрализация L5, врожденный синостоз, травма соседнего диска, компрессионные переломы прилежащих позвонков и др.). К дистрофическим процессам в диске приводят также эндокринные нарушения, так например при гипотиреозе нарушается синтез коллагена, в котором участвует тироксин.
Кроме собственно позвоночника, опорность, статику и биомеханику позвоночного сегмента определяют окружающие его мышцы. Мышечно-тоническое напряжение, возникающее вследствие патологической импульсации из пораженного позвоночного сегмента, со временем становится стойким. В мышцах появляются болезненные затвердения, узелки и плотные тяжи. Развиваются дистрофические процессы в слабокровоснабжаемых местах прикреплений сухожилий и других фиброзных тканей к костным выступам (так называемый нейроостеофиброз, являющийся также результатом мышечно-тонического напряжения).
У лиц с недостаточно симметричной иннервацией, обладающих сниженной ловкостью, несовершенным прогнозированием моторных ситуаций, легко наступает дискоординация в работе мышц позвоночного сегмента и всего позвоночника. Это происходит при резком повороте, подъеме тяжести, беременности, в послеродовом периоде и др. При неожиданной нагрузке в позвоночном сегменте легко происходят сдвиг его элементов, выпячивание и выпадение диска .
При воздействии грыжи на спинномозговой корешок, появляются т.н. корешковая симптоматика: боли, чувство онемения, покалывания в соответствующем иннервируемому корешку сегменте руки или ноги. В запущенных случаях возникает слабость при определённых движениях (парезы) или их полное отсутствие (параличи), а также нарушение функции тазовых органов (например, неудержание мочи).
Диагностика
- Консультация хирурга-вертебролога
- Весь спектр лабораторных исследований
- МРТ пораженного отдела позвоночника
- Электронейромиография (при необходимости)
- Консультация профильных специалистов при сопутствующих заболеваний (при необходимости)
Хирургическое лечение грыжи межпозвонкового диска
В отделении хирургии позвоночника РНЦХ им. акад Б.В. Петровского, как правило, применяется микрохирургическая дискэктомия по Каспару — мировой «золотой стандарт» хирургического лечения грыж межпозвонковых дисков. Идея данной операции в малой инвазивности при сохранении широких возможностей для её осуществления.
Вначале производится точная разметка уровня пораженного межпозвонкового диска при помощи рентгеновского аппарата с электронно-оптическим преобразователем (ЭОП), что приводит к минимизации интраоперационной травмы мышц, связок и костных позвоночных структур. Операционный доступ производится через кожный разрез, размер которого не превышает 3-4 сантиметра. Костные структуры позвоночника не резецируются, что позволяет сохранить опорность и стабильность оперированного сегмента. Все манипуляции в позвоночном канале производятся под контролем современного операционного микроскопа, что гарантирует безопасность операции. Для стабилизации позвоночно-двигательного сегмента и ранней активизации пациентов без использования дополнительных поясничных корсетов между остистыми отростками смежных позвонков устанавливается динамический имплант DIAM, основным преимуществом которого является сохранение полного объёма движений в оперируемом сегменте. Операционная рана, при отсутствии противопоказаний, ушивается косметическим внутрикожным швом, что делает послеоперационный рубец практически неразличимым впоследствии.
Послеоперационное ведение пациентов
Длительность строгого постельного режима — сутки с момента операции. Как правило, уже на следующий после операции день мы разрешаем пациентам вставать с постели, сидеть без использования корсетов на поясничный отдел позвоночника и каких-либо дополнительных средств опоры. Лечебно-охранительный режим длится 6 недель с момента операции, в течение которого пациентам разрешается гулять в полном объёме, сидеть, но без дополнительной нагрузки на поясничный отдел позвоночника. Запрещаются наклоны туловища, скручивание. По окончании щадяшего периода пациенты приступают к активной реабилитации — рекомендуется плавание в бассейне брассом не реже 3-х раз в неделю, лечебная физкультура, направленная на укрепление мышц спины, массаж. Пациенты возвращаются к нормальной физически активной жизни без каких либо ограничений. В том числе, разрешаются занятия такими видами спорта, как горные лыжи, сноуборд, футбол, волейбол, скалолазание.
Проводимые операции
- Микрохирургическая дискэктомия с установкой динамического межостистого импланта DIAM
- Пункционная эндоскопическая дискэктомия
- Лазерная вапоризация межпозвонкового диска
Пациент М., 35 лет, поступил в клинику хирургии позвоночника РНЦХ с жалобами на тянущие боли в поясничном отделе позвоночника, иррадиирующие по наружной поверхности правой нижней конечности, периодически возникающее чувство онемения в правой нижней конечности.
Из анамнеза: жалобы беспокоят в течение 4 месяцев (резкая боль в пояснице возникла во время поднятия тяжести). Лечение не проводилось, приступ купировался самостоятельно. Впоследствии беспокоили незначительные ноющие боли в поясничном отделе позвоночника. Повторный приступ — за две недели до госпитализации, появилась иррадиация болей в правую нижнюю конечность.
При осмотре: Зона снижения чувствительности по наружной поверхности верхней трети правой голени, парез разгибателя I пальца правой стопы до 3 баллов, отмечается снижение ахиллова рефлекса справа, коленные рефлексы сохранены. положительный симптом Ласега справа
По данным МРТ: парамедианная правосторонняя грыжа межпозвонкового диска L4-L5 с компрессией L5 корешка справа.
Пациенту была произведена операция: Микрохирургическая дискэктомия L4-L5 справа с установкой динамического межостистого импланта DIAM L4-L5
Пациент активизирован на следующие после операции сутки. Выписан из стационара на 4-е сутки. Швы сняты на 12-е сутки. Через 6 недель операции все ограничения по физической активности сняты. Пациенту рекомендовано: плавание в бассейне брассом не реже 3-х раз в неделю, комплекс упражнений для укрепления мышц спины.
Источник
Опубликовано автором admin — Поясничный отдел — ноября 1, 2010
[ad#body] Сейчас принято считать, что грыжа диска протекает в три стадии. Это происходит, только если, с одной стороны, диск разрушается в результате множественных микротравм, а с другой -волокна фиброзного кольца начали дегенерировать. Пролапс диска обычно сопутствует поднятию тяжести с согнутым вперед туловищем.
Сейчас принято считать, что грыжа диска протекает в три стадии. Это происходит, только если, с одной стороны, диск разрушается в результате множественных микротравм, а с другой -волокна фиброзного кольца начали дегенерировать. Пролапс диска обычно сопутствует поднятию тяжести с согнутым вперед туловищем.
• В первой стадии (рис.95) сгибание туловища вперед уменьшает высоту дисков впереди и увеличивает межпозвоночное пространство сзади. Вещество пульпозного ядра скатывается кзади, пересекая предшествующие этому разрывы фиброзного кольца.
• Во второй стадии (рис. 96) при поднятии тяжести усиление давления по оси разрушает диск и сильно выдавливает его ядро назад до тех пор, пока оно не достигнет задней продольной связки.
• В третьей стадии (рис.97) при почти выпрямленном туловище канал, проделанный грыжевым выпячиванием. закрывается под давлением позвоночных пластинок, а грыжа остается ущемленной под задней продольной связкой. Это вызывает острую боль в пояснице, или люмбаго, которое соответствует начальной стадии люмбоишиалгии.
Это начальное острое люмбаго может пройти спонтанно или под влиянием лечения, но в результате повторных травм грыжевое выпячивание будет расти в размерах и выходить больше и больше в позвоночный канал. С этого момента оно вступает в контакт с корешком спинно-мозгового нерва, часто с одним из корешков, составляющих седалищный нерв (рис. 98). Фактически [ рыжа часто направлена назад и лате-рально. т.е. туда, где задняя продольная связка наиболее слабая, все более и более отдавливая корешок седалищного нерва, пока он не упрется в заднюю стенку межпозвонкового отверстия, сформированного сочленением между двумя суставными отростками, передней суставной связкой и задним краем желтой связки. С этого момента сдавленный корешок спинно-мозгового нерва будет вызывать боль в соответствующем корешку сегменте и, наконец.
вызовет нарушение рефлексов (снижение ахиллова рефлекса при сдавлении корешка (S1) и моторные нарушения, как при ишиасе с параличом.
Клиническая картина (рис. 99) зависит от уровня возникновения пролапса и сдавления корешка спинно-мозгового нерва.
• При возникновении грыжи (1) на уровне (L4 — L5) сдавливается пятый поясничный корешок (L5) и боль ощущается на задненаружной поверхности бедра, колена, наружной поверхности голени, голеностопного сустава и тыльной поверхности стопы до большого пальца.
• При грыже (2) на уровне (L5 — S1) сдавливается первый крестцовый корешок (S1) и боль ощущается по задней поверхности бедра, колена и голени, пятке и наружной поверхности стопы до мизинца.
Однако это соотношение между уровнем поражения и клинической картиной не абсолютное. Например, грыжа на уровне (L4 — L5) может лежать ближе к средней линии и сдавливать (L5) и (S1) или даже один (S1). И тогда хирургическое вмешательство на уровне (L5 — S1), сделанное в результате сильной боли на уровне (S1), оставляет нетронутым поражение. которое лежит сегментом выше. Сагиттальное сечение (рис.99) показывает, что спинной мозг заканчивается на уровне терминального конуса (СТ), на уровне второго поясничного позвонка. Ниже конуса твердая мозговая оболочка содержит только корешки спинно-мозговьх нервов в виде конского хвоста, которые попарно покидают спинно-мозговой канал на каждом уровне через межпозвонковые отверстия. Твердая мозговая оболочка заканчивается тупиком (D) на уровне третьего крестцового позвонка. Поясничное сплетение (PL), находящееся на уровне (L3 — L4 — L5), образует бедренный нерв (С). Крестцовое сплетение (PS), образованное пояснично-крестцовым стволом (LS) (L5 + анастомоз от L4) и состоящее из соединенных между собой отростков (S1-S2-S3). формирует вместе с бедренным нервом (С) большой и малый седалищные нервы (S).
Источник
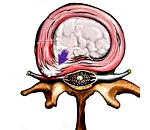
Межпозвоночная грыжа — одно из следствий остеохондроза, представляющее собой выпячивание межпозвонкового диска между телами позвонков. Манифестирует болями, тоническим мышечным напряжением и ограничением движений в пораженном участке позвоночника. Может приводить к сдавлению спинальных корешков, сосудов и спинного мозга. Визуализируется при помощи КТ, МРТ или контрастной миелографии. Лечение преимущественно консервативное (медикаментозное, ЛФК, массаж, тракционная терапия). Операции по удалению дисков (дискэктомия, эндоскопическая дискэктомия) проводятся по строгим показаниям и могут повлечь за собой тяжелые осложнения.
Общие сведения
Всего в позвоночном столбе находится 24 межпозвонковых диска. Они имеют разный размер: наиболее маленький — у дисков шейного отдела, а наиболее большой — у поясничных дисков. Во всех отделах диски характеризуются однотипным строением: пульпозное ядро, окруженное фиброзным кольцом. Ядро на 90% состоит из воды, его консистенция напоминает гель. Фиброзное кольцо сформировано проходящими в различных направлениях волокнами. Вместе компоненты диска обуславливают его эластичность, упругость, устойчивость к скручиванию и сгибанию. Межпозвонковые диски обеспечивают подвижные соединения между телами позвонков и амортизацию позвоночника.
Межпозвонковый (межпозвоночный) диск в норме располагается строго между телами двух смежных позвонков. Когда он выходит за пределы этого пространства, говорят о межпозвоночной грыже. Наиболее часто грыжи формируются в поясничном отделе, ведь он несет основную нагрузку при движениях и подъеме тяжестей. На втором месте по частоте образования грыж находится шейный отдел, в котором осуществляются сложные движения большого объема (скручивание, сгибание). Возраст пациентов, у которых диагностирована межпозвоночная грыжа, обычно колеблется в пределах 30-50 лет. При прогрессировании межпозвоночная грыжа может стать причиной ряда серьезных следствий, ивалидизирующих больного. В связи с этим ее своевременное выявление и диагностика являются актуальными задачами практической вертебрологии и неврологии.
Межпозвоночная грыжа
Причины межпозвоночной грыжи
Основным фактором развития грыж выступает остеохондроз позвоночника. В результате происходящих при остеохондрозе дегенеративно-дистрофических изменений межпозвонковый диск теряет воду и утрачивает свою эластичность. Высота диска уменьшается, он с трудом выдерживает оказываемое на него давление позвонков и легко травмируется при чрезмерных физических нагрузках. В такой ситуации под действием различных неблагоприятных факторов происходит смещение части диска за пределы пространства между позвонками. Начинает формироваться межпозвоночная грыжа.
Более ранее развитие остеохондроза наблюдается у лиц с аномалиями развития позвоночника (клиновидными позвонками, люмбализацией, слиянием позвонков, синдромом Клиппеля-Фейля и др.), дисметаболическими заболеваниями (сахарным диабетом, гипотиреозом), перенесенными ранее травмами позвоночника (переломом позвоночника, позвоночно-спинномозговой травмой). Причиной раннего остеохондроза могут являться аномалии развития, приводящие к неравномерной нагрузке на позвоночный столб (например, дисплазия тазобедренного сустава). Провоцирующими формирование грыжи факторами выступают подъем тяжести, ушиб позвоночника, вибрация, резкие движения, длительное пребывание в позе сидя (у автомобилистов, работающих за компьютером лиц и т. п.), ожирение, неправильная нагрузка на позвоночный столб вследствие кифоза, лордоза и других видов искривления позвоночника, при нарушении осанки и работе в неудобной позе.
Этапы формирования межпозвоночной грыжи
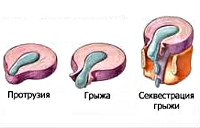
- На начальном этапе происходит незначительное смещение диска до 2-3 мм, именуемое пролапсом диска.
- Дальнейшее смещение (на 4 мм и более) обозначается термином протрузия диска. При этом пульпозное ядро смещается, но располагается в пределах фиброзного кольца. Клинически манифестируют симптомы раздражения расположенного рядом спинномозгового корешка.
- Дальнейшее прогрессирование межпозвоночной грыжи приводит к трещине или расслоению фиброзной капсулы диска и выпадению пульпозного ядра за ее пределы. Это состояние называется экструзия диска. На данном этапе межпозвоночная грыжа может передавливать спинальный корешок и кровоснабжающий его сосуд, обуславливая радикулопатию и радикуломиелоишемию — корешковый синдром с симптомами выпадения неврологических функций.
- Стадия, на которой выпавшее пульпозное ядро свисает как капля за пределами межпозвонковой щели, обозначается как секвестрация диска. Как правило, она приводит к разрыву фиброзной капсулы и полному истечению ядра. На стадии экструзии и секвестрации межпозвоночная грыжа достигает таких размеров, что может вызвать сдавление спинного мозга с развитием компрессионной миелопатии.
Симптомы межпозвоночной грыжи
В начале своего формирования грыжа межпозвонкового диска зачастую имеет латентное течение. Затем появляются боли в том отделе позвоночника, где локализуется грыжа. Первоначально боли носят тупой транзиторный характер, усиливаются при статической и динамической нагрузке, полностью проходят в положении лежа. Пациент старается щадить больную зону позвоночного столба, ограничивая движения в ней. Параллельно с болевым синдромом развивается мышечно-тоническое напряжение на соответствующем участке паравертебральной области.
По мере увеличения грыжевого выпячивания отмечается нарастание болевого и мышечно-тонического синдромов, ограничение движений. Боль принимает постоянный характер, может сохраняться в положении лежа. Мышечное напряжение более выражено со стороны расположения грыжи и может провоцировать перекос позвоночника, что создает дополнительную нагрузку на него и усугубляет клинические проявления. При дальнейшем прогрессировании грыжи межпозвонкового диска развиваются осложнения. В ряде случаев грыжа имеет субклиническое течение и манифестирует только при возникновении последних.
Межпозвоночная грыжа может иметь ряд клинических особенностей в зависимости от отдела позвоночника, в котором она локализуется:
- Межпозвоночная грыжа шейного отдела сопровождается болями в шее и рефлекторной мышечной кривошеей; может осложниться синдромом позвоночной артерии.
- Межпозвоночная грыжа грудного отдела зачастую имитирует клинику соматических заболеваний (стенокардии, язвенной болезни желудка, острого панкреатита); способна спровоцировать диспепсию, дискинезию кишечника, затруднение глотания, ферментную недостаточность поджелудочной железы.
- Межпозвоночная грыжа поясничного отдела проявляется симптомами люмбаго и люмбоишиалгии, затрудняет ходьбу и наклоны туловища.
Осложнения межпозвоночной грыжи
Корешковый синдром возникает при воздействии грыжи на расположенный рядом с ней спинномозговой нерв. Корешковый синдром может иметь этапное развитие: вначале наблюдаются симптомы раздражения корешка, а затем выпадение его функций. В первом случае характерен интенсивный болевой синдром, описываемый пациентами как «прострел» или «удар электрическим током», провоцируемый движениями в пораженном отделе позвоночника. В зоне иннервации корешка отмечаются парестезии. Выпадение функций корешка приводит к появлению в области его иннервации мышечной слабости и гипотонии, понижения чувствительности. Со временем развивается вялый парез с мышечными атрофиями, угасанием сухожильных рефлексов и трофическими расстройствами.
Дискогенная миелопатия формируется, когда образовавшаяся грыжа вызывает сужение позвоночного канала и сдавление спинномозгового вещества. В первую очередь страдает двигательная функция. На уровне поражения развивается периферический парез. Затем присоединяется выпадение чувствительности и сенситивная атаксия. При грыже поясничного отдела возможны тазовые расстройства. Как правило, вначале проявления миелопатии носят односторонний характер. Без проведения соответствующего лечения возникающие в спинном мозге изменения становятся необратимыми, и сформировавшийся неврологический дефицит не подлежит обратному развитию.
Синдром позвоночной артерии возникает, если грыжа шейного отдела сдавливает проходящую вдоль боковой поверхности тел позвонков позвоночную артерию. Проявляется головокружениями, вестибулярной атаксией, ушным шумом, транзиторными скотомами и фотопсиями, обмороками. Может служить причиной преходящих нарушений мозгового кровообращения (ТИА) в вертебро-базилярном бассейне.
Диагностика межпозвоночной грыжи
Начальные проявления грыжи межпозвонкового диска малоспецифичны и сходны с клиникой неосложненного грыжей остеохондроза позвоночника. Рентгенография позвоночника позволяет диагностировать остеохондроз, искривление позвоночника, аномалии его развития и др. патологию костных структур. Однако межпозвоночная грыжа на рентгенограммах не видна. Заподозрить грыжу в таких случаях можно по упорному характеру болевого синдрома и его прогрессированию. В ходе диагностики неврологу и вертебрологу необходимо дифференцировать грыжу межпозвонкового диска от миозита, плексита, грыжи Шморля, спондилоартроза, гематомы и опухоли позвоночника.
Обнаружить грыжу позволяют томографические методики исследования — МРТ и КТ позвоночника. Причем МРТ позвоночника более информативна, поскольку дает лучшую визуализацию мягкотканных структур. При помощи МРТ удается не только «увидеть» грыжу, установить ее локализацию и стадию процесса, но и определить степень сужения позвоночного канала. При отсутствии возможности проведения томографии, для подтверждения диагноза «межпозвоночная грыжа» может применяться контрастная миелография.

МРТ ШОП. Грыжевые выпячивания дисков в с. С5-С6, С6-С7 кзади, с выраженным сужением позвоночного канала и сдавлением спинного мозга.
Межпозвоночная грыжа шейного отдела, сопровождающаяся симптоматикой сдавления позвоночной артерии, является показанием к проведению сосудистых исследований: РЭГ, УЗДГ позвоночных артерий. Обследование, как правило, проводят с функциональными пробами (повороты и наклоны головы). Пациенты с грыжей в грудном отделе, в зависимости от клинической картины, могут нуждаться в консультации кардиолога, гастроэнтеролога, пульмонолога с проведением ЭКГ, обзорной рентгенографии ОГК, гастроскопии и т. д.
Лечение межпозвоночной грыжи
Консервативная терапия
Является наиболее предпочтительной лечебной тактикой при грыже межпозвонкового диска. Она носит комплексный характер. Медикаментозная составляющая включает препараты для купирования болевого синдрома (кетопрофен, ибупрофен, диклофенак, напроксен, мелоксикам и др.), миорелаксанты для снятия мышечно-тонического синдрома (толперизона гидрохлорид), необходимые для поддержания нервной ткани витаминые комплексы (В1, В6, В12), противоотечные средства. С целью купирования интенсивного болевого синдрома применяется локальное введение кортикостероидов и местных анестетиков в виде паравертебральных блокад. В начальных стадиях эффективны хондропротекторы (хондроитинсульфат, глюкозамин и пр.).
Межпозвоночная грыжа в остром периоде является показанием для назначения УВЧ, ультрафонофореза с гидрокортизоном, электрофореза. В период реконвалесценции для восстановления паретичных мышц применяется электромиостимуляция, рефлексотерапия, грязелечение. Хороший эффект оказывает тракционная терапия, при помощи которой происходит увеличение межпозвонкового расстояния и значительное уменьшение нагрузки на пораженный диск, что обеспечивает условия для остановки прогрессирования грыжевого выпячивания, а на начальных стадиях может способствовать некоторому восстановлению диска. Мануальная терапия способна заменить вытяжение позвоночника, но, к сожалению, на практике имеет большой процент осложнений, поэтому может быть проведена только опытным мануальным терапевтом.
Важнейшая роль в лечении межпозвоночной грыжи отводится лечебной физкультуре. Специально подобранными упражнениями может достигаться и вытяжение позвоночника, и укрепление его мышечного каркаса, и улучшение кровоснабжения пораженного диска. Регулярные упражнения позволяют настолько укрепить мышцы, удерживающие позвоночник, что рецидив грыжи или ее появление в других отделах позвоночного столба практически исключаются. Хорошо дополняет ЛФК курсовое проведение массажа, а также плавание.
Хирургическое лечение
Необходимо лишь тем пациентам, у которых комплексное применение консервативной терапии оказалось безрезультатным, а имеющиеся тяжелые осложнения (некупируемый более 1-1,5 мес. болевой синдром, дискогенная миелопатия, синдром позвоночной артерии с ТИА) имеют тенденцию к прогрессированию. Учитывая возможные послеоперационные осложнения (кровотечение, повреждение или инфицирование спинного мозга, травмирование спинального корешка, развитие спинального арахноидита и др.), не следует спешить с операцией. Опыт показал, что хирургическое вмешательство действительно необходимо примерно в 10-15% случаев грыжи межпозвонкового диска. 90% пациентов успешно лечатся консервативным способом.
Целью операции может быть декомпрессия позвоночного канала или удаление грыжи. В первом случае производится ламинэктомия, во втором — открытая или эндоскопическая дискэктомия, микродискэктомия. Если в ходе вмешательства осуществляется полное удаление диска (дискэктомия), то для стабилизации позвоночника выполняется установка B-Twin-импланта или фиксация позвоночника. Новыми способами хирургического лечения являются лазерная вапоризация, внутридисковая электротермальная терапия. В послеоперационном периоде важнейшим является постепенное наращивание двигательной нагрузки с анатомически правильным выполнением всех движений. В восстановительном периоде обязательно ЛФК.
Прогноз при межпозвоночной грыже
Примерно у половины пациентов при адекватной консервативной терапии уже через месяц межпозвоночная грыжа перестает о себе напоминать. В других случаях для этого необходим более длительный период, варьирующий от 2 до 6 мес., а для полного восстановления может потребоваться до 2 лет. В «идеальном» варианте выпавшее пульпозное ядро рассасывается за счет процессов резорбции, и межпозвоночная грыжа уменьшается в размере. Примерно в трети случаев этот процесс занимает около года, но может продолжаться до 5-7 лет. Неблагоприятный прогноз возникает в случаях длительно существующей миелопатии. В таких условиях неврологический дефицит сохраняется даже после оперативного удаления грыжи и приводит к инвалидизации пациентов.
Профилактика
Поскольку в большинстве случаев межпозвоночная грыжа — это следствие неправильных нагрузок на позвоночник, то ее основная профилактика состоит в обеспечении адекватного функционирования позвоночного столба. Полезны активные движения, плавание, регулярная гимнастика для укрепления мышц. Необходимо избегать неправильного положения позвоночника (сутулость, гиперлордоз и т. п.), поднятия чрезмерных тяжестей, длительного вынужденного положения, набора избыточного веса.
Источник