Санатории урала с лечением межпозвонковых грыж

Протрузия и межпозвонковая грыжа – данные медицинские термины знакомы многим людям не понаслышке. К сожалению, в последние годы, этими опасными заболеваниями страдают не только пожилые, но и молодые люди, работоспособного возраста.
Определены три основные причины разрушения межпозвонковых дисков:
- малоподвижный образ жизни (гиподинамия);
- чрезмерная нагрузка или травмы;
- нарушение работы мышц (система нейромышечной амортизации*).
*основными факторами являются: ходьба на обуви с высоким каблуком, нарушение осанки, низкая производительность работы почек, остеохондроз.
Как распознать начало заболевания и вовремя принять необходимые меры?
На эти вопросы мы постараемся ответить
Трудность в определение начала заболевания заключается в том, что на раннем этапе болевых ощущений может и не быть. Причинами сильных болей в спине могут являться мышечные спазмы, растяжения и травмы, не связанные с проблемами позвоночника.
Наибольшие нагрузки в повседневной жизни испытывает поясничный отдел. Физические нагрузки, удары, прыжки с жестким приземлением негативно отражаются на ткани межпозвонковых дисков, что приводит к их разрушению. Гелеобразная жидкость, содержащаяся в дисках, удерживается фиброзными кольцами, которые подвергаясь большим нагрузкам, становятся рыхлыми, между волокнами образуются разрывы. Развитие повреждения приводит к смещению жидкости (пульпозного ядра) от центра к периферии.
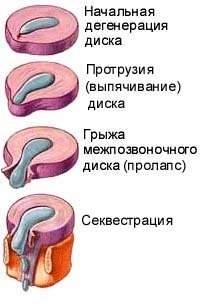
На данном рисунке представлены стадий развития грыжи:
- смещение фиброзного кольца;
- выпячивание диска, образование протрузии;
- образование грыжи;
- секвестрация.
Выпячивание может происходить в разные стороны от позвоночного канала, в связи с этим заболевание развивается и протекает по-разному. Корешки спинного мозга находятся в непосредственной близости от межпозвонковых дисков, и это влияет на проводимость нервных путей, снижение тонуса мышц, рефлексов, а также может привести к нарушению работы внутренних органов. Грыжа поясничного отдела часто ухудшает работу кишечника, половых органов и мочевого пузыря, в тяжелых случаях могут отказать почки. Грыжа шейного отдела ведет к ухудшению памяти, головокружениям и к перепадам артериального давления.
Осложнения при межпозвонковой грыже:
- Радикулопатия (радикулит) – давление грыжи на нервный корешок
- Нарушение кровоснабжения, гибель нервных клеток
Последствия сужение позвоночного канала приводит к сдавливанию спинного мозга и питающий мозг артерий, что может привести к параличу и гибели человека.
К сожалению, разрушенную структуру позвоночника восстановить очень сложно, а иногда невозможно. В первую очередь, необходимо изменить образ жизни, исключить большие нагрузки, поднятие тяжестей и резкие движения. Не рекомендуется вытягивать позвоночник, вися на турнике, полностью исключить прыжки и бег по жесткой поверхности (асфальт или твердый грунт) и спортивным беговым дорожкам. Мануальная терапия или грубый массаж с целью вправить диск, также может вызвать осложнения и привести к отрицательному результату.
Основные рекомендации на начальном этапе заболевания сводятся к своевременному установлению диагноза и изменению образа жизни:
- обратиться к врачу и сделать полное медицинское обследование позвоночника и суставов;
- с помощью специальных физических упражнений улучшить кровоснабжение мышц спины;
- носить удобную обувь, корсет (по рекомендации врача);
- исключить длительные статические нагрузки.
Для эффективного лечения межпозвонковых грыж, исключения осложнений и повторного заболевания необходимо проводить комплекс процедур.
В первую очередь, снять болевые ощущения и отек с помощью медикаментозной терапии.
Для этого применяются стероидные и нестероидные противовоспалительные средства. Продолжительность приема лекарственных средств зависит протяженности острого периода и может составлять более месяца. Имеются противопоказания, так как они агрессивно воздействуют ЖКТ, могут вызвать обострение язвенной болезни или привести к гастриту. При длительном приеме лекарств, происходит привыкание, что приводит к увеличению дозировки. Стероидные средства (гормоны) негативно действуют на иммунитет, что может привести к нарушению гормонального баланса организма.
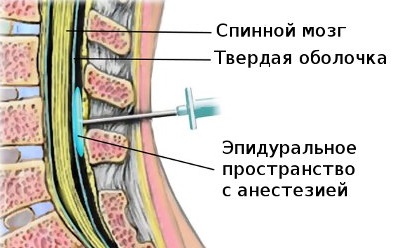
При острых болях применяется эпидуральная блокада — обезболивание путем введения препаратов и гормонов в пространство между твердой мозговой оболочкой и надкостницей позвонком.
На втором этапе, после снятия болевых ощущений и отека, необходимо устранить мышечный спазм и создать благоприятные условия для их работы. От этого зависит степень нормализации кровоснабжения пораженных участков.
Очень важно привести в норму и тренировать группу мышц, поддерживающих позвоночник. Под руководством врача ЛФК или самостоятельно, по рекомендованной программе, ежедневно выполнять специальные упражнения. От этого зависит не только улучшение текущего состояния, но и возможность полной реабилитации, исключения повторного заболевания.
Важным этапом в лечении межпозвонковых грыж является восстановление обменных процессов организма, повышение производительности работы почек.
К сожалению, когда болезнь оказывается сильно запущенной или проходит в острой форме, необходимо операционное вмешательство. Операция межпозвонковой грыжи назначается в случае нарушения работы органов таза и нарушения в движении конечностей. В этом случае необходима консультация нейрохирурга.
Источник
Санатории по лечению грыжи позвоночника в России пользуются популярностью среди пациентов. Высокоэффективные методики помогают избавиться от болезни и улучшают самочувствие.

Причины возникновения межпозвонковой грыжи и основные принципы лечения
Патология появляется по разным причинам. Чаще всего она возникает как осложнение сопутствующих заболеваний: сколиоза, остеохондроза, лордоза или чрезмерного кифоза. Иногда межпозвоночную грыжу вызывают травмы, возникшие в результате сильного удара или падения на спину.
В дисках отсутствуют кровеносные сосуды, поэтому их питание осуществляется при движении глубоких мышц спины. При отсутствии достаточной физической нагрузки диски становятся менее прочными, а фиброзное кольцо разрывается при любом неудачном движении.
Существует ряд факторов, которые способствуют развитию патологии. К ним относятся:
- возраст старше 30 лет;
- высокий рост (от 170 см);
- принадлежность к женскому полу;
- малоподвижный образ жизни, сидячая работа;
- чрезмерные физические нагрузки;
- вредные привычки (курение);
- избыточная масса тела;
- нарушения осанки;
- травмы и резкие движения;
- переохлаждение.

Лечить грыжу межпозвоночного диска можно с помощью консервативных и оперативных методов. Первые включают в себя массаж, лечебную физкультуру, снижение нагрузки на позвоночник, использование миорелаксантов и анальгетиков.
Если есть показания к проведению операции, хирург удаляет поврежденную структуру, устанавливает специальные болты и штифты. Такое лечение считается действенным (улучшение наступает почти сразу), но проводится только при неэффективности консервативной терапии. Причина тому — высокий риск развития осложнений (лишь 2% оперативных вмешательств проходят без негативных последствий).
Основными недостатками хирургического лечения являются:
- возможность повторного развития заболевания;
- повреждения позвоночника, чреватые развитием осложнений (вплоть до инвалидности).

Преимущества терапии в санатории
Вылечить заболевание можно в специализированных здравницах. Преимуществами санаторно-курортной терапии являются:
- Комплексный подход. Программа лечения включает множество процедур, направленных на улучшение кровообращения, укрепление мышечного корсета, оздоровление организма. Все они проходят в стенах учреждения, что избавляет больного от необходимости куда-то ездить.
- Безопасность. В санаториях упор делается не на медикаментозное лечение, а на ЛФК и различные процедуры. Минимальное использование препаратов, соблюдение режима дня, выполнение различных упражнений, правильное питание — все это благотворно сказывается на состоянии организма.
- Эффективность. Самочувствие пациентов после лечения в санаториях улучшается. Нередко наблюдаются случаи полного выздоровления. Дополнительными бонусами становятся расслабление, повышение сопротивляемости стрессам, устранение беспокойства и тревожности.

Программа санаторно–курортного лечения
В санаториях лечат грыжу шейного, грудного и поясничного отделов позвоночника. При этом используются разные терапевтические методики:
- Грязевые ванны. Укрепляют организм, повышают тонус мышц и кожи, способствуют устранению отеков.
- Массаж. Улучшает кровообращение и лимфатический дренаж, устраняет мышечный спазм, предотвращает появление отеков. Процедура проводится после снятия острого болевого синдрома. Основное ее преимущество — возможность одновременного воздействия на ткани, мышцы и суставы.
- Тепловые процедуры. Воздействие тепла улучшает кровообращение в тканях спины, останавливает развитие воспалительного процесса.
- Вытяжка позвоночника (подводная или сухая). Характеризуется растяжением мышечно-связочного аппарата спины, улучшением кровообращения и обмена веществ. Отдаляет межпозвонковые диски друг от друга и уменьшает нагрузку, приходящуюся на нервные ветки. Перед проведением процедуры нужно снять обострение.
- Ударно-волновая терапия. Назначается при неосложненных и умеренно протекающих грыжах. Характеризуется воздействием ударной волны на пораженный участок тела. В ходе процедуры происходит следующее: улучшается обмен веществ и местное кровообращение, восстанавливаются и обновляются клетки, уменьшаются очаги некротических и дистрофических изменений, происходит устранение солевых отложений и рубцовых изменений.
- Плавание, лечебная физкультура. Укрепляет мышечный корсет, уменьшая нагрузку на позвоночник. Улучшает кровообращение и обмен веществ, общее самочувствие и психоэмоциональное состояние.

Может быть интересно: Мумие при лечении межпозвоночной грыжи
Показания и противопоказания
Показания к проведению санаторно–курортной терапии:
- низкая эффективность стандартного лечения или полное отсутствие результата;
- наличие патологий, осложняющих течение заболевания;
- недавнее проведение операции по удалению межпозвоночной грыжи (требуется реабилитация).
Прежде чем приступать к выбору санатория, пациент должен обратиться к доктору и убедиться в отсутствии противопоказаний к проведению санаторно-курортного лечения.
 Большинство процедур запрещены при следующих патологиях:
Большинство процедур запрещены при следующих патологиях:
- инфекционные заболевания;
- сердечная недостаточность;
- бронхиальная астма;
- очаги воспаления в организме;
- онкологические болезни (в т. ч. рак крови);
- тромбофлебит;
- открытые раны;
- нарушения свертываемости крови.
Беременные женщины могут проходить такое лечение, но с осторожностью. Если избежать санаторно-курортной терапии нельзя, следует выбрать учреждение с хорошей репутацией и специалистами высокой квалификации.
Лучшие санатории России
Санатории расположены в Москве, Татарстане, Башкортостане, городах Краснодарского края и т. д. Прежде чем отправляться в учреждение, нужно пройти обследование позвоночника (в поликлинике по месту жительства) и оформить пропускную карту (в регистратуре санатория).
Перечень лучших санаториев России включает в себя следующие учреждения:
- Московская область: «Подмосковье», «Пушкино», «Загорские Дали», «Три сестры», «Русь», «Лесная опушка».
- Новгородская область: «Старая Русса».
- Ярославская область: «Санаторий Воровского», Красный холм».
- Самарская область: «Волжский Утес».
- Челябинская область: «Дальняя дача», «Увильды».
- Казань: «Ливадия».
- Пензенская область: «Хопровские зори».
- Ленинградская область: «Сестрорецкий курорт».
- Краснодарский край: «Светлана», «Автомобилист».
Также лечение проводится в санаториях Крыма: «Мисхор», «Ай-Даниль», «Саки», «Полтава-Крым».
Отзывы
Дмитрий, 34 года, Смоленск: «Год назад у меня обнаружили межпозвоночную грыжу шейного отдела. Т. к. деньги позволяют, решил отказаться от консервативного лечения и поехать в специализированное учреждение. Почитал отзывы в интернете и выбрал санаторий, расположенный в Анапе. Курс лечения дорогой, но это того стоит. Вернулся домой полностью здоровым, без болей и других неприятных симптомов».
Людмила, 52 года, Москва: «2 года назад начала болеть спина в области поясницы. Лечащий врач поставил диагноз межпозвонковая грыжа и посоветовал сделать операцию. Я читала, что после такой терапии бывает много осложнений, поэтому отказалась. Поговорила с дочерью и решила ехать в санаторий, расположенный в Башкирии (там живут родственники). Лечение включало в себя много процедур: вытяжение позвоночника, грязевые ванны, массажи и т. д. Самочувствие улучшилось, болезнь больше не беспокоит».
Екатерина, 41 год, Калининград: «Долго лечила грыжу медикаментами, пока не поняла, что это бесполезно. Купила билет на самолет и поехала в санаторий «Волжский Утес» в Самаре (читала о нем много положительных отзывов). Терапия обошлась дорого, но симптомы заболевания исчезли. Жалею, что раньше тратила деньги на лекарства».
Читайте также: Лечение грыжи позвоночника йогой
Источник
Виды трабекулопластики
Среди современных медицинских методов, принято выделять два вида этой процедуры: селективную трабекулопластику и аргон-лазерную.
- Селективная трабекулопластика считается более щадящим вариантом и может применяться многократно. Процедура сопровождается минимальным повреждающим действием на трабекулярный аппарат. Что обусловлено высоким избирательным действием применяемого лазера (когда воздействию подвергаются только пигментсодержащие клетки).
- Аргон-лазерная трабекулопластика сопровождается более мощным воздействие на трабекулярную сеть фокусированным лазерным лучом. Подобные операции сопровождаются рубцеванием в переднем углу глаза и могут выполняться строго ограниченное число раз.
Другие методы лечения глаукомы
Медикаментозное лечение глаукомы обычно назначается в виде комплекса мероприятий и позволяет, – в той или иной степени, – контролировать ВГД. Однако остановить процесс или обратить вспять органические изменения тканей не удается, и в большинстве случаев рано или поздно ставится вопрос о радикальном вмешательстве.
В плане масштабов такой офтальмохирургической операции, ее травматичности, продолжительности, эффективности, рисков и прогноза, – революционные изменения стали возможны в последние десятилетия ХХ века, с быстрым развитием и широким внедрением медицинских лазеров.
Было разработано и с успехом применяется множество малоинвазивных, в абсолютном большинстве амбулаторных процедур для коррекции зрения и лечения офтальмологических заболеваний, в том числе и глаукомы.
Терапевтический эффект СЛТ
Какие-либо побочные явления при СЛТ наблюдаются достаточно редко (до 10-12% от общего числа произведенных операций). Как правило, это постоперационные воспаления (конъюнктивит и/или кератит).
Возможна парадоксальная обратная реакция, т.е. повышение ВГД через несколько дней после процедуры, однако такой эффект является преходящим и быстро редуцируется. В некоторых случаях развивается аллергическая реакция на дополнительные глазные капли, поэтому лечащий офтальмолог обязательно должен знать о подобной предрасположенности в анамнезе.
Наконец, даже при высокой квалификации врачей и наличии прямых показаний СЛТ иногда не приносит желаемого результата; не все причины этого сегодня известны и ясны, однако существует хотя и минимальная, но статистически значимая вероятность безрезультатной операции.
В таких случаях сохраняется альтернативная возможность микрохирургической коррекции, которая производится в стационарных условиях и также является достаточно эффективным способом стойкого снижения ВГД.
Выполнение селективной лазерной трабекулопластики, сопровождается следующим терапевтическим эффектом:
- ВГД нормализуется и длительно поддерживается на необходимом уровне. Однако, даже после проведенной трабекулопластики, нередко необходимость применения глазных капель для снижения ВГД остается.
- Режим закапывания глазных капель для снижения ВГД изменяется и необходимость в них снижается.
Контроль над внутриглазным давлением достигнутый в ходе процедуры, со временем может ослабнуть. В этом случае выполняют повторную лазерную операцию этим же методом или назначают альтернативный вариант лечения.
При повторном лазерном лечении, результаты вмешательства, как правило менее предсказуемы и снижение ВГД до необходимых цифр прогнозировать трудно.
Вмешательство прописывают после медикаментозной терапии, если она не дала удовлетворительных результатов – внутриглазное давление не удалось стабилизировать.
Рекомендуется лазерная трабекулопластика при глаукоме:
- открытоугольной;
- закрытоугольной;
- постувеальной;
- псевдоэксфолиативной;
- афакичной.
С той же частотой вмешательство назначается после иридотомии первой или второй степени, в случае неудачного хирургического лечения глазной гипертензии, пигментации трабекул угла передней камеры (различной степени выраженности).
Отзывы пациентов, которым назначалась селективная трабекулопластика при глаукоме, содержат рекомендации, что нельзя делать после проведения операции:
- трогать и тереть больной глаз, допускать попадания в него соринок или воды;
- принимать твердую и горячую пищу;
- спать на боку, на стороне больного глаза;
- принимать большое количество жидкости, алкоголь, газированную воду;
- нагружать глаз работой с компьютером, просмотром телевизора, чтением.
Ограничения накладываются на срок до одного месяца после операции. В течение последующих двух запрещается поднимать грузы весом пять килограмм и более, резко и длительно наклоняться, бегать, принимать алкоголь. Диета практически не ограничивается. Разве что ограничивается употребление соленой пищи, ведь избыток соли ведет к накоплению жидкости в организме.
Неукоснительно соблюдая рекомендации лечащего врача, зная, что нельзя делать после перенесенного вмешательства, можно избежать большинства типичных послеоперационных осложнений.
Как проходит процедура
Лазерная трабекулопластика проводится после первичного обследования, амбулаторно.
- Пациента располагают в кресле, фиксируя его подбородок и голову.
- Для оперируемого глаза проводится местная анестезия (капельным способом).
- Перед оперируемым глазом позиционируют лазер и гониолинзу с отражающей поверхностью.
- Второй глаз врач просит зафиксировать в определенной точке и не переводить взгляд.
- С помощью аппарата лазерной коррекции, на определенный участок передней камеры больного глаза наносится около полусотни микроскопических воздействий.
Судя по отзывам людей, испытавших на себе лазеротерапию, в течение процедуры в поле зрения оперируемого глаза наблюдалось появление цветных вспышек или световых пятен, это нормально.
Противопоказания
Кроме неэффективности медикаментозной терапии или наличия противопоказаний к гипотензивному лечению, основными показаниями к СЛТ являются:
- открыто- и узкоугольные формы глаукомы после операции на радужной оболочке (иридэктомия) на ранних стадиях, при ВГД до 30 мм рт.ст.;
- пигментация трабекулы (стяжки);
- глаукома как следствие экссудативного воспалительного процесса, спаек, заращения зрачка и т.п. (т.н. постувеальная);
- глаукома после операции по удалению катаракты (афакичная).
Процедура назначается пациентам с глаукомой при:
- Дальнейшем прогрессировании заболевания, вопреки проводимой медикаментозной терапии.
- Невозможности регулярного применения пациентом капель для снижения ВГД.
Как правило, селективную трабекулопластику применяют до назначения инвазивных хирургических методов лечения глаукомы.
Селективная лазерная трабекулопластика не назначается при закрытоугольной глаукоме. Она малоэффективна при повышении ВГД, вызванном воспалительным процессом, а также врожденными особенностями развития органа зрения у молодых.
Врачи предупреждают, что нельзя использовать скальпель и лазер и делать трабекулопластику при таких состояниях:
- ОРВИ;
- сахарный диабет;
- соматические расстройства в тяжелой стадии;
- артериальная гипертензия;
- воспалительный процесс, сопровождающийся повышенной температурой.
Источник


