Современные методы лечения грыж реферат
Ïðè÷èíû è ôàêòîðû ãðûæ ïåðåäíåé ñòåíêè æèâîòà, îñíîâíûå îñëîæíåíèÿ ïðè èõ âîçíèêíîâåíèè. Ñîâðåìåííûå ìåòîäû õèðóðãè÷åñêîãî âìåøàòåëüñòâà äëÿ ëå÷åíèÿ çàáîëåâàíèÿ: òðàíñàáäîìèíàëüíàÿ ïðåäáðþøèííàÿ ïëàñòèêà, òîòàëüíàÿ ýêñòðàïåðèòîíåàëüíàÿ ãåðíèîïëàñòèêà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ïîñëåîïåðàöèîííûå îñëîæíåíèÿ:
îñòðàÿ çàäåðæêà ìî÷è 1,0%; ìî÷åâàÿ èíôåêöèÿ 0,5%;
ðàíåâàÿ èíôåêöèÿ 0,58%; ãåìàòîìà â îáëàñòè ðàíû 0,43%; òðîìáîýìáîëèÿ ëåãî÷íîé àðòåðèè 0,07%; ïîñëåîïåðàöèîííîå êðîâîòå÷åíèå 0,02%; èøåìè÷åñêèé îðõèò 0,61%; àòðîôèÿ ÿè÷êà 0,34%.
Èøåìè÷åñêèé îðõèò ÿâëÿåòñÿ ñëåäñòâèåì òðîìáîçà âåí âåíîçíîãî ñïëåòåíèÿ ñåìåííîãî êàíàòèêà. Ðåçóëüòàòîì ÿâëÿåòñÿ âåíîçíûé çàñòîé â ÿè÷êå, êîòîðîå ñòàíîâèòñÿ óâåëè÷åííûì è áîëåçíåííûì â ñðîê îò 2 äî 5 äíåé ïîñëå îïåðàöèè. Ïðîöåññ ïðîäîëæàåòñÿ â òå÷åíèè 6-12 íåäåëü è îáû÷íî çàêàí÷èâàåòñÿ àòðîôèåé ÿè÷êà. ×àñòîòà èøåìè÷åñêîãî îðõèòà ìîæåò áûòü ñíèæåíà çà ñ÷åò îòêàçà îò íåíóæíîé ïðåïàðîâêè ýëåìåíòîâ ñåìåííîãî êàíàòèêà è îòêàçà îò èññå÷åíèÿ äèñòàëüíîé ÷àñòè ãðûæåâîãî ìåøêà ïðè áîëüøîì ãðûæåâîì ìåøêå.
Çàêëþ÷åíèå
 çàêëþ÷åíèè õîòåëîñü áû îòìåòèòü, òî ÷òî íîâåéøèå ïåðåäîâûå òåõíîëîãèè, äåëàþò âñå âîçìîæíîå, ÷òîáû óìåíüøèòü ðèñê âîçíèêíîâåíèÿ ãðûæ. Õèðóðãè÷åñêîå ëå÷åíèå ãðûæ íåñìîòðÿ íà äëèòåëüíóþ èñòîðèþ èçó÷åíèÿ è ðàçðàáîòêè ìåòîäîâ îïåðàòèâíîãî ëå÷åíèÿ îñòàåòñÿ ïî-ïðåæíåìó àêòóàëüíîé ïðîáëåìîé. Åñëè ëåòàëüíîñòü ïðè ïëàíîâîì ãðûæå ñå÷åíèÿ áëèçêà ê íóëþ, òî ïðè îñëîæíåíèÿõ ãðûæè îíà îñòàåòñÿ äîñòàòî÷íî âûñîêîé. Ðåçåðâîì óìåíüøåíèÿ ëåòàëüíîñòè, ïðåæäå âñåãî, ÿâëÿåòñÿ ñ îäíîé ñòîðîíû, ïðîïàãàíäà ïëàíîâîãî ãðûæå ñå÷åíèÿ äî ðàçâèòèÿ îñëîæíåíèé, ôàêòè÷åñêè ñðàçó ïîñëå óñòàíîâëåíèÿ äèàãíîçà, ñ äðóãîé ñòîðîíû, ðàííÿÿ äèàãíîñòèêà îñëîæíåíèé è êàê ìîæíî áîëåå ðàííåå íàïðàâëåíèå áîëüíîãî â õèðóðãè÷åñêèé ñòàöèîíàð. Äðóãîé çíà÷èìîé ïðîáëåìîé ÿâëÿåòñÿ ðåöèäèâ ãðûæ ïîñëå õèðóðãè÷åñêîãî ëå÷åíèÿ, êîòîðûé äîëæåí áûòü ñâåäåí äî ìèíèìóìà. Ïðîöåíò ðåöèäèâîâ ìîæíî ñíèçèòü áîëåå øèðîêèì ïðèìåíåíèåì íåíàòÿæíûõ ìåòîäîâ ïëàñòèêè â ïðîòèâîïîëîæíîñòü òðàäèöèîííûì íàòÿæíûì ñïîñîáàì, ïîñêîëüêó íàòÿæåíèå òêàíåé ïðîòèâîðå÷èò îñíîâíûì õèðóðãè÷åñêèì ïðèíöèïàì.
Ñ âíåäðåíèåì â êëèíè÷åñêóþ ïðàêòèêó àëëîïëàñòè÷åñêèõ ñïîñîáîâ çàêðûòèÿ ãðûæåâûõ äåôåêòîâ îòêðûëèñü ïåðñïåêòèâû äëÿ ñíèæåíèÿ ÷èñëà ðåöèäèâîâ è ïîâûøåíèÿ ðàäèêàëüíîñòè ëå÷åíèÿ ñëîæíûõ ôîðì áîëüøèõ è ãèãàíòñêèõ ïîñëåîïåðàöèîííûõ ãðûæ. Ñîâðåìåííàÿ òåõíîëîãèÿ ïðîèçâîäñòâà âûñîêîìîëåêóëÿðíûõ ïîëèìåðîâ îòêðûëà íîâûå âîçìîæíîñòè äëÿ õèðóðãè÷åñêîãî ëå÷åíèÿ ãðûæ â ïëàíå óìåíüøåíèÿ ÷èñëà ïîñëåîïåðàöèîííûõ îñëîæíåíèé. Íàêîïëåííûé ê íàñòîÿùåìó âðåìåíè îïûò ïî èñïîëüçîâàíèþ íîâûõ ñèíòåòè÷åñêèõ ìàòåðèàëîâ â îïåðàòèâíîé ãåðíèîëîãèè ïîçâîëÿåò ñäåëàòü âûâîä îá èõ âûñîêîé ýôôåêòèâíîñòè ïðè ïëàñòèêå äåôåêòîâ áðþøíîé ñòåíêè.
Ñïèñîê ëèòåðàòóðû
1. Õèðóðãè÷åñêèå áîëåçíè, ò.1. Ïîä ðåä Â.Ñ. Ñàâåëüåâà, À.È. Êèðèåíêî, Ì., 2010.
2. Õèðóðãè÷åñêèå áîëåçíè. Ó÷åáíèê./Ïîä ðåä.Ì.È. Êóçèíà.-Èçä.3-å-Ì., 2012
3. Õèðóðãè÷åñêèå áîëåçíè. Ó÷åáíèê./Ïîä ðåä. Â.Ñ. Ñàâåëüåâà, À.È. Êèðèåíêî.-Ì.,2011.-ò.1,2
4. Ëåêöèÿ «Ãðûæè». Â.Â.Øèìêî, ÊÔÕ,2011/
5. Êîìïëåêñíîå ó÷åáíîå ïîñîáèå «Ãðûæè». Â.Â. Øèìêî, ÊÔÕ, 2012.
6. Âîéëåíêî Â.Í., Ìåäåëÿí À.È., Îìåëü÷åíêî Â.Ì. Àòëàñ îïåðàöèé íà
áðþøíîé ñòåíêå è îðãàíàõ áðþøíîé ïîëîñòè. Ì., 2010.
7. Åãèåâ Â.Í. ñ ñîàâò. Àòëàñ îïåðàòèâíîé õèðóðãèè ãðûæ. Ì., 2013.
8. Æåáðîâñêèé Â.Â., Ìîõàììåä Òîì Ýëüáàøèð. Õèðóðãèÿ ãðûæ æèâîòà
è ýâåíòåðàöèé. Ñèìôåðîïîëü,2012.
9. Ãðèãîðüåâ Ñ.Ã. ñ ñîàâò. Õèðóðãè÷åñêîå ëå÷åíèå ãðûæ æèâîòà è èõ
îñëîæíåíèé. Ñàìàðà, 2012.
10. Òîñêèí Ê.Ä., Æåáðîâñêèé Â.Â. Ãðûæè áðþøíîé ñòåíêè, Ì., 2009
Ïðèëîæåíèå 1
×àñòîòà âîçíèêíîâåíèÿ ãðûæ
Ïðèëîæåíèå 2
Êëàññèôèêàöèÿ ïóïî÷íûõ ãðûæ
Êëàññèôèêàöèÿ áîëåçíè
I. Ïî ïðîèñõîæäåíèþ: | 1.1 âðîæäåííàÿ; 1.2 ïðèîáðåòåííàÿ. |
II. Ïî êëèíè÷åñêîìó òå÷åíèþ: | 2.1 ïåðâè÷íàÿ; 2.2 ðåöèäèâíàÿ; 2.3. ïîñëåîïåðàöèîííàÿ. |
III. Ïî íàëè÷èþ îñëîæíåíèé: | 3.1 îñëîæíåííàÿ; 3.2 íåîñëîæíåííàÿ. |
IV. Ïî ñïîñîáó ëå÷åíèÿ: | 4.1 âïðàâëÿåìàÿ; 4.2 íåâïðàâëÿåìàÿ. |
Ðàçìåùåíî íà Allbest.ru
Источник

Õàðàêòåðèñòèêà ïðè÷èí îáðàçîâàíèÿ ãðûæ æèâîòà, èõ ñèìïòîìû (êëèíè÷åñêèå ïðîÿâëåíèÿ), ìåòîäû äèàãíîñòèêè. Îñîáåííîñòè ðàäèêàëüíîãî (õèðóðãè÷åñêîãî) è êîíñåðâàòèâíîãî ìåòîäîâ ëå÷åíèÿ ãðûæ. Âèäû ãðûæ: ïàõîâàÿ, áåäðåííàÿ, ïóïî÷íàÿ, ãðûæà áåëîé ëèíèè æèâîòà.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | ðåôåðàò |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 02.05.2016 |
| Ðàçìåð ôàéëà | 25,2 K |
Ñîãëàøåíèå îá èñïîëüçîâàíèè ìàòåðèàëîâ ñàéòà
Ïðîñèì èñïîëüçîâàòü ðàáîòû, îïóáëèêîâàííûå íà ñàéòå, èñêëþ÷èòåëüíî â ëè÷íûõ öåëÿõ. Ïóáëèêàöèÿ ìàòåðèàëîâ íà äðóãèõ ñàéòàõ çàïðåùåíà.
Äàííàÿ ðàáîòà (è âñå äðóãèå) äîñòóïíà äëÿ ñêà÷èâàíèÿ ñîâåðøåííî áåñïëàòíî. Ìûñëåííî ìîæåòå ïîáëàãîäàðèòü åå àâòîðà è êîëëåêòèâ ñàéòà.
- ïåðåéòè ê ñêà÷èâàíèþ ôàéëîâ ðàáîòû
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ïîäîáíûå äîêóìåíòû
Ñèìïòîìû âðîæäåííûõ ãðûæ (ïàõîâîé, ïóïî÷íîé). Ïðè÷èíû èõ âîçíèêíîâåíèÿ. Àíàòîìè÷åñêèå îñîáåííîñòè áåëîé ëèíèè æèâîòà, âëèÿþùèå íà ôîðìèðîâàíèå äàííîé ïàòîëîãèè. Âíóòðèóòðîáíîå ëå÷åíèå âðîæäåííûõ äèàôðàãìàëüíûõ ãðûæ: ìåòîäèêà áàëëîííîé îêêëþçèè òðàõåè.
ðåôåðàò [262,3 K], äîáàâëåí 11.05.2016
Ðàñïîçíàâàíèå ãðûæ, èõ ëå÷åíèå. Ðåäêèå âèäû ãðûæ: áîêîâûå ãðûæè æèâîòà (ïîëóëóííîé èëè ñïèãåëèåâîé ëèíèè), ïîÿñíè÷íûå (òðåóãîëüíèêà Ïòè è ïðîìåæóòêà Ãðèíôåëüòà-Ëåñãàôòà), çàïèðàòåëüíûå, ñåäàëèùíûå, ïðîìåæíîñòíûå, äèàãíîñòèêà ýòèõ ãðûæ è èõ îñëîæíåíèé.
ïðåçåíòàöèÿ [672,7 K], äîáàâëåí 20.02.2014
Ïàõîâûå, áåäðåííûå, ïóïî÷íûå, ïîÿñíè÷íûå, ñåäàëèùíûå, çàïèðàòåëüíûå, ïðîìåæíîñòíûå êðûæè, ôàêòîðû, ïðèâîäÿùèå ê èõ îáðàçîâàíèþ. Ïðè÷èíû îáðàçîâàíèÿ âðîæäåííîé ãðûæè. Îñíîâíûå ñèìïòîìû çàáîëåâàíèÿ, ëå÷åíèå. Ïðåäóïðåæäåíèå ðàçâèòèÿ ãðûæ ó ãðóäíûõ äåòåé.
ïðåçåíòàöèÿ [378,1 K], äîáàâëåí 29.04.2014
Õèðóðãè÷åñêàÿ àíàòîìèÿ ïóïî÷íûõ ãðûæ ó âçðîñëûõ. Ïðÿìûå è êîñûå ãðûæè. Ðîëü íàñëåäñòâåííîé ïðåäðàñïîëîæåííîñòè â îáðàçîâàíèè è êëèíè÷åñêèå ïðîÿâëåíèÿ ãðûæ. Óùåìëåííûå ïóïî÷íûå ãðûæè è èõ ïðè÷èíû. Îñíîâíûå îïåðàöèè äëÿ ëå÷åíèÿ ãðûæ è ìåòîäû ãðûæåñå÷åíèÿ.
ðåôåðàò [22,5 K], äîáàâëåí 03.03.2009
Ãðûæà ñïèãåëèåâîé ëèíèè æèâîòà êàê âûáóõàíèå îðãàíîâ áðþøíîé ïîëîñòè ÷åðåç äåôåêò ïîëóëóííîé ëèíèè â îáëàñòè ïåðåäíåáîêîâîé ñòåíêè æèâîòà, âñòðå÷àþùåéñÿ ñ ÷àñòîòîé, íå ïðåâûøàþùåé 1%. Çíàêîìñòâî ñ ïðè÷èíàìè ïîÿâëåíèÿ çàïèðàòåëüíûõ è ïîÿñíè÷íûõ ãðûæ.
ïðåçåíòàöèÿ [960,6 K], äîáàâëåí 26.03.2019
Ïðè÷èíû è ôàêòîðû ãðûæ ïåðåäíåé ñòåíêè æèâîòà, îñíîâíûå îñëîæíåíèÿ ïðè èõ âîçíèêíîâåíèè. Ñîâðåìåííûå ìåòîäû õèðóðãè÷åñêîãî âìåøàòåëüñòâà äëÿ ëå÷åíèÿ çàáîëåâàíèÿ: òðàíñàáäîìèíàëüíàÿ ïðåäáðþøèííàÿ ïëàñòèêà, òîòàëüíàÿ ýêñòðàïåðèòîíåàëüíàÿ ãåðíèîïëàñòèêà.
êóðñîâàÿ ðàáîòà [193,4 K], äîáàâëåí 15.06.2015
Ãðûæè æèâîòà: îïðåäåëåíèå, õàðàêòåðíûå ïðèçíàêè, âèäû (ïàõîâàÿ, áåäðåííàÿ, ïóïî÷íàÿ, íàä÷ðåâíàÿ, ïîñëåîïåðàöèîííàÿ). Ïðèíöèïû îïåðàòèâíîãî âìåøàòåëüñòâà ïðè çàáîëåâàíèè. Óùåìëåíèÿ ãðûæè, èõ ïðè÷èíû, òèïû, äèàãíîñòèêà. Êëèíè÷åñêèå ïðèçíàêè óùåìëåíèÿ êèøêè.
ïðåçåíòàöèÿ [839,8 K], äîáàâëåí 23.12.2016
Àíàòîìèÿ è ýìáðèîëîãèÿ ïàõîâûõ ãðûæ. Äèàãíîñòèêà è ïîêàçàíèÿ ê îïåðàöèè. Îñëîæíåíèÿ ãðûæè. Ãåðíèîïëàñòèêà: îáùèå ñâåäåíèÿ. Òðàäèöèîííûå ìåòîäèêè. Ïëàñòèêà áåç íàòÿæåíèÿ òêàíåé. Ñîâðåìåííûå ìåòîäèêè õèðóðãè÷åñêîãî ëå÷åíèÿ ãðûæ.
ðåôåðàò [20,3 K], äîáàâëåí 08.02.2004
Ãðûæè êàê îäíî èç íàèáîëåå ðàñïðîñòðàíåííûõ õèðóðãè÷åñêèõ çàáîëåâàíèé. Âèäû ãðûæ, èõ õàðàêòåðèñòèêà. Ôàêòîðû ðàçâèòèÿ ïðèîáðåòåííûõ è íåïðÿìûõ ãðûæ. Ìåòîäû äèàãíîñòèêè ïàõîâîé ãðûæè. Ïàëëèàòèâíàÿ ëèêâèäàöèÿ è âïðàâëåíèå ãðûæè, íåõèðóðãè÷åñêîå «ëå÷åíèå».
äîêëàä [19,8 K], äîáàâëåí 28.04.2009
Êëàññèôèêàöèÿ ãðûæ: êîìáèíèðîâàííûå, êîñûå, ðåöèäèâíûå ïàõîâûå ãðûæè, îñîáåííîñòè èõ îáðàçîâàíèÿ è ìåòîäû ïðîâåäåíèÿ ãåðíèîïëàñòèêè. Ðåäêèå âèäû êîñûõ ïðèîáðåòåííûõ ïàõîâûõ ãðûæ. Ìåòîäû óñòðàíåíèÿ ïàõîâîé ãðûæè. Ìîäèôèêàöèè ïëàñòèêè ïàõîâîãî êàíàëà.
ðåôåðàò [2,1 M], äîáàâëåí 20.01.2011

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
Источник

Îïðåäåëåíèå, êëàññèôèêàöèÿ, ïðè÷èíû ðàçâèòèÿ, ýòèîëîãèÿ è ïàòîãåíåç ãðûæ ïåðåäíåé áðþøíîé ñòåíêè. Îáñëåäîâàíèå è ëå÷åíèå áîëüíûõ ñ ãðûæàìè æèâîòà. Òåõíèêà âûïîëíåíèÿ ëàïàðîñêîïè÷åñêîé ïëàñòèêè ñ èñïîëüçîâàíèåì øâîâ è èìïëàíòàòîâ, âîçìîæíûå îñëîæíåíèÿ.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | ïðåçåíòàöèÿ |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 15.12.2015 |
| Ðàçìåð ôàéëà | 4,2 M |
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
HTML-âåðñèè ðàáîòû ïîêà íåò.
Cêà÷àòü àðõèâ ðàáîòû ìîæíî ïåðåéäÿ ïî ññûëêå, êîòîðàÿ íàõîäÿòñÿ íèæå.
Ïîäîáíûå äîêóìåíòû
Àíàòîìèÿ ïàõîâîé îáëàñòè. Îñíîâíûå ýòàïû ðàçâèòèÿ âíóòðèáðþøíîé ýíäîâèäåîõèðóðãè÷åñêîé ïëàñòèêè. Òåõíèêà âûïîëíåíèÿ ëàïàðîñêîïè÷åñêîé ïëàñòèêè ãðûæ ñ èñïîëüçîâàíèåì øâîâ è èìïëàíòàòîâ, ðàñïîëàãàþùèõñÿ âíåáðþøèííî. Òðàäèöèîííûå ñïîñîáû ëå÷åíèÿ ãðûæ.
êóðñîâàÿ ðàáîòà [7,0 M], äîáàâëåí 13.11.2011
Îïðåäåëåíèå, êëàññèôèêàöèÿ, ïðè÷èíû ðàçâèòèÿ, ýòèîëîãèÿ è ïàòîãåíåç ãðûæ ïåðåäíåé áðþøíîé ñòåíêè. Êëèíè÷åñêàÿ êàðòèíà, ñèìïòîìû, äèàãíîñòèêà è ëå÷åíèå åå âèäîâ (ïàõîâîé, áåäðåííîé, ïóïî÷íîé, áåëîé ëèíèè æèâîòà, ïîñëåîïåðàöèîííîé, ïîëóëóííîé ëèíèè).
ðåôåðàò [34,9 K], äîáàâëåí 11.02.2015
Ïðè÷èíû è ôàêòîðû ãðûæ ïåðåäíåé ñòåíêè æèâîòà, îñíîâíûå îñëîæíåíèÿ ïðè èõ âîçíèêíîâåíèè. Ñîâðåìåííûå ìåòîäû õèðóðãè÷åñêîãî âìåøàòåëüñòâà äëÿ ëå÷åíèÿ çàáîëåâàíèÿ: òðàíñàáäîìèíàëüíàÿ ïðåäáðþøèííàÿ ïëàñòèêà, òîòàëüíàÿ ýêñòðàïåðèòîíåàëüíàÿ ãåðíèîïëàñòèêà.
êóðñîâàÿ ðàáîòà [193,4 K], äîáàâëåí 15.06.2015
Êëàññèôèêàöèÿ ãðûæ áðþøíîé ñòåíêè ïî àíàòîìè÷åñêèì è êëèíè÷åñêèì ïðèçíàêàì. Êëèíè÷åñêîå îáñëåäîâàíèå áîëüíûõ ñ ãðûæàìè ðàçëè÷íîé ëîêàëèçàöèè. Ïàëëèàòèâíûå ìåðîïðèÿòèÿ ïðè ãðûæàõ è ïðîôèëàêòèêà. Ìåòîäû è ñðåäñòâà ôèçè÷åñêîé ðåàáèëèòàöèè ïðè ãðûæàõ æèâîòà.
äèïëîìíàÿ ðàáîòà [266,8 K], äîáàâëåí 19.11.2014
Ýòèîëîãèÿ è ìåõàíèçìû ðàçâèòèÿ áîêîâûõ ãðûæ æèâîòà. Äèàãíîñòèêà àíàòîìî-ôóíêöèîíàëüíîé íåäîñòàòî÷íîñòè áðþøíîé ñòåíêè. Ñðàâíåíèå ðåçóëüòàòîâ ëå÷åíèÿ è êà÷åñòâî æèçíè áîëüíûõ ñ ïîñëåîïåðàöèîííûìè ãðûæàìè ïîñëå ïðîâåäåíèÿ ýíäîïðîòåçèðîâàíèÿ è àóòîïëàñòèêè.
êóðñîâàÿ ðàáîòà [3,1 M], äîáàâëåí 10.02.2014
Ãðàíèöû è îáëàñòè ïåðåäíåé áðþøíîé ñòåíêè. Äåëåíèå æèâîòà íà îòäåëû è îáëàñòè. Êðîâîñíàáæåíèå ïðÿìûõ ìûøö æèâîòà: ïîäâçäîøíàÿ, íàä÷åðåâíàÿ è âíóòðåííÿÿ ãðóäíàÿ àðòåðèÿ. Ëèìôàòè÷åñêèå ñîñóäû è èííåðâàöèÿ ïîâåðõíîñòíîãî ñëîÿ ïåðåäíåé áðþøíîé ñòåíêè.
ïðåçåíòàöèÿ [421,1 K], äîáàâëåí 10.12.2015
Ãðàíèöû è îáëàñòè ïåðåäíåé áðþøíîé ñòåíêè. Ïîâåðõíîñòíûé, ñðåäíèé è ãëóáîêèé ñëîè ïåðåäíåé áðþøíîé ñòåíêè. Êðîâîñíàáæåíèå è ëèìôàòè÷åñêèå ñîñóäû ïîâåðõíîñòíîãî ñëîÿ. Èííåðâàöèÿ è îñíîâíûå ñîñóäû ïðÿìîé ìûøöû æèâîòà. Ïàõîâûé òðåóãîëüíèê è åãî ñòðîåíèå.
ïðåçåíòàöèÿ [2,3 M], äîáàâëåí 10.12.2015
Ãðàíèöû è îáëàñòè ïåðåäíåé áðþøíîé ñòåíêè, åå ñòðóêòóðà è îñîáåííîñòè ìûøå÷íîé òêàíè. Ñëîè: ïîâåðõíîñòíûé, ñðåäíèé è ãëóáîêèé. Ìîøîíêà êàê âûïÿ÷èâàíèå ïåðåäíåé áðþøíîé ñòåíêè, èìåþùåå äâå ðàçîáùåííûå êàìåðû äëÿ ìóæñêèõ ïîëîâûõ æåëåç, åå ôóíêöèè.
ïðåçåíòàöèÿ [382,3 K], äîáàâëåí 25.04.2016
Îñëîæíåíèÿ ïðè îïåðàöèÿõ ïî ïîâîäó ïàõîâûõ è áåäðåííûõ ãðûæ: íåâïðàâèìîñòü, óùåìëåíèå, âîñïàëåíèå, òðaâìàòè÷åñêèå ïîâðåæäåíèÿ. Êîïðîñòàç â ãðûæå èëè õðîíè÷åñêàÿ êèøå÷íàÿ íåïðîõîäèìîñòü. Îïóõîëè ãðûæåâîãî ìåøêà è åãî ñîäåðæèìîãî. Ëå÷åíèå óùåìëåíûõ ãðûæ.
ïðåçåíòàöèÿ [1,3 M], äîáàâëåí 02.11.2015
Ñòðîåíèå è ôóíêöèè áðþøíîé ñòåíêè. Àíîìàëèè ðàçâèòèÿ ïåðåäíåé áðþøíîé ñòåíêè. Äîáðîêà÷åñòâåííûå è çëîêà÷åñòâåííûå îïóõîëè áðþøíîé ñòåíêè. Ïðèíàäëåæíîñòü îïóõîëè ê áðþøíîé ñòåíêå. Ðàçðåçû è ïðîêîëû: ïðîñòûå — íåðàöèîíàëüíûå è ïåðåìåííûå — ðàöèîíàëüíûå.
ðåôåðàò [17,7 K], äîáàâëåí 10.06.2010

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê íà÷àëó òåêñòà
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
Источник
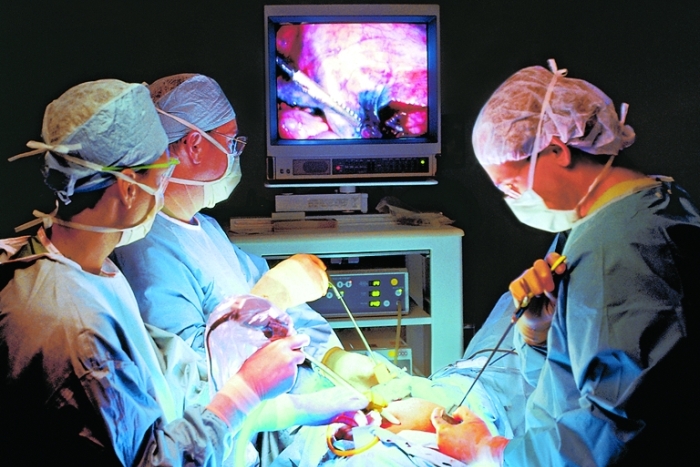
Грыжа — это патологическое выпячивание органа либо его части под кожу, во внутренние полости, межмышечные пространства через естественные (щели в белой линии живота, пупочное кольцо) или приобретённые отверстия в тех или иных анатомических образованиях (так называемые «слабые места»). Элементами наружной грыжи живота являются грыжевые ворота, грыжевой мешок и грыжевое содержимое.
Грыжевые ворота ограничивают собой грыжевой дефект и могут иметь размер от нескольких сантиметров в диаметре (в основном при грыжах белой линии живота и пупочных) до двадцати-тридцати сантиметров и даже более, что чаще всего встречается при послеоперационных грыжах и диастазе (расхождении) прямых мышц живота.
В основном в грыжевой мешок выходят подвижные органы брюшной полости, а именно: петли тонкой кишки (чаще всего), сальник (несколько реже), слепая кишка, аппендикс, поперечно-ободочная и сигмовидная кишка, меккелев дивертикул и т.д.
Особенностью внутренних грыж живота (лат. hernia abdominalis interna) является то, что в число их элементов не входит грыжевой мешок, он здесь попросту отсутствует. Выпячиваться через грыжевые ворота в подобных ситуациях могут быть не только вышеперечисленные органы, но также желудок, селезёнка, печень и почки.
Особенности оперативного лечения пупочных грыж
На сегодняшний день вылечить пупочную грыжу у взрослых пациентов можно лишь посредством хирургического вмешательства. Если нет ущемления образования, и оно свободно вправляется, можно ограничиться ушиванием пупочного кольца. При сильном расширении для закрытия используют пластику.
При развитом некротическом процессе, а именно, при омертвении тканей органа, замкнутого в грыжевом мешке, требуется больший объем оперативного вмешательства. В этом случае врач удаляет измененные участки.
Существует множество способов герниопластики: Сапежко, Мейо, Лекстеру и т. д. Различия, в основном, заключается в способе доступа, остальные этапы практически идентичные
Современные технологии лечения грыж живота
На современном этапе в герниологии для пластики дефектов брюшной стенки в подавляющем большинстве случаев применяются искусственные материалы.
Эндопротезы представляют собой мелкоячеистые сетчатые пластини. Крепятся они по типу заплаты специальными нитями, скобами или «липучками» в области грыжевых ворот. При этом дефект покрывается с избытком, вследствие чего предупреждается натяжение и повреждение окружающих тканей. Достаточно три-четыре недели после операции, чтобы сетчатый имплантат пророс соединительной тканью и стал надежной защитой для профилактики развития рецедива заболевания. Вариантов данной операции несколько. Это и способ Лихтенштейна (Lichtenstein), и Шоудайса (Shouldice), и лапароскопический подход – каждый из них имеет свои показания.
Суть метода заключается в выкраивании из специального материала индивидуального по своим размерам и форме лоскута, который затем надёжно фиксируется в виде заплаты к тканям брюшной стенки либо нерассасывающимися монофиламентными, проленовыми нитями достаточной толщины, либо танталовыми скрепками, накладывающимися специальным степлером. Помимо этого сейчас выпускаются сетки, изначально снабжённые особыми липучками для крепления – их не пришивают, а просто прижимают к окружающим тканям.
В работе используются ультрасовременные аллопластические материалы. Они позволяют значительно снизить риск повторного возникновения грыжи, он равен всего лишь 1%. Пластичный сетчатый имплантат берет на себя всю нагрузку. При этом ткани при его установке не стягиваются, благодаря чему уменьшается выраженность болевого синдрома. Ненатяжная герниопластика сводит к минимуму вероятность возникновения осложнений после операции и сокращает продолжительность реабилитации пациентов.
Также возможно проведение герниопластики местными тканями. Этот способ применяется только у молодых пациентов с неосложненными грыжами небольших размеров.
Лечение паховой грыжи
Развитие паховой грыжи может повлечь за собой опасные для жизни осложнения. Поэтому ее лечение не обходится без хирургического вмешательства. При этом совсем не важно, каков тип выпячивания и какого размера образование.
Существует два основных способа удаления паховой грыжи:
Открытый способ удаления грыжи
Открытый – это удаление грыжи проводится через наружный разрез брюшной стенки непосредственно в месте грыжевого выпячивания. Ранее такая операция называлась грыжесечением, что не совсем правильно – ведь грыжа не иссекается. Она вправляется на свое место. А основная цель операции – ушивание грыжевых ворот и укрепление (пластика) слабых мест. Поэтому сейчас все чаще применяется термин «герниопластика».
Лапароскопическая герниопластика
Лапароскопический – грыжа удаляется «изнутри», посредством лапароскопа, введенного через небольшие проколы в брюшную полость. Лапароскопические вмешательства производятся не через разрез, а через проколы брюшной стенки.
В современной медицине используют два варианта герниопластики: натяжную и ненатяжную. Первый предполагает закрытие дефекта брюшной стенки с помощью стягивания собственных тканей и сшивания их между собой. Второй подразумевает установку синтетического эндопротеза.
Имплантат изготавливается из высокотехнологичных полимерных материалов. Он обеспечивает сохранение естественных пропорций в паховом канале, исключает натяжение тканей и способствует уменьшению болевого синдрома. Восстановление пациентов при ненатяжной герниопластике происходит намного быстрее. К тому же имплантацию синтетического эндопротеза можно осуществлять и лапароскопическим способом.
Источник
